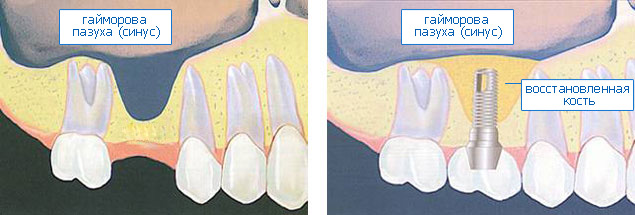
Удивительно, насколько сильно изменилось наше представление об остеопластических операциях за последние 10-15 лет. От фразы «тут нельзя поставить импланты, потому что мало костной ткани«, до «в любом месте можно восстановить любой объем кости«. От мнения, что это «дорого и небезопасно«, до «вполне обычная и доступная процедура в ежедневной имплантологической практике«. Нет, это, правда, очень классно!
Еще недавно, всего десять лет назад, у нас существовал строгий протокол: сначала остеопластика, затем перерыв на 6 месяцев, затем имплантация. Такой протокол был обязательным даже при утрате небольших объемов костной ткани, когда, казалось бы, можно было обойтись имплантом меньшего размера и компромиссом по протезированию. Мы думали, что нужно ждать, теряли время, невероятно усложняли саму процедуру имплантологического лечения.
А иногда, те же десять лет назад, мы шли на вполне осознанные компромиссы — для того, чтобы избежать остеопластики, могли взять имплантат поменьше, поставить его немного не туда, либо заставляли ортопедов придумывать какие-то очень уж странные ортопедические конструкции.
К чему приводил такой подход, упоминать, я думаю, не стоит — любой компромисс рано или поздно дает сбой, на то он, собственно, и называется компромиссом. И, может быть, на тот момент такой подход был оправдан — ведь остеопластика или «наращивание костной ткани» представлялась нам и нашим пациентам чем-то страшным, сложным и дорогим. Ну и, не имеющим внятного результата.
А что сейчас?
Поставить импланты очень легко. В любой объем костной ткани. Без исключений. Взяли имплантат покороче и потоньше, воткнули его где-нибудь в область твердого неба (где есть костная ткань) — и порядок. Вот только получить приемлемый функциональный и эстетический результат на таком импланте будет очень и очень сложно. Иногда, просто невозможно.
Нельзя забывать, что цель имплантологического лечения — это не «вкрутить имплантат, штоб держался», а восстановить отсутствующий зуб. И, если мы говорим о зубе — необходимо учитывать, в том числе, объемы мягких тканей и кости, окружающих этот зуб. Только так можно получить приемлемый функционально-эстетический результат. Без компромиссов. И без исключений.
Именно поэтому остеопластика превратилась из чего-то «непонятного, опасного и дорогого» в обычную работу хирурга-имплантолога. Фактически, сейчас каждая третья (если не каждая вторая) имплантологическая операция включает в себя те или иные остеопластические процедуры. Ну и, сочетать остеопластику с имплантацией стало совершенно обычным и банальным, никого этим уже не удивишь.
Мы перестали беспокоиться о результатах остеопластических операций также, как когда-то перестали переживать об интеграции имплантов. Если процент успешных имплантаций давно известен и составляет, в среднем, 97-98% в десятилетней перспективе, то совершенствование методов остеопластики постепенно приближает ее эффективность к этим цифрам.
Другими словами, нет ничего страшного и необычного в обычной остеопластической операции. Она также безопасна и надежна, как простая установка импланта. И существующие методики позволяют нам успешно сочетать остеопластику с имплантацией, что существенно сокращает как сроки лечения, так и снижает его стоимость.
Покажу вам один очень простой пример.
Пару лет назад, одна милая девушка, катаясь на коньках, упала и выбила зуб. Зуб, к сожалению, найти не смогли, в ближайшем стоматологическом кабинете лунку просто обработали и оставили в покое.
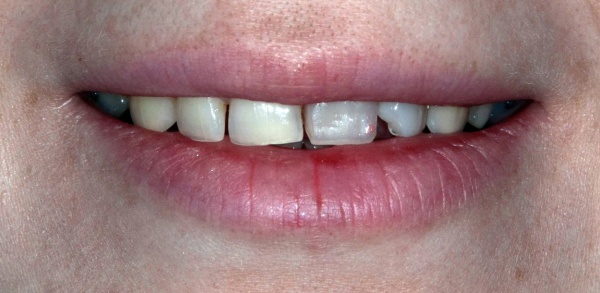
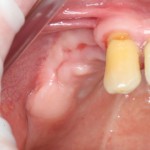
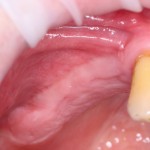
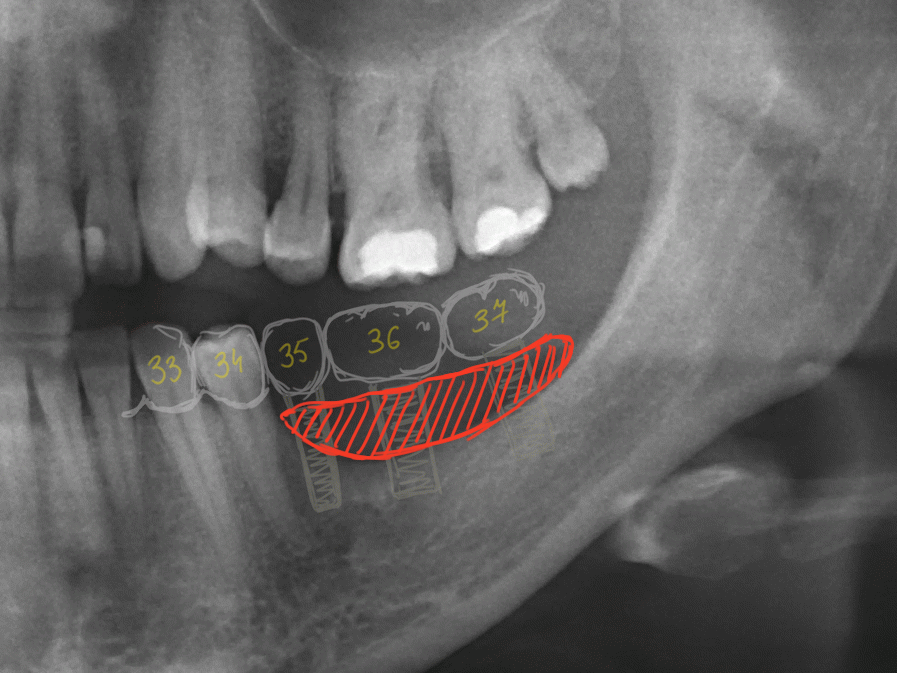
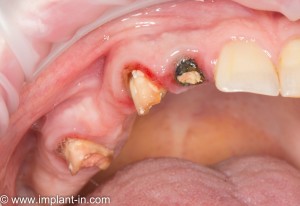
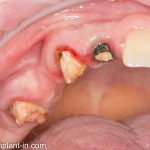
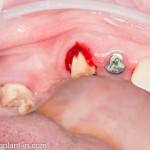
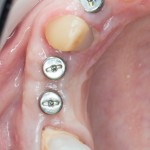
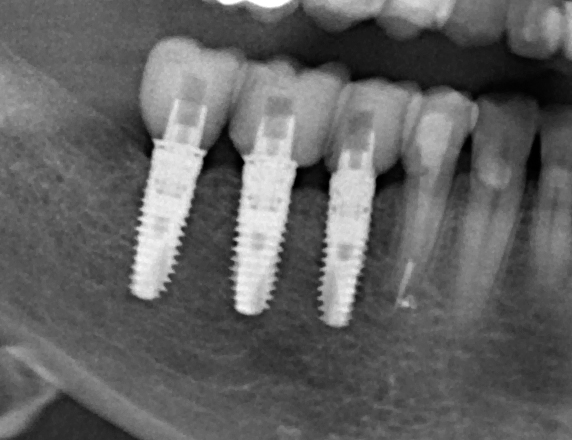
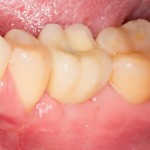
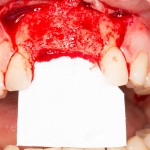
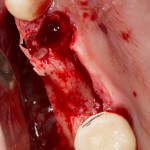
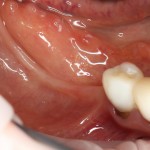
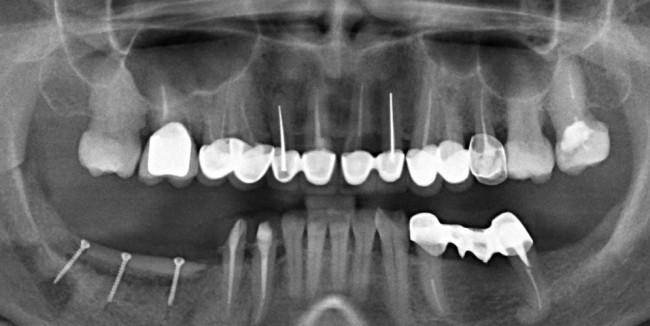
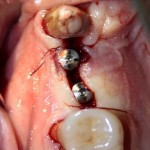
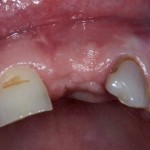
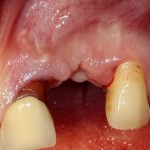
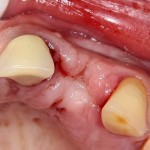
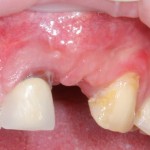
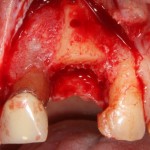
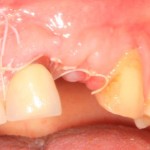
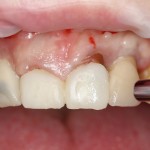
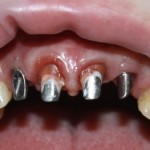
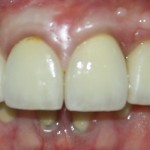
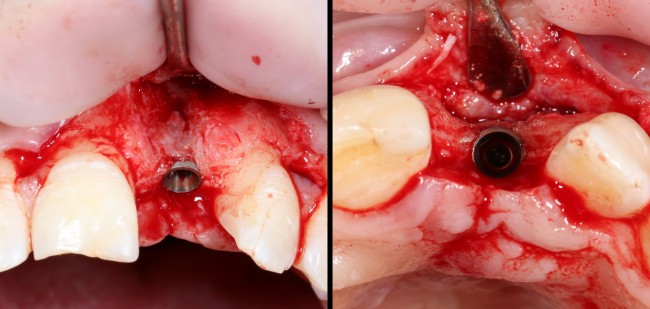
Через год после травмы, девушка обратилась в нашу клинику для восстановления отсутствующего зуба. К тому моменту у нее уже был временный съемный протез, изготовленный в вышеозначенном стоматологическом кабинете, ну и, вот какая клиническая картина:
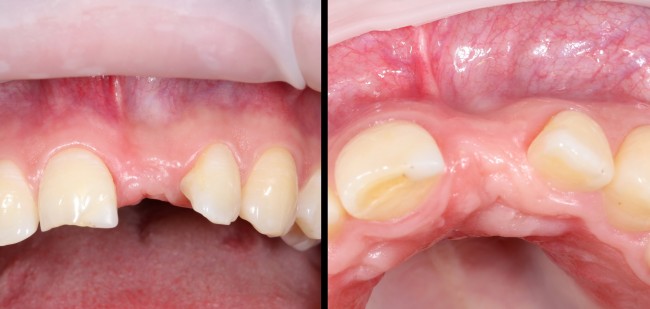
Хочу спросить вас, уважаемые друзья, можно ли в таком состоянии и при таких объемах альвеолярного гребня поставить имплантат в область отсутствующего зуба? Безусловно, можно. Для этого нужно просто взять имплантат потоньше и поставить его подальше, в сторону неба — и он нормально интегрируется.
Возможно ли получить на подобном импланте более-менее приемлемый эстетический и функциональный результат? Вряд ли. Если за пределами эстетически значимой зоны мы можем пойти на эстетические компромиссы (все равно никто не увидит), то проблемы с эстетикой в области передней группы зубов… да еще у девушки…. так можно человеку всю личную жизнь испортить.
Поэтому, несмотря на возможность установить имплантат потоньше и подальше, мы планируем в ходе имплантологического лечения увеличение объема альвеолярного гребня до приемлемого уровня с помощью остеопластических процедур. Ориентиром «приемлемого уровня» является симметричный центральный резец. В идеале, вокруг нашего импланта должен быть абсолютно такой же объем тканей — только так мы можем добиться эстетического результат лечения.
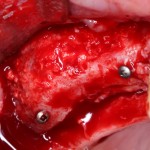
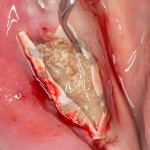
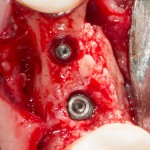
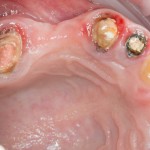
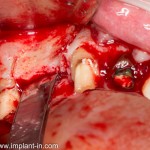
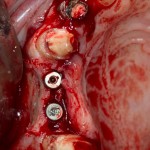
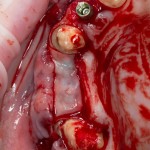
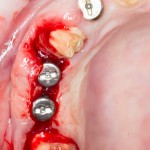
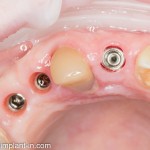
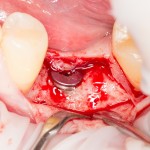
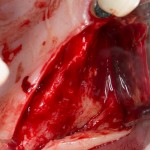
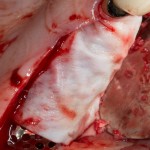
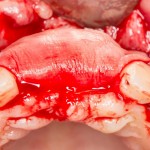
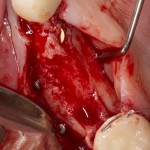
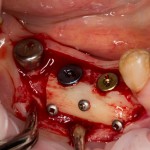
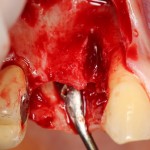
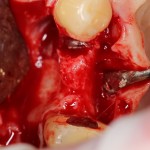
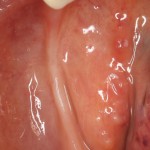
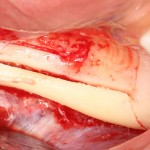
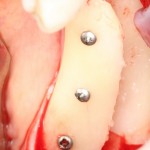
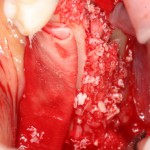
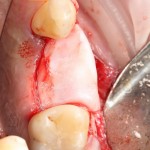
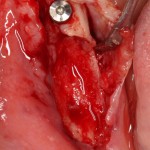
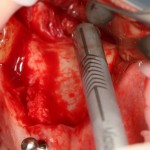
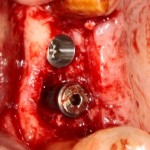
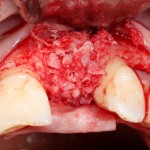
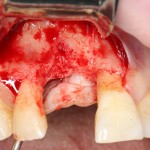
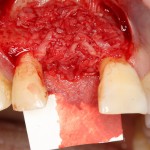
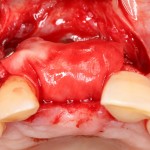
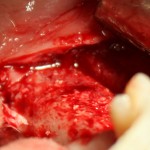
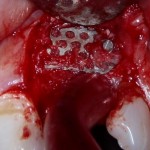
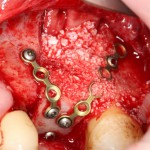
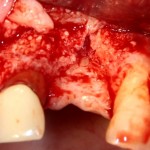
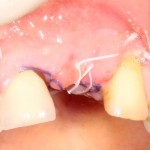
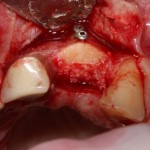
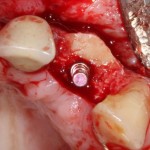
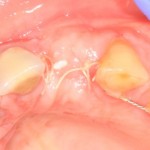
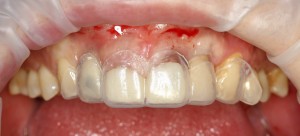
Делаем анестезию, разрез, скелетируем костную ткань:
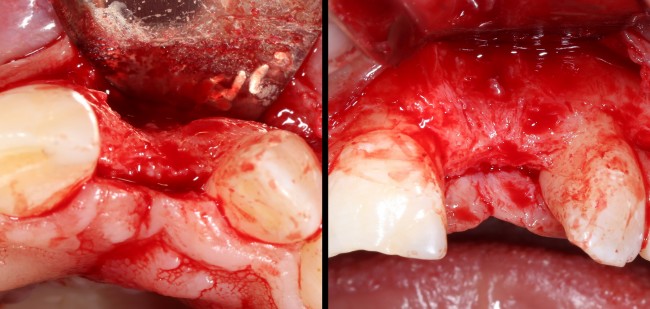
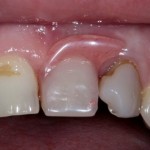
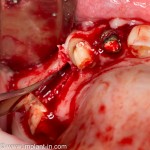
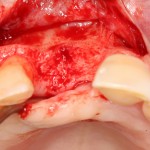
На фотографиях хорошо видны оставшиеся после удаления объемы костной ткани. Давайте рассмотрим плюсы и минусы текущей клинической ситуации, применительно к нашему плану:
Фактически, альвеолярный гребень атрофировался по толщине примерно наполовину — это минус.
Зато с высотой все в порядке — это плюс
Немедленная нагрузка на имплантат невозможна — это минус. Почему? (см. Факторы…)
Достаточный объем кератинизированной десны, который даст нам возможность герметично запечатать послеоперационную рану — это, несомненно, тоже плюс. (вспомним факторы успеха остеопластической операции, часть III)
Ну и, оставшиеся объемы костной ткани позволят нам установить и правильно позиционировать имплантат — это главный плюс. А значит, мы обойдемся одной операцией вместо двух.
На мой взгляд, искать плюсы и минусы нужно обязательно, в каждом клиническом случае. Ибо минусы вносят нюансы, но именно на плюсах строится тактика лечения.
Вспоминаем правило имплантологии #2:
размер и положение импланта в челюстной кости должны соответствовать размеру и положению естественного зуба.
Исходя из этого правила, подбираем размер и положение импланта.
В этом случае я решил поставить имплантат Nobel Replace. Да, вы не ослышались — несмотря на неоднозначное отношение к этой имплантационной системе, мы с ней активно работаем, и я посчитал ее наиболее приемлемой для данной клинической ситуации. Вообще, работа с имплантами Nobel Biocare имеет ряд сложностей и нюансов, в том числе, рациональных отступлений от рекомендуемого хирургического протокола. То есть, нужно знать, в первую очередь, плюсы и минусы имплантационной системы, чтобы уметь реализовывать плюсы, и нивелировать минусы. И, если вы действительно умеете это делать — вы сможете достичь наилучшего результата с ЛЮБОЙ имплантационной системой.
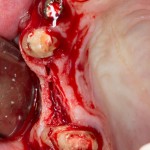
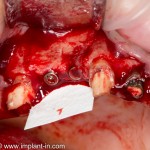
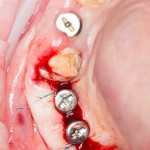
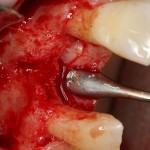
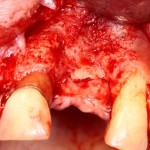
Итак, позиционируем имплантат. Для начала, с помощью пина:
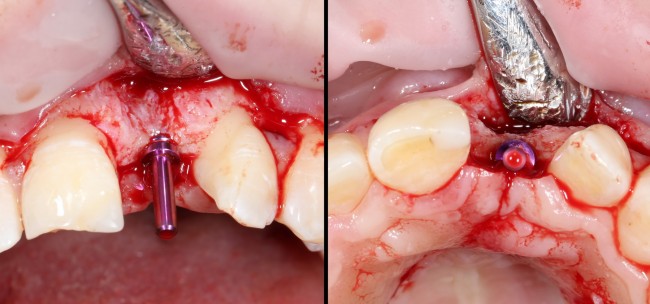
Напомню правило позиционирования в области фронтальной группы зубов:
Ось импланта выходит на небную поверхность будущей коронки. Или, в крайнем случае, на режущий край.
На позиционировании имплантов делается наибольшее количество имплантологических ошибок, поэтому, если с этим есть сложности, я рекомендую использовать хирургические шаблоны. Благо, сейчас их предлагают повсеместно.
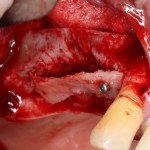
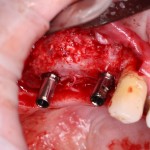
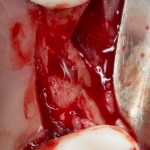
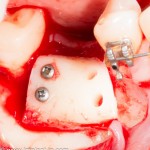
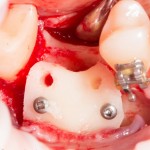
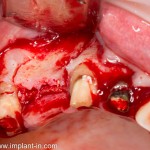
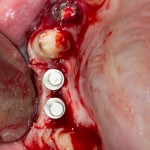
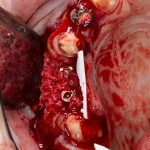
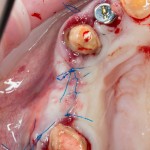
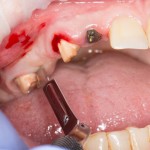
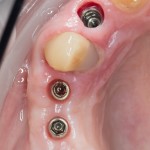
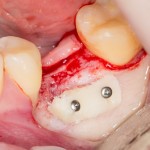
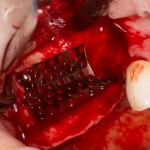
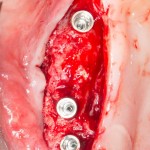
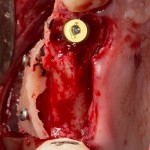
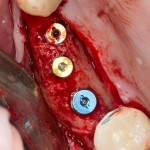
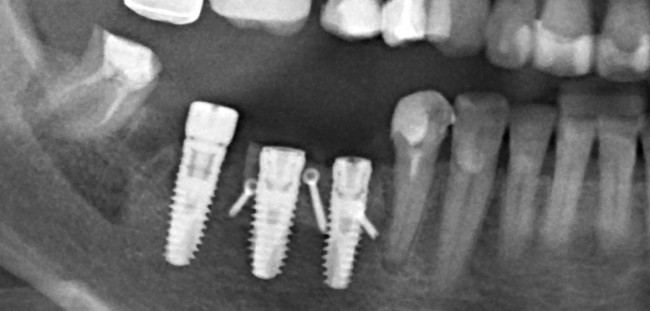
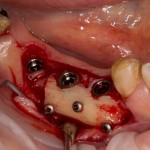
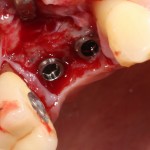
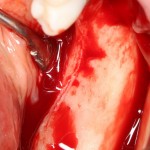
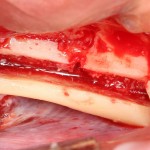
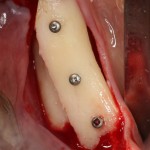
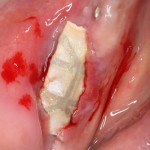
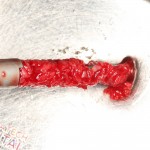
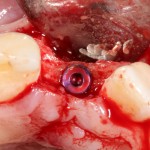
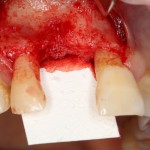
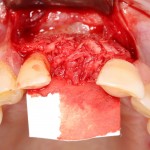
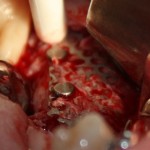
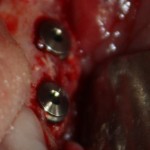
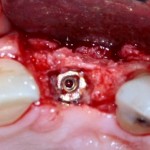
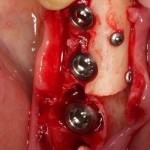
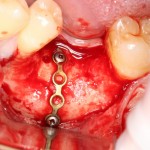
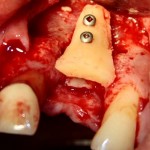
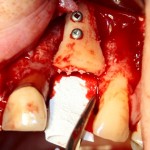
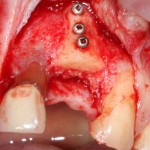
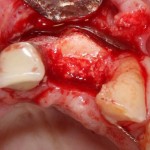
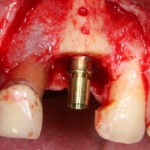
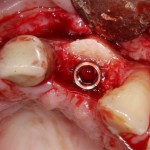
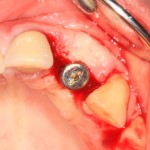
Лунка готова, устанавливаем имплантат:
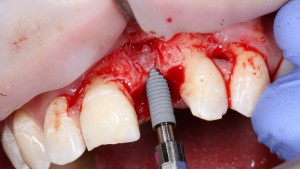
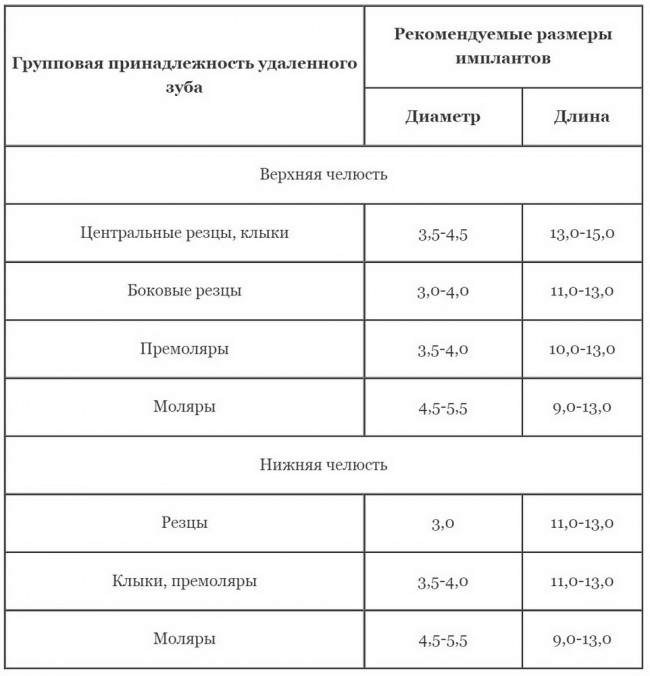
Это Nobel Replace CC 3.5×13 mm. Оптимальный размер импланта для работы в этом клиническом случае.
И вот, как я вам уже говорил, Nobel — не такая простая система, как может показаться на первый взгляд. Самая большая сложность — выдержать и не превысить нужный крутящий момент при установке импланта. По предлагаемому производителем протоколу, крутящий момент при установке Replace — где-то до 40 НМ. По факту, из-за особенностей макродизайна, торк при установке легко превысить — даже в III или IV биотипе костной ткани (т. н. «очень рыхлая кость») получается за 70 НМ и выше. Чем грозят такие усилия при установке импланта, по-моему, объяснять не нужно: излишнее давление на костную ткань, ишемия, некроз, а далее — в лучшем случае, периимплантит, в худшем — отторжение. Поэтому, если у вас не получается установить имплантат при крутящем моменте до 40 НМ (неважно, с немедленной нагрузкой или нет), я рекомендую вытащить его, заново пройти и чуть-чуть перерасширить лунку, а затем повторить установку. НЕЛЬЗЯ ПРИКЛАДЫВАТЬ ЧРЕЗМЕРНЫЕ УСИЛИЯ ПРИ УСТАНОВКЕ ИМПЛАНТОВ. Сильно не рекомендую пользоваться входящим в комплект динанометрическим ключом, поскольку при его использовании усилия становятся совсем уж неконтролируемыми. Соблюдая это правило, вы со временем вообще забудете, что такое периимплантиты и отторжения.
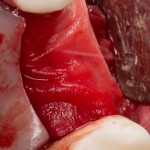
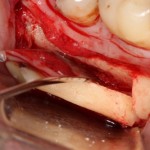
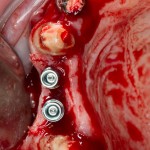
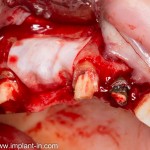
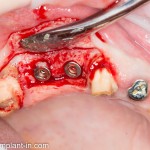
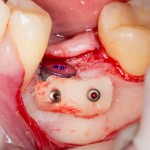
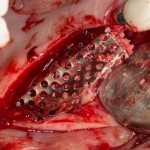
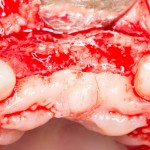
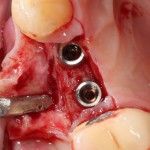
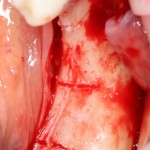
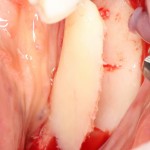
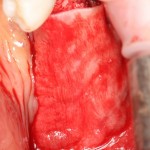
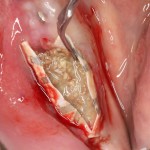
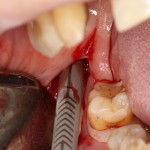
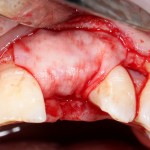
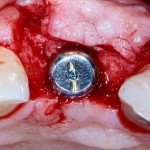
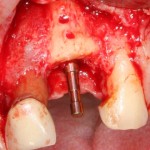
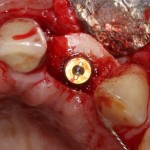
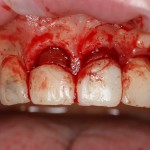
Продолжим нашу работу. Имплантат установлен:
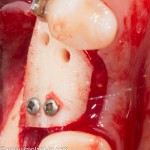
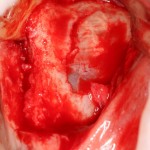
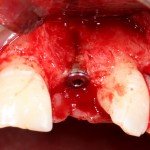
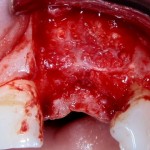
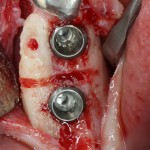
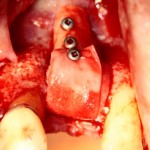
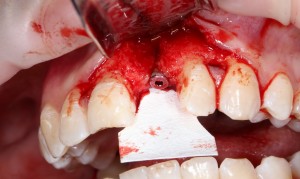
Работа закончена? Отнюдь, нет. Теперь наша задача — восстановить утраченные объемы костной ткани вокруг импланта. Ибо, как вы видите на фото, его вестибулярная поверхность, практически, просвечивает. И, если ничего не делать, дальше будет только хуже.
Какой способ выбрать для остеопластики? Вспоминаем формулу:
КС+ПЗ+ПП-РО=оптимальный метод,
где КС — клиническая ситуация, ПЗ — поставленная задача, ПП — пожелания пациента (и да, мы не можем их не учитывать), РО — риск осложнений.
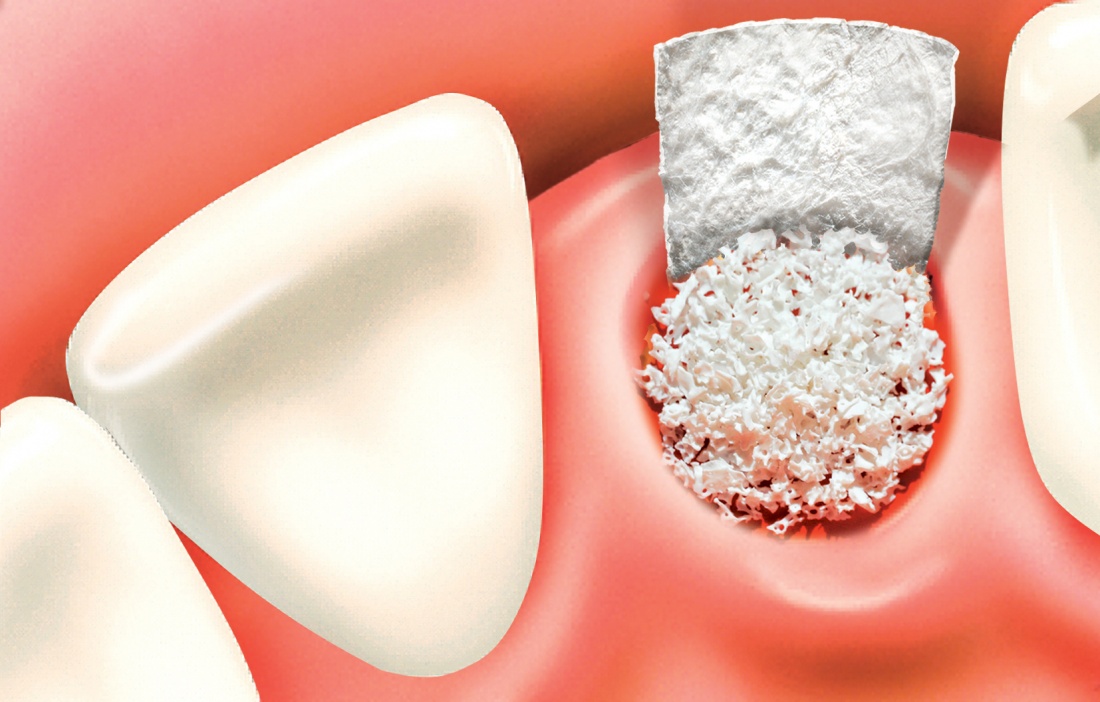
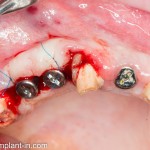
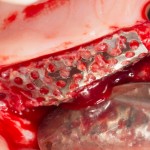
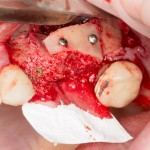
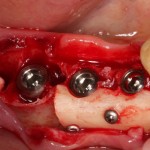
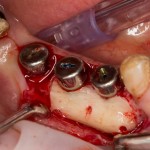
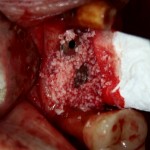
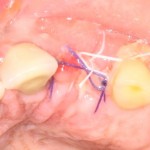
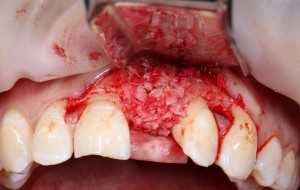
Итого, наиболее оптимальным в данной ситуации оказалась направленная тканевая регенерация с использованием барьерных мембран. В качестве барьерной мембраны у нас будет Geistlich BioGide. Ее очень легко адаптировать и позиционировать:
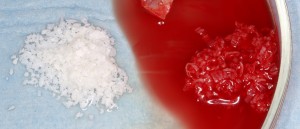
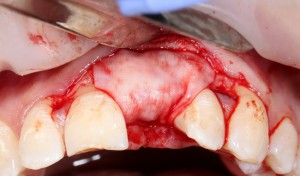
А в качестве трансплантата — аутокостная стружка, которую я насобирал заранее из области угла нижней челюсти:
Почему именно аутокостная стружка, а не биоматериал? Причины две:
- Биоматериалы что-то там стоят, а аутокостная стружка не стоит ничего.
- Опять обращаемся к «Факторам успеха..«, а именно — к фактору #1.
Чем хорош Geistlich BioGide? Почему не какая-то другая барьерная мембрана?
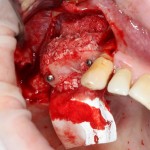
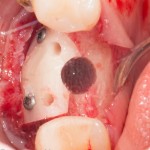
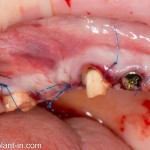
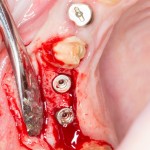
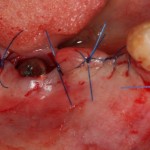
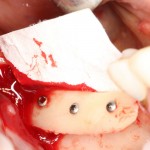
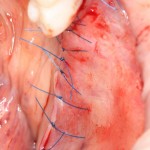
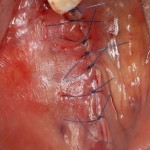
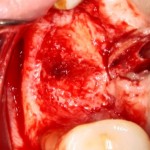
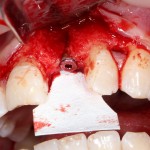
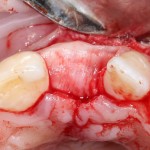
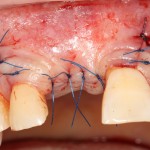
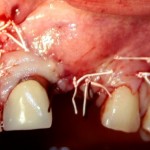
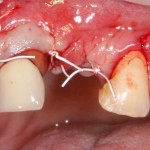
Начну с того, что BioGide — это лучшее, что есть сейчас на рынке, а остальные мембраны ей завидуют. Как и в случае с макродизайном имплантов, именно физические свойства определяют как удобство использования, так и возможность достижения нужного результата. Прочность, эластичность, легкая адаптация и адгезия делают ненужными использование фиксирующих пинов. Мы просто закрываем мембраной графт — и все, можно накладывать швы:
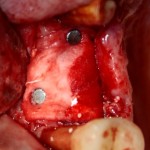
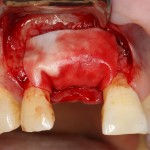
В другом ракурсе видно, какой объем тканей мы восстанавливаем:
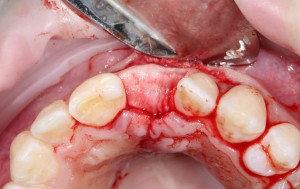
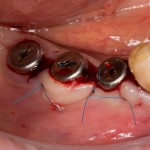
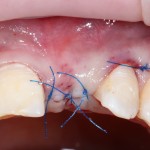
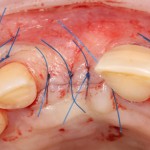
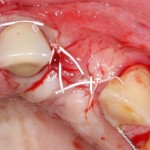
и теперь швы. Наглухо (Фактор II):
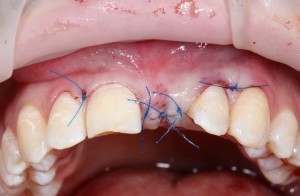
Вот так мы сочетаем имплантацию с остеопластикой. И, если мы сделали все по правилам и без противоречий здравому смыслу, то через 3 месяца мы должны получить неплохой результат.
Пока же мой ортопед Ахинян Давид заменил съемный протез, который, кстати, уже не одевался из-за изменения формы протезного ложа, на временную несъемную конструкцию. Очень важно, чтобы в процессе интеграции импланта и регенерации графта, на него ничто не давило.
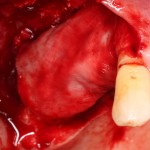
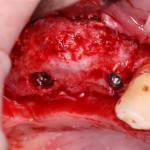
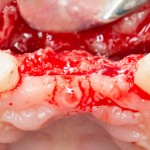
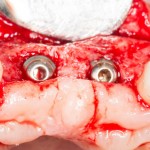
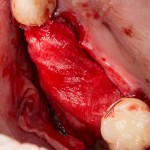
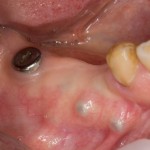
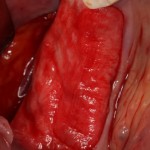
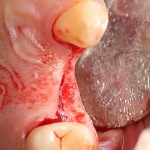
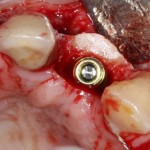
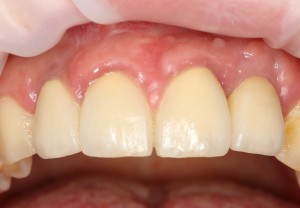
Через 3 месяца мы готовы приступить к формированию десны. И каким-то невероятным образом, у нас получился даже избыток слизистой оболочки. Что, безусловно, очень даже хорошо:
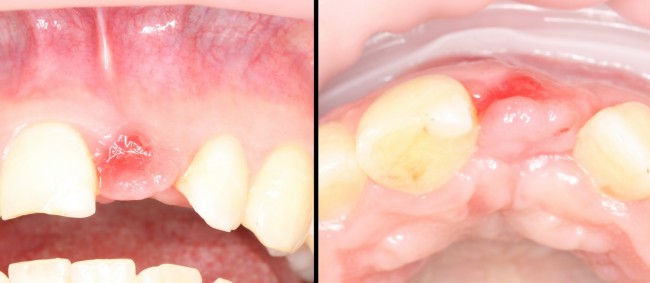
По фотографии хорошо видно, как изменилась форма альвеолярного гребня после операции.
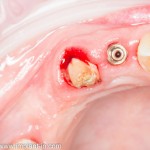
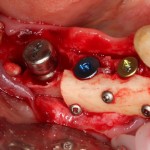
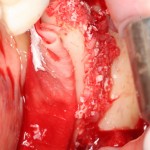
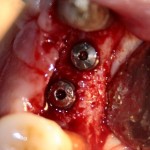
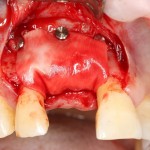
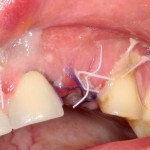
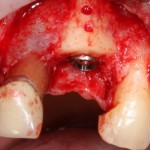
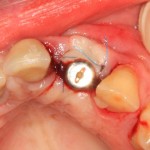
Ответственный момент. Делаем разрез и открываем имплант:
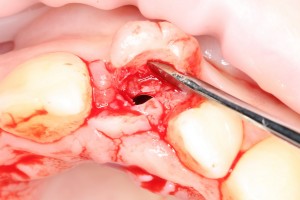
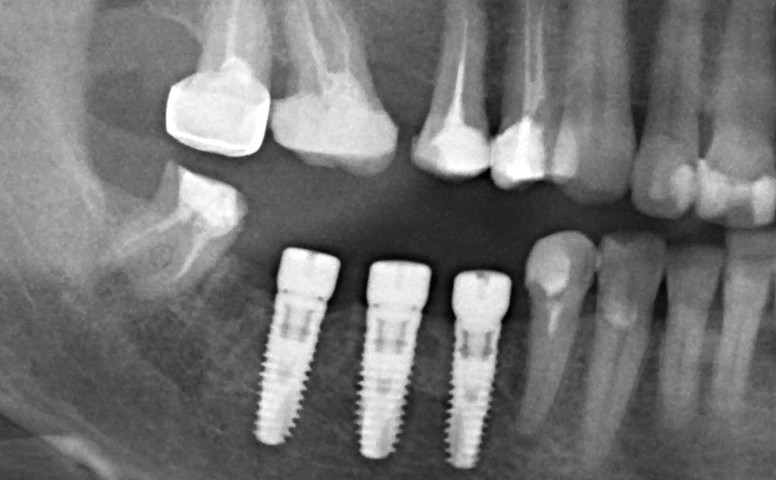
Как видите, вестибулярная стека импланта находится в новообразованной костной ткани. А это значит, что наша остеопластика удалась. Хотя, это еще нельзя назвать результатом нашей операции.
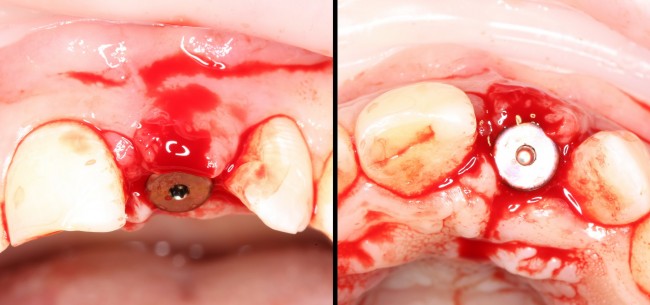
Ставим формирователь десны. Затем, Давид окончательно формирует десну с помощью временной коронки. После его формирования слизистая выглядит примерно так:
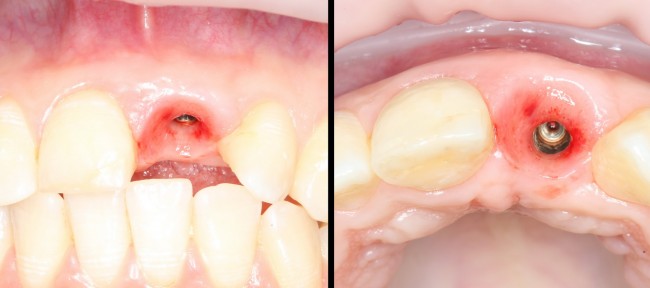
а это уже очень близко к тому, что мы хотим получить в результате лечения. Именно поэтому не стоит игнорировать временные коронки, особенно в эстетически значимой зоне. И, особенно, в ответственных случаях.
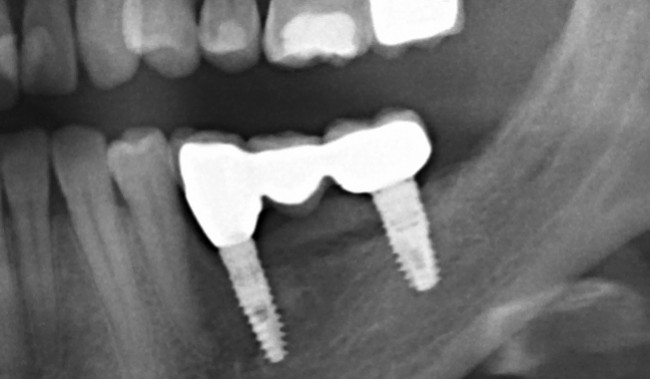
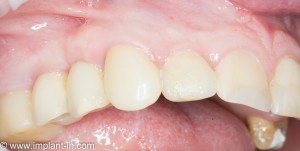
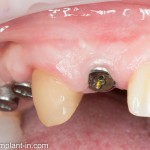
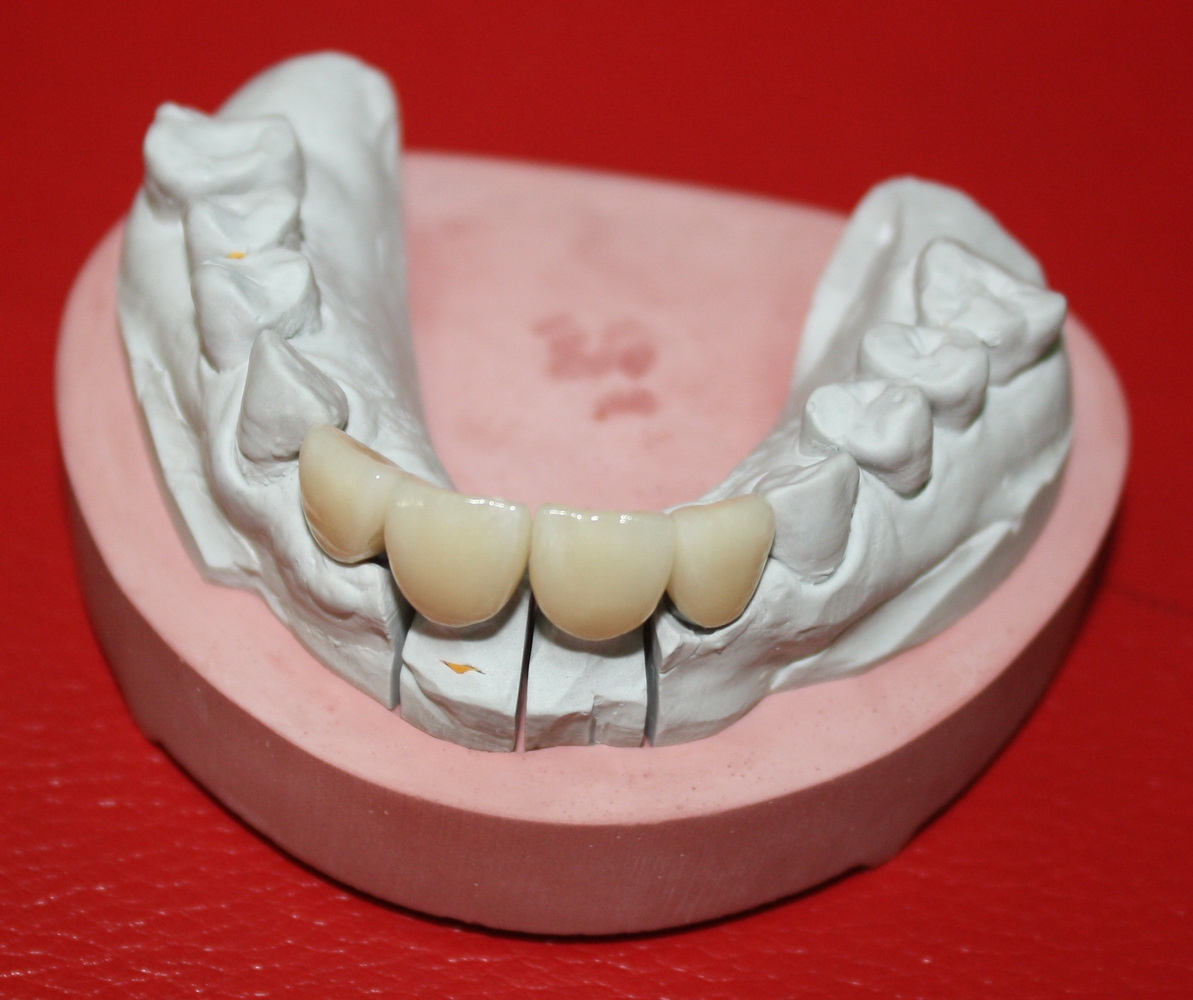
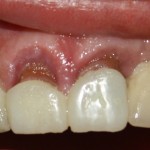
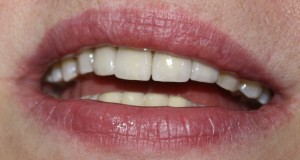
Через несколько месяцев после формирования десны, ортопед изготовил постоянную коронку:
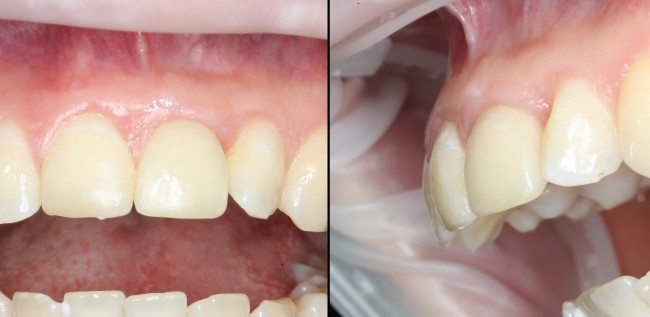
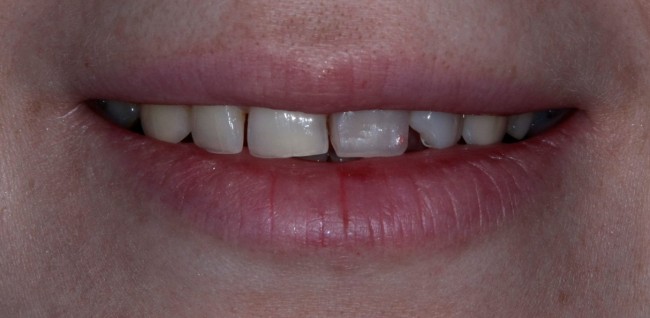
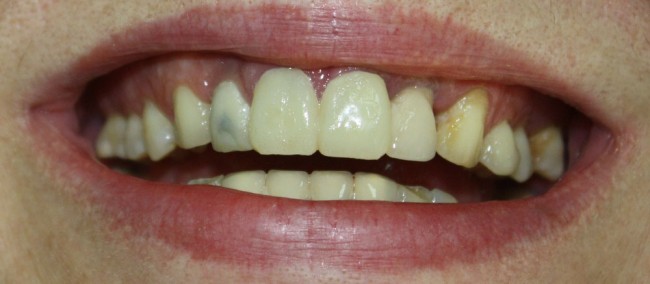
И, на мой взгляд, получилось это очень неплохо. Сравните с тем, что было «до-«:

Но можно ли назвать это результатом лечения? Нет, блин, нельзя.
После установки коронки на имплантат, окружающие ткани меняют свою конфигурацию. И, мы все правильно рассчитали, со временем клиническая картина должна не только не ухудшиться, но и улучшиться.
Обязательной частью моей работы с пациентами являются профилактические осмотры. Я могу дать гарантию на свою работу только в том случае, если пациент их не игнорирует.
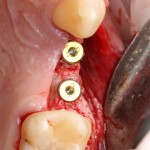
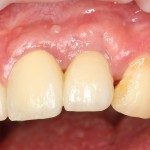
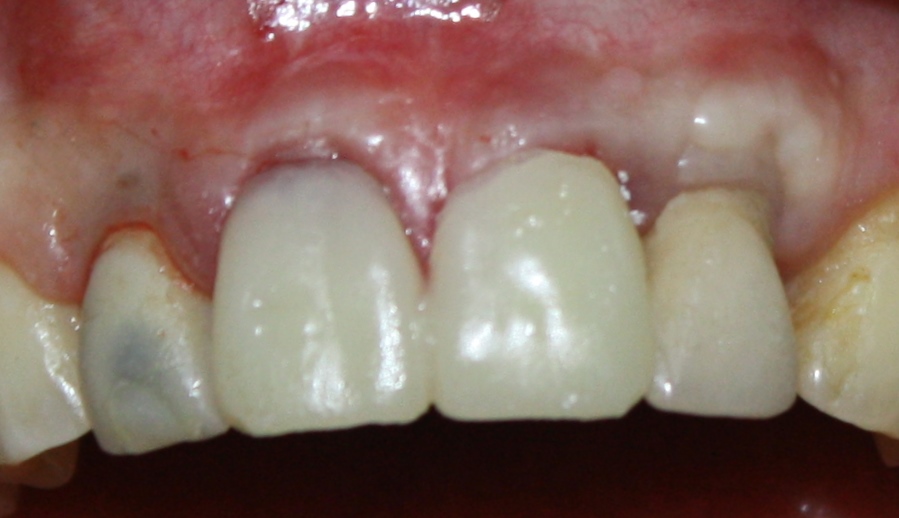
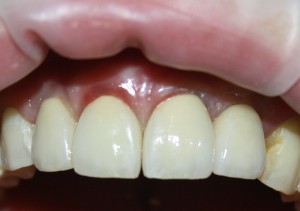
Наша пациентка это знает, поэтому через год заглянула к нам в клинику. И вот, что мы увидели:
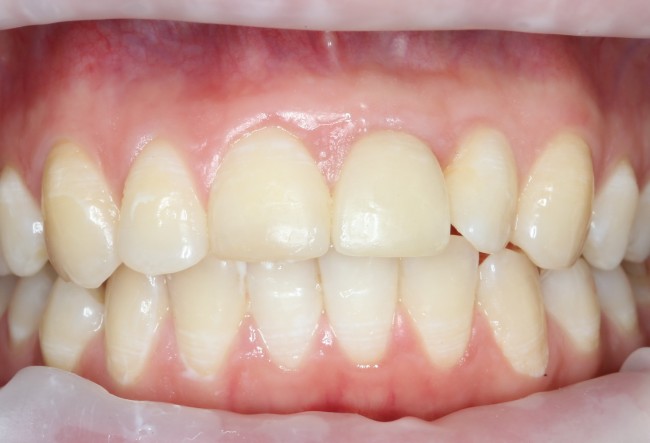
На мой взгляд, это — уже хоть какой-то результат лечения. И, по мнению пациентки, с поставленной задачей мы справились.
Ей лишь остается поддерживать должный уровень гигиены, периодически посещать профилактические осмотры и, в следующий раз, быть осторожнее, катаясь на коньках.
И все на этом.
* * *
Как видите, не так страшна остеопластика. Не нужно ее усложнять, ибо принципы, благодаря которым мы получаем нужный объем кости в нужном месте, достаточно просты и понятны. И вполне себе объяснимы в рамках обычной школьной программы, не говоря уже о специализированном медицинском образовании.
Что это за принципы? Как они работают? И почему?
Добро пожаловать на RegenerationDay!
С уважением, Станислав Васильев.
Источник первого изображения — zubivnorme.ru