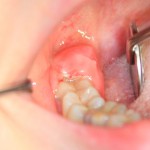
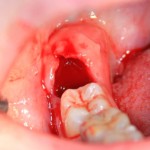
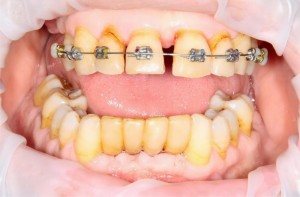
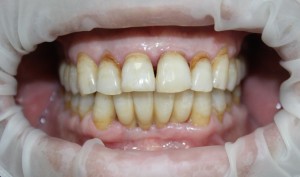
… так сказала пациентка, когда мы делали ей правую фотографию. На протяжение всего лечения, как до операции (которую я вам покажу ниже), так и после оной, ее врачи были настроены крайне скептически. Никто не верил, что в данном случае немедленная имплантация возможна и,что с ее помощью, достижим приемлемый результат.
Оказывается, достижим: справа фотография «до», а слева — «после».
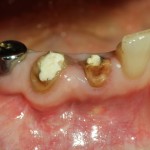
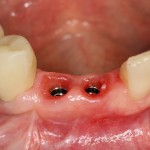
Сегодня я вернусь к теме немедленной имплантации, т. е. установки импланта в лунку только что удаленного зуба. И в контексте описанной работы, я хотел бы поговорить о пределах возможностей данного метода.
Думаю, что данная статья будет полезна не только докторам, но и пациентам. Однако, должен предупредить о том, что некоторые картинки под катом могут показаться кому-то неприятными. Что ж поделать, это хирургия…
Начну краткого рассказа об эволюции моих представлений о немедленной имплантации.
Первоначально, на заре своей имплантологической карьеры, я относился к данной методике крайне скептически. Как я думал, работа в изначально инфицированной лунке зуба не оправдана с точки зрения рисков отторжения импланта и других осложнений. Свою роль сыграл негативный настрой старших коллег, которые, с «высоты своего опыта» не рекомендовали заниматься подобной ерундой. С их точки зрения, оптимальной тактикой было удаление зуба, перерыв на несколько месяцев — и только после этого операция имплантации.
Весной 2009 года к нам обратилась пациентка с жалобами на сломанный передний зуб. А поскольку оставлять ее без зуба не очень хотелось, мы совместно приняли решение об удалении зуба и установке импланта прямо в лунку удаленного зуба, благо условия были подходящими. Операция прошла успешно, при этом удалось не только сократить сроки лечения, но и сохранить столь важные для эстетики объемы мягких тканей и кости.
Мы до сих пор наблюдаем эту пациентку (приходит раз в полгода на профилактические осмотры) и можем заверить, что ситуация стабильная и совершенно не изменилась за четыре года, что опровергает поговорку о том, что «первый блин комом».
Всего за 2009 год было проведено чуть больше двух десятков операций немедленной имплантации (при общем объеме в 200 операций в год). Однако, уже тогда я заметил следующие преимущества данной методики:
- Высокая надежность. Ни в одном случае не было осложнений.
- Отсутствие атрофии костной ткани и слизистой оболочки. То есть, немедленная имплантация позволяла избегать столь частых при отсроченных методиках остео- и мукопластики.
- Существенное сокращение времени лечения — с полугода до полутора-двух месяцев.
И было бы глупо эти преимущества не использовать.
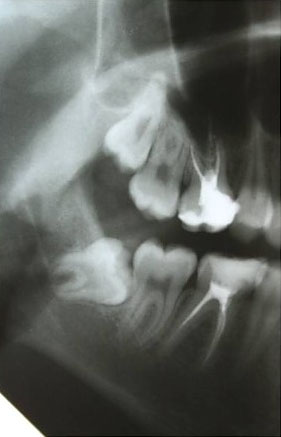
В 2010 году мы применили методику немедленной имплантации на многокорневых зубах (до этого работали, исключительно, с однокорневыми зубами: резцами, клыками, иногда — премолярами). Сначала были сомнения в возможности качественной стабилизации имплантов в больших лунках и герметичного закрытия операционной раны. Однако, как показала практика, при применении данной методики, а лунка зуба с имплантом нормально заживает и эпителизируется вторичным натяжением.
Всего за 2010 год мы провели около сотни операций немедленной имплантации, что составило почти треть от общего объема имплантологической работы. Осложнений и потерь имплантов — ноль.
В 2011 году доля имплантов, установленных сразу в лунку удаленного зуба, составило около 37,5%. Осложнений не было, хотя пару раз мы были вынуждены ограничиться только удалением зуба — оставшийся после него объем костной ткани не позволял надежно зафиксировать имплантат в лунке зуба.
В этом же году мы перестали обращать внимание на наличие периапикальных (прикорневых) воспалительных гранулем и кист. Провели несколько операций цистэктомии в сочетании с удалением зуба и имплантацией, причем, в одном из случаев размер корневой кисты составлял около 10 мм в диаметре. Во всех случаях операции прошли успешно.
С 2011 года операции немедленной имплантации были, фактически, поставлены на поток. Ввиду очевидных преимуществ, методика стала основным трендом нашей имплантологической работы.
В 2012 году мы впервые провели операцию немедленной имплантации в сочетании с одномоментным синуслифтингом. Рассказ про это есть в блоге, но, если кратко: пациенту не только удалили зуб и установили имплантат, но и сделали операцию синуслифтинга. Результат работы нас впечатлил, что, в принципе, развязало руки и позволило проводить операции немедленной имплантации в более сложных условиях.
К концу 2012 года подобный подход (удаление зуба+синуслифтинг+имплантация) стал настолько обычным, что количество операций немедленной имплантации увеличилось до 43% от общего количества имплантологических вмешательств. Это произошло, как раз, за счет снятых ограничений.
В 2013 году мы провели операцию немедленной имплантации в сочетании с одномоментной остеопластикой и синуслифтингом. Скоро в одном из журналов выйдет статья по этому поводу, поэтому деталей пока раскрывать не буду. В общих чертах: при удалении зуба выявился лизис вестибулярной стенки лунки, поэтому, помимо синуслифтинга, костным блоком была восстановлена эта самая стенка и установлен имплант с формирователем десны. Операция прошла успешно и, в первом полугодии 2013 года, мы провели еще несколько подобных операций.
В марте 2013 года обратилась пациентка с острой болью. Мы планировали с ней операцию немедленной имплантации, но внезапно зуб, который мы планировали удалять, заболел. После серьезного обсуждения всех возможных риском, совместно с пациенткой мы приняли решение об удалении зуба и установке импланта в лунку. При этом, я не был до конца уверен в успехе операции. Несмотря на то, что послеоперационный период был непростым (пациентку беспокоили боли и отек), всё прошло хорошо — обострение воспалительного процесса не оказало никакого влияния на результат имплантологического лечения.
По результатам первого полугодия 2013 года доля операций немедленной имплантации составила почти 50% от общего объема имплантологической работы.
Причем, за 4 года работы не было ни одного осложнения, ни одного отторжения имплантов. Я связываю это с несколькими факторами:
- более тщательное обследование и планирование лечения
- достаточные объемы костной ткани и слизистой оболочки, отсутствие атрофии, сопровождающей процесс заживления лунки
- иммунологический статус тканей в области операции. В этом, определенно, что-то есть, но что именно — пока объяснить не могу.
Итого, мы смогли существенно сузить противопоказания к немедленной имплантации:
В 2009 году они были следующими:
- Многокорневой зуб
- Недостаточный объем костной ткани, способный обеспечить качественную стабилизацию импланта
- Выраженные новообразования, сопровождающие хроническое воспаление (свищевые ходы, гранулемы, кисты и т. д.)
- Острый воспалительный процесс
- Недостаточный объем слизистой оболочки, способный обеспечить герметичное закрытие операционной раны
Сейчас я бы составил следующий список противопоказаний для немедленной имплантации:
- Недостаточный объем костной ткани, способный УДЕРЖАТЬ имплантат в костной ткани. Качественная первичная стабильность не является обязательной.
- Выраженный острый воспалительный процесс с тенденцией к распространению. Другими словами, наличие отека и распространение воспаления на окружающие зуб мягкие и твердые ткани — противопоказание к немедленной имплантации. В то время как обострение хронического периодонтита без распространения воспалительного процесса (скажем, просто заболел разрушенный зуб), не является проблемой.
- Существенный дефицит слизистой оболочки в случае хронического пародонтита. Является противопоказанием при необходимости достижения высокоэстетичного результата.
Других противопоказаний нет.
Отчасти, рост доли операций немедленной имплантации я связываю именно с сокращением списка противопоказаний. При этом, не могу не отметить растущую сознательность пациентов, которые уже на этапе удаления задумываются о протезировании зубов и делают выбор в пользу имплантологического лечения.
Рассмотрим один из клинических примеров.
Пациентка, чуть старше 30-ти лет. Ранее были установлены импланты (44 зуб на левой фотографии), но, когда пришло время готовиться к протезированию, и врач-стоматолог-терапевт попытался вылечить 43, 42 зубы (клык и резец, соответственно), выяснилось, что лечению эти зубы не подлежат.
Более того, при обработке каналов зубов произошла перфорация стенки резца, выход через перфорацию медикаментов для обработки каналов с последующим ожогом тканей, окружающих зуб. Иначе говоря, пациентка обратилась в состоянии острой боли и активного воспалительного процесса.

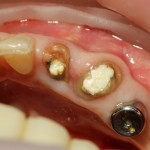
Совместно принимаем решение о проведении операции немедленной имплантации.
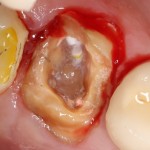
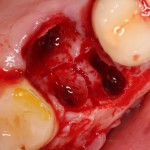
Делаем разрез по зубодесневой борозде. На фотографии видно как точку перфорации (в поднадкостничное вестибулярное пространство, так и наличие в нем распада некротизированных тканей вперемежку с материалом для обработки каналов:
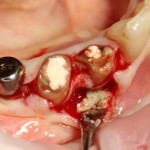
Аккуратно промываем рану физраствором, удаляем все ее содержимое. На левой фотографии хорошо заметна как сама перфорация корня и вестибулярной стенки костной ткани, так и ожог надкостницы, вызванный медикаментами для обработки каналов.
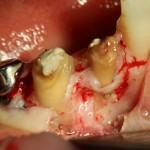
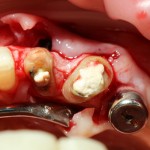
После этого аккуратно удаляем зубы.
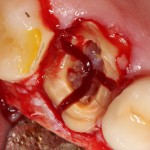
На фотографиях ниже видно, как выглядят лунки зубов после удаления: тонкие, почти прозрачные вестибулярные стенки при сохраненной высоте альвеолярного гребня.
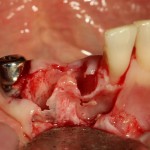
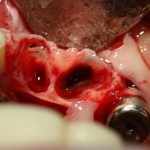
Во всех учебниках по хирургической стоматологии указана необходимость кюретажа лунки после удаления зуба. Не знаю, откуда это взялось, но есть наблюдения, что излишне активный кюретаж приводит к утрате из лунки кровяного сгустка и последующему развитию альвеолита. Оставшиеся на стенках лунки периодонтальные волокна являются фактором, удерживающим кровяной сгусток в послеоперационной ране. Поэтому стараться «выскоблить» лунку до зеркального блеска не нужно. В тех местах, где имплантат контактирует с костной тканью, последняя обрабатывается фрезами и, естественным образом, лишается периодонтальных волокон. Ну а там, где между имплантом и стенками альвеолы есть пространство, оставшиеся на кости волокна удерживают кровяной сгусток. который является субстратом для регенерации костной ткани, при этом никак не мешают остеоинтеграции.
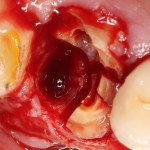
Готовим лунки под импланты Friadent Xive. В область резца установлен имплантат диаметром 3,0 мм, в область клыка — 3,4 мм. Обратите внимание на позиционирование имплантов в лунках — смещение язычно и небольшая девергенция. Подобное положение связано с анатомическими особенностями данной области.
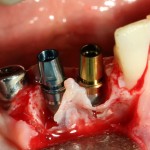
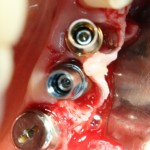
Подобным позиционированием и подбором имплантов удалось добиться качественной стабилизации. Мы удаляем имплантодержатели, еще раз проверяем их положение и (особенно!) глубину погружения в лунки.
Чрезмерное погружение импланта в лунку зуба может привести не только к сложностям при протезировании, но и серьезному осложению — рецессии десны как в области имплантов, так и у соседних зубов.С этой точки зрения, «лучше недокрутить, чем перекрутить».
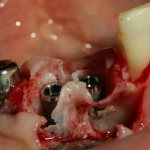
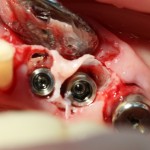
Вопрос о необходимости заполнения пустого пространства между поверхностью импланта и стенкой альвеолы (на фотографиях выше) остается дискуссионным. С одной стороны, любые искусственные материалы, вопреки рекламе, никак не способствуют интеграции имплантов. С другой стороны, забор аутокостной стружки требует либо дополнительной раны, либо расширения области операции.
В случаях, подобных этому, я стараюсь ничем не заполнять лунку с установленным имплантом. Формирующийся кровяной сгусток сам по себе является прекрасным субстратом для регенерации костной ткани. Но для того, чтобы он удержался в лунке, не нужно проводить ее кюретаж после удаления зуба.
На импланты устанавливаются формирователи десны, а на слизистую накладываются швы. Для операций имплантации я использую, исключительно, нерезорбируемый шовный материал. В данном случае — Prolene 6-0.
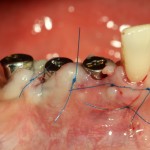
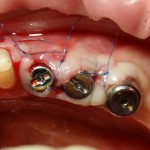
Послеоперационный режим и рекомендации не отличаются от таковых при отсроченной имплантации. Комплексная антибактериальная противовоспалительная терапия в сочетании с адекватной гигиеной полости рта — это более, чем достаточно.
Хотя, есть маленький секрет. Очень желательно назначение витаминотерапии. В первую очередь, витамина С и Д3 в больших количествах. Данные препараты ускоряют процесс заживления послеоперационной раны и интеграции имплантов.
Вид послеоперационной раны через 2 дня после вмешательства:
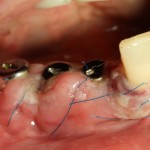
Импланты стабильны, безболезненны при перкуссии. Слизистая оболочка нормальной окраски. Уже на этом сроке можно сказать, что риск осложнений позади, дальнейший послеоперационный период будет комфортным и легким.
Несмотря на это, доктор, занимавшийся протезированием (я его не знаю, пациентка нашла его сама), его коллега-хирург и все остальные отнеслись к проделанной работе весьма скептически. «Ничего не получится! Зря Вы это сделали!» — уверяли они пациентку все два месяца до момента протезирования.
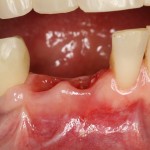
Несмотря на такой скепсис, через два месяца область имплантов выглядит так:
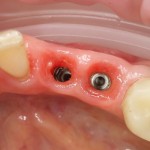
И врач-стоматолог-ортопед может приступить к изготовлению временных коронок на импланты. Что он и сделал:
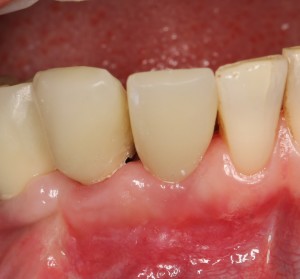
Напомню, это временные коронки. Следовательно , их внешний вид не является окончательным.
Ну, а моя работа с данной пациенткой подошла к концу. Мне остается лишь наблюдать ее на профилактических осмотрах и давать рекомендации относительно ухода. Пожелаем ей удачного окончательного протезирования.
Заключение
Вспоминая себя некоторое время назад, хочу заметить, что безосновательный скепсис и критика — это первый признак отсутствия опыта. Как я уже отмечал выше, мое первое мнение о немедленной имплантации было весьма и весьма негативным. Но, чем больше опыта я получал, тем шире раздвигались границы возможностей данной методики. И сейчас я считаю, что это, определенно, та самая «золотая середина», при которой достижим наилучший результат имплантологического лечения с наименьшими усилиями.
Когда-то я тоже думал, что это невозможно.
И я очень рад, что тогда ошибался.
The end.
С удовольствием отвечу на все вопросы в комментариях.
Спасибо за внимание.
С уважением, Станислав Васильев.


![01[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/011-1-150x150.jpg)
![011[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/0111-150x150.jpg)
![03[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/031-150x150.jpg)
![02[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/021-150x150.jpg)
![14[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/141-150x150.jpg)
![23[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/231-150x150.jpg)
![monaco1[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/monaco11-650x366.jpg)
![0_d9c07_54439835_L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_d9c07_54439835_L1-150x150.jpg)
![0_c4aa6_517e8113_-1-L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_c4aa6_517e8113_-1-L1-e1454683766296.jpg)
![0_75a52_d0a2eefc_XL[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_75a52_d0a2eefc_XL1-650x345.jpg)
![0_ec420_93c128d7_L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_ec420_93c128d7_L1.jpg)
![0_e8c0a_36b90d0a_L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_e8c0a_36b90d0a_L1-150x150.jpg)
![0_e916c_86214ab8_L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_e916c_86214ab8_L1-150x150.jpg)
![0_e91a2_73ac6aa0_-1-L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_e91a2_73ac6aa0_-1-L1-150x150.jpg)
![0_e9199_b29b20a0_-1-L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_e9199_b29b20a0_-1-L1-150x150.jpg)
![0_e9165_eb8f7e1f_L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_e9165_eb8f7e1f_L1-150x150.jpg)
![0_e9162_e1ae0991_-1-L[1]](http://2026.implant-in.com/wp-content/uploads/2013/09/0_e9162_e1ae0991_-1-L1-150x150.jpg)



















![1[1]](http://2026.implant-in.com/wp-content/uploads/2013/04/11-150x150.jpg)
![IMG_9117[1]](http://2026.implant-in.com/wp-content/uploads/2013/04/IMG_91171-e1454880697995-300x384.jpg)