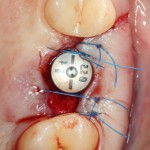
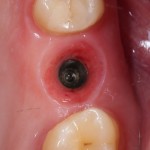
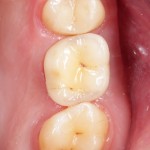
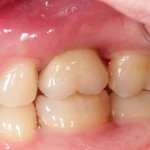
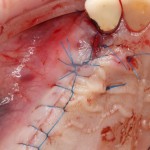
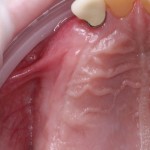
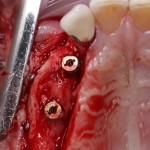
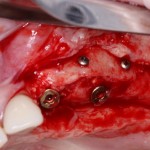
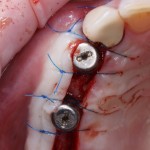
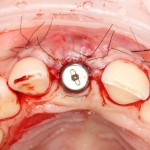
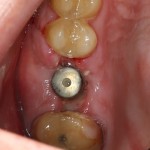
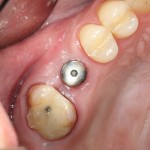
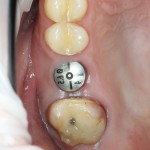
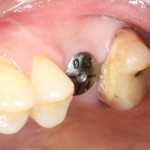
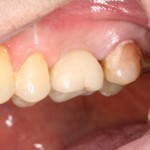
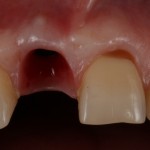
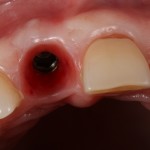
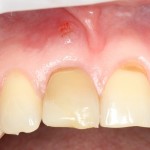
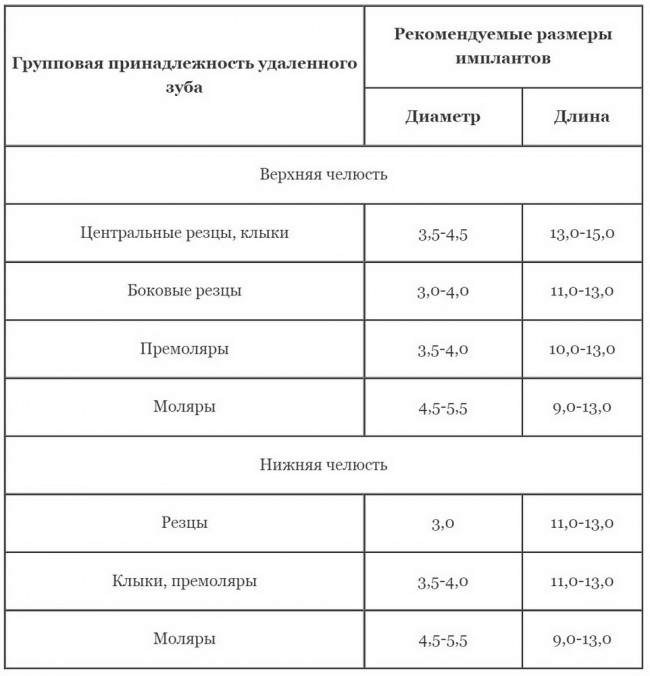
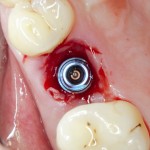
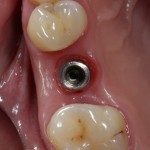
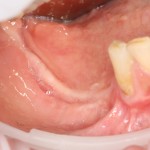
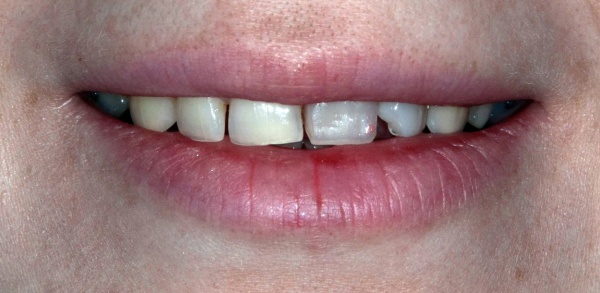
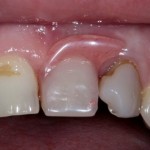
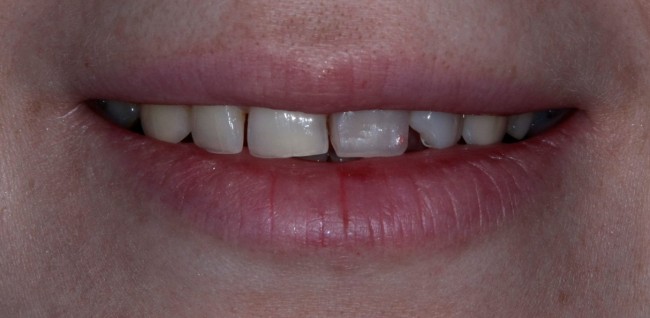
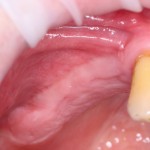
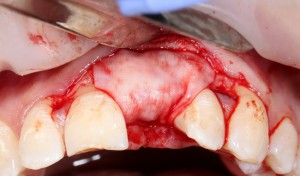
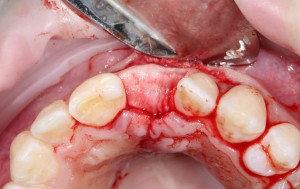
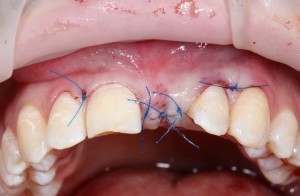
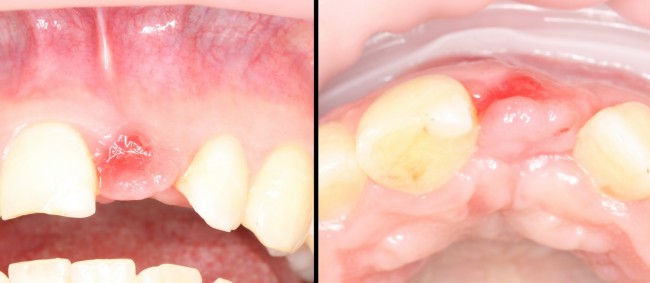
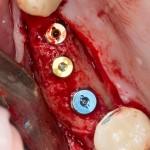
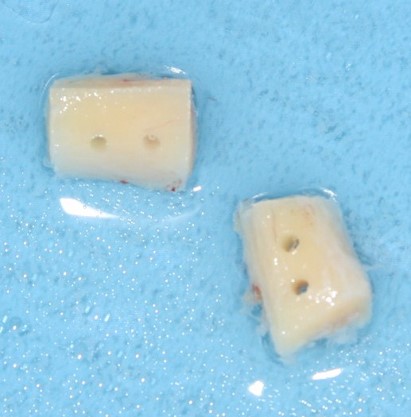
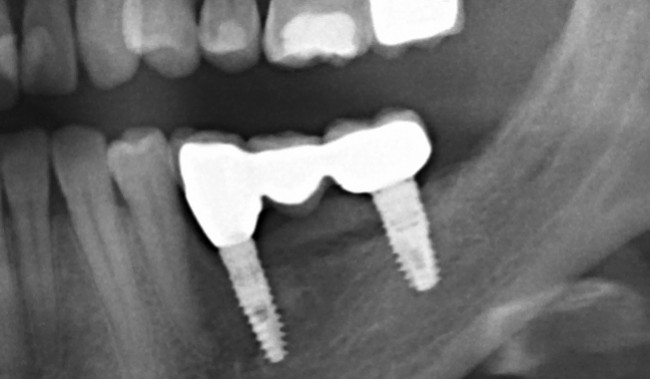
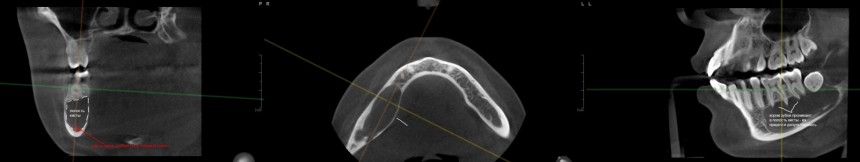
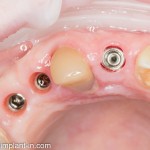
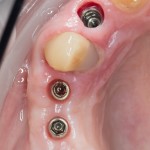
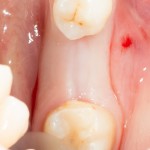
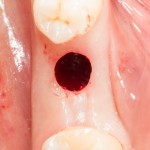
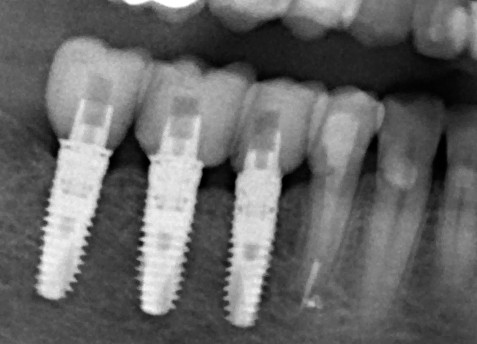
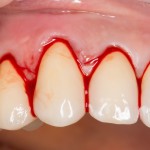
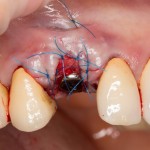
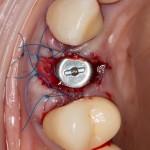
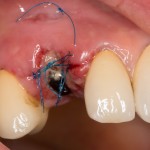
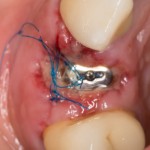
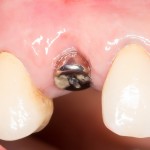
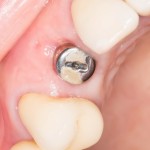
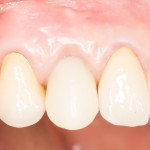
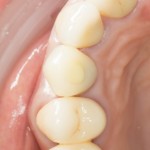
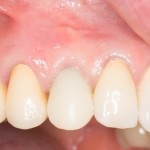
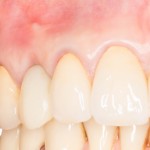
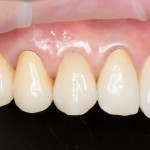
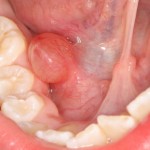
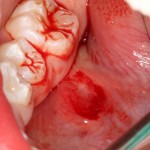
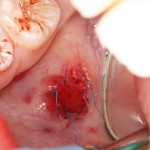
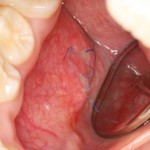
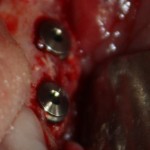
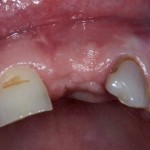
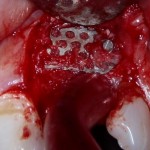
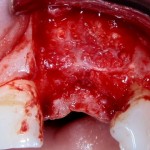
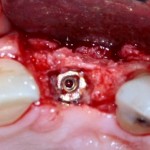
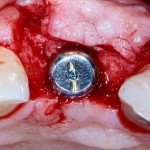
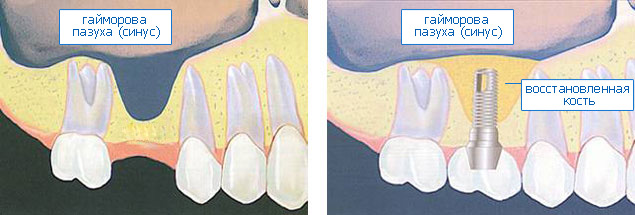
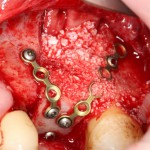
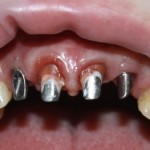
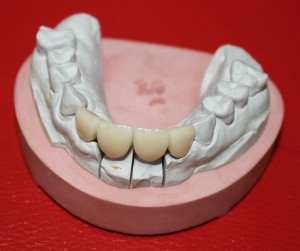
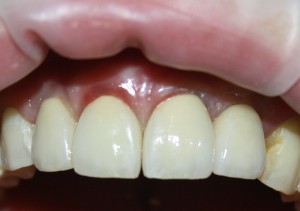
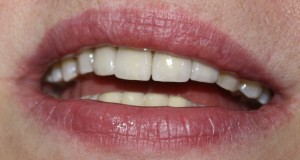
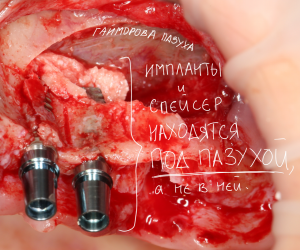
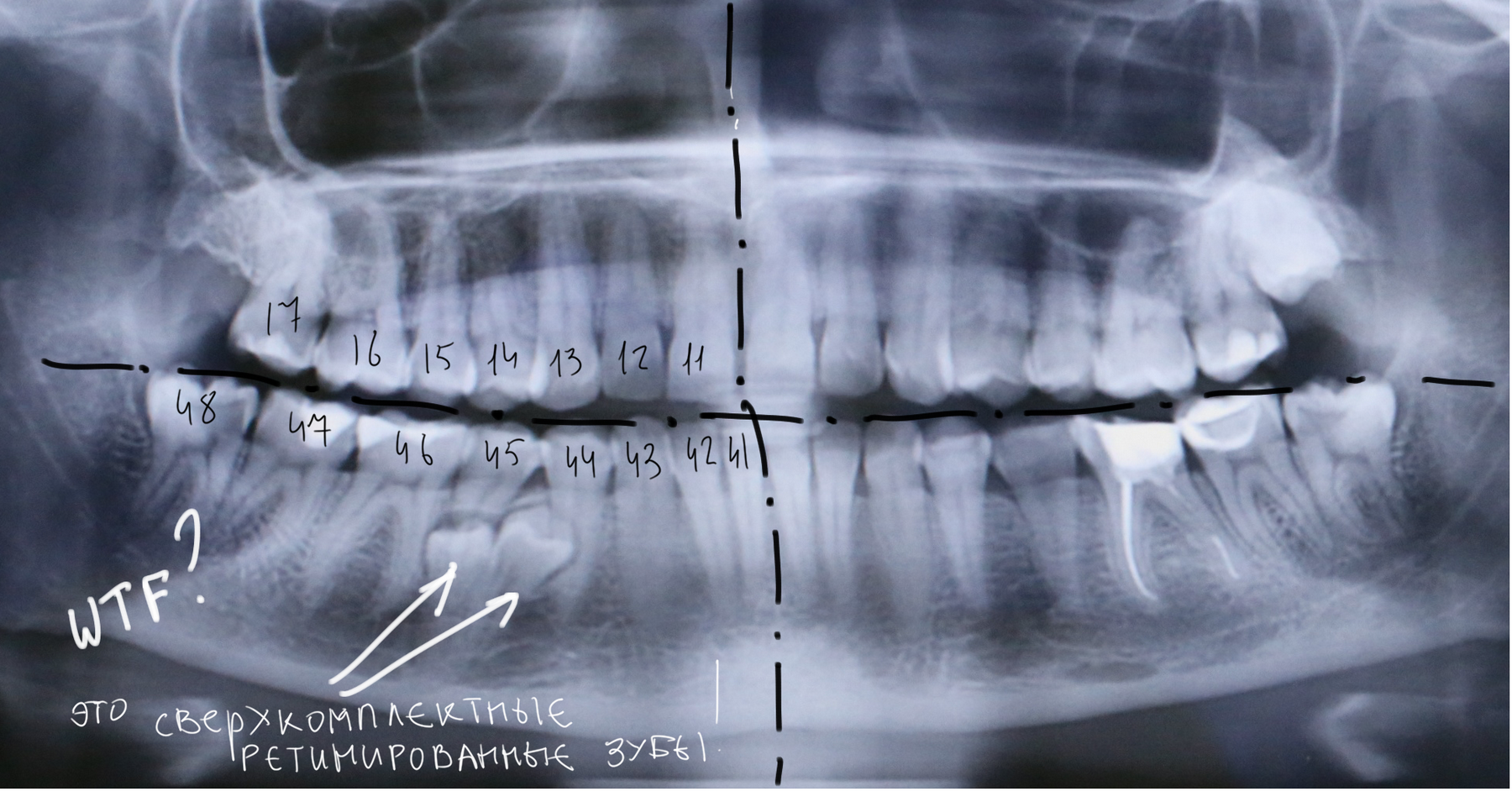
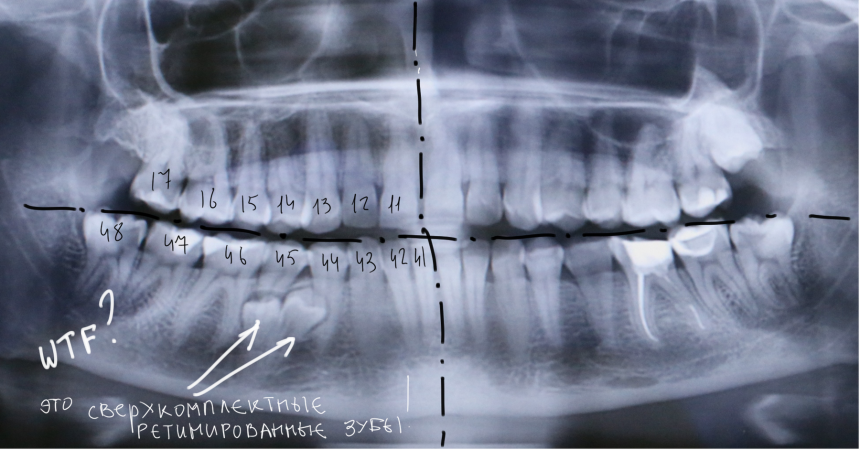
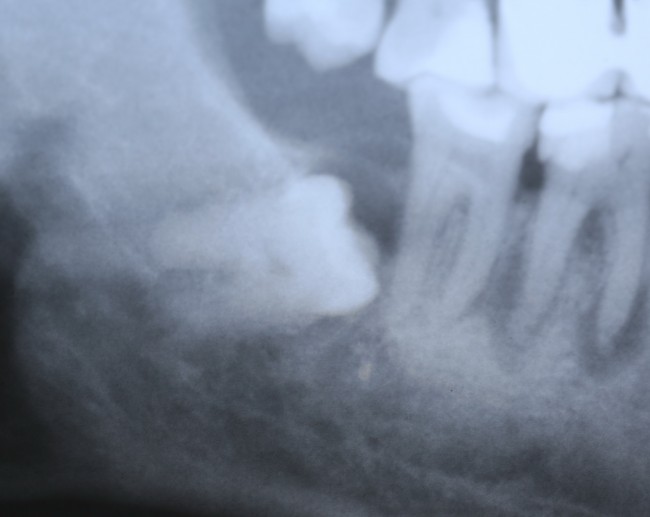
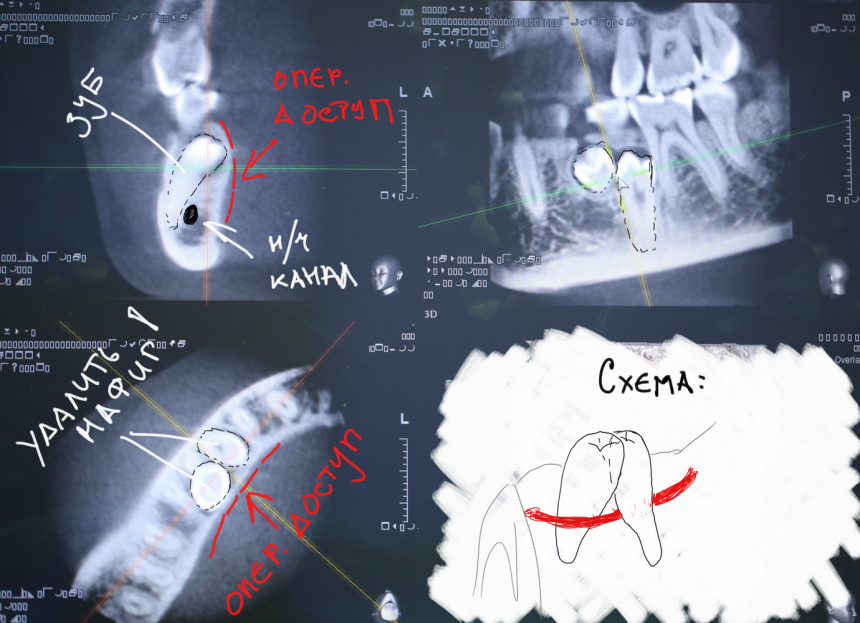
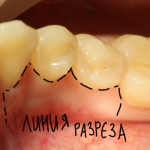
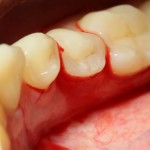
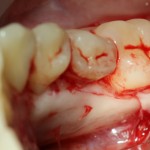
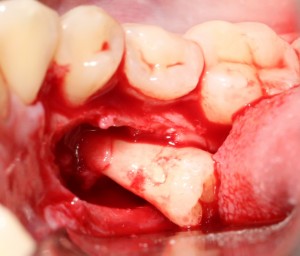
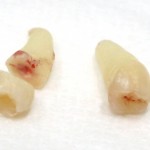
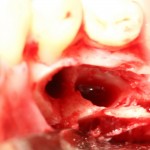
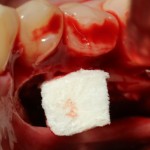
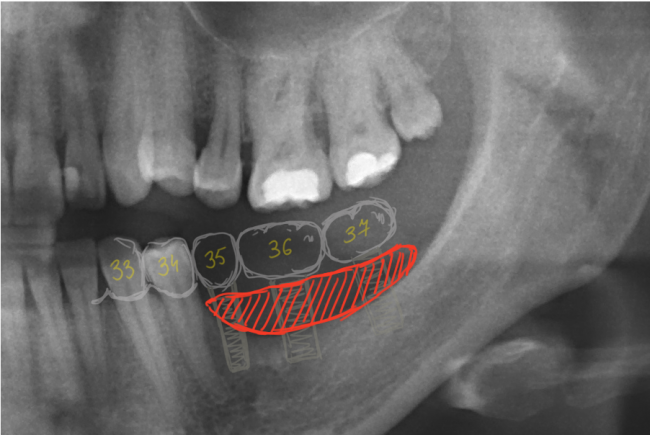
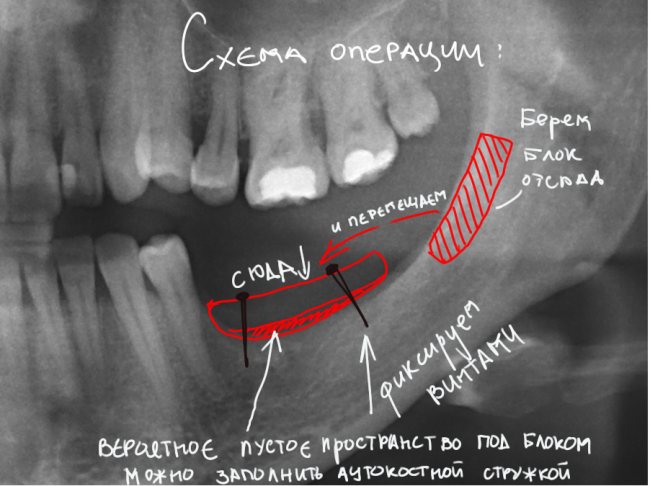
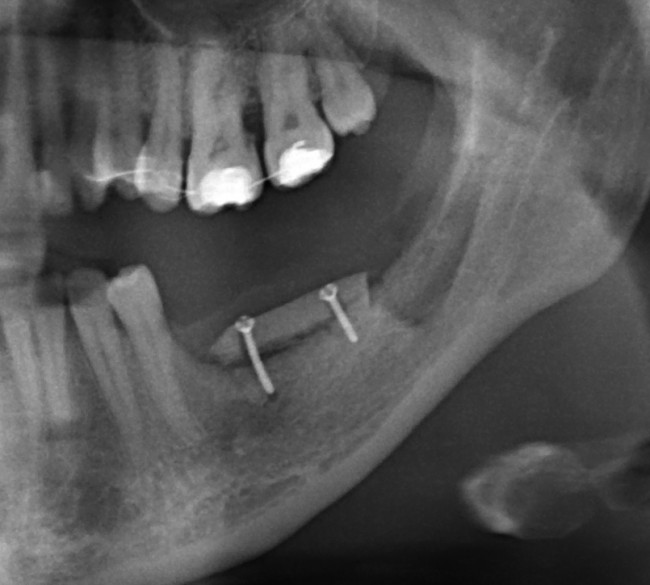
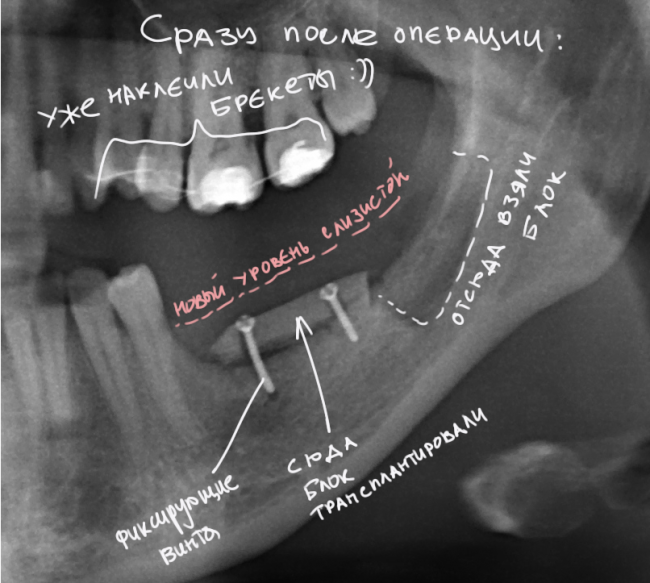
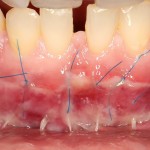
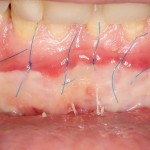
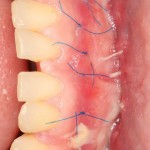
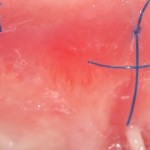
Уважаемые друзья, напомню, что 3 апреля в Васюках в Москве состоится первая в этом году и вторая, вообще, Межгалактическая Гольфическо-Космическая Имплантологическая Лекция по немедленной имплантации OneDrive.OneHole. Проводить ее будет Межпланетный Космическо-Стоматологический Учебный Центр «СтомКосмоПорт«. Все подробности об этом, в полном смысле слова, Вселенском Мероприятии есть здесь>>, рекомендую ознакомиться.
Блин, надо завязывать с травой))) На тему названий «Международных» конгрессов, учебных центров и клиник можно шутить примерно столько же, сколько про звания, членства, награды и прочие свистелки-перделки, которыми любят себя обвешивать некоторые доктора. Ну, да ладно)
Сегодня я бы хотел поговорить с вами о нюансах немедленной имплантации, а точнее — об использовании биоматериалов для аугментации окружающих имплантат тканей. Еще точнее — я хотел бы познакомить вас с Bio-Oss Collagen компании Geistlich. Этот материал почему-то незаслуженно игнорируется большинством имплантологов, несмотря на то, что ничего удобнее для аугментации костной ткани в условиях сложного доступа еще не придумали.
Я решил исправить этот пробел.
Для начала, давайте разберемся, какие биоматериалы вообще используются в дентальной имплантологии.
В общих чертах, это:
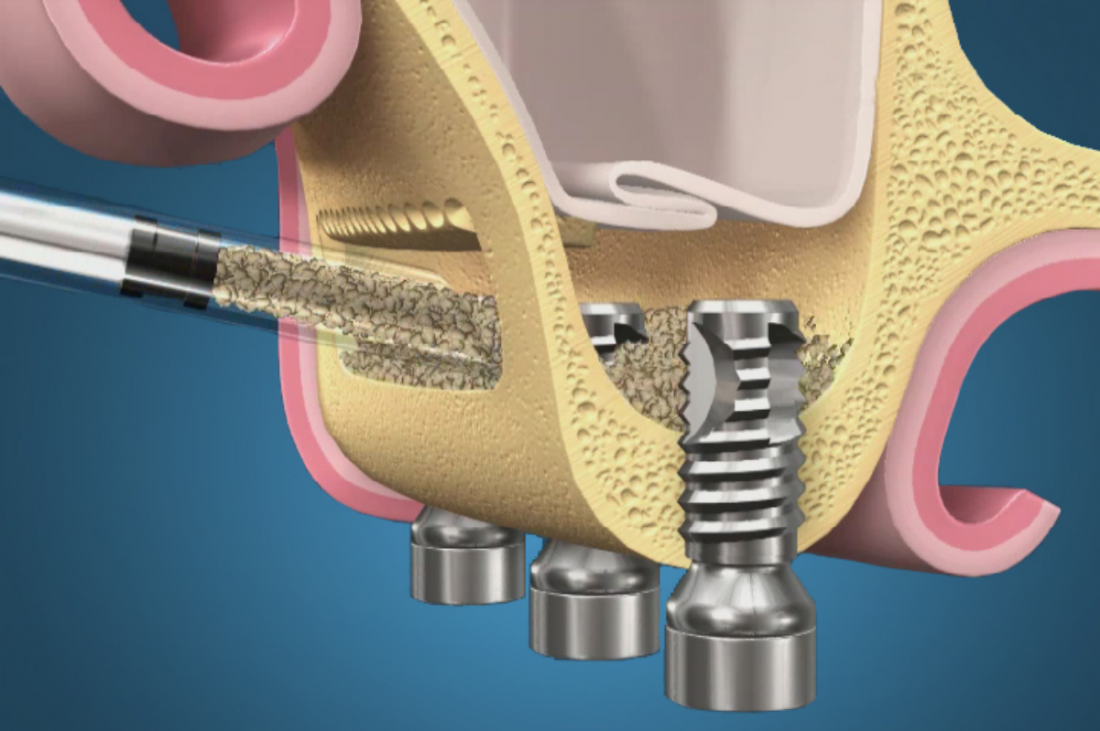
- графты (от английского graft — «трансплантат»). Их еще называют «искусственной костью» или «заменителями костной ткани». Их основная задача: создать и удержать объем там, где это необходимо. Вопреки распространенному мнению, графты не способны к самостоятельной регенерации и не превращаются в костную ткань, а лишь удерживают пространство, в котором она регенерирует. Наиболее частый пример использования графтов — операция синуслифтинга.
- барьерные мембраны, с помощью которых отделяют медленно растущие ткани (например, регенерирующую костную ткань) от быстрорастущих. Эта способность барьерных (в основном, коллагеновых) мембран — основная «фишка» метода направленной костной регенерации (НКР), широко используемого в современной имплантологии.
- коллагеновые матрицы. В отличие от барьерных мембран, с которыми их часто путают, они представляют из себя трехмерных коллагеновый каркас, который сам по себе служит субстратом для регенерации слизистой оболочки. Их задача — не разделять, а удерживать в себе живые клетки, обеспечивая регенерацию и формирование новых тканей. Очень упрощенно, это тот же графт, но для слизистой оболочки. Типичный пример их использования: мукогингивальные операции, аугментация лунок и т. д.
И по такой схеме можно разложить любой ассортимент любого производителя биоматериалов, будь то Bottis, Osteobiol или кто-то там еще. Еще существует куча «похожих по структуре и свойствам», «таких же материалов, как ….(вставь любое название), только дешевле» и «не имеющих зарубежных аналогов, российских ….» и много чего еще. Тысячи их!
Какие свойства биоматериалов действительно важны для практики?
В качестве примера возьмем графты — наиболее известные и часто используемые биоматериалы в имплантологической практике.
О них нужно знать следующее:
- в зависимости от источника происхождения (натуральные или синтетические), все графты всех компаний изготавливаются примерно одинаково. Есть разница в технологических нюансах производства, этим объясняются различия в физических и биологических свойствах.
- у всех графтов, вне зависимости от источника происхождения, одна задача — удержать заданный объем на время, необходимое для регенерации костной ткани.
- не существует «волшебных» графтов, которые сами превращаются в костную ткань. Они не содержат в себе ни клеточных элементов, ни факторов роста, ни каких-либо питательных веществ, ускоряющих регенерацию костной ткани. Наличие органических веществ в составе графта на сегодняшний день является предметом дискуссий — кто-то говорит, что это плохо, кто-то считает, что ничего страшного в этом нет. Истина, как обычно, находится где-то посередине.
Следовательно, истории о том, что «вот этот графт превращается в костную ткань лучше, чем другие» могут распространять только теоретики и дилетанты. Закономерности и физиологические механизмы регенерации костной ткани общие для всех клинических случаев и не зависят от типа применяемых графтов. Смиритесь с этим, наконец.
Если все, что я написал выше, верно, то тогда возникают вопросы:
Какие свойства графта действительно важны для практики? И на какие из его особенностей можно забить?
Ответ очень прост:
— только то, что вы можете потрогать, проверить, измерить и понять,
без всяких слухов, домыслов и заказных «научных» статей.
Это, в первую очередь:
- форм-фактор, то есть, в виде какой субстанции материал выпускается. Мы знаем, что графты бывают разными: в виде крупных фрагментов (блоков, колец или даже целых участков челюстей), порошков, жидких или полужидких субстанций (гелей, суспензий, мастик и т. д.). Графт может быть в обычной банке, шприце или специальном аппликаторе.
- физические свойства: гидрофильность, способность к агрегации, площадь поверхности и т. п.
- биологические свойства: способность к интеграции, антигенная чистота, скорость резорбции и проч.
Подробнее об этих свойствах и о том, насколько они важны, можно узнать, посетив RegenerationDay, специальный семинар, посвященный биоматериалам и их использованию в имплантологии.
Почему для немедленной имплантации нужны биоматериалы?
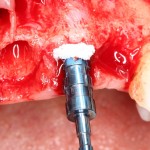
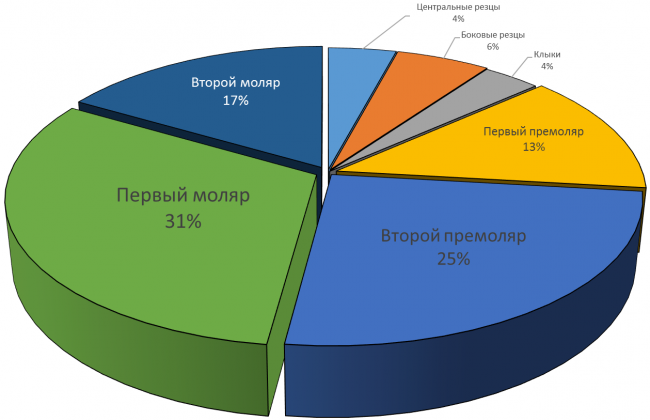
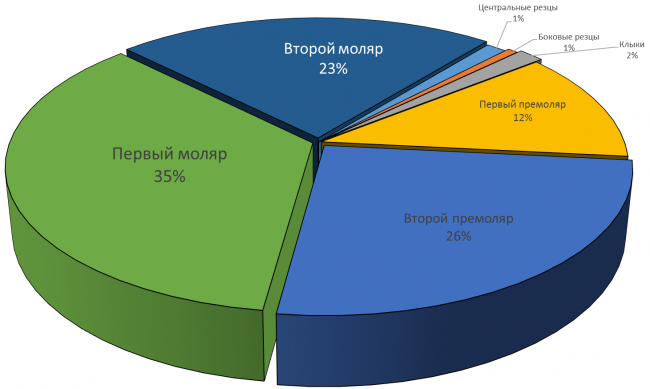
Если речь идет исключительно об удалении зуба и установке импланта, то, признаюсь честно, чаще всего они не нужны. Особенно, если учесть, какие зубы чаще всего приходится немедленно имплантировать:
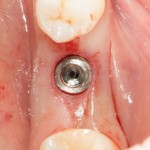
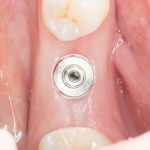
На картинке видно, что немедленная имплантация в эстетически значимой зоне проводится не так часто, как может показаться на первый взгляд. Просто ее проще отснять — именно поэтому все профильные сайты забиты работами в области фронтальной группы зубов, но очень мало случаев немедленной имплантации в боковом отделе зубного ряда.
Тем не менее, немедленная имплантация в боковом отделе зубного ряда проводится гораздо чаще, чем в эстетически значимой зоне. И, чаще всего, использовать какие-то материалы для аугментации лунки при установке импланта не требуется — в большинстве случаев, особенности строения и кровоснабжения альвеолярной кости в этих участках позволяют избежать значительной атрофии.
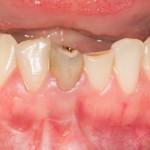
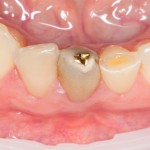
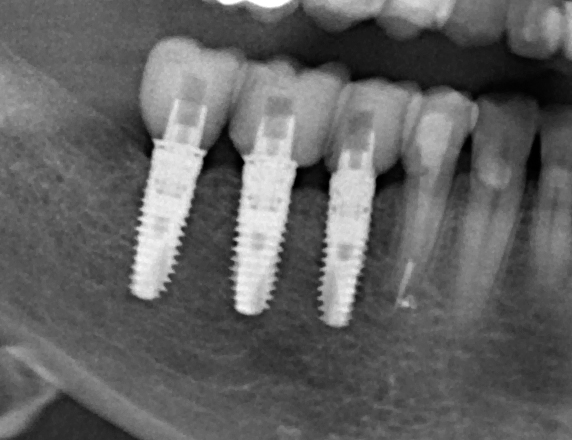
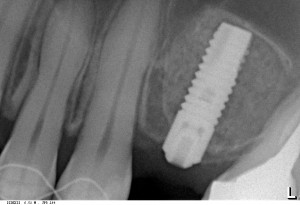
На приведенных фотографиях заметно, как изменились линейные размеры альвеолярного гребня с момента удаления 26 и установки импланта, до его интеграции (сравните толщину). Но это не так критично, и позволяет получить хороший результат протезирования:
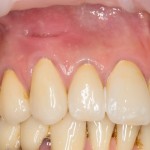
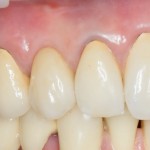
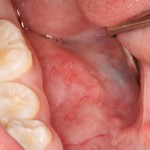
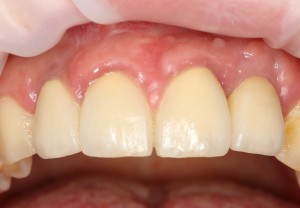
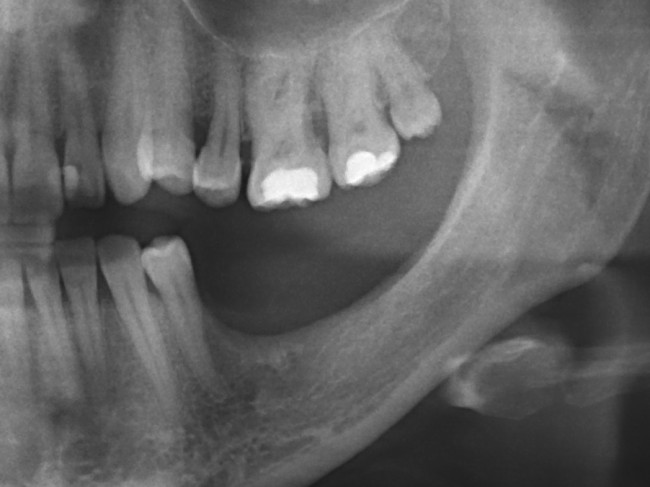
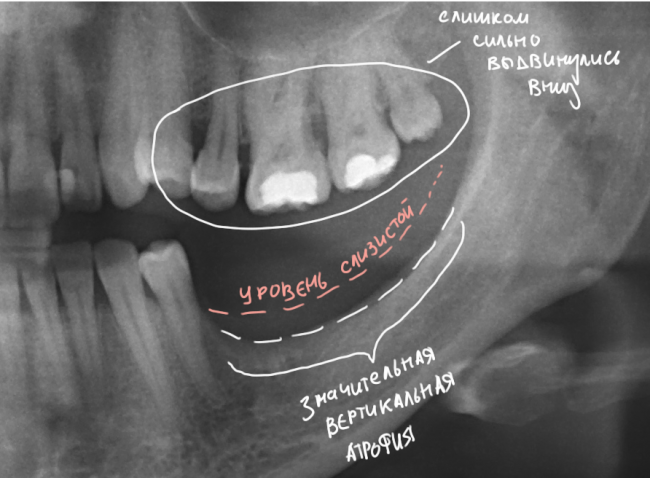
Однако, если одной из задач имплантологического лечения является максимальное сохранение окружающих зуб тканей, то без использования биоматериалов вряд удастся обойтись. На фотографии ниже: вроде как, проведена немедленная имплантация, но последующая атрофия альвеолярного гребня вконец испортила эстетический результат лечения.
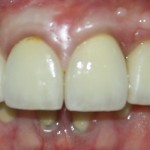
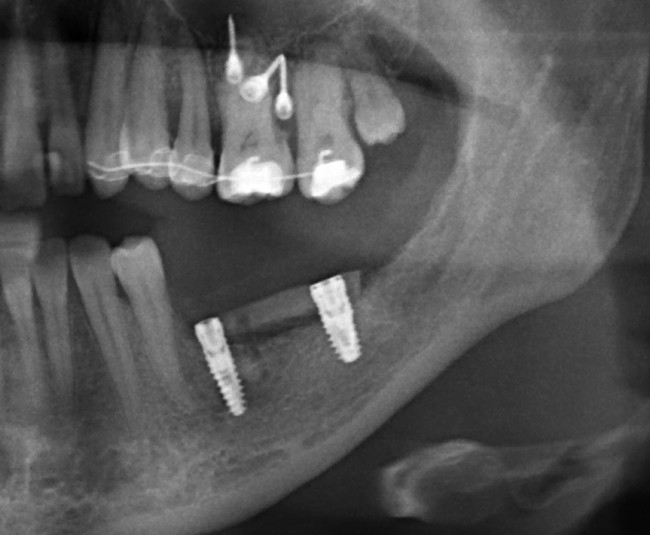
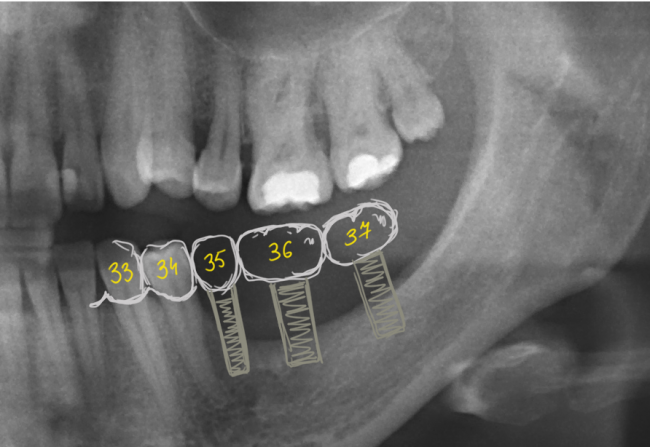
Не только фронтальная группа зубов требует внимания с точки зрения эстетики — некоторые пациенты хотят, чтобы и в боковом участке «зуб был неотличим от настоящего». И в этих случаях мы также используем биоматериалы, чтобы сохранить на месте костные стенки лунки и получить хороший эстетический и функциональный результат:
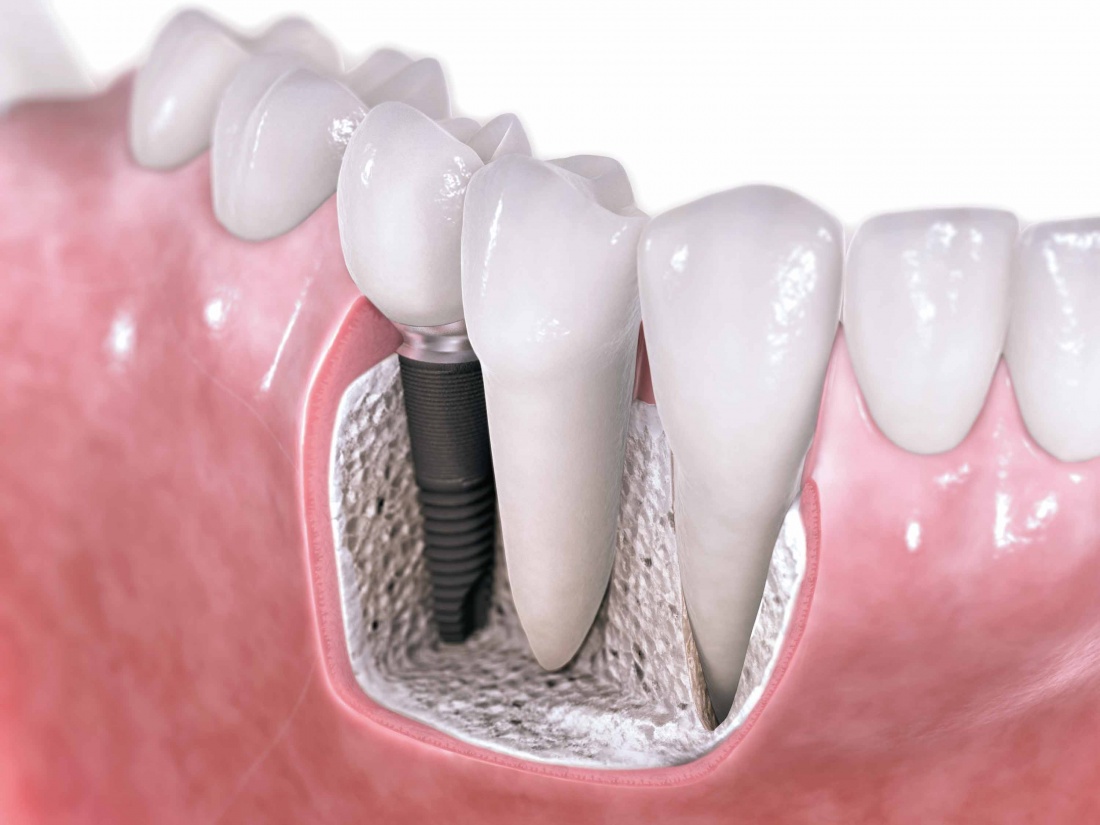
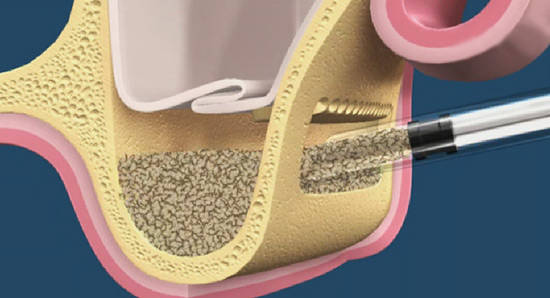
Учитывая то, что имплантат (за редким исключением) всегда меньше, чем удаленный зуб, нам необходимо чем-то заполнить освободившееся от зуба пространство, чтобы удержать окружающие лунку ткани на месте. В противном случае, последующая атрофия может свести на нет эстетические результаты имплантологического лечения:
Согласитесь, не очень приятно, когда имплантат начинает просвечивать… и никакой, даже самой крутой коронкой это не компенсировать.
Так вот, чтобы такого не происходило — нам нужны биоматериалы и графты, в частности. Заполняя пространство между имплантом и стенкой альвеолы, мы удерживаем последнюю на своем месте, предотвращая изменение линейных размеров альвеолярного гребня в области импланта. Безусловно, какая-то степень атрофии все равно присутствует, но она значительно менее выражена и почти незаметна, чем в тех случаях, если бы мы ничего не делали.
Какие биоматериалы лучше использовать для аугментации лунки при немедленной имплантации?
При выборе графта лучше всего отталкиваться от того, что вы точно знаете и что не вызывает сомнений, а именно — от физических свойств и форм-фактора. Биологические свойства графта — штука, которая познается лишь со временем, после длительного использования и получения отдаленных результатов, а на это у нас с вами нет времени.
- выбирайте то, что удобнее.
По сути, какая самая большая сложность при аугментации лунки? Это правильное позиционирование графта — он должен равномерно заполнить нужное пространство, попасть в одни места и не попасть в другие, никуда не выдавиться, не размазываться и не вывалиться в дальнейшем. При этом, он не должен препятствовать установке импланта, а в идеале — хотя бы немного улучшить его стабильность.
Поставленные условия задачи исключают использование жидких и полужидких графтов, вроде EasyGraft и т. п. По той причине, что они размазываются, выдавливаются и не удерживают нужную форму. Об улучшении стабильности импланта речь даже не идет.
Не слишком удобны в использовании «костные» порошки и графты в виде мелких фрагментов: их сложно контролируемо протолкнуть между стенкой лунки имплантом, иногда они попадают в подготовленную лунку импланта и мешают его установке, размазываются, вымываются с кровью и т. д. Тем не менее, их используют наиболее часто, в т. ч. в наших клиниках.
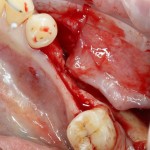
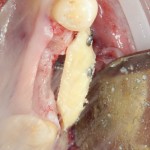
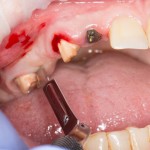
Приведу пример. Вот клиническая ситуация:
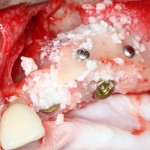
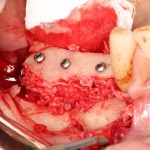
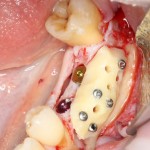
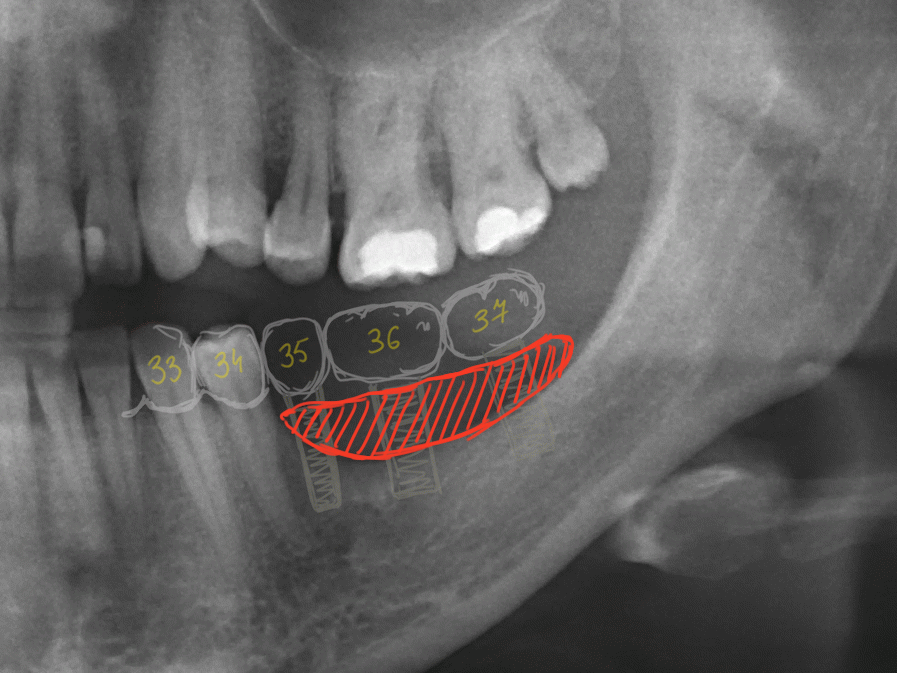
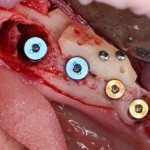
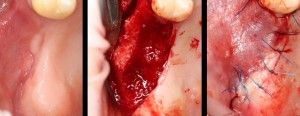
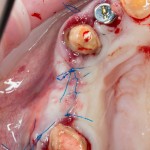
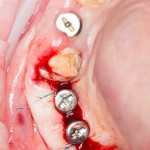
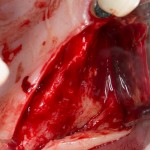
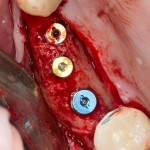
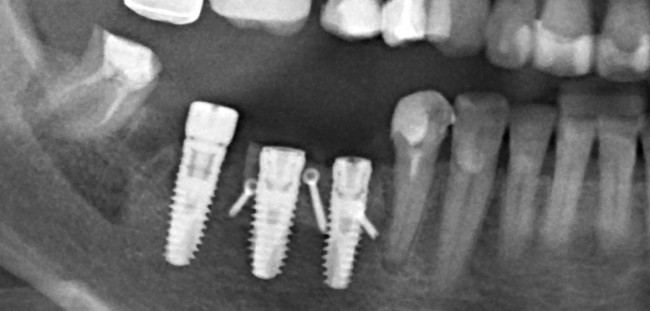
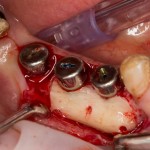
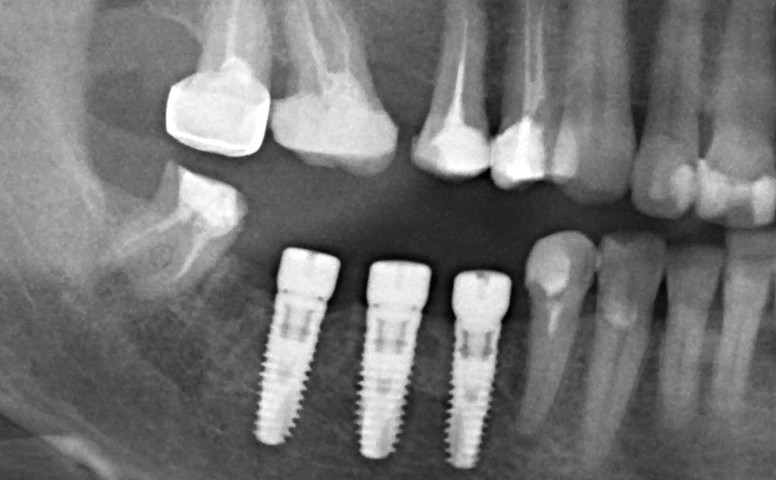
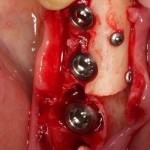
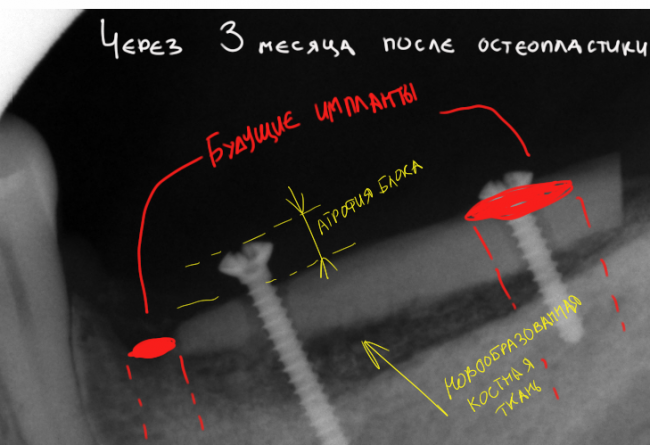
Нам необходимо удалить клык, одномоментно заменить его имплантом, провести остеопластику в области пятерки и синуслифтинг в области пятерки-семерки. Три импланта, один немедленно с удалением зуба, синуслифтинг и остеопластика — не поверите, но все это можно объединить в одну операцию. Ведь одна операция лучше, чем четыре.
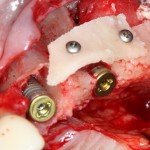
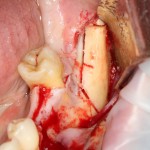
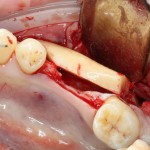
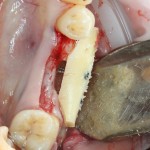
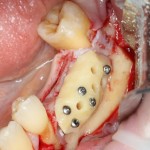
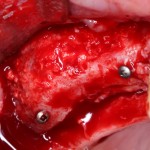
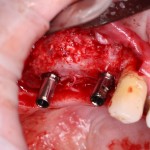
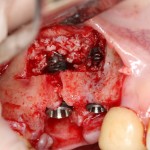
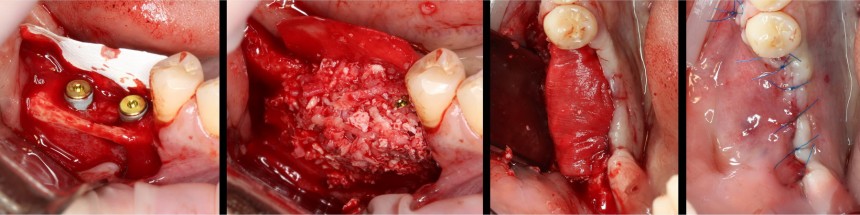
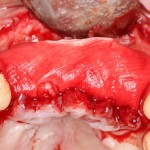
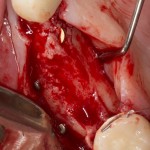
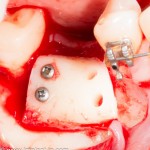
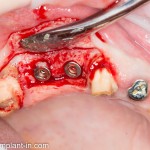
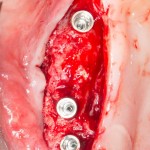
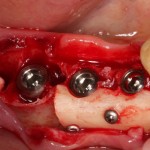
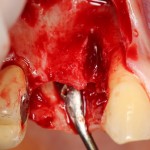
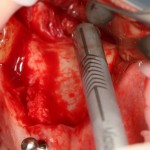
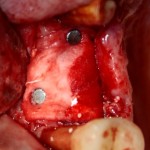
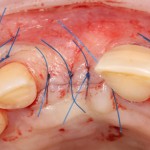
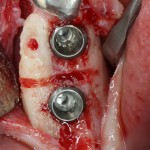
Итак, мы удаляем клык, по шаблону устанавливаем импланты, строим «каркас» будущего альвеолярного гребня в области пятерки:
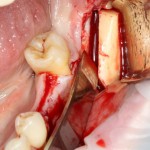
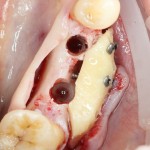
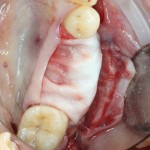
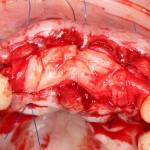
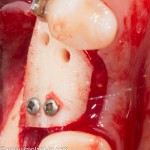
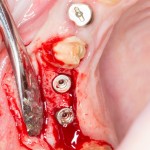
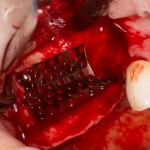
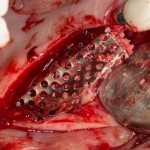
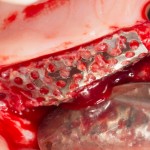
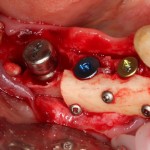
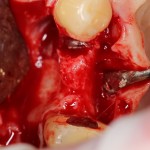
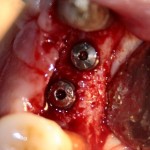
Для синуслифтинга мы используем Geistlich Bio-Oss, который пригодился нам как для остеопластики (наполнения построенного «каркаса»), так и для аугментации лунки:
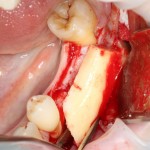
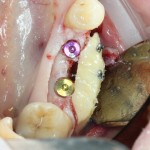
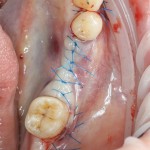
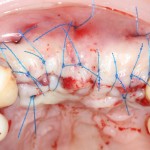
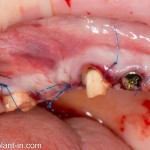
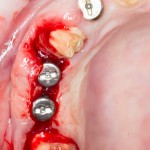
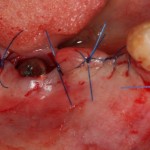
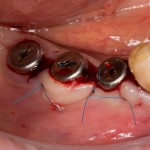
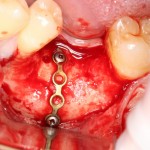
Проводя остеопластику, мы не забываем о «факторах успеха остеопластических операций«, в частности о факторе #3. Поэтому, несмотря на то, что «классикой» немедленной имплантации является установка формирователя десны, мы перекрываем лунку клыка барьерной мембраной и ушиваем ее наглухо:
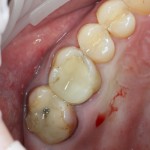
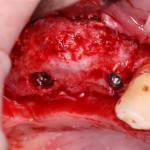
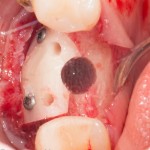
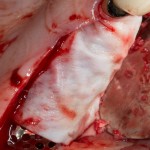
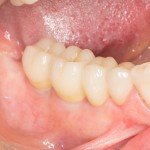
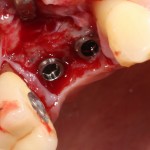
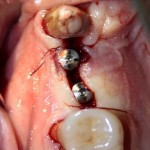
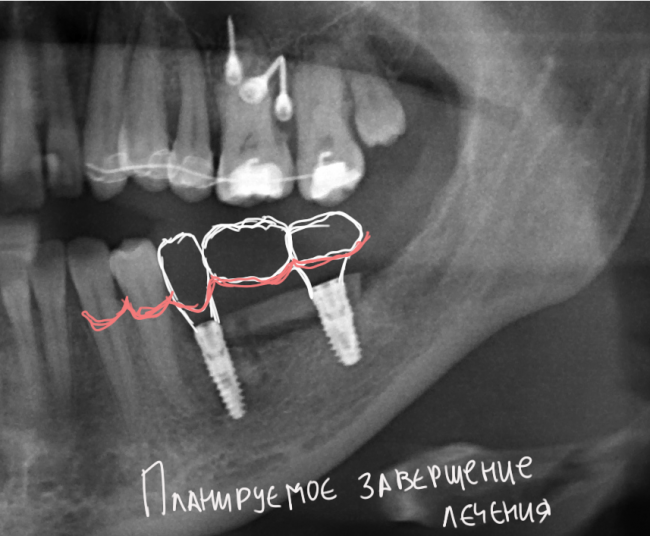
Через 4 месяца клиническая ситуация выглядит подобным образом:
мы можем спокойно приступить к формированию десны:
В данном случае, применение Geistlich Bio-Oss связано с соображениями рациональности: если он все равно нужен для синуслифтинга — есть ли смысл использовать что-то дополнительно и увеличивать стоимость операции?
Если бы речь шла просто о немедленной имплантации в области клыка — имеет ли смысл так заморачиваться? Удобно ли, рационально ли использовать Bio-Oss в таком случае? На мой взгляд, не очень.
Существует ли графт, исключительно удобный для аугментации лунок при немедленной имплантации? Да, существует.
Итак:
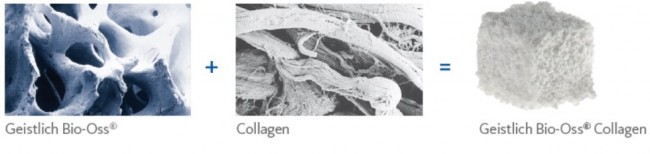
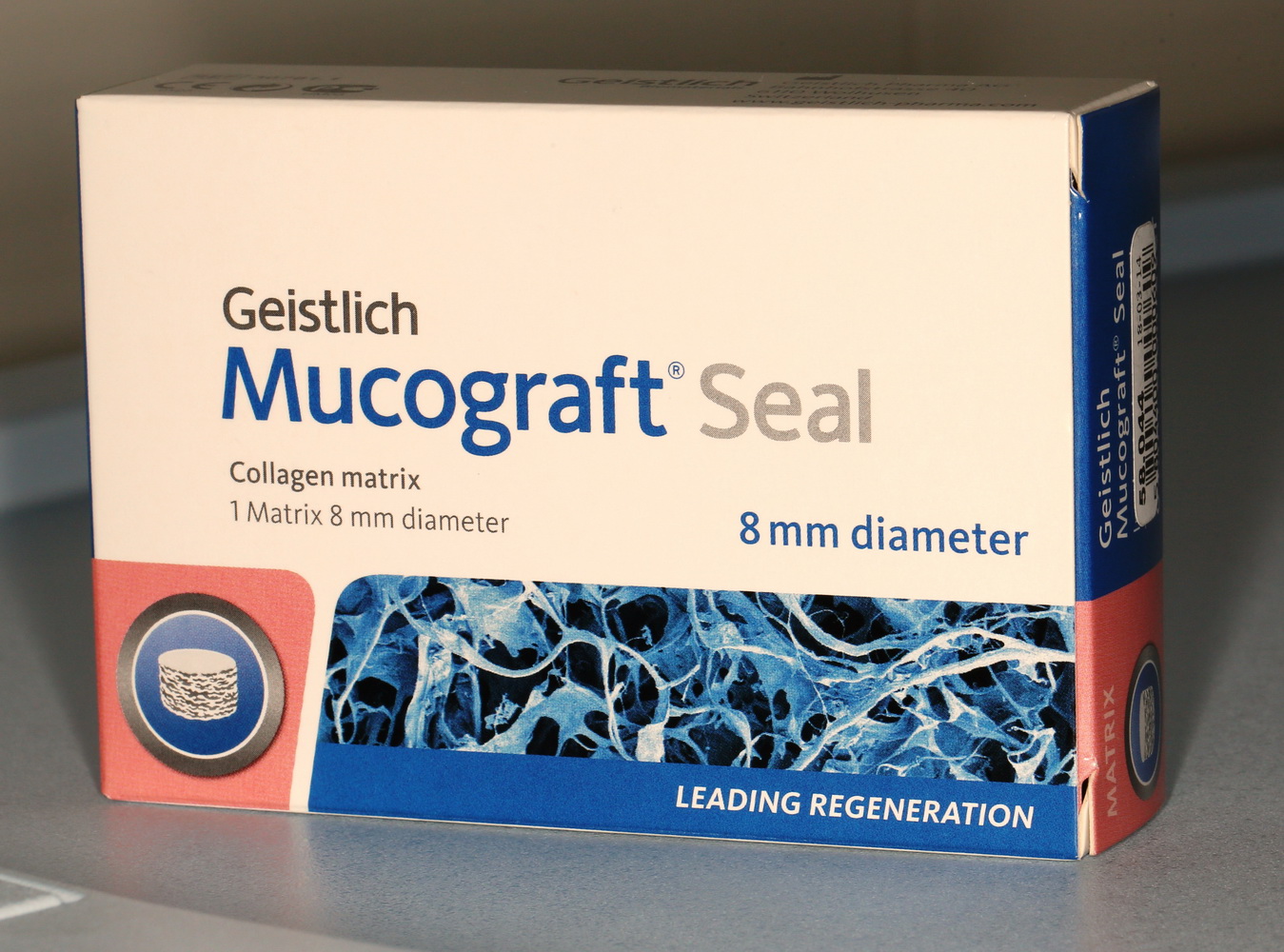
Geistlich Bio-Oss Collagen
Я называю его «уникальным», поскольку ни один другой производитель не сделал пока ничего подобного.
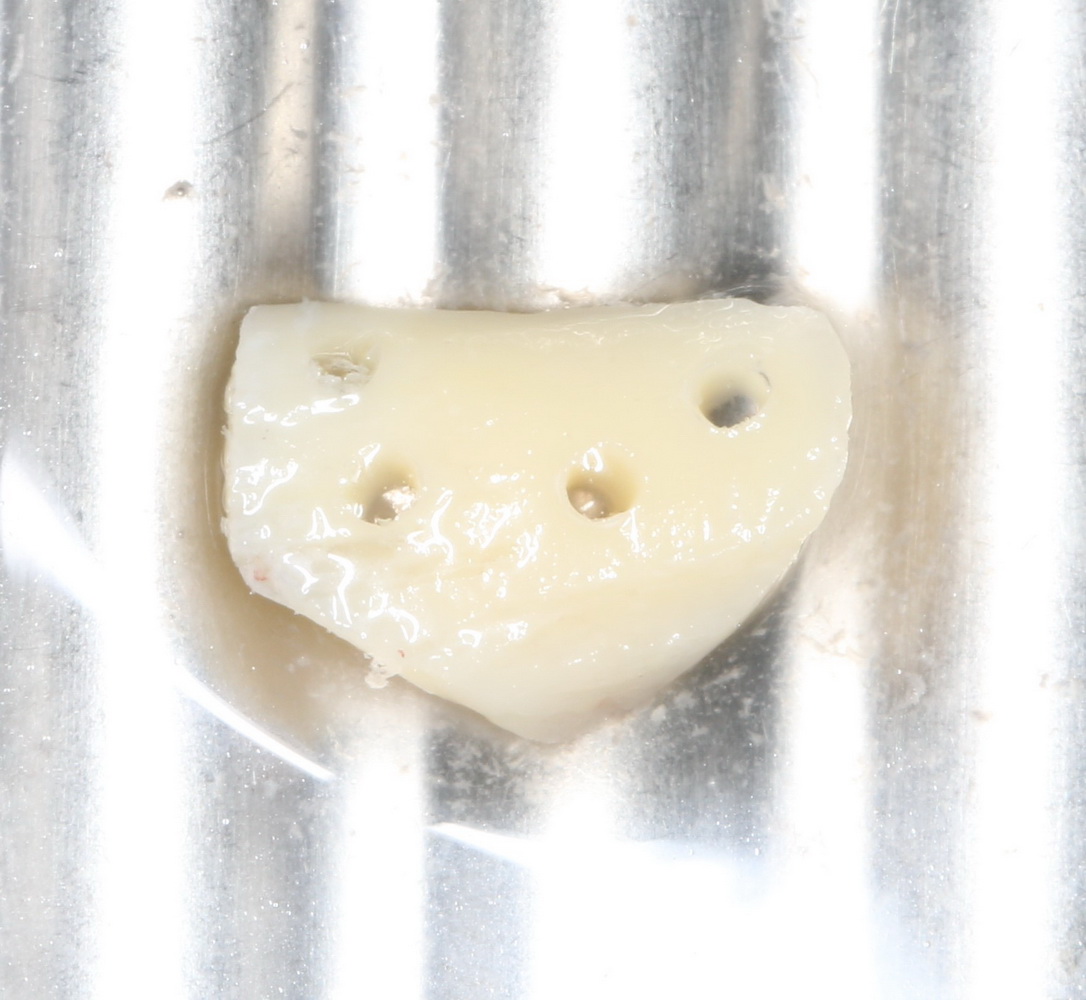
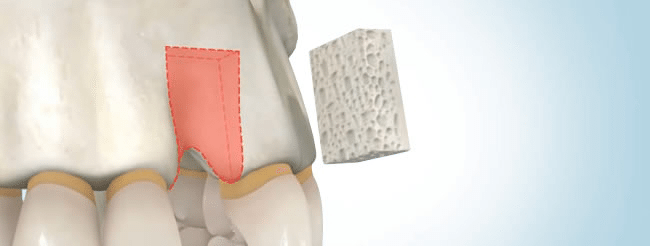
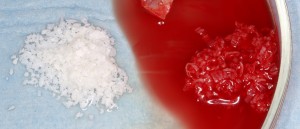
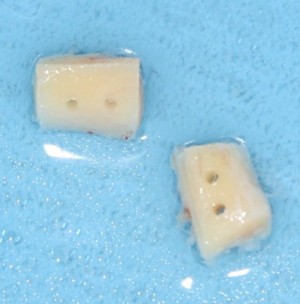
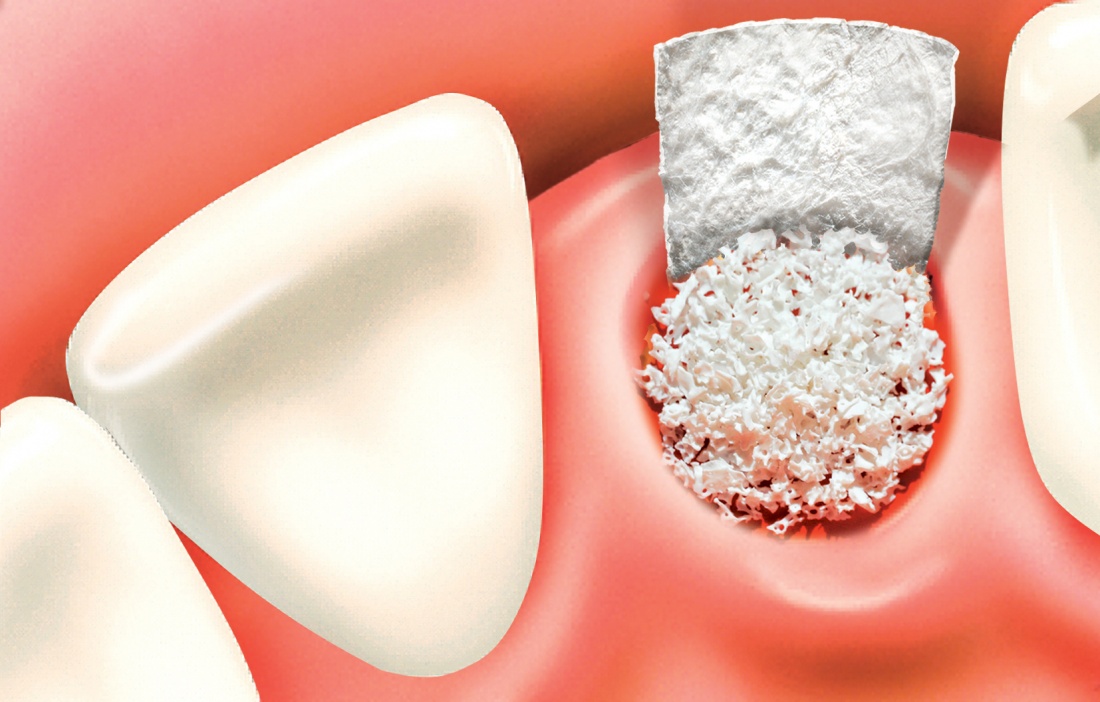
Начну с того, что это не коллагеновая губка. Многих докторов смущает слово «Collagen» в названии, отсюда начинаются сравнения с коллагеновыми губками, типа Коллапан или Collacone. На самом деле, в Bio-Oss Collagen всего 10% коллагена, остальные 90% — знакомый вам ксенографт Bio-Oss, спрессованный в параллелепипед:
Свойства обычной коллагеновой губки и Bio-Oss Collagen различаются также, как динамические характеристики трекового спорткара и внедорожника. Следовательно, они имеют разное предназначение и показания к применению: коллагеновая губка применяется для остановки кровотечения, в то время как Bio-Oss Collagen предназначен для аугментации костной ткани.
Вот это губка:
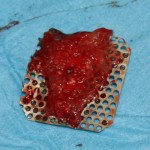
Вот это — Bio-Oss Collagen:
Это не крупный костный лиофилизированный фрагмент. Его нельзя просто взять и привинтить к принимающему ложу в надежде, что там «что-то вырастет». Напомню, что Bio-Oss Collagen — это, своего рода, спресованный с гранулами Bio-Oss коллагеновый каркас. Благодаря этому его можно легко резать и адаптировать с помощью обычного скальпеля:

При этом, ему присущи все свойства обычного графта Geistlich Bio-Oss: гидрофильность, способность удерживать объем, большая суммарная площадь поверхности и т. д. Он не теряет форму приувлажнении, легко позиционируется и, благодаря тому же коллагену, не размывается и не вываливается по крошкам. Именно поэтому он отлично ведет себя в местах, где применение обычных графтов затруднено: в лунках удаленных зубов, в области бифуркации и костных карманах при пародонтологических операциях и т. д. Мы даже приспособились использовать его для синуслифтинга в случаях сложного рельефа альвеолярной бухты — там, где затруднительно ввести графт даже с помощью аппликатора:
и, как результат:
Признаться, компания Geistlich не очень одобряет такое использование Bio-Oss Collagen (ведь есть же Bio-Oss!!!), так, что аккуратнее с этим.))
Ну, а про «классический» вариант использования, аугментацию лунок удаленных зубов, я уже неоднократно рассказывал:
Другими словами, материал действительно из серии must have — теоретически, можно обходиться другими графтами, но использоватьBio-Oss Collagen действительно удобно во многих клинических ситуациях.
Когда нужно, а когда — нет? И, если нужно, то каким образом?
Аугментация лунки при немедленной имплантации требуется не так часто, как это принято считать. Следовательно, биоматериалы нам нужны далеко не в каждом клиническом случае.
Приведу простые примеры.
В этих клинических ситуациях критически важно максимально сохранить форму и линейные размеры альеволярного гребня. Рассмотрим два варианта состояния лунки после удаления центрального резца.
Вариант 1.
Зуб удаляется по причине разрушения коронковой части и невозможности дальнейшей реставрации. Периапикальный воспалительный процесс, если и присутствует, то выражен слабо.
Вариант 2.
Зуб удаляется по причине периапикального воспалительного процесса, сопровождающегося активной экссудацией и образованием свищевого хода.
На ваш взгляд, в каком из случаев риски утраты вестибулярной стенки лунки (и, следовательно, атрофии и утраты эстетического результата) наиболее высоки?
Конечно же, во втором варианте. При таком типе воспалительного процесс происходит лизис тканей и, как результат, вестибулярная стенка лунки довольно быстро уходит, поэтому требует поддержки. В первом варианте состояние костной ткани и слизистой оболочки таково, а само развитие воспалительного процесса сдерживается организмом, поэтому риски утраты линейных размеров альвеолярного гребня минимальны. Поэтому можно добиться удовлетворительного результата даже без аугментации лунки (на фото справа — временная коронка, установлена на следующий день после имплантации):
Во втором варианте ситуация несколько сложнее.
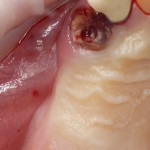
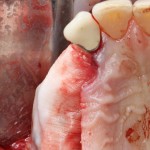
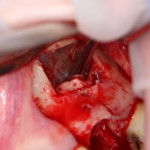
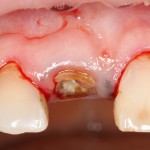
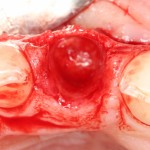
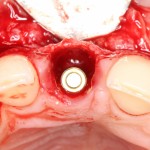
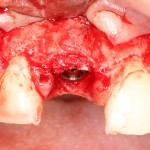
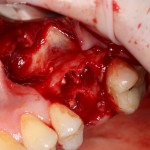
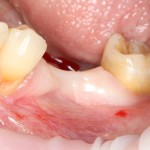
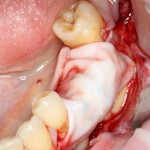
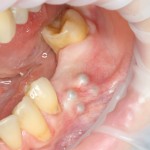
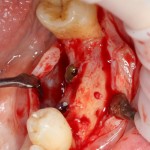
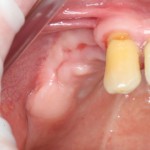
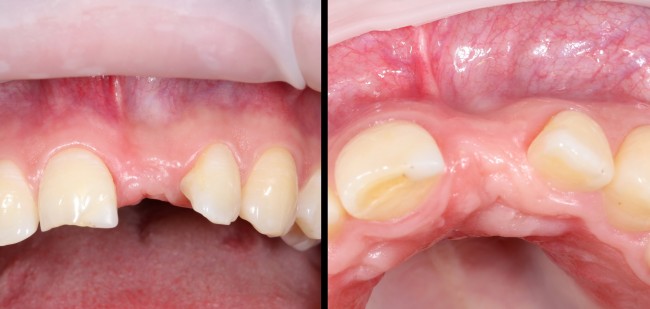
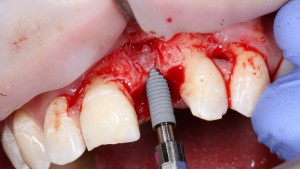
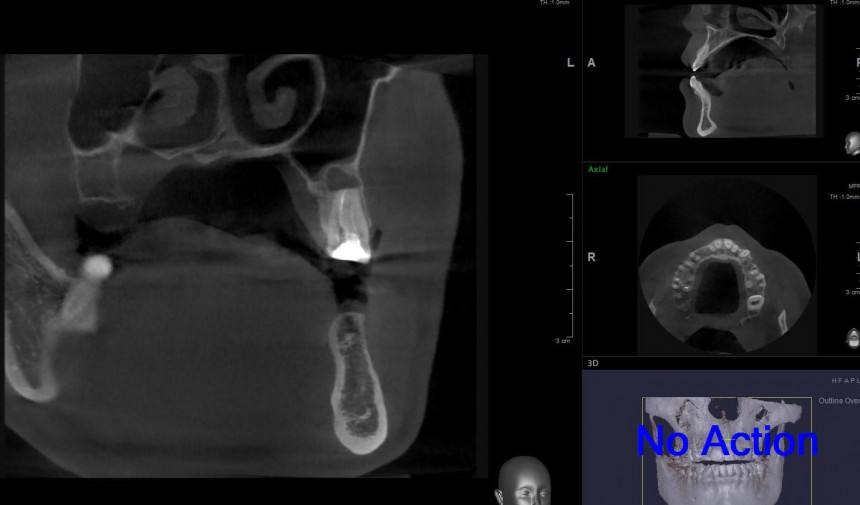
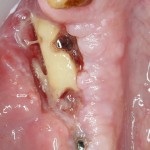
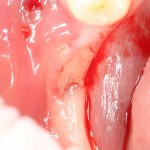
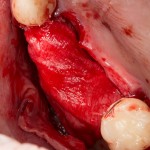
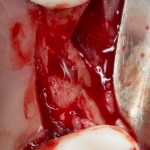
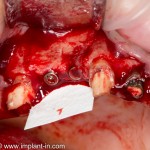
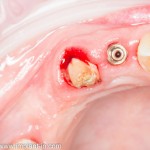
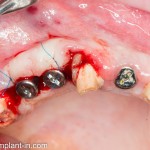
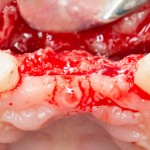
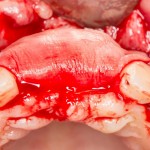
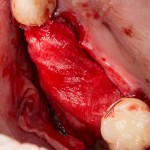
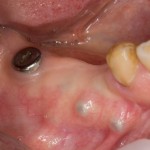
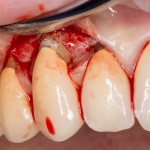
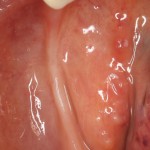
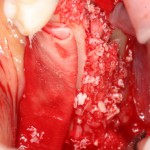
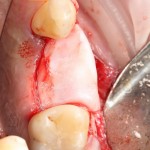
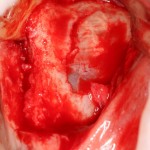
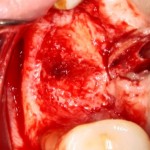
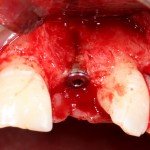
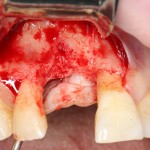
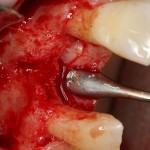
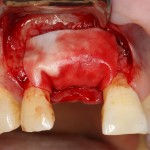
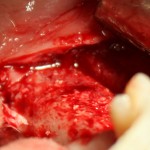
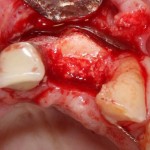
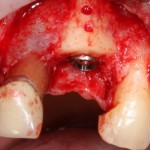
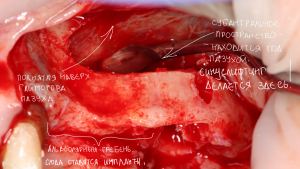
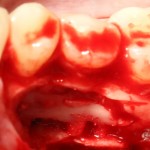
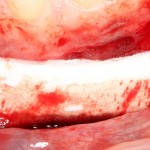
После удаления зуба и сопутствующей гранулемы, остается большая по размеру лунка с тонкой и поврежденной воспалительным процессом вестибулярной стенкой:
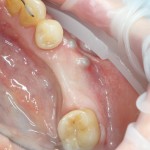
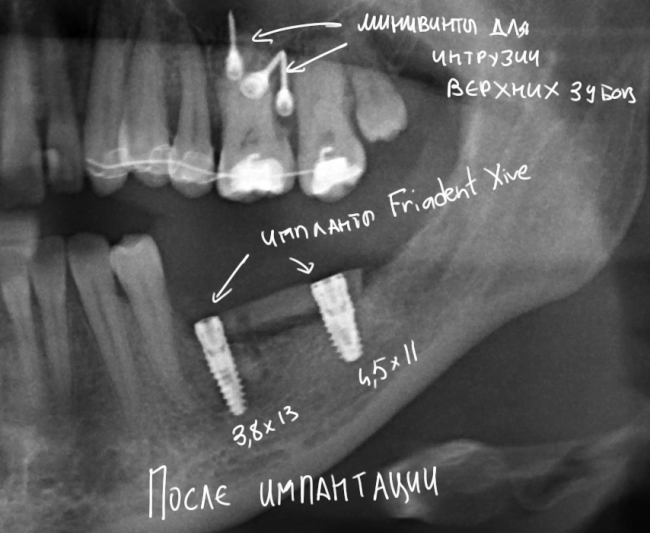
Первым делом, необходимо определиться с подготовкой лунки под имплантат. Проверить правильность позиционирования лунки можно с помощью аналогов имплантов, входящих в комплект XiVE Dentsply Implants:
Напомню, что при правильном позиционировании импланта в области фронтальных зубов, он прилегает к небной стенке лунки, а его ось выходит на небную поверхность будущей коронки. В крайнем случае, на режущий край.
Имплантат по объему всегда меньше, чем сам зуб:
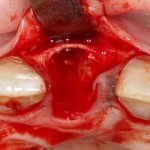
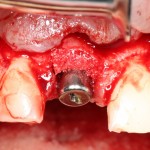
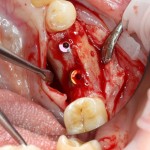
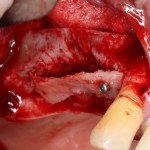
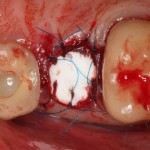
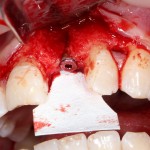
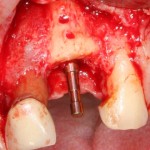
Поэтому у нас возникает вопрос заполнения «пустого» пространства между вестибулярной стенкой лунки и поверхностью импланта. И, как ни странно, с Bio-Oss Collagen это удобнее сделать до установки имплантата.
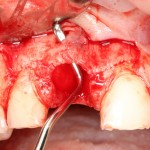
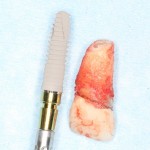
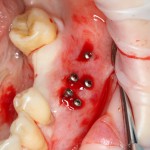
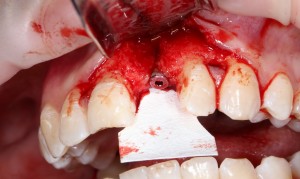
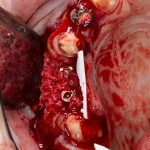
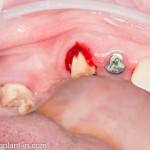
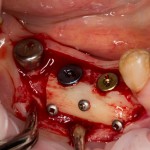
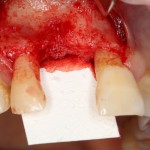
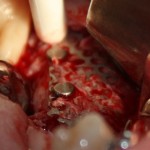
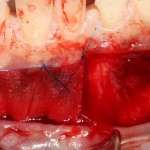
Графт адаптируется (с помощью скальпеля), устанавливается в нужное положение. Для этого, опять же, очень удобно использовать аналоги имплантов из имплантологического набора (в крайнем случае, остеотомы или пины параллельности):
Напомню, нет необходимости заполнять графтом всю лунку. Тем более — полость удаленной кисты или гранулемы. Поэтому 100 мг вполне хватает, чтобы аугментировать лунку любого объема.
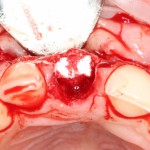
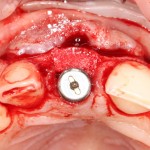
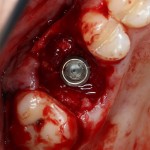
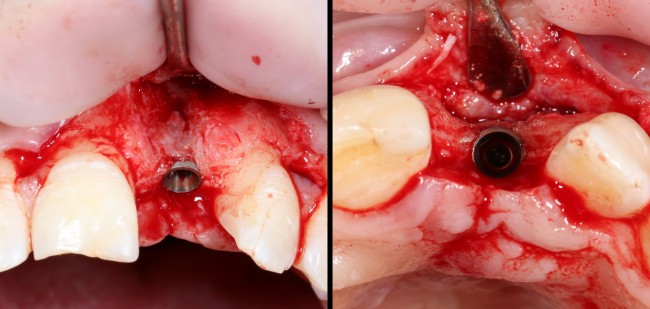
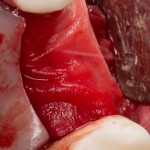
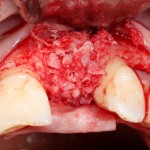
Благодаря своим свойствам. Bio-Oss Collagen не забивается в подготовленную лунку импланта, не съезжает и не сползает при его установке:
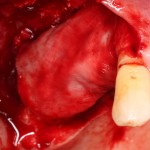
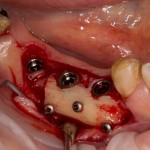
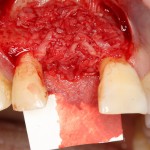
Вот, собственно, и всё. Далее, наш биоматериал ведет себя совершенно также, как и обычный Bio-Oss — он быстро пропитывается кровью и отлично удерживается на месте:
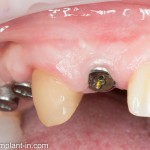
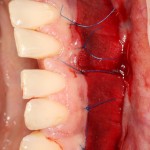
В данном случае мы планировали закончить этап немедленной установкой временной коронки, этим займется ортопед через полчаса после установки импланта. Пока же, я закрываю имплантат формирователем десны и накладываю швы:
Таким образом, вопрос об аугментации при немедленной имплантации решается, исходя из состояния вестибулярной стенки лунки, применение биоматериалов оправдано в случаях, если есть риски ее лизиса. Аналогичным образом принимается решение в области боковой группы зубов. Разве, что эстетический фактор тут учитывается, в большей степени, исходя из пожеланий пациента.
Вот ситуация:
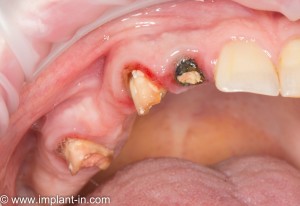
По ряду причин, мы вынуждены удалить верхнюю шестерку и заменит ее на имплантат.
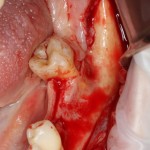
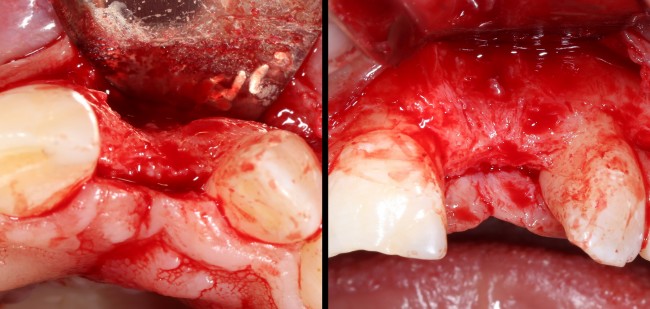
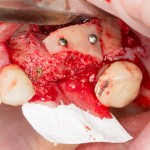
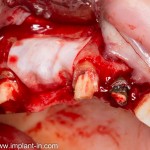
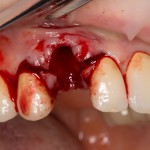
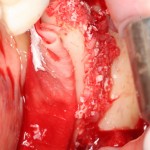
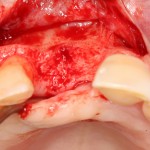
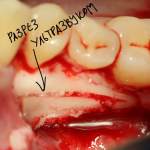
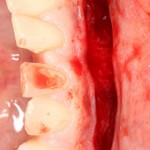
Все начинается с удаления зуба:
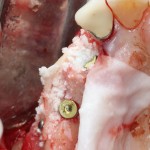
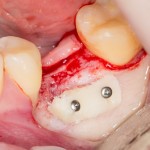
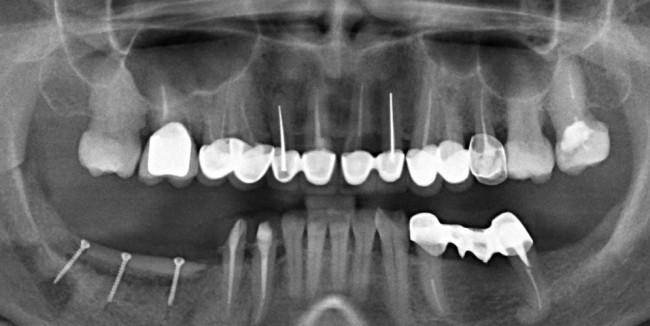
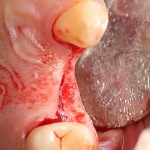
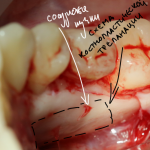
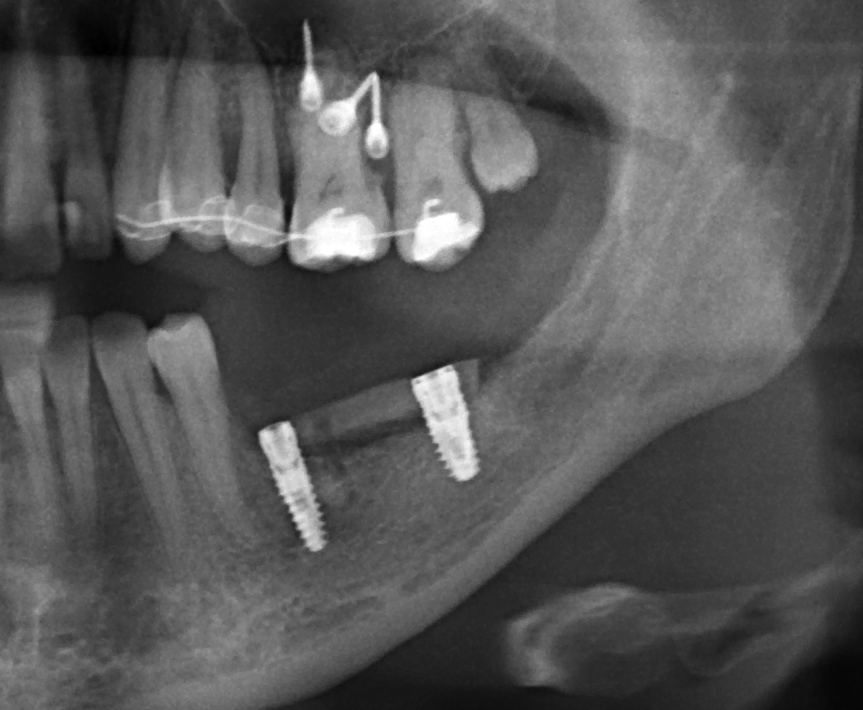
Обратите внимание на состояние вестибулярной стенки лунки. В проекции верхушек корней вы можете увидеть костный дефект, вызванный длительным воспалительным процессом (собственно, почему этот зуб пришлось удалять). В этом случае, вестибулярная стенка лунки неизбежно лизируется после удаления зуба, а это приведет не только к проблемам в эстетике, но и осложнит последующий уход за протетической конструкцией. Поэтому в данном случае мы должны продумать, в том числе, аугментацию лунки. И порядок действий здесь несколько иной, нежели в предыдущем случае.
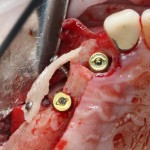
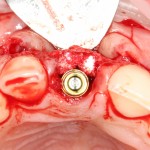
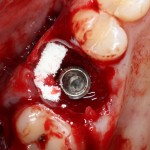
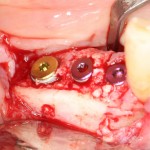
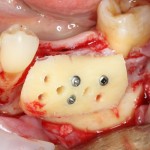
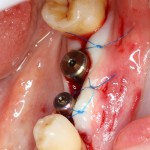
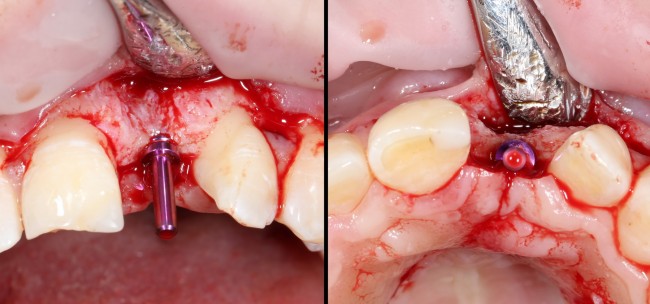
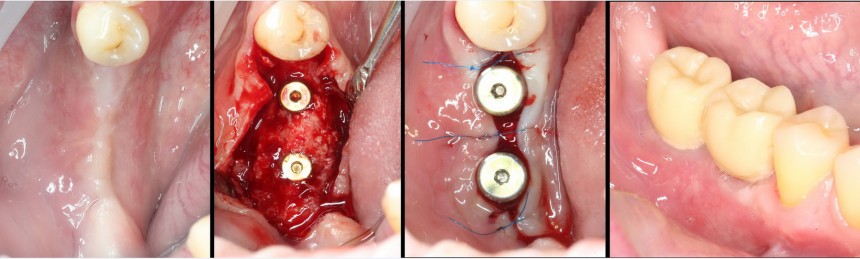
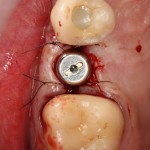
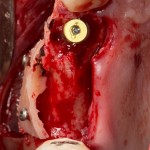
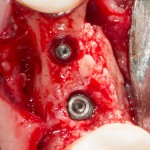
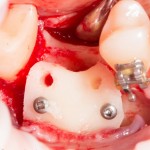
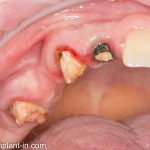
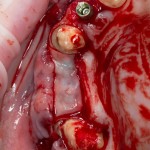
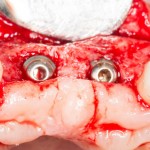
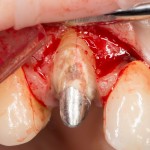
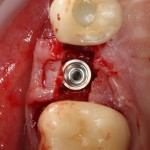
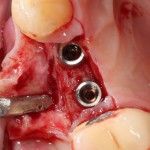
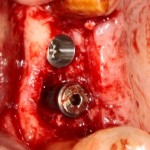
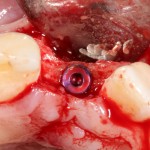
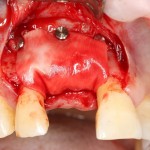
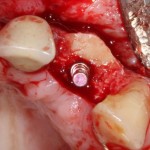
Устанавливается имплантат Astratech (Dentsply Implants):
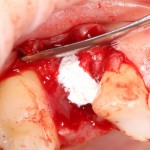
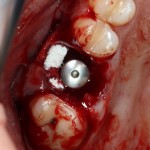
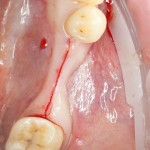
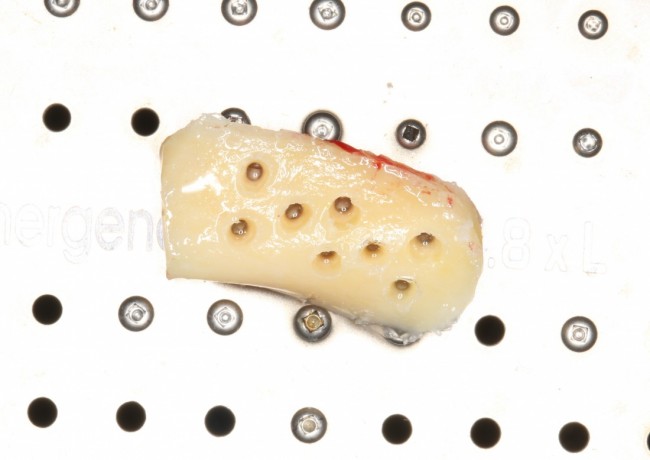
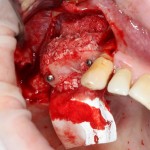
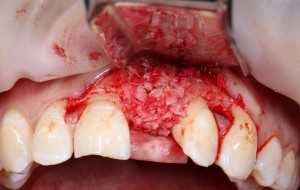
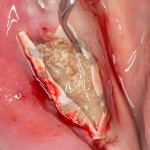
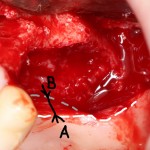
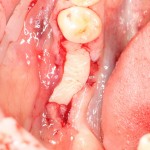
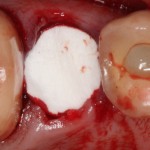
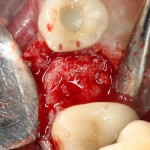
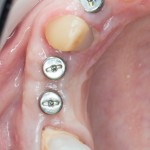
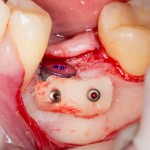
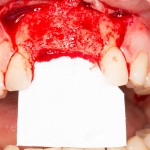
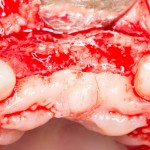
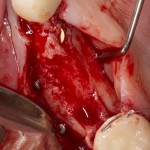
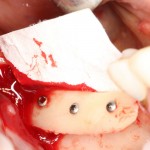
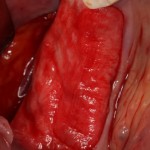
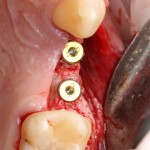
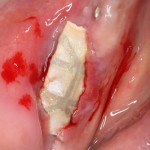
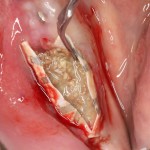
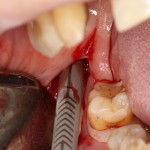
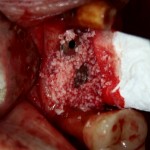
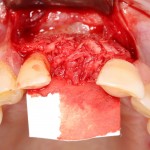
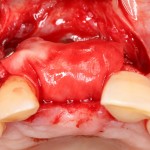
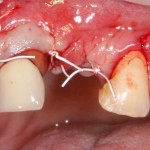
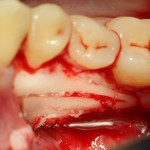
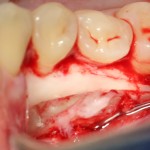
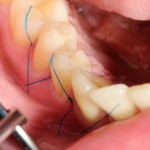
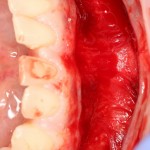
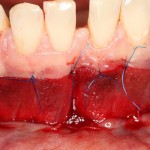
Для аугментации также используем Bio-Oss Collagen 100 mg, нарезаем его по размеру с помощью скальпеля и позиционируем в лунках щечных корней:
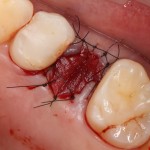
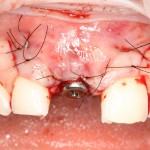
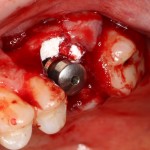
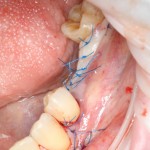
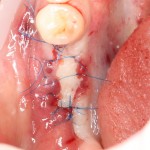
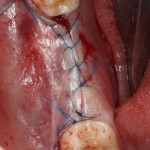
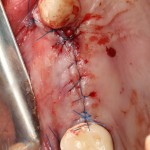
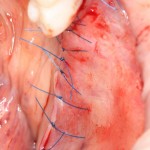
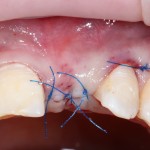
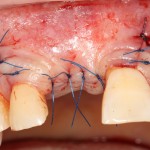
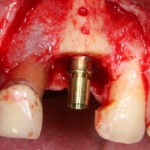
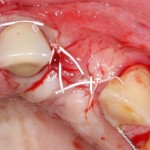
На имплантат ставим формирователь, ушиваем лунку. Напомню, что любой биоматериал должен быть герметично запечатан в ране (фактор успеха III). В противном случае, от него больше вреда, чем пользы:
Совсем уж стягивать края раны не нужно (если бы мы использовали обычный Bio-Oss, то это было бы необходимо). Отличие Bio-Oss Collagen еще и в том, что он не размывается при кровотечении.
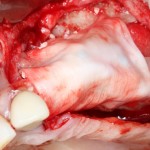
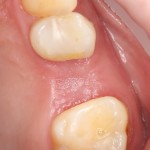
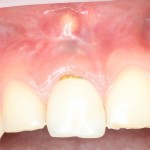
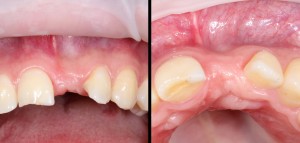
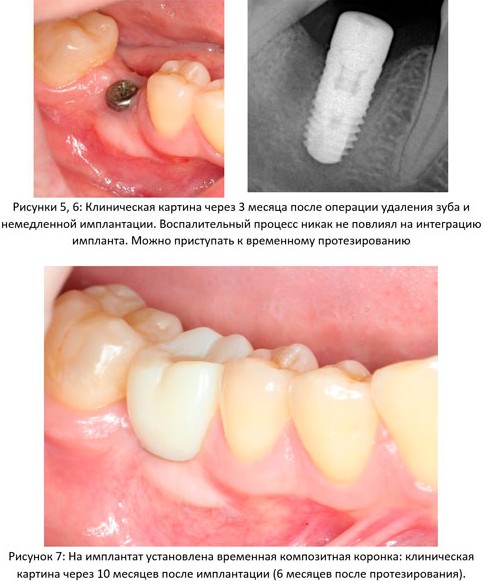
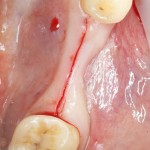
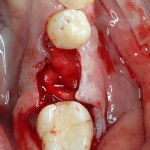
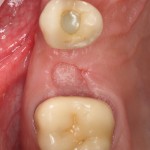
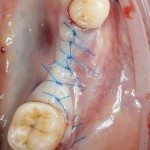
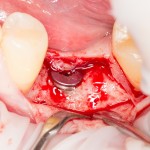
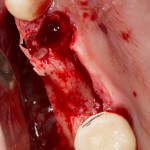
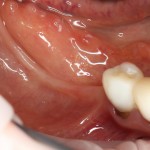
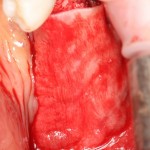
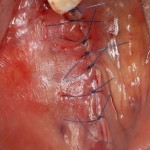
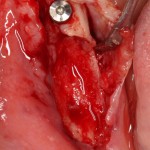
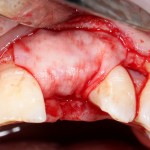
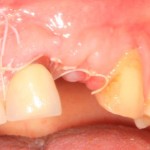
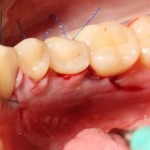
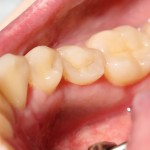
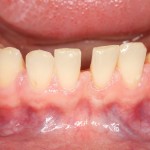
Через неделю можно снять швы. Область раны выглядит следующим образом:
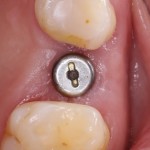
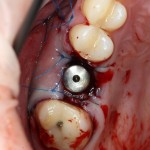
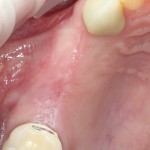
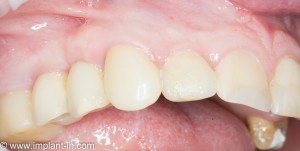
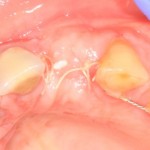
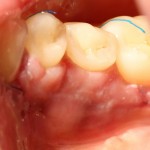
А через два месяца — вот так:
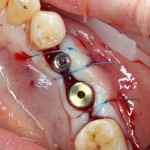
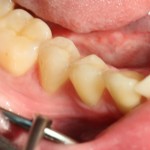
На этом этапе, для создания более правильного десневого контура, можно поменять формирователь размер больше:
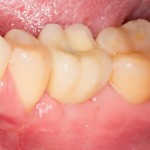
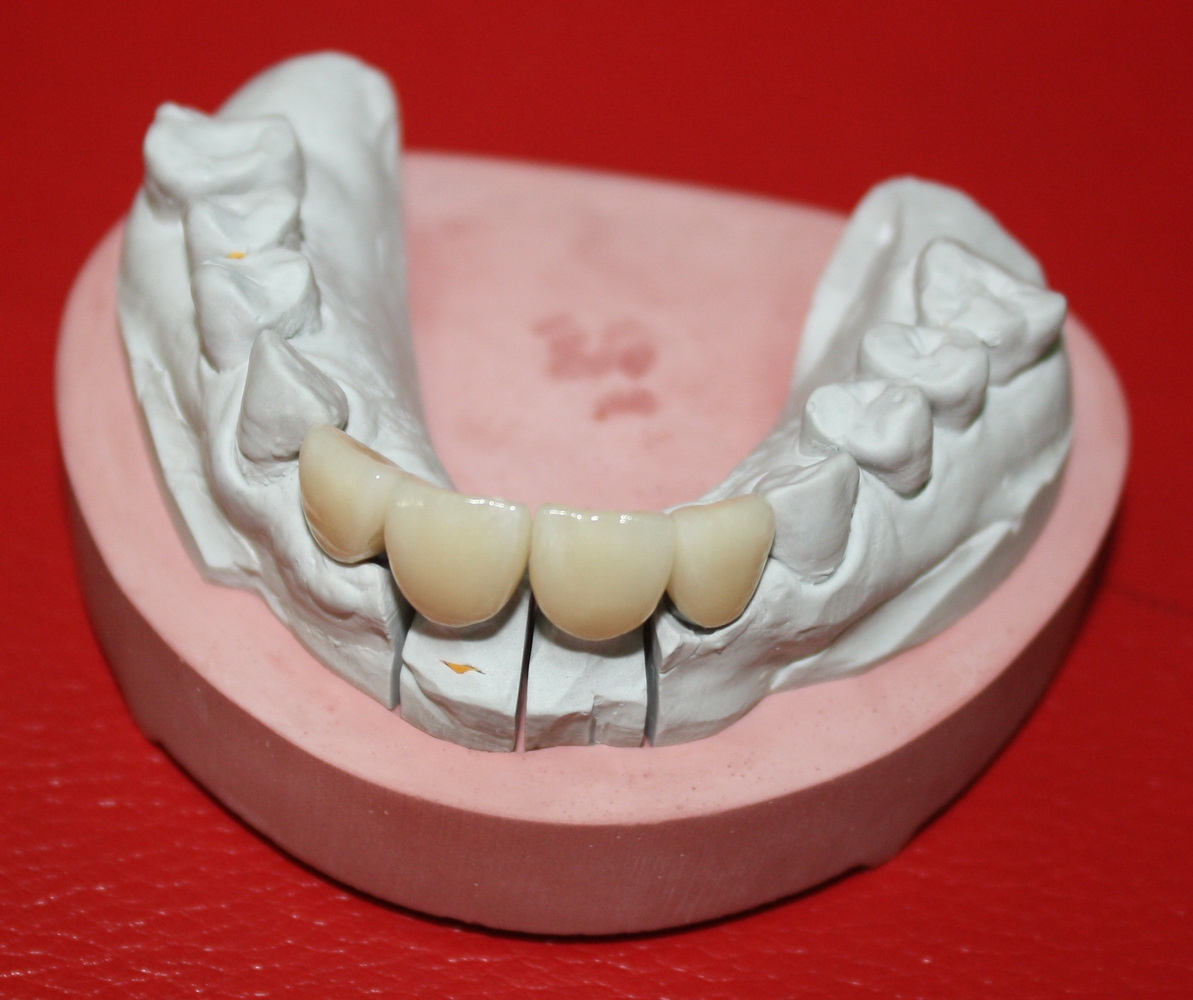
А еще через месяц — поставить временную коронку:
Могли бы мы в этом случае обойтись без аугментации лунки? Вполне, могли бы. Но в этом случае окружающие коронку ткани выглядели бы иначе, а сам пациент испытывал бы проблемы с уходом — из-за утраты объемов, у него постоянно застревали бы остатки пищи между коронкой и десной.
Результаты
Недавно мой коллега Андрей Карнеев опубликовал в Facebook фотографию одной работы на финишных этапах протезирования:
Я горжусь тем, что тоже в ней поучаствовал.
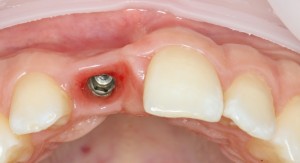
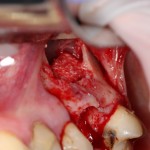
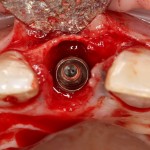
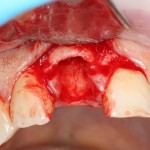
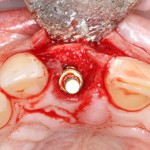
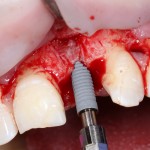
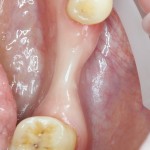
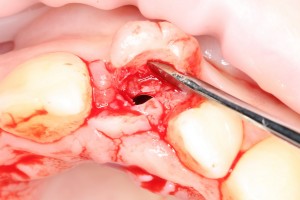
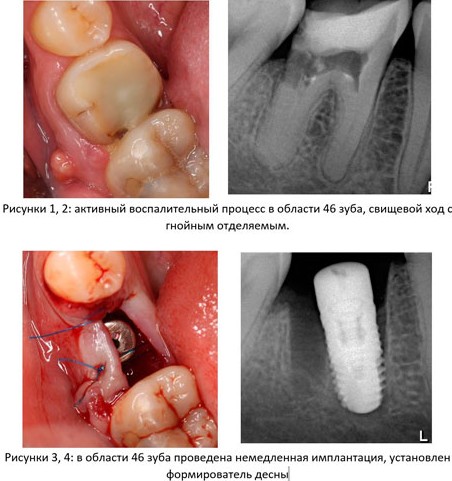
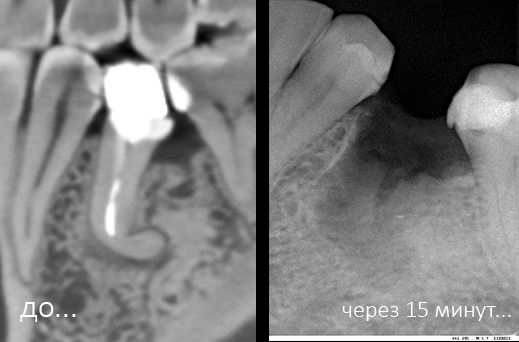
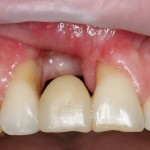
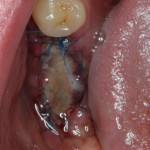
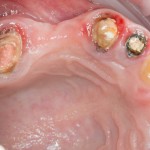
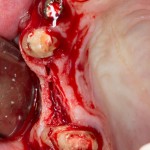
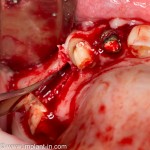
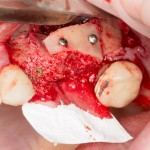
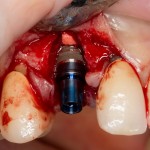
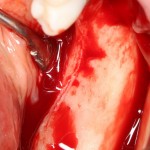
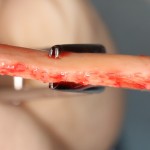
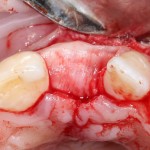
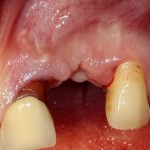
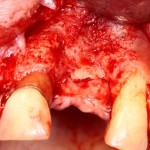
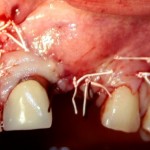
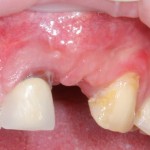
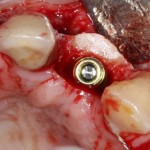
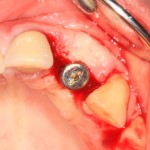
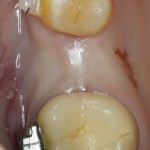
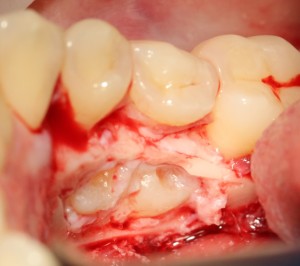
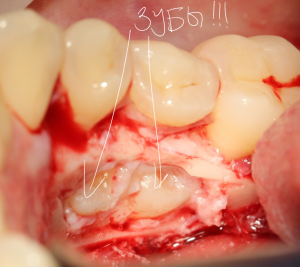
Все началось с воспаления, свищевого хода и удаления зуба:
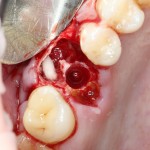
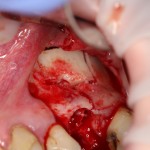
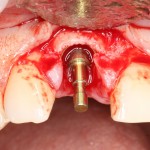
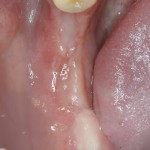
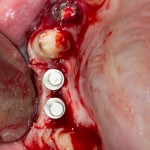
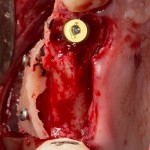
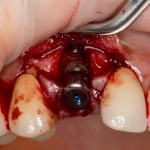
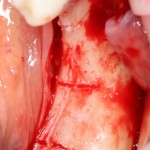
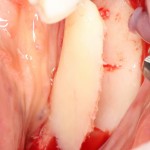
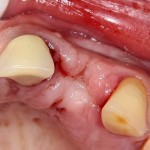
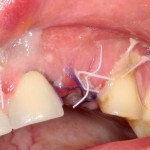
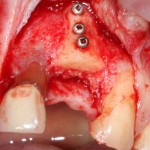
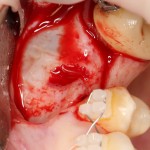
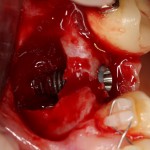
Затем, мы готовим лунку и проверяем позиционирование импланта:
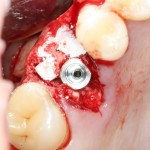
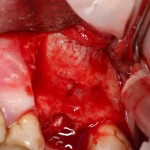
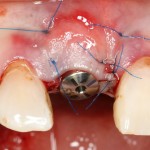
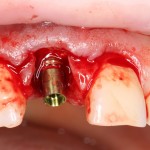
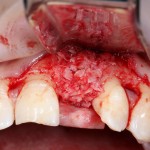
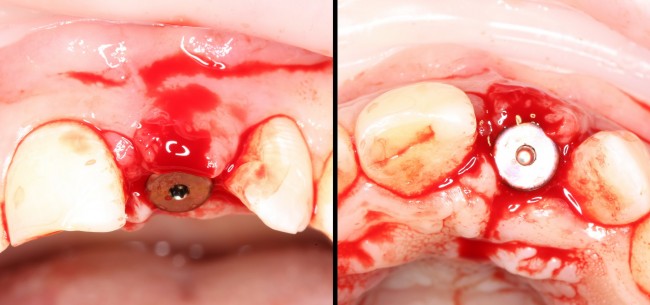
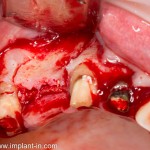
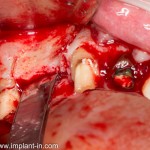
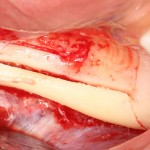
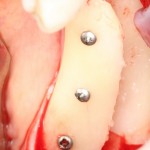
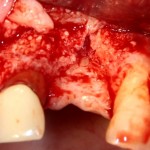
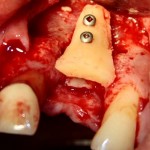
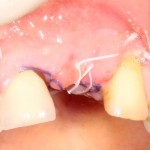
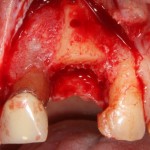
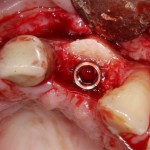
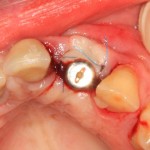
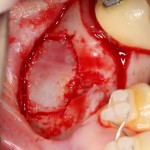
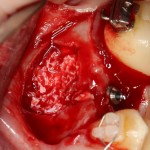
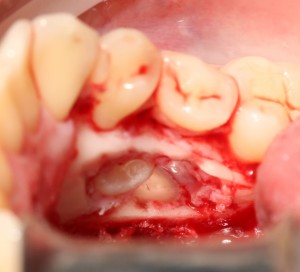
После чего аугментируем лунку. Для упаковки Bio-Oss Collagen очень удобно использовать аналоги имплантов:
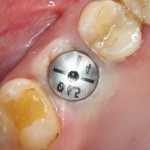
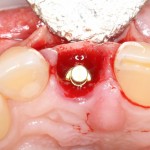
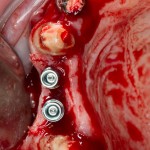
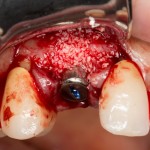
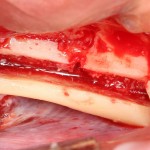
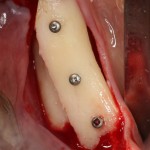
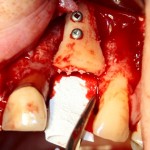
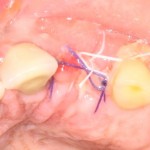
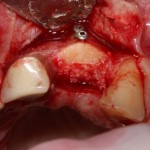
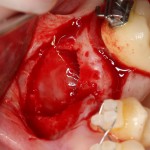
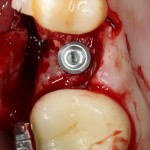
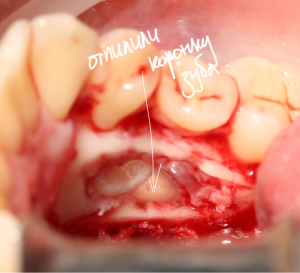
Устанавливаем имплантат XiVE (Dentsply Implants):
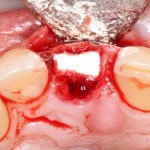
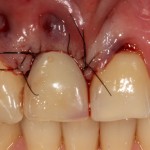
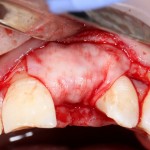
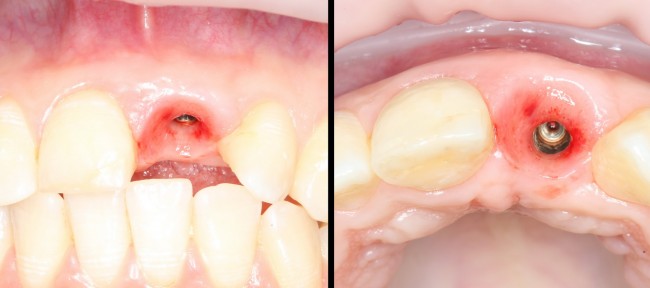
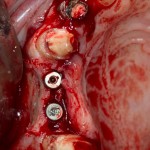
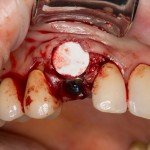
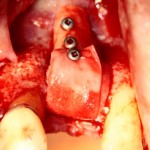
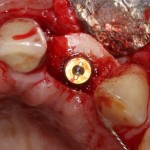
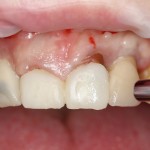
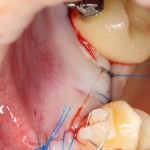
Сразу на имплантат — временная коронка:
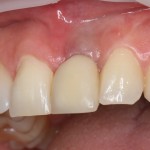
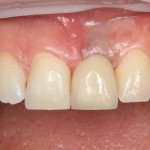
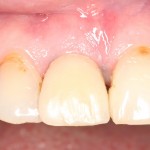
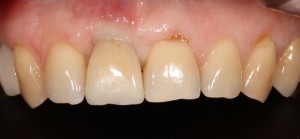
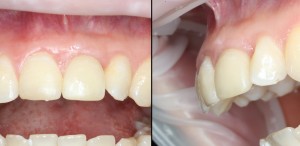
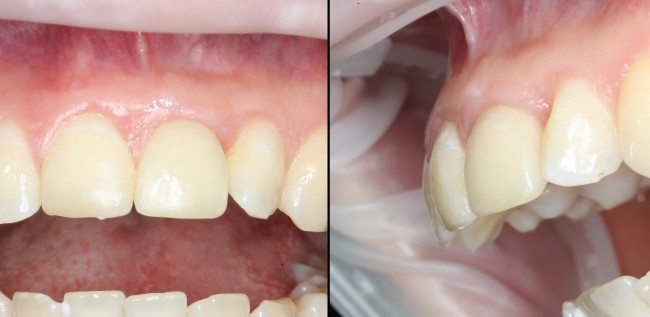
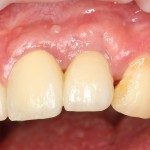
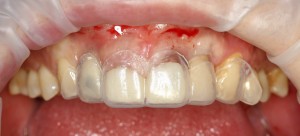
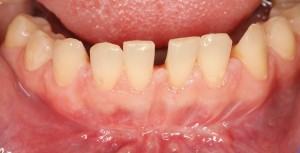
которая через три месяца, к моменту интеграции импланта, выглядит совсем иначе:
Ну и… к моменту установки постоянной коронки, у нас сохранился естественный контур прилегающей десны.
Что, собственно, нам и требовалось сделать.
Заключение
Я уверен, что после прочтения этой статьи, у вас сложилось впечатление о ее рекламном характере. И, как ни странно, вы не ошиблись — и про Geistlich, и про Dentsply Implants, и про OneDrive.OneHole. С другой стороны, что такое реклама? Всего лишь информация.
Я надеюсь, что эта информация оказалась для вас интересной и полезной. Более подробно немедленную имплантацию, аугментацию лунок и т. д., мы разберем… угадайте, когда и где?)))))
Спасибо, что дочитали до конца.
С уважением, Станислав Васильев.