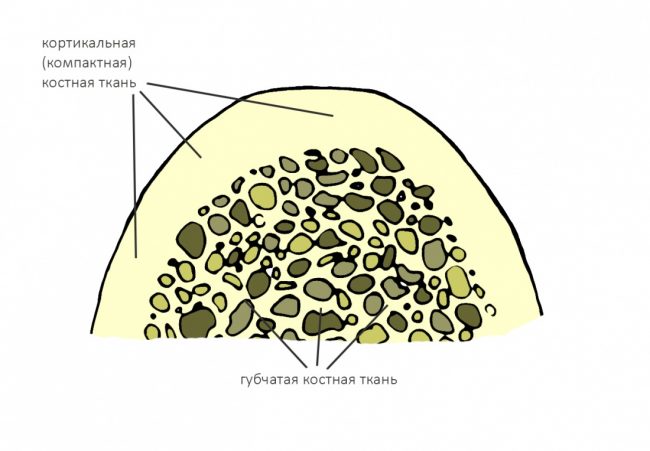
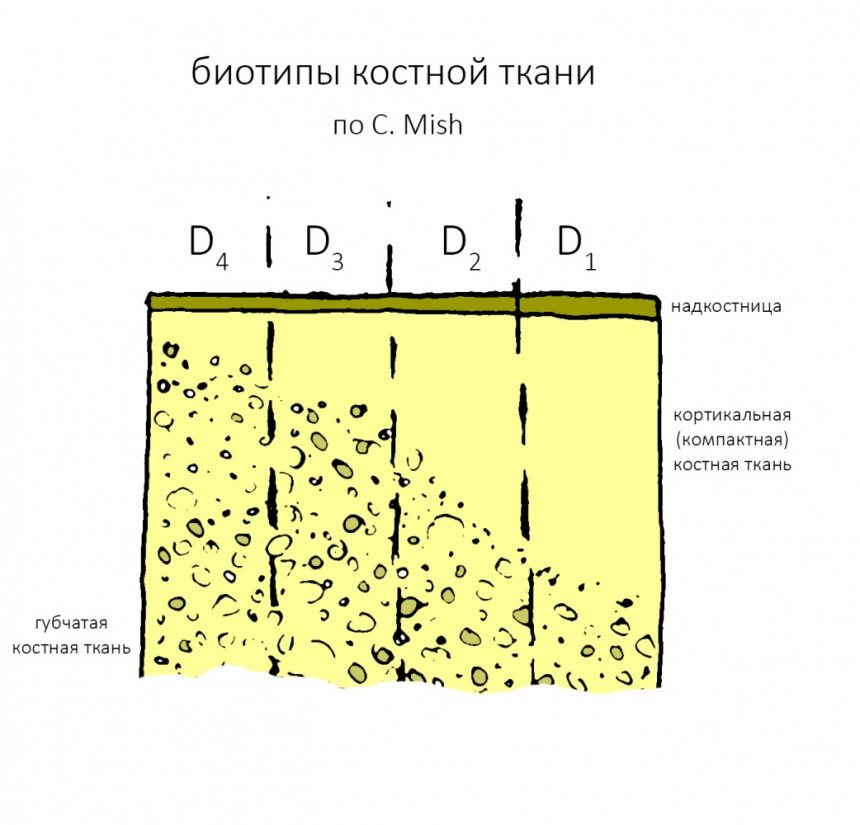
Это продолжение большой и, я надеюсь, интересной статьи, посвященной выбору, подбору и использованию имплантационных систем в хирургической практике. Напомню, что статья специально называется «ДЛЯ ВСЕХ«, и я совершенно осознанно стараюсь всё максимально упростить, чтобы она была понятна даже людям, не имеющим медицинского образования. И тем читателям, кто только собирается заняться имплантологическим лечением, я рекомендую. как минимум, с ней ознакомиться.
В прошлых частях мы уже обсудили следующие вопросы:
- от чего зависит результат имплантологического лечения и какова роль имплантационной системы в этом процессе?
- как нужно выбирать имплантаты для собственной практики? на что следует обращать внимание при выборе?
- микро- и макродизайн имплантатов, их влияние на процесс имплантологического лечения и долгосрочные результаты.
- хирургический протокол установки имплантатов — каким он бывает? Стоит ли его строго соблюдать, или можно фантазировать?
А сегодня, как и обещал, мы обсудим главную тему всей статьи. По сути, можно не читать и не вникать ни в предыдущие, ни в последующие части, но сегодняшняя часть, друзья мои, очень важна. Почему?
Я покажу это вам на двух примерах:
Пример первый.
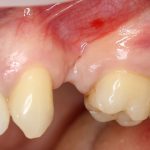
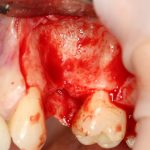
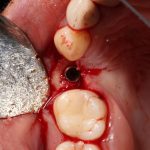
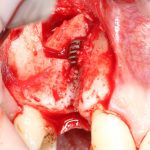
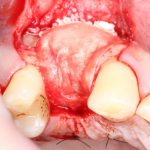
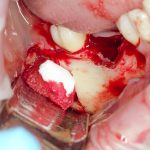
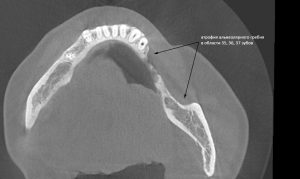
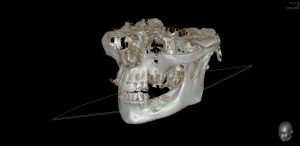
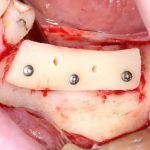
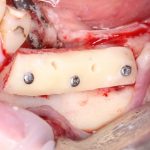
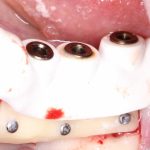
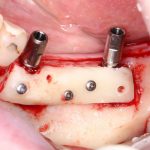
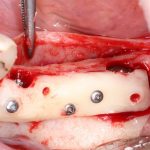
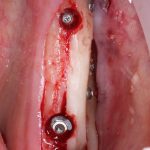
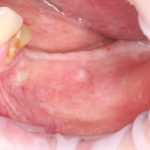
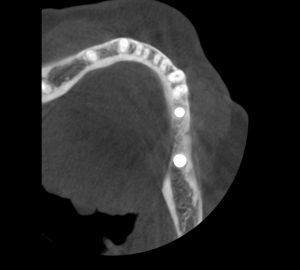
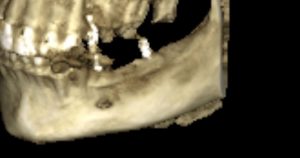
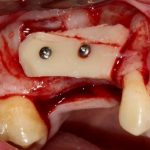
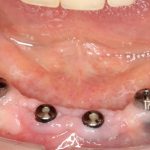
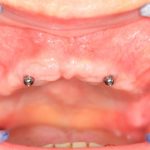
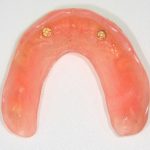
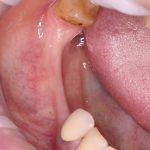
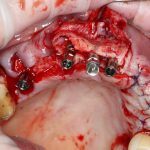
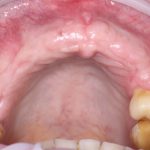
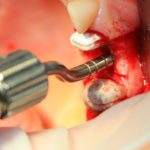
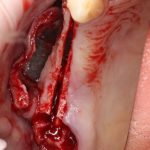
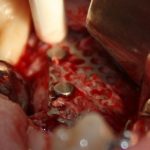
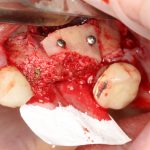
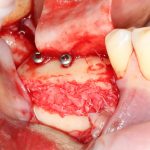
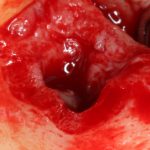
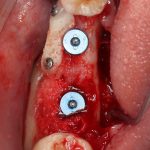
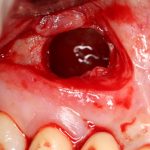
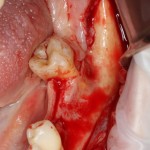
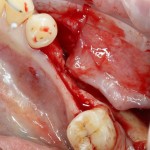
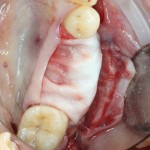
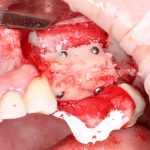
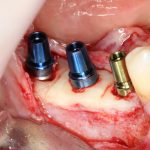
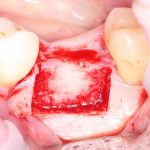
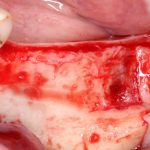
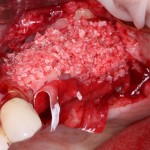
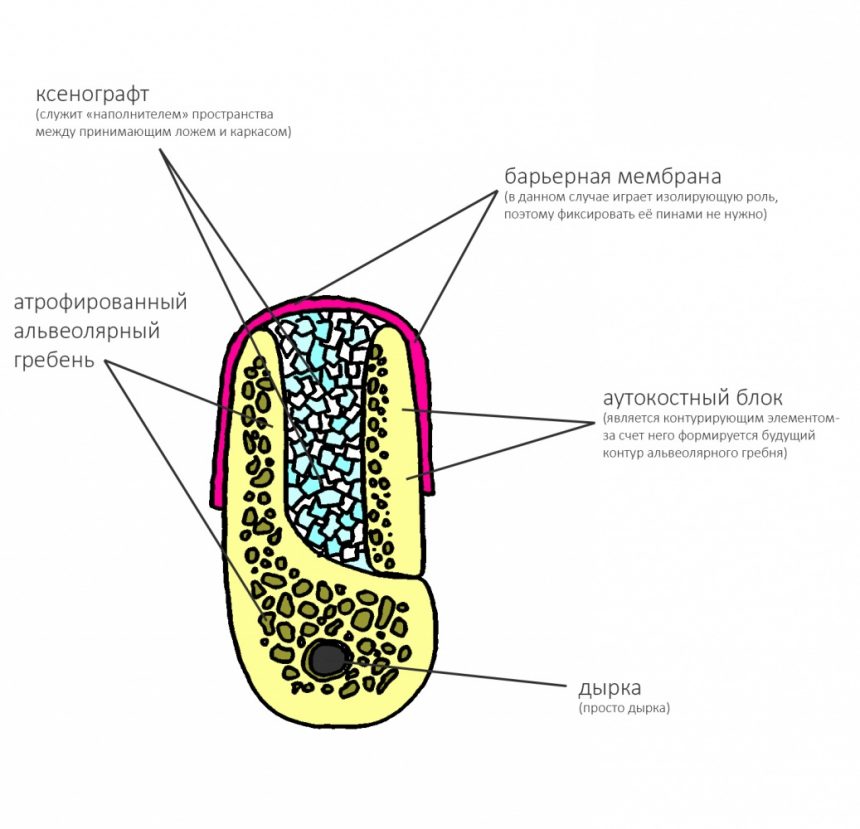
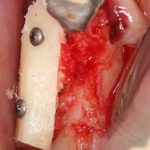
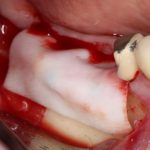
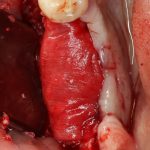
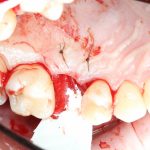
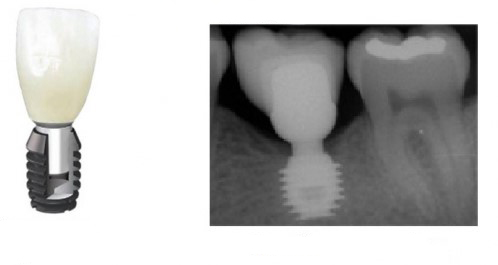
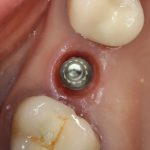
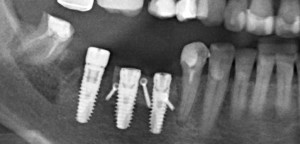
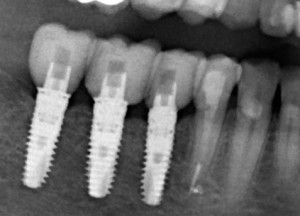
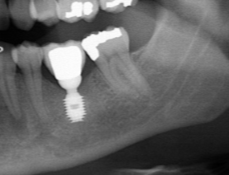
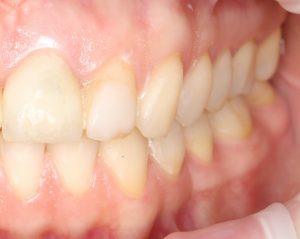
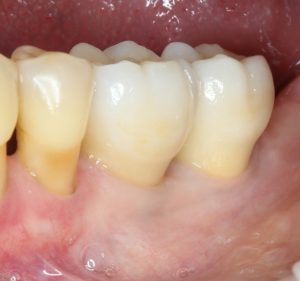
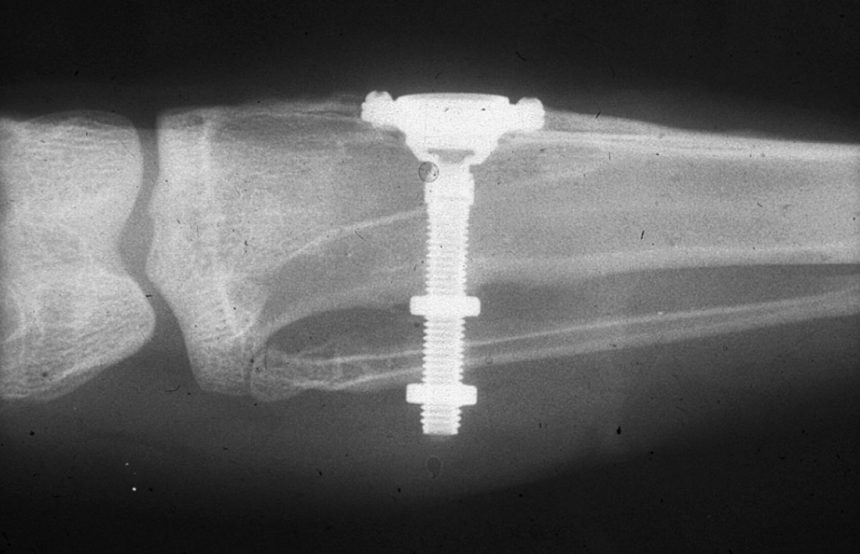
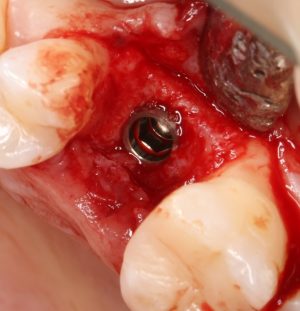
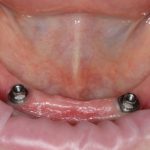
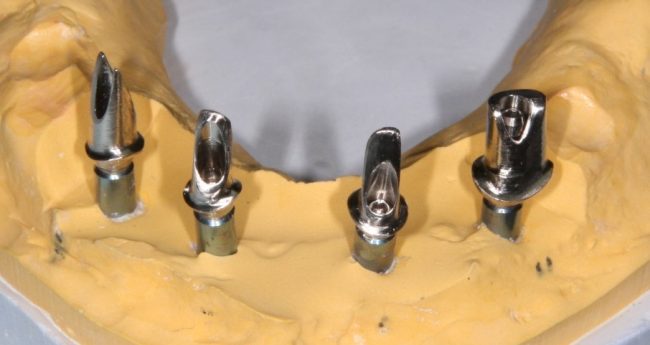
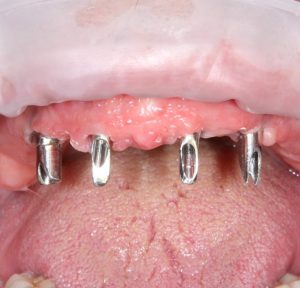
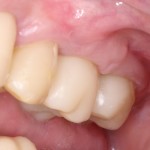
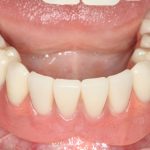
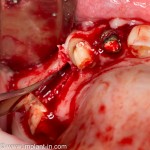
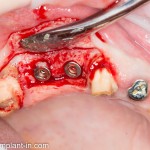
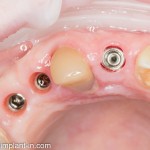
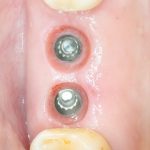
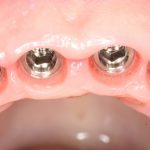
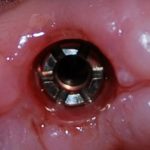
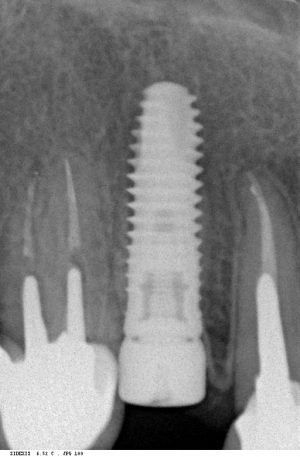
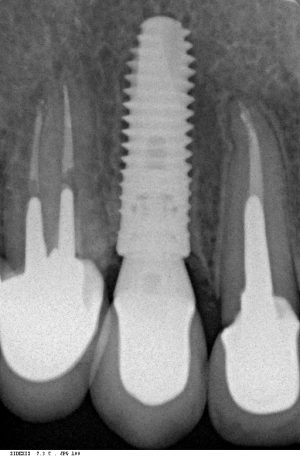
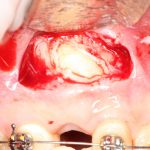
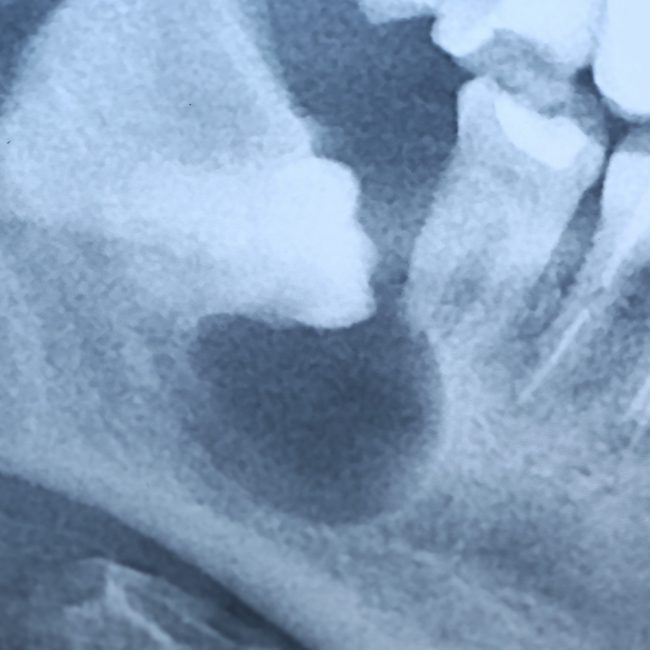
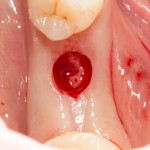
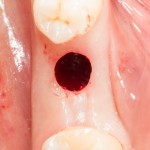
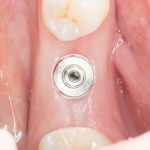
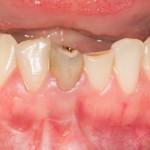
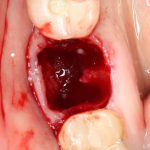
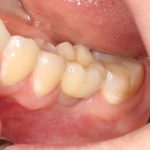
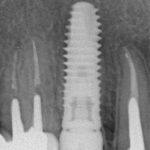
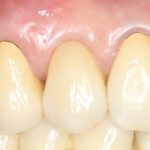
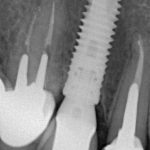
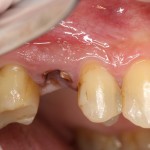
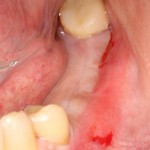
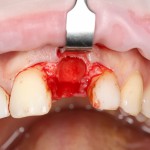
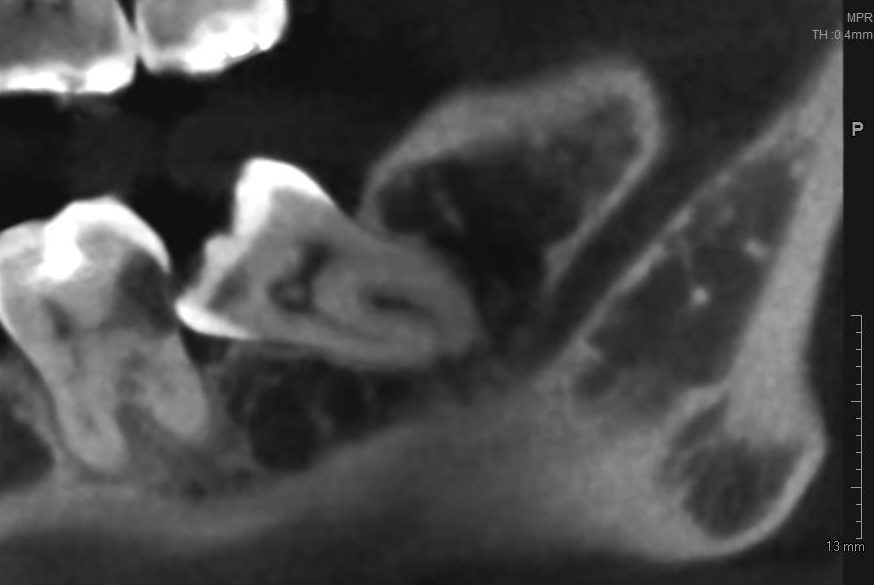
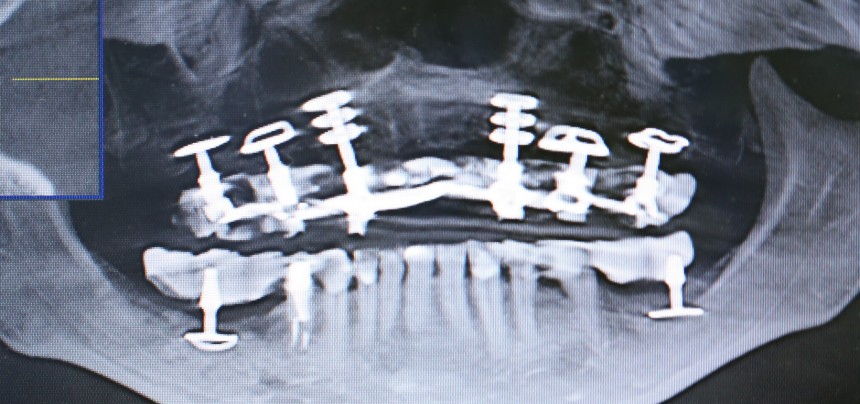
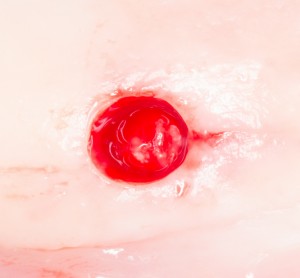
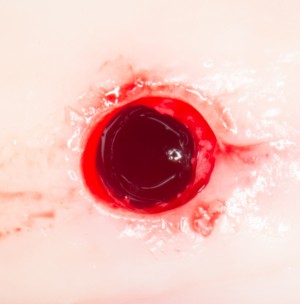
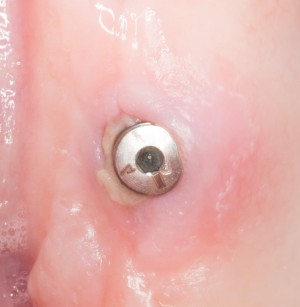
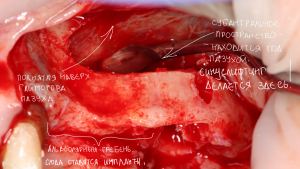
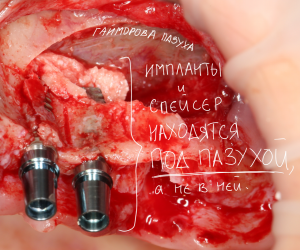
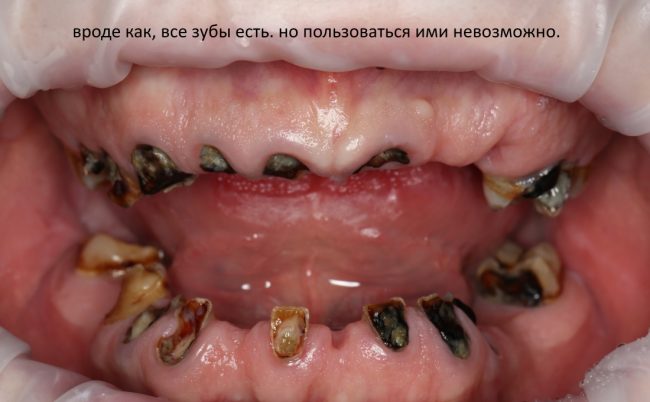
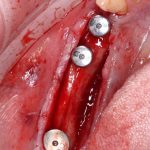
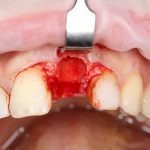
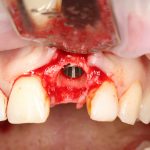
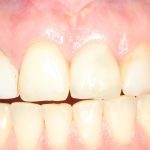
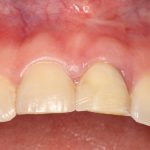
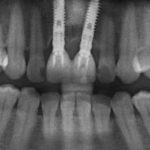
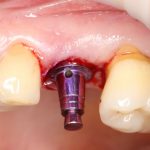
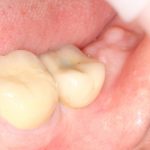
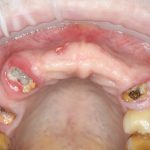
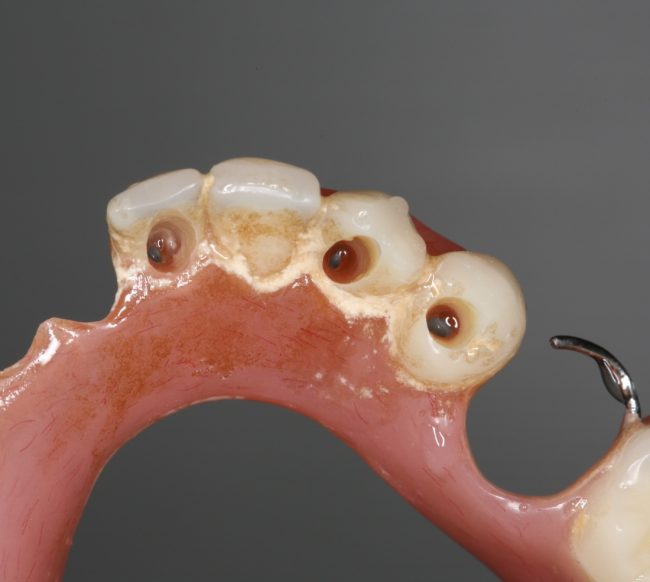
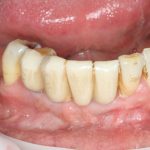
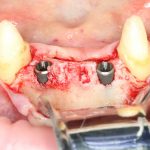
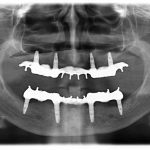
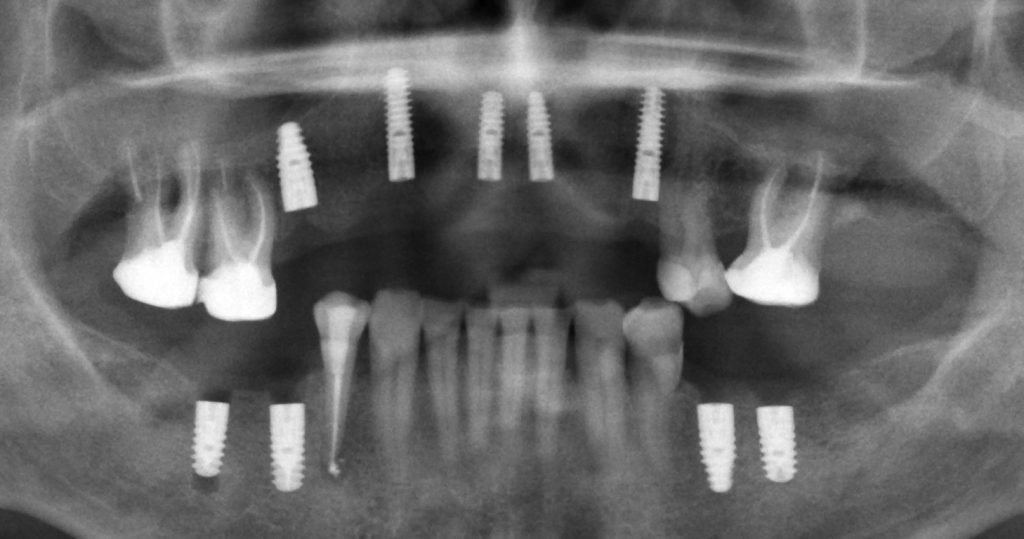
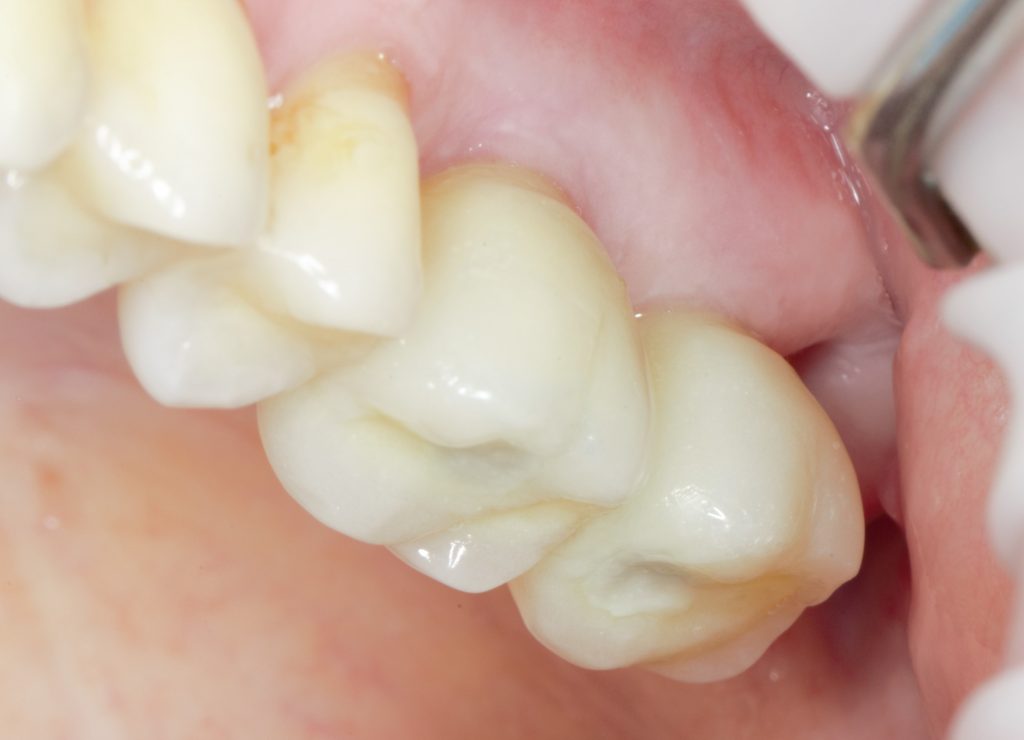
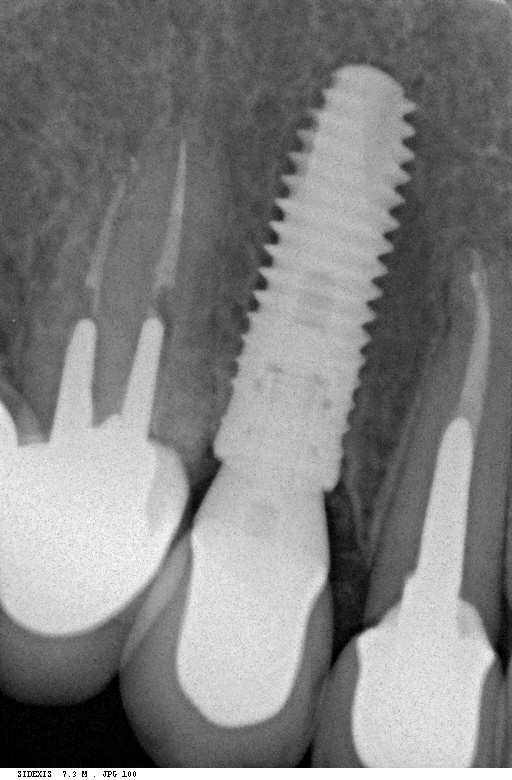
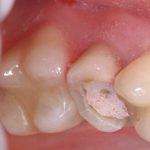
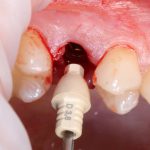
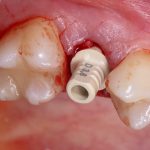
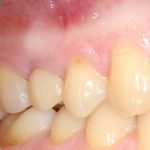
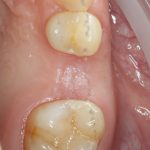
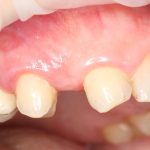
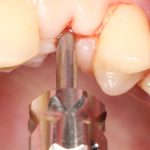
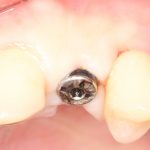
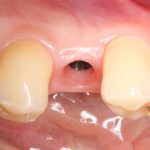
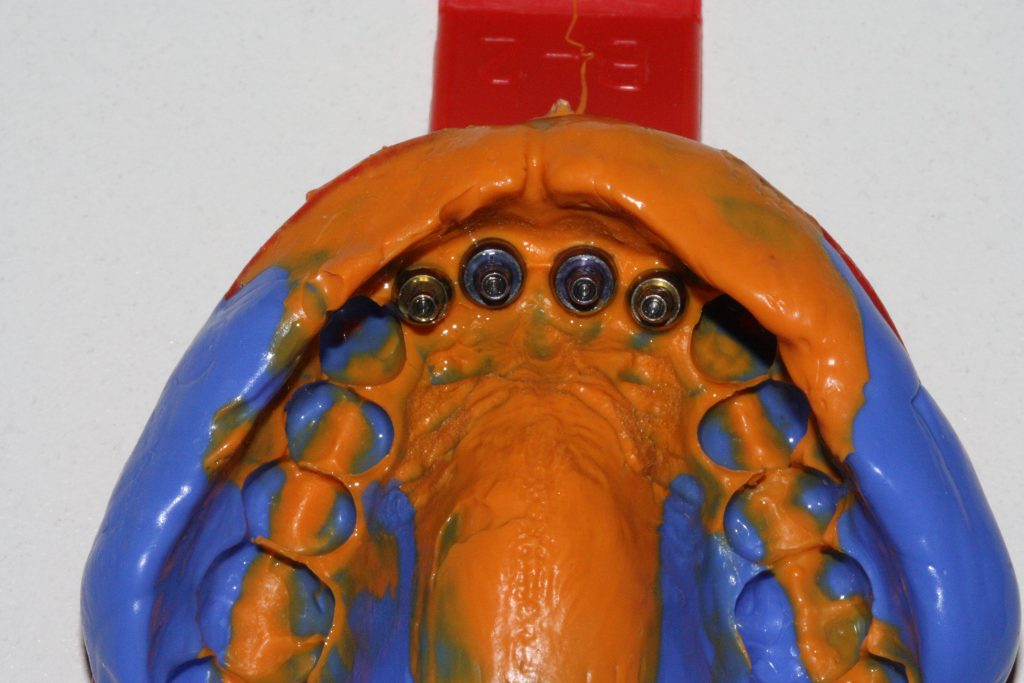
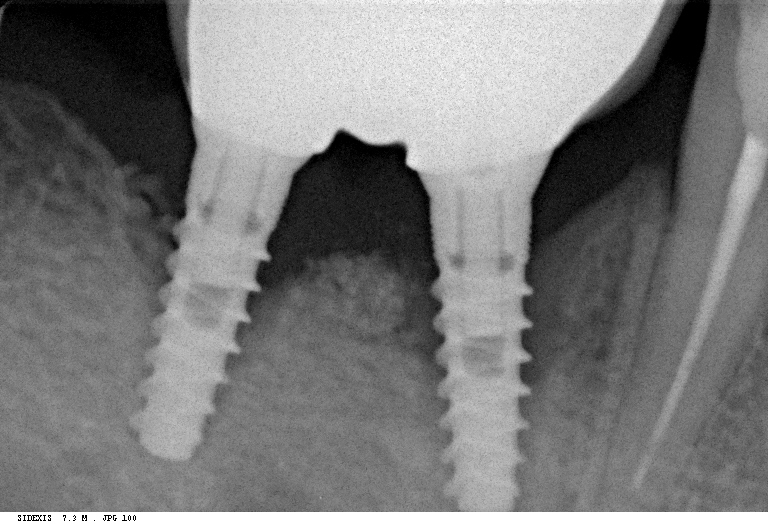
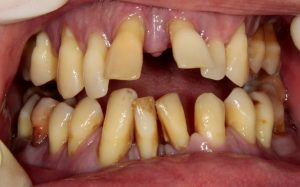
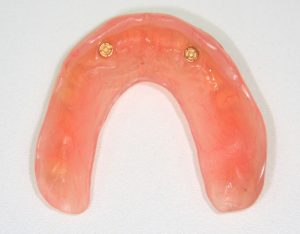
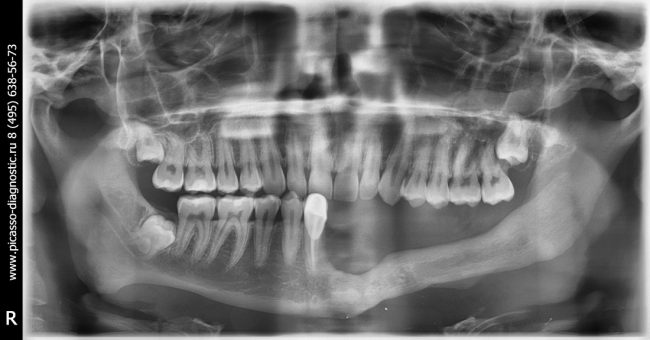
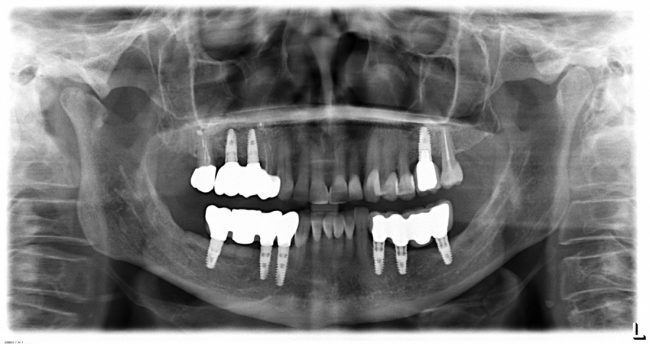
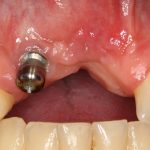 Несколько лет назад пациенту установили три имплантата, но протезировать их не смогли. Два из трех установленных имплантов благополучно выпали, один остался. Но даже по этому одному имплантату понятно, почему нормальное протезирование в его случае было просто невозможно (на фото).
Несколько лет назад пациенту установили три имплантата, но протезировать их не смогли. Два из трех установленных имплантов благополучно выпали, один остался. Но даже по этому одному имплантату понятно, почему нормальное протезирование в его случае было просто невозможно (на фото).
Причём, вроде как, к имплантологу претензий не предъявить (к слову, это был один известный профессор), ибо «имплант интегрировался, всё в порядке, а то, что протезировать не могут, так это … ортопед-мудак«. Хотя, я уверен, вы понимаете, в чём причина, по которой здесь ничего нельзя сделать, кроме удаления импланта.
Пример второй.
Тут всё сложнее.
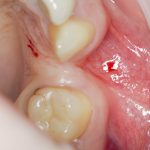
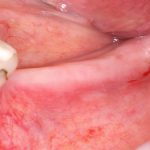
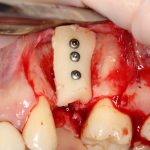
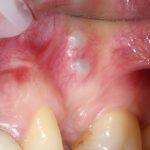
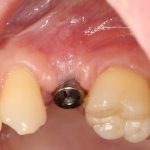
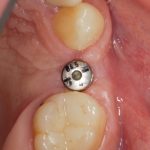
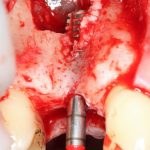
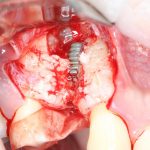
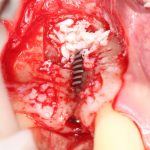
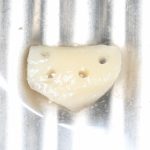
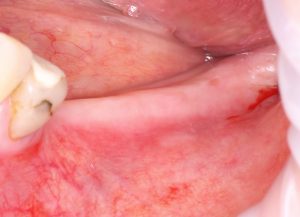
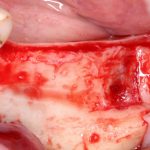
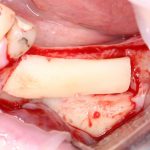
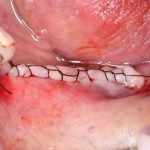
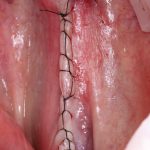
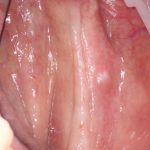
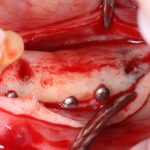
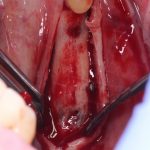
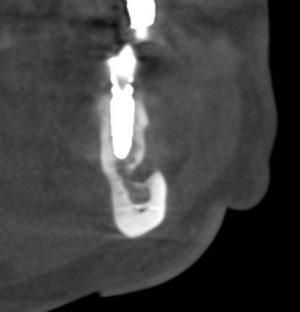
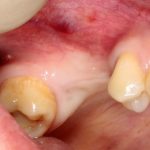
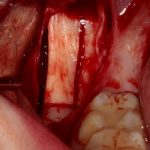
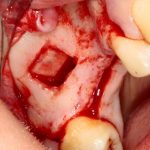
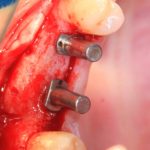
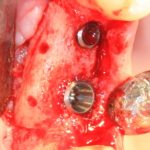
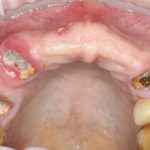
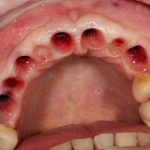
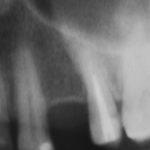
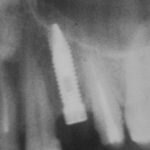
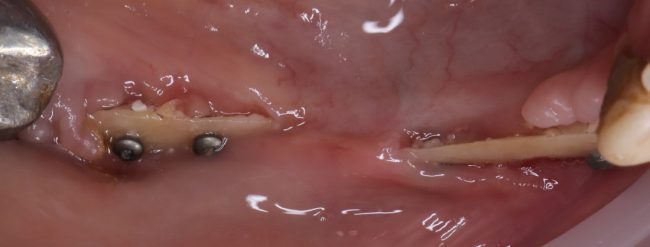
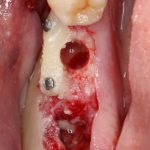
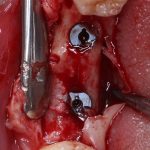
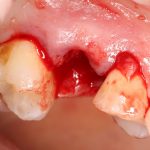
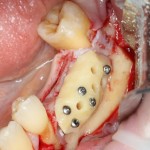
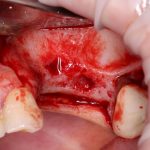
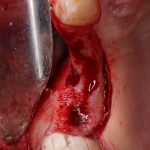
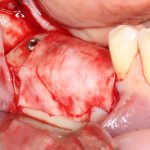
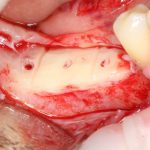
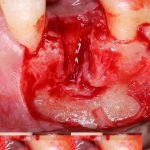
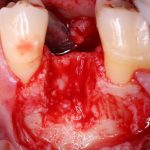
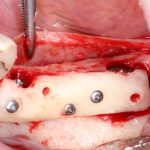
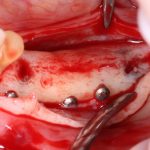
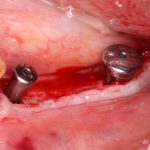
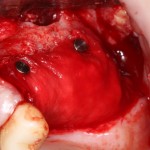
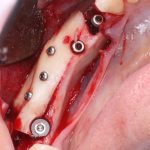
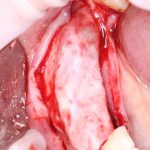
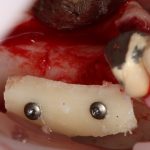
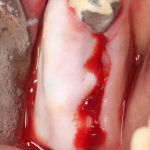
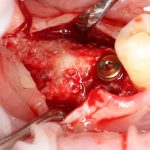
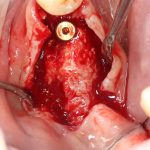
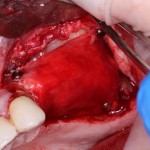
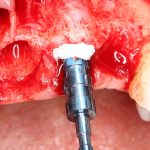
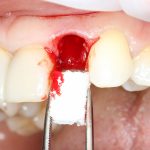
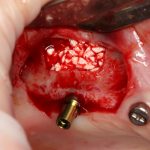
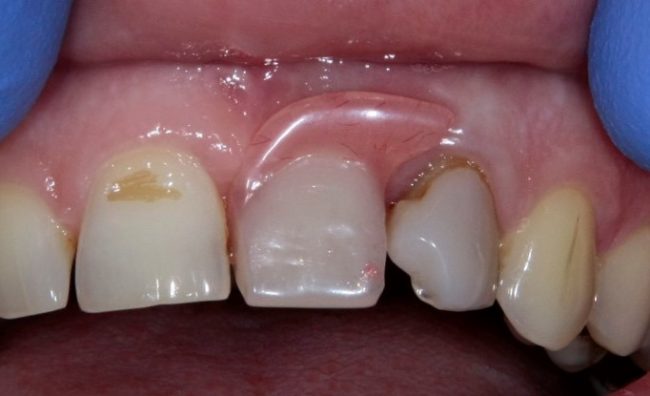
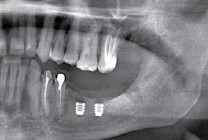
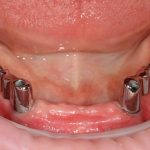
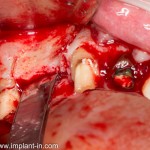
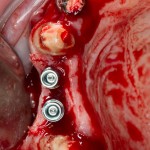
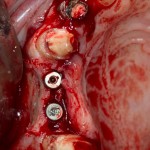
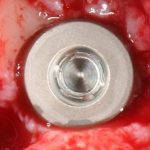
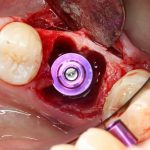
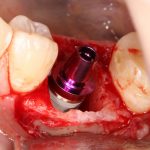
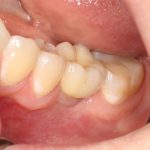
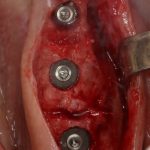
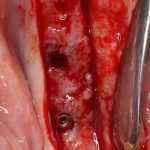
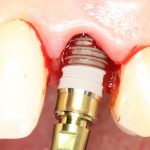
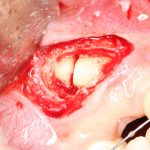
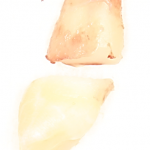
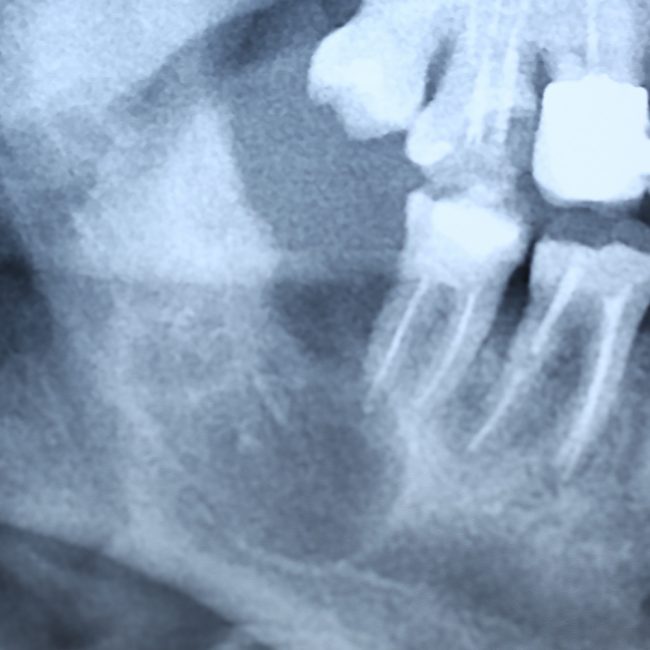
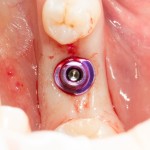
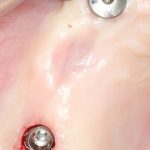
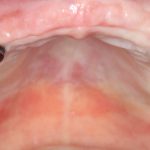
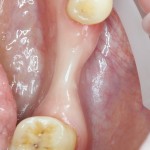
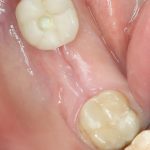
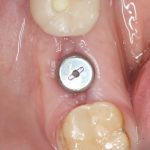
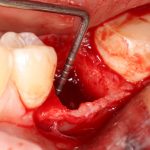
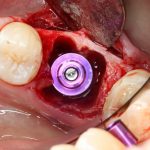
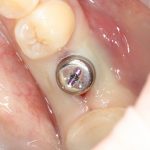
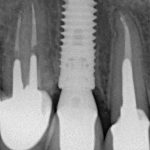
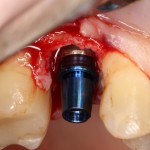
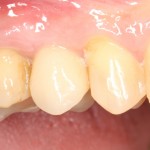
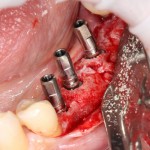
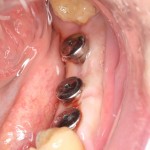
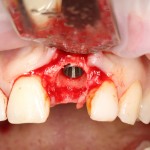
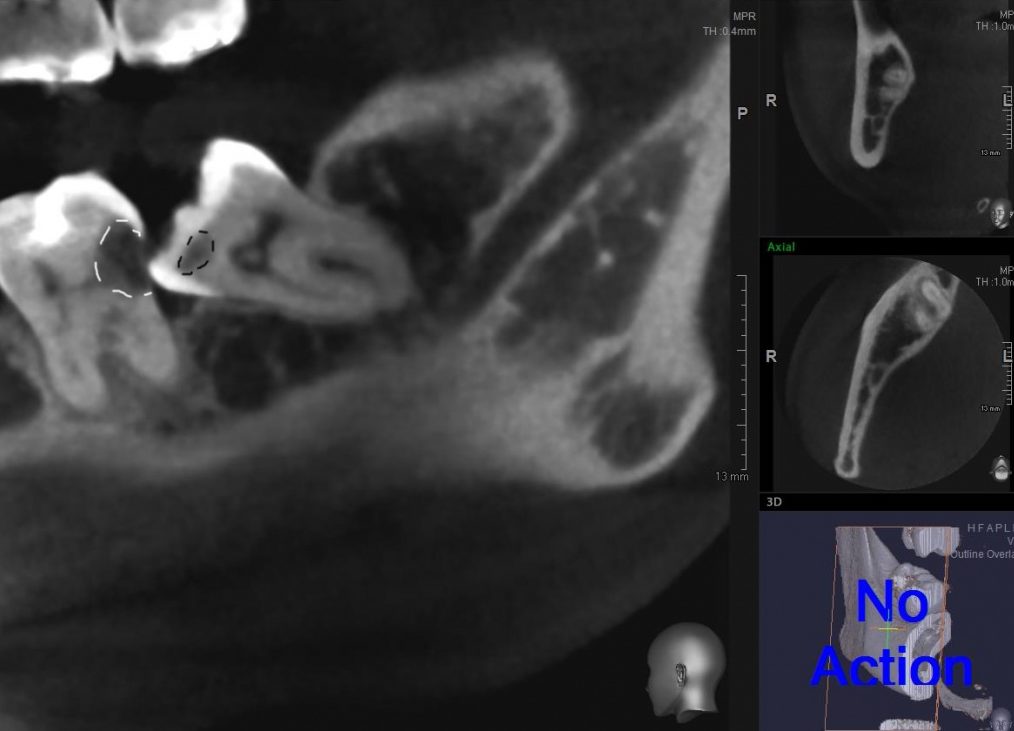
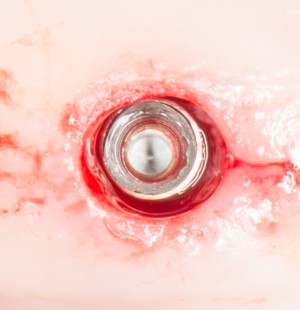
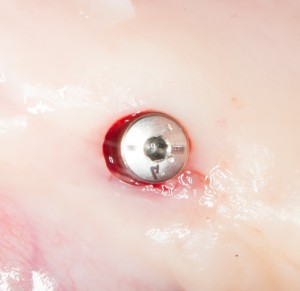
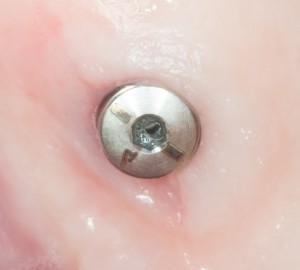
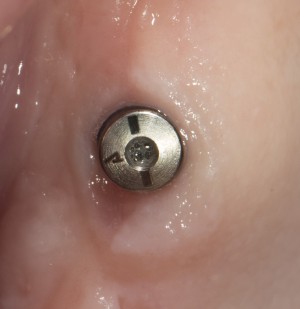
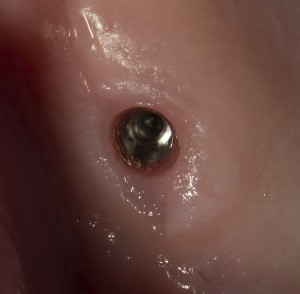
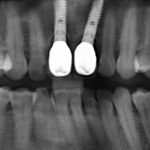
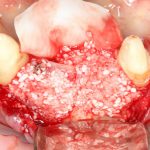
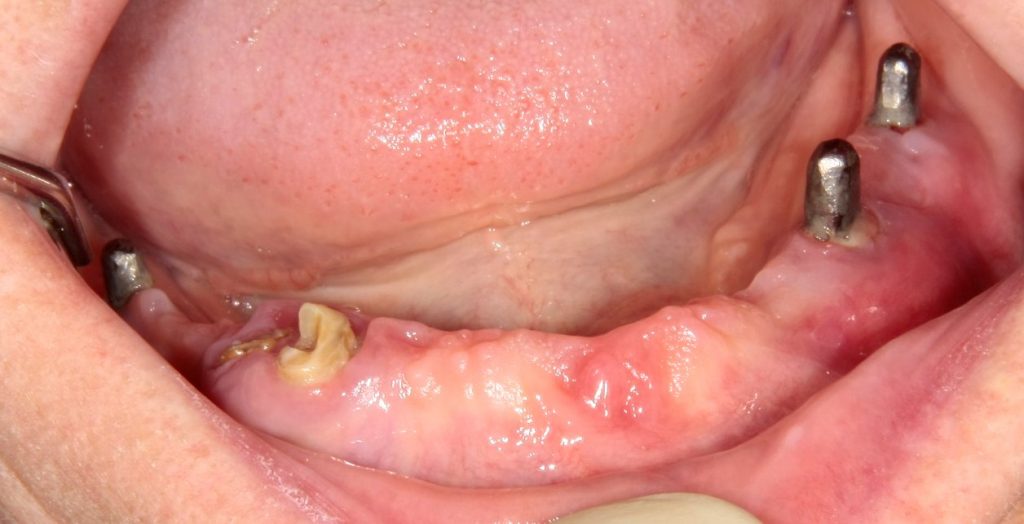
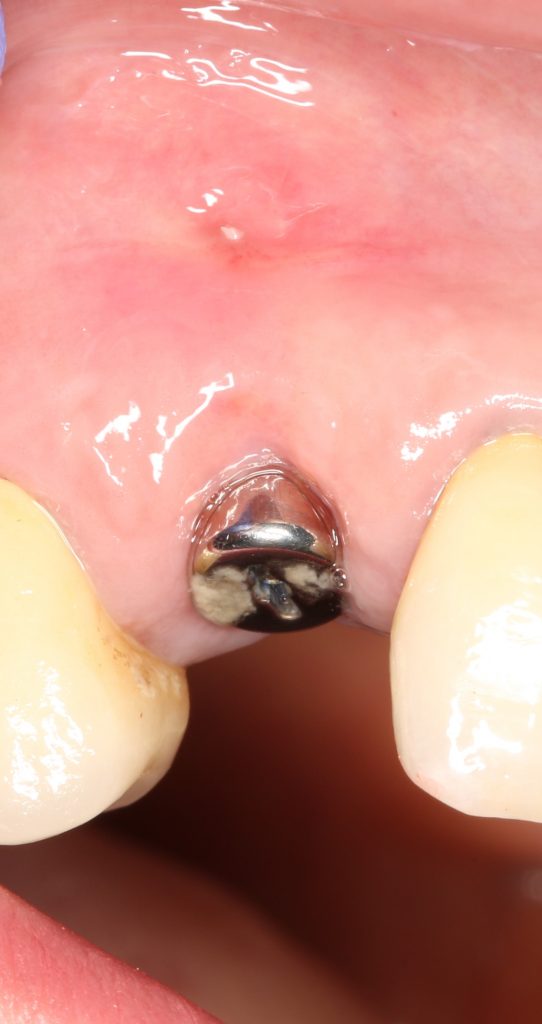
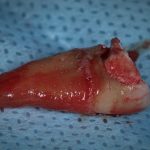
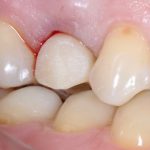
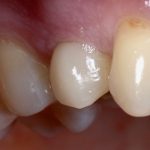
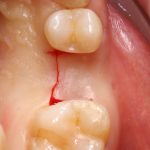
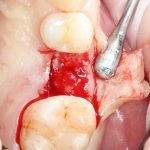
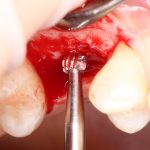
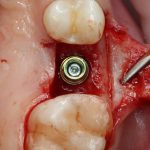
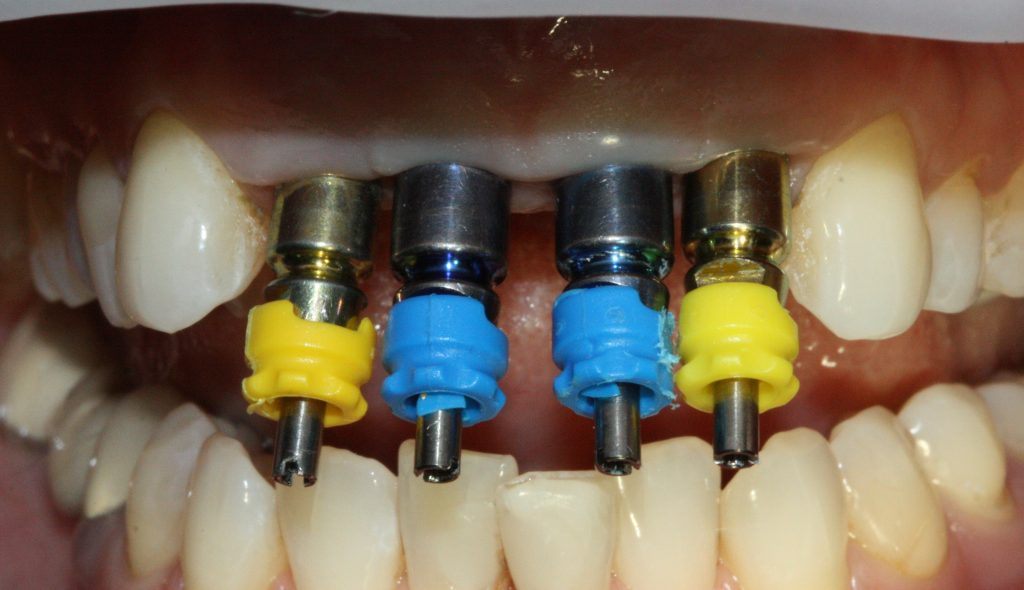
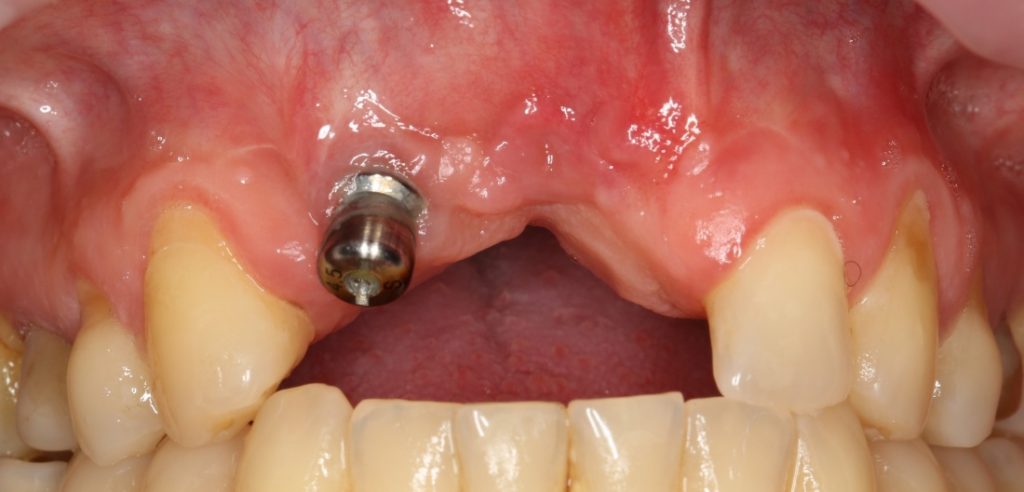
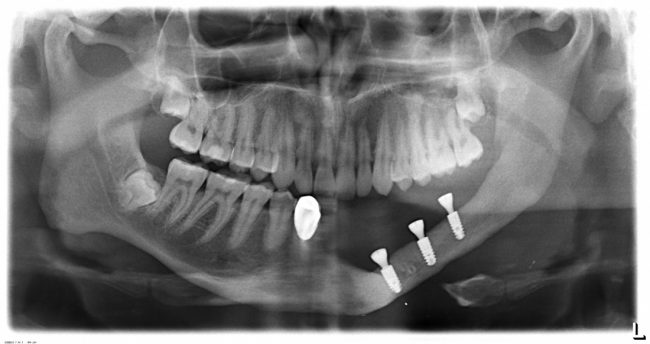
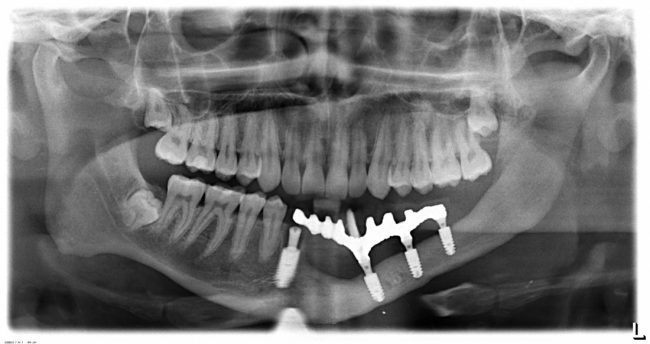
Одна милая дама обратилась в стоматологическую клинику с просьбой восстановить разрушенный передний зуб. После обследования выяснилось, что зуб придётся удалить, и ей предложили удаление с одномоментной имплантацией и т. н. «немедленной нагрузкой» — коронкой. И вот, доктор удалил зуб, пытался установить имплантат, но торк, усилие при установке, на его взгляд, оказался недостаточным для фиксации коронки. И он вкручивает имплантат глубже и круче, «штоб хорошо держался». Установил. Ортопед, увидевший такую установку, пришел в ужас, но приказ есть приказ — и он попытался сделать на этот имплантат коронку. Смотрите внимательно:
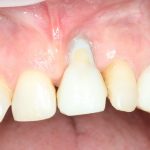
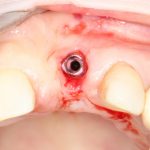
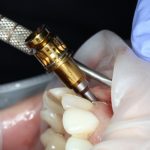
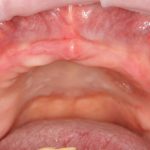
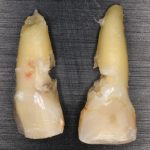
Два последних кадра сделаны во время удаления этого имплантата, и они дают наглядное представление о причине такого «концептуального» подхода к протезированию. И объясняют, почему мы вынуждены всё это переделывать.
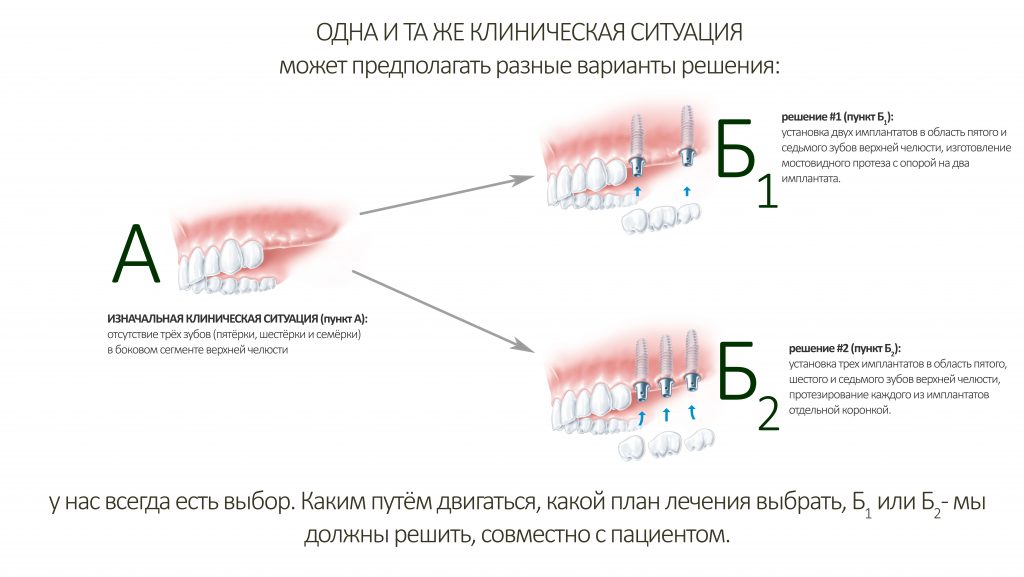
Итак, уважаемые друзья, сегодня мы поговорим о правилах (точнее, рекомендациях) по подбору и позиционированию имплантатов, применительно к конкретным клиническим случаям. И это, на самом деле, самая важная часть всей имплантологической науки.
Вопреки распространенному мнению, отторжение или неприживаемость имплантатов — большая редкость. В среднем, на долю этого осложнения приходится не более 1-2% от общего количества установленных имплантатов. Лечится это довольно просто — отторгнутый имплантат отправляется производителю, тот взамен присылает новый, на замену. И большинство хороших клиник меняют импланты пациентам бесплатно, несмотря на юридическое отсутствие гарантий на хирургическое лечение. Так происходит и у нас в GIC — если кто-то из наших пациентов вдруг теряет имплантат, мы заменяем его бесплатно. Подробнее об этом написано здесь>>.
Но существует другая, более актуальная и распространенная, но, вместе с тем, менее известная проблема — это когда имплантат оказывается не там, где нужно. Бывает это так: хирург с его столярно-слесарным мышлением, забывает о том, для чего вообще ставит имплантаты, его целью становится т. н. остеоинтеграция, а на остальное ему наплевать. Навкручивает такой доктор имплантатов, пациент идёт к ортопеду, а тот разводит руками: либо протезирование получается совершенно не таким, как ожидал пациент, либо установка коронок на такие имплантаты вдруг оказывается вообще невозможной. Предъявить претензии хирургу, вроде как, не получается — импланты же интегрировались, какие проблемы? И вот, вертится ортопед, как уж на сковородке, придумывая такие конструкции, от которых Браннемарк начинает вертеться волчком в своём гробу и обугливаются страницы книги Гамборены. Но хирург уверен: «импланты интегрировались, я молодец, а ортопед — мудак, ничего не умеет».
Увы, но сотни, если не тысячи людей с уже установленными и интегрированными имплантатами из одной в клиники в другую в надежде на адекватное протезирование. Но там разводят руками потому, как с таким положением имплантатов (или с такими имплантатами) нормально протезировать просто невозможно. Так остаются наши бедные пациенты у разбитого корыта… и, к сожалению, найти приемлемый выход из сложившейся ситуации не так уж и просто.
Для чего нам вообще нужны импланты?
Давайте включим мозг и вместе попробуем ответить на этот вопрос:
Вообще, с какой целью мы ставим имплантаты?
Шутки шутками, но ответ, хотя бы самому себе, действительно очень важен, ибо он позволяет сформулировать некий общий стандарт при планировании имплантологического лечения.
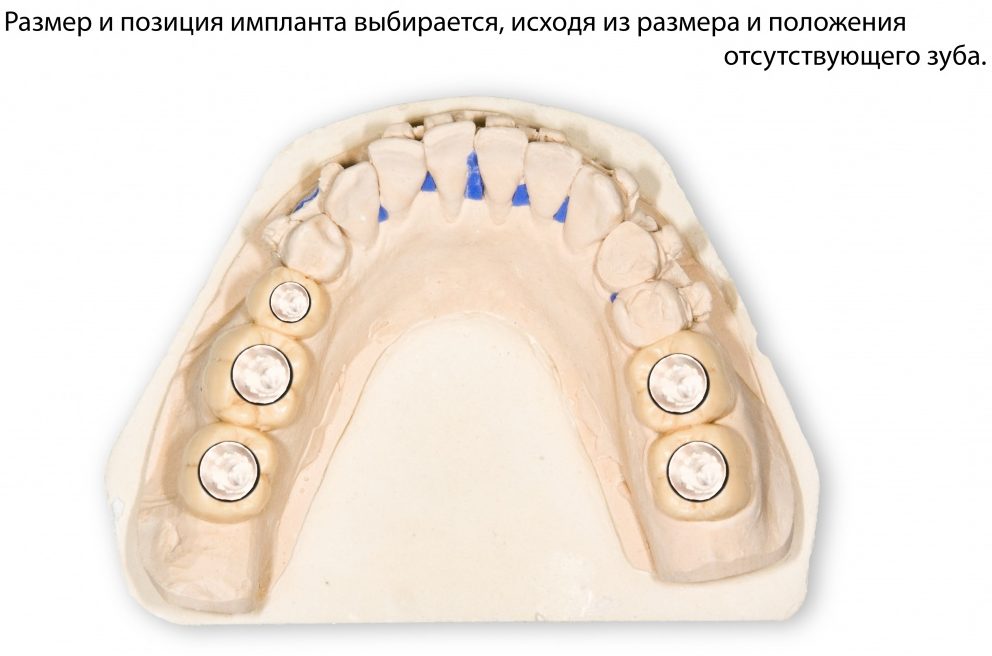
Да, вроде как, мы ставим имплантаты для того, чтобы восстановить отсутствующие зубы. Грубо говоря, вот, что было:
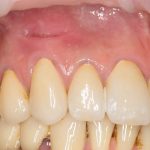
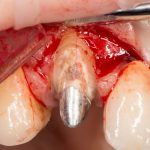
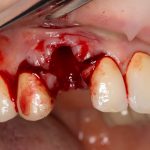
и что стало:
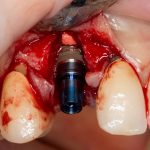
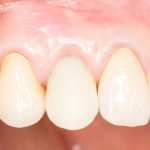
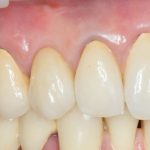
Это немедленная имплантация, кстати))). Так воссоздаются зубы)
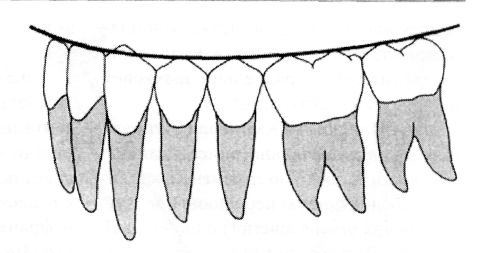
Как вообще устроен зуб? У него есть две части, коронка и корень:

Коронка зуба принимает на себя всё механическое воздействие при жевании, разговоре или просто при попытке кого-то укусить, в то время как корень передает и распределяет эту механическую нагрузку на челюстную кость. Для того, чтобы зуб нормально работал, не разрушался и не разрушал кость вокруг себя, его коронка должна находится в определенных пространственных отношениях как с соседними зубами, так и с зубами-антагонистами. Совокупно и применительно ко всему зубному ряду, это пространственное отношение называется прикусом:
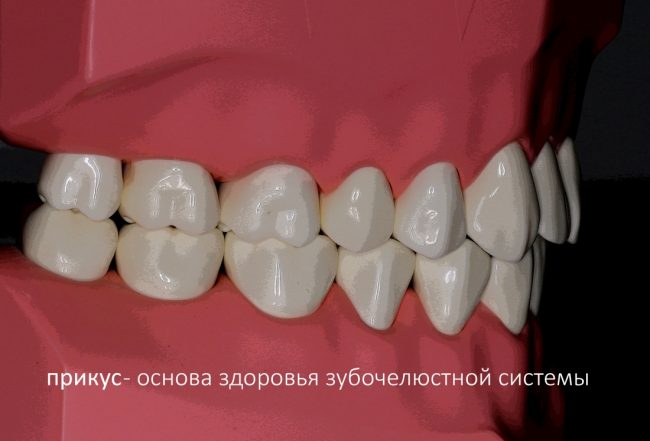
Про прикус очень много знают ортодонты и ортопеды, совсем мало — хирурги-стоматологи, и почти ничего — челюстно-лицевые хирурги. К сожалению. И это, кстати, объясняет, почему лучшие имплантологи получаются именно из бывших ортопедов, а не из челюстно-лицевых хирургов, что, на первый взгляд, кажется не совсем логичным. Прошу не обижаться, ибо я сам — челюстно-лицевой хирург, в прошлом. Правда, воспитанный ортопедами в окружении ортодонтов))).
Прикус (или, другими словами, взаимное пространственное соотношение зубов) — основа здоровья всей зубочелюстной системы. Эта тема всё больше и больше актуализируется — если раньше ортодонтическое лечение проводилось, в основном, «для красоты», то сейчас главная его цель — это восстановление физиологической и функциональной нагрузки на зубочелюстную систему. Если у человека правильный прикус — то и с зубами у него никаких проблем нет и не будет. И наоборот, основной причиной ряда заболеваний зубов, например, того же пародонтита, является именно патология прикуса.
Реабилитируя пациента с отсутствием зубов (одного, нескольких или всех вообще) вы пытаемся восстановить именно «жевательную» часть зуба — коронку. Это и называется «протезированием», исторически прошедшим путь от привязанных проволокой зубов животных до современных технологий съемного и несъемного протезирования:
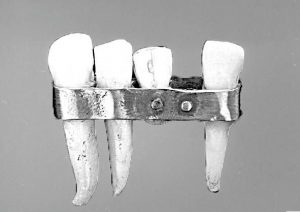

(Картинки из книги И. Зимина, Л. Ореховой, Р. Мусаевой «Из истории зубоврачевания или кто лечил зубы российским монархам». Однако, судя по поиску Google, они были сп@жжены ранее откуда-то еще)
Однако, что в XVIII веке, что сейчас, цель, смысл и идея его остаются прежними:
— сделать искусственные зубы максимально близкими к естественным. Как в эстетическом, так и в функциональном плане.
Все грамотные ортопеды понимают, что только в этом случае зубочелюстная система будет работать так, как надо, и не требовать «ремонта» каждые полгода.
Но, вернёмся к нашим баранам имплантам. Итак, мы воссоздаём жевательный элемент зуба, коронку, в том месте, где её нет:
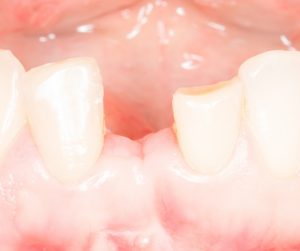
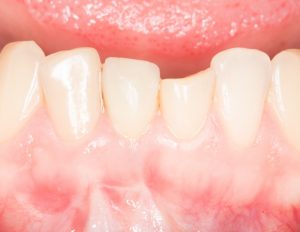
Осталось только её зафиксировать, чтобы она могла принимать адекватную жевательную нагрузку. И сделать это можно по-разному.
- Можно просто положить её на десну и сделать лапки к соседним зубам, чтобы не съезжала. Так получается съемный протез.
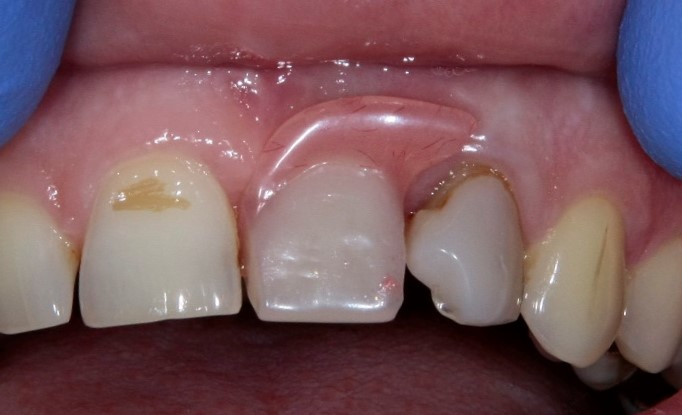
2. Можно приклеить её к соседним зубам, либо припаять к искусственным коронкам за соседних зубах. Так получается несъемное протезирование, чаще всего — мостовидный протез.
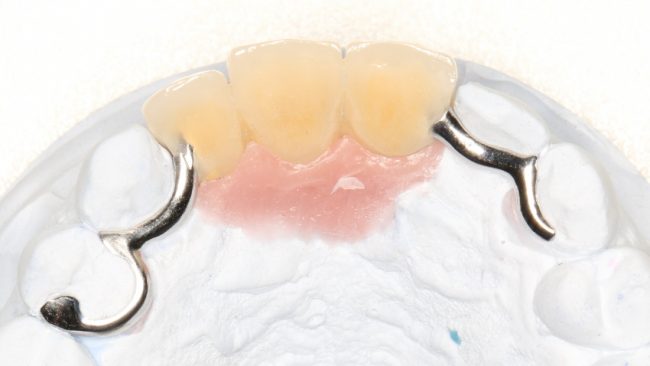
3. А еще можно зафиксировать её на искусственный аналог корня зуба — имплантат, который передаст и распределит жевательную нагрузку с коронки самым, что ни на есть, физиологичным способом в челюстную кость. В этом-то и все преимущества использования дентальных имплантатов для опоры зубных протезов, этим объясняется чрезвычайно долгий срок их службы (восстановление естественных путей передачи жевательной нагрузки), высокая надежность и отсутствие отрицательного воздействия на состояние полости рта, поскольку нам не нужно использовать соседние зубы или десну для перераспределения жевательной нагрузки с искусственной коронки.
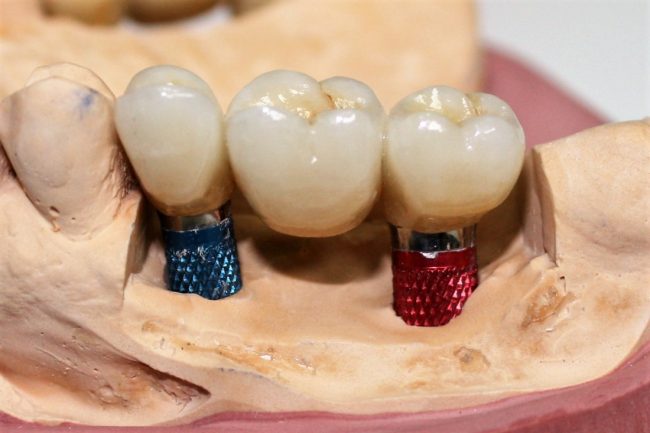
Для чего я всё это вам рассказываю? Не нужно переоценивать импланты. Дентальный имплантат — это всего лишь более универсальная и надежная опора для зубного протеза, не более. И, если мы не можем использовать имплантат для опоры зубного протеза, то нафиг он тогда вообще нам нужен? Пациент с полным ртом имплантатов, но без возможности их протезирования выглядит также, как человек, у которого от всех зубов остались только коронки: вроде как, «зубы еще есть», но жевать ими невозможно:
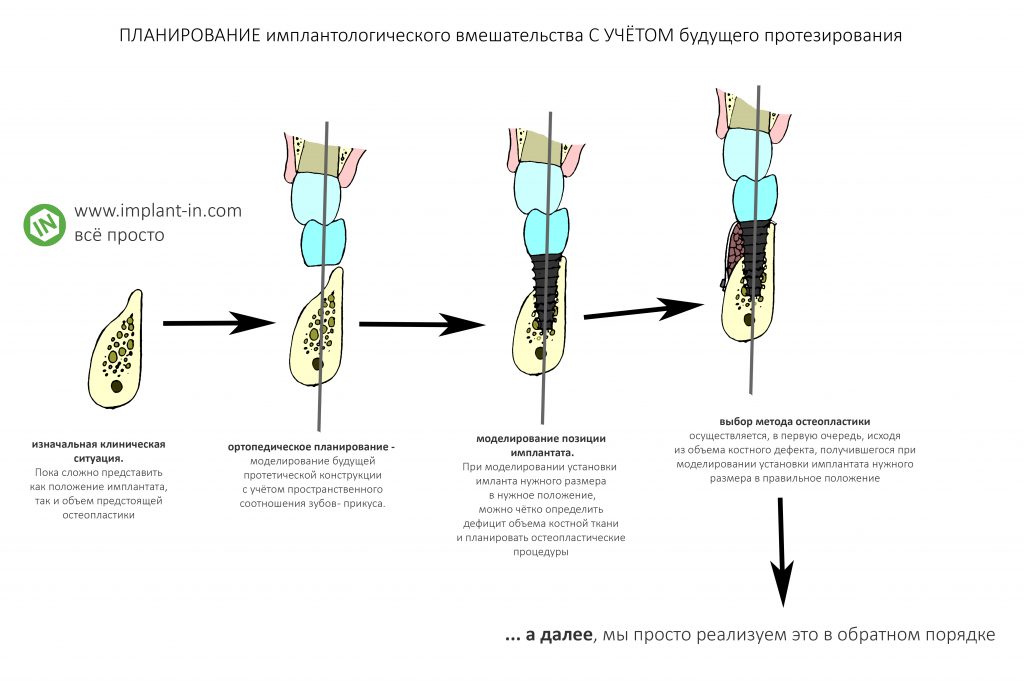
Но это еще не всё. Чтобы адекватно распределять жевательную нагрузку, имплантат должен быть определенного размера и находиться в определенном положении относительно зубного протеза. И, если мы хотим, чтобы система «имплантат-зубной протез-окружающие ткани» всю жизнь оставались в превосходном состоянии, при планировании имплантации мы должны отталкиваться, в первую очередь, от того, какой зубной протез предполагается установить пациенту, а не наоборот, уже установив импланты, постфактум решать, что на этих самых имплантах мы теперь можем сделать.
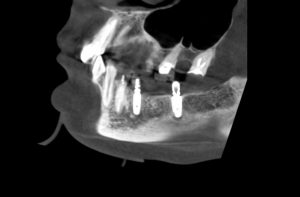
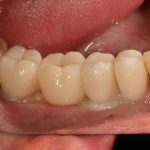
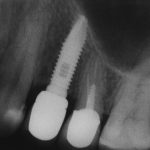
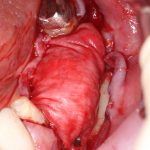
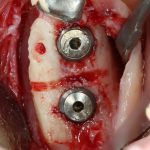
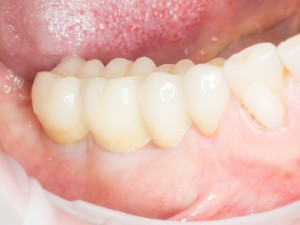
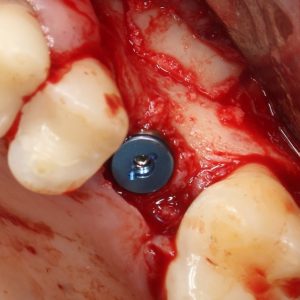
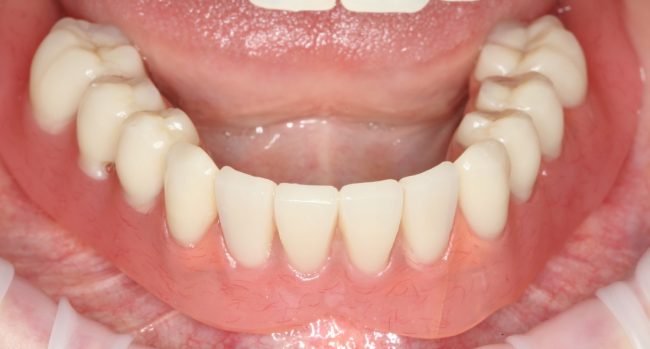
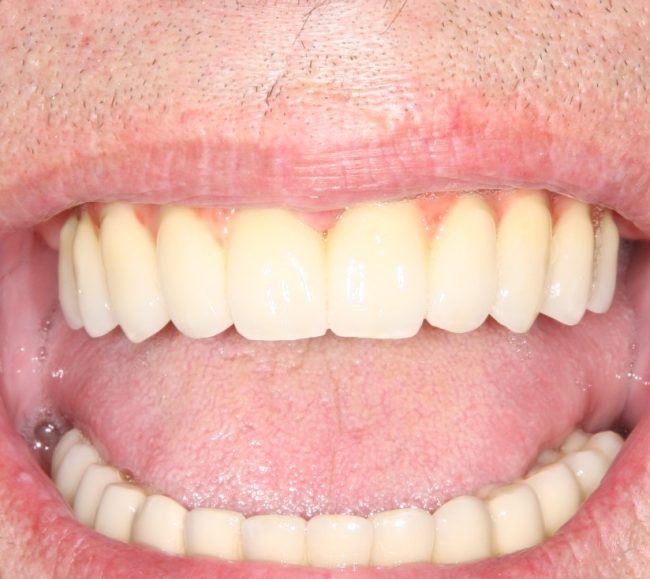
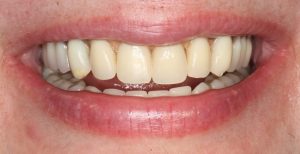
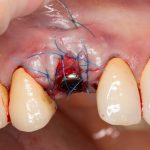
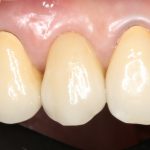
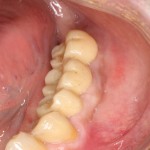
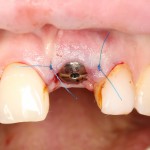
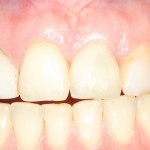
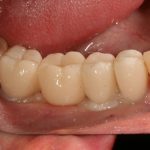
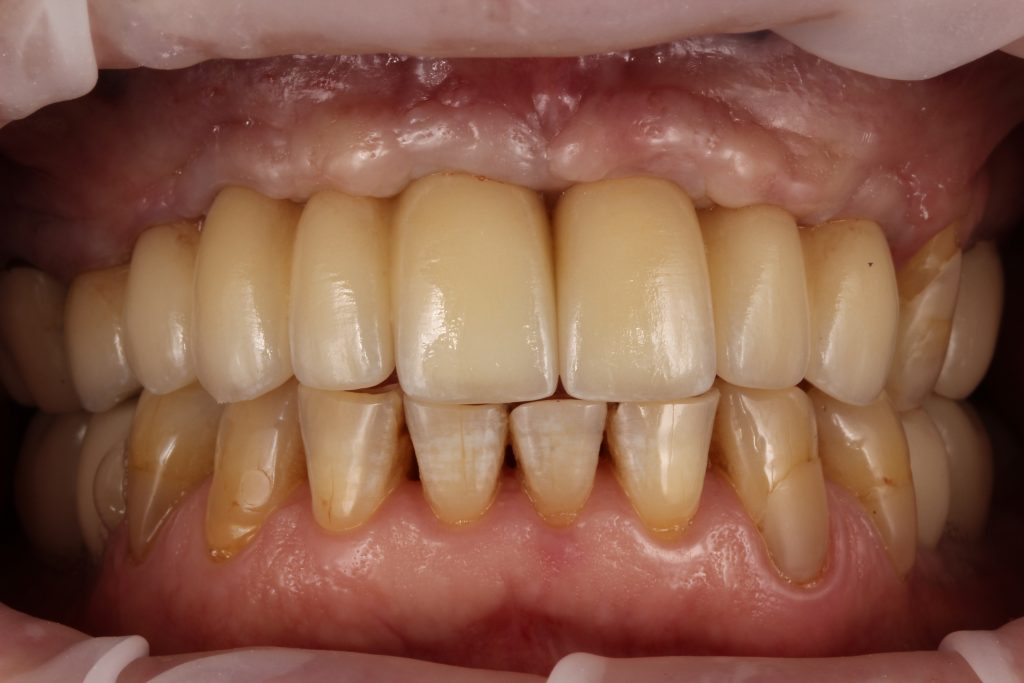
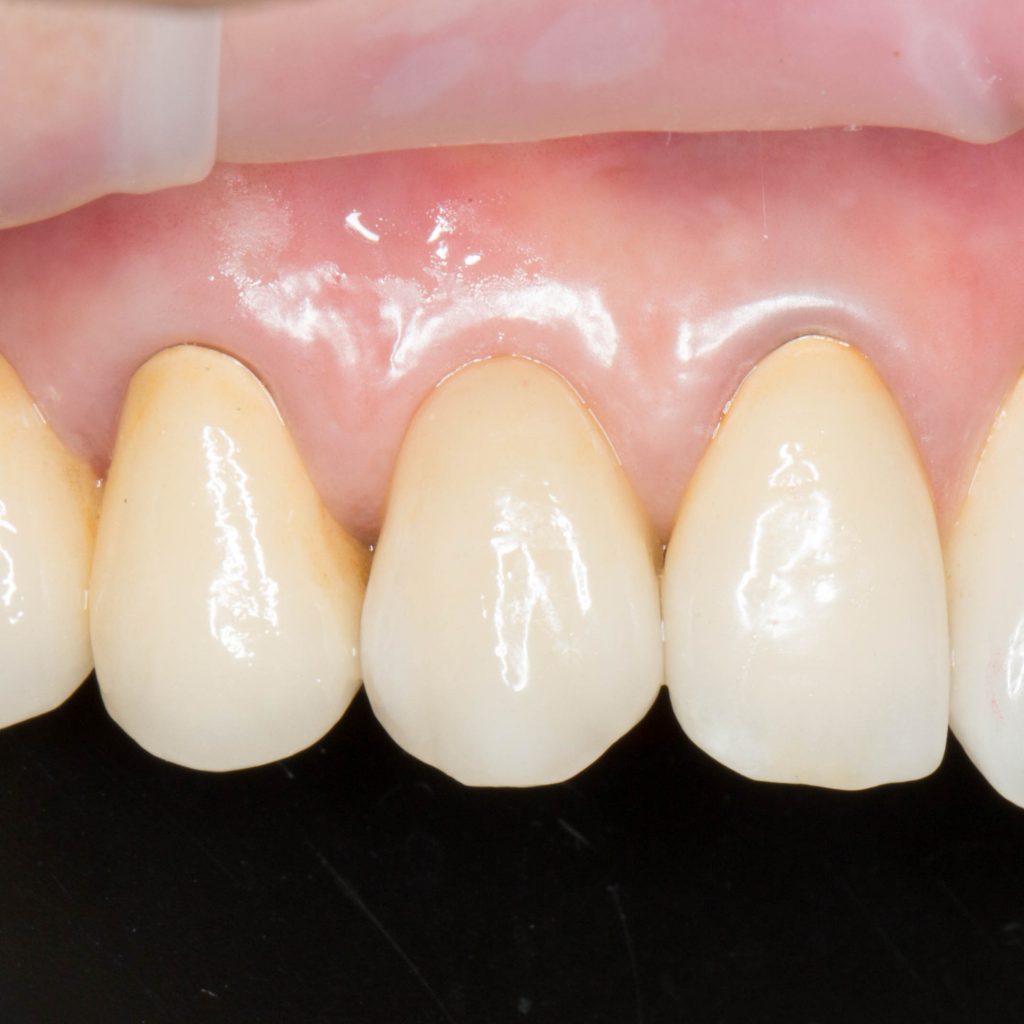
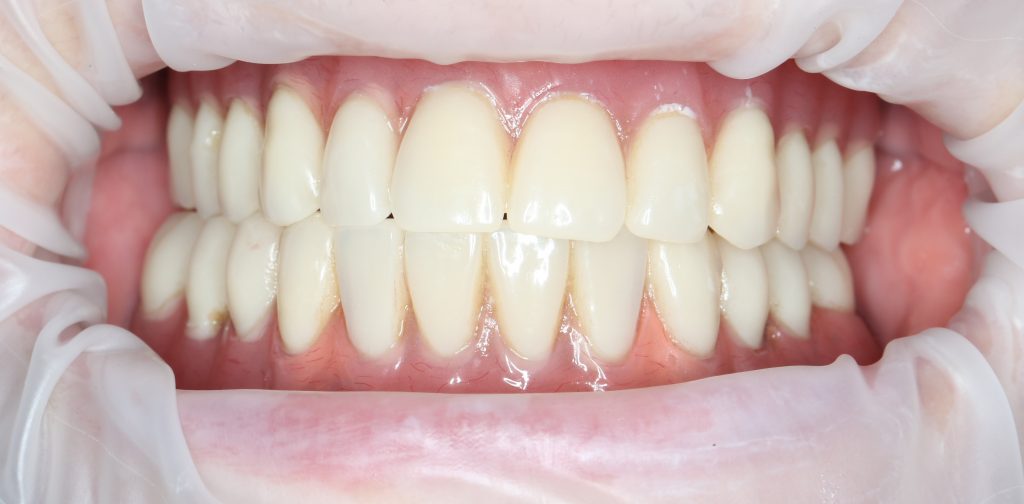
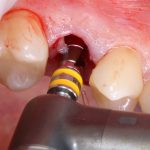
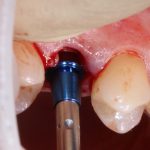
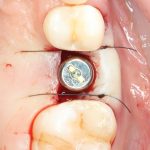
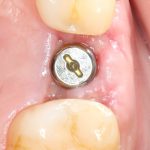
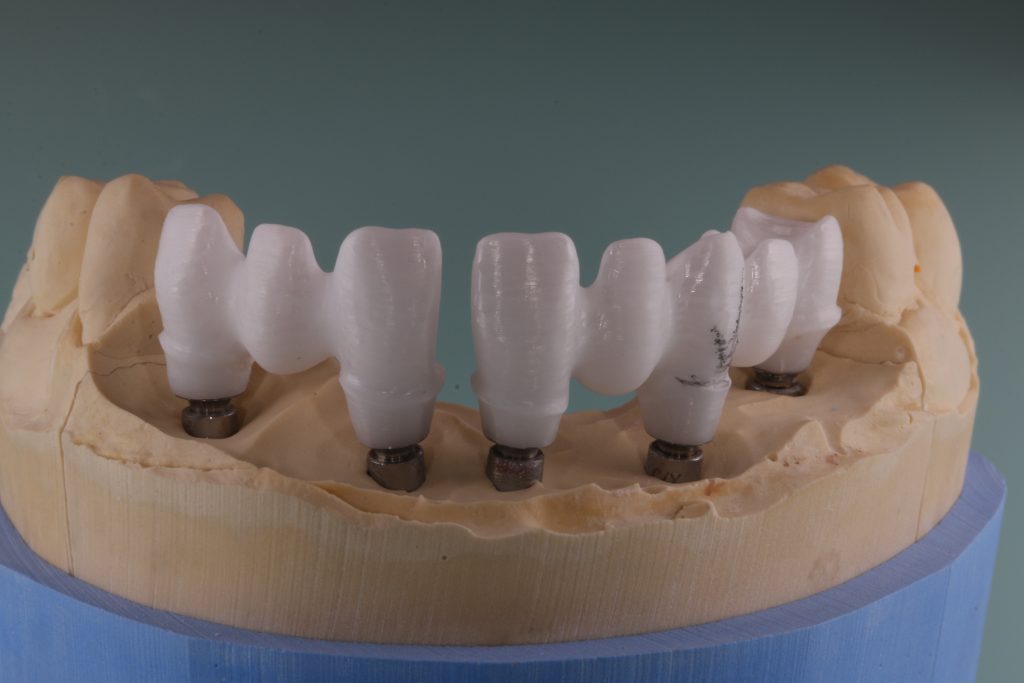
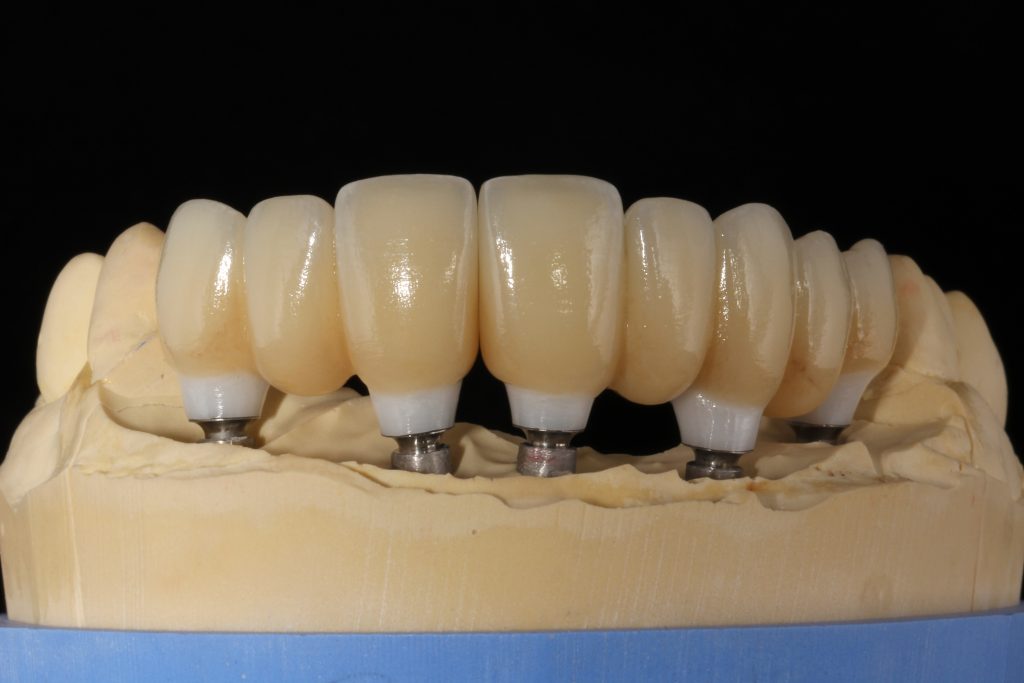
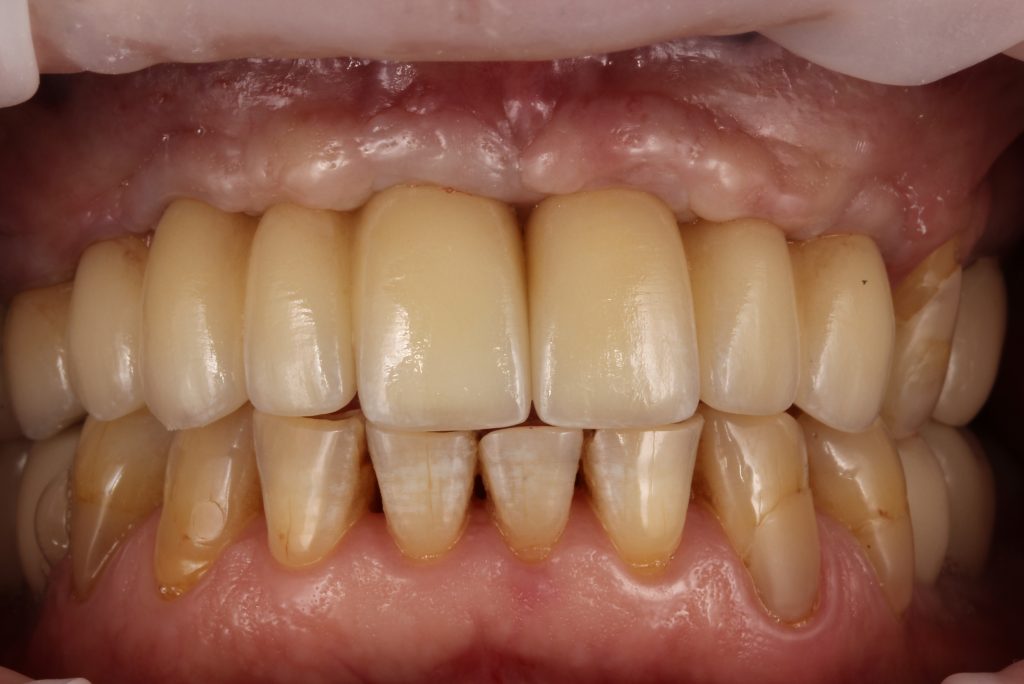
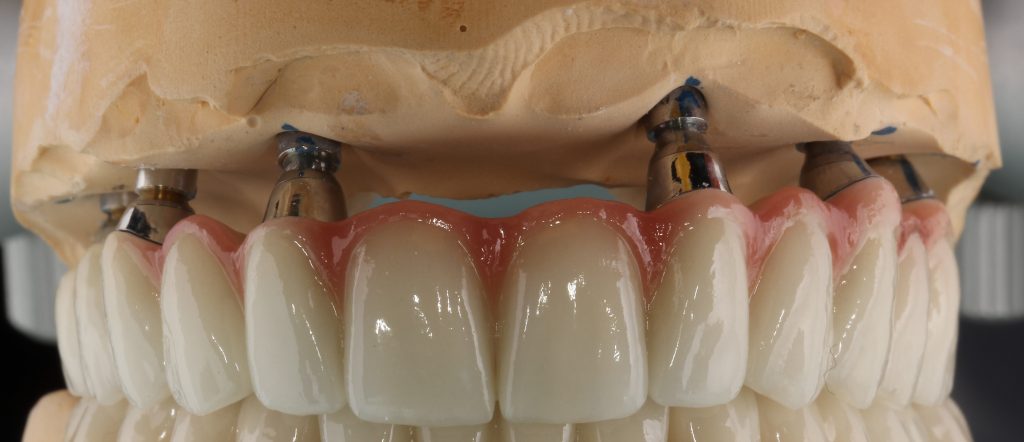
Кстати, вот часть проведенного лечения у пациента с фотографии выше:
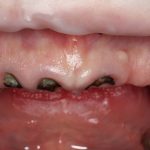
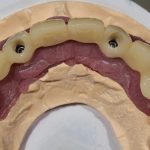
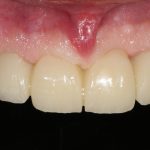
И это всего лишь временные коронки!)
Важность учета протетической конструкции при планировании имплантации проще всего понять на строительном примере.
Допустим, есть у вас участок земли и несколько лишних миллионов долларов США. Вы собрались строить дом. Если вы хоть чуть-чуть понимаете в строительстве, то первым делом пригласите на участок инженера-геофизика и геодезиста, который исследует грунт и выдаст заключение о его свойствах — и мы, безусловно, будем учитывать это при проектировании и строительстве дома. Это и есть диагностика, изучение клинической ситуации.
Далее, мы пригласим архитектора, который спроектирует нам дом, исходя из данных геофизического заключения, составит смету и сделает 3D-визуализацию, чтобы нам было проще представить наше будущее жилище. Это и есть планирование протезирования, это и делает стоматолог-ортопед, консультируя пациента перед имплантацией.
Затем, архитектор передаёт проект нашего дома инженеру, который, изучив его, готовит фундамент. И, в зависимости от того, какой дом мы заказали архитектору, фундамент для него может быть разным — свайным, ленточным, ленточно-свайным и т. д.
Ни одному трезвому строителю не придёт в голову сначала заливать фундамент на своё усмотрение, а затем приглашать архитектора и требовать от него спроектировать дом таким, какой мы хотим. Но даже если такое произойдёт (в нашей стране возможно всё), то архитектор при проектировании дома будет отталкиваться от уже построенного фундамента, а не от наших пожеланий.
Вот и у нас так нередко получается — пациенту натыкали имплантов (читай, залили фундамент), и теперь он ходит по архитекторам (ортопедам), требуя поставить небоскрёб туда, где с трудом можно построить обычный дачный домик.
Другими словами, дорогие друзья, имплантаты без коронок бесполезны и никому не нужны. Следовательно, планируя имплантацию, мы должны не просто учитывать — мы должны выстраивать свою имплантологическую работу на плане предполагаемого протезирования. И ни на чём больше. И установленные нами имплантаты должны находиться в таком положении, чтобы создать максимально удобные условия для работы стоматолога-ортопеда, дать ему максимум возможностей для реализации задуманного. А это возможно лишь тогда, когда имплантаты в челюстной кости находятся, как минимум, в наиболее правильном и удобном, с точки зрения протезирования, положении. И это положение было заранее согласовано с врачом-ортопедом.
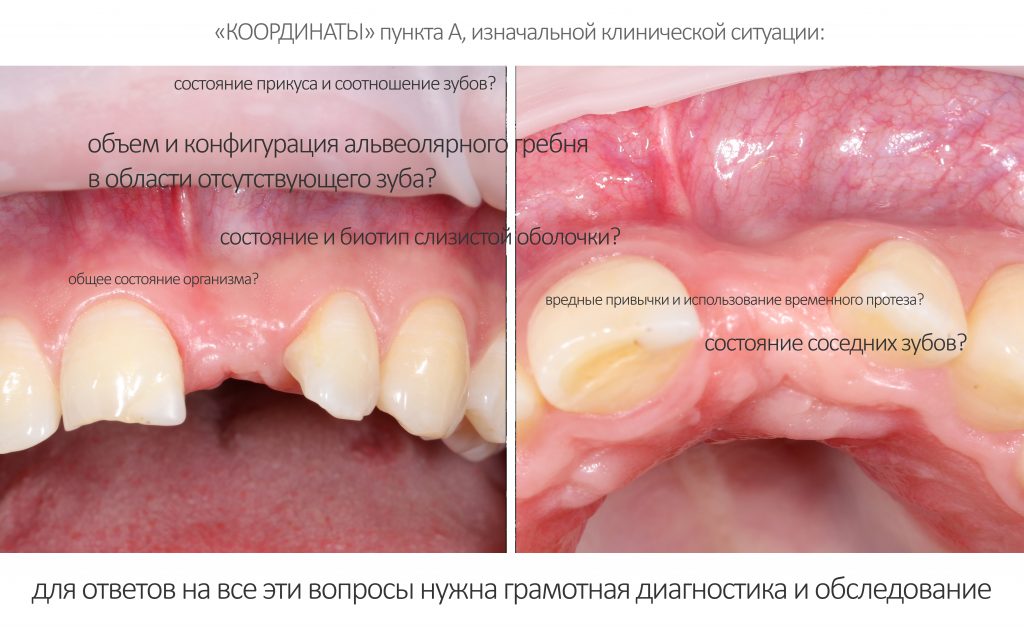
Анализ клинической ситуации
Если вы прочитали всё написанное выше, я думаю, что с имплантологическим анализом клинической ситуации вообще не должно возникнуть никаких проблем. Её можно свести к одной простой фразе:
— мы изучаем возможность установки имплантата нужного размера в нужное, с точки зрения предстоящего протезирования, положение. И, если таковая возможность отсутствует, мы рассматриваем варианты её создания.
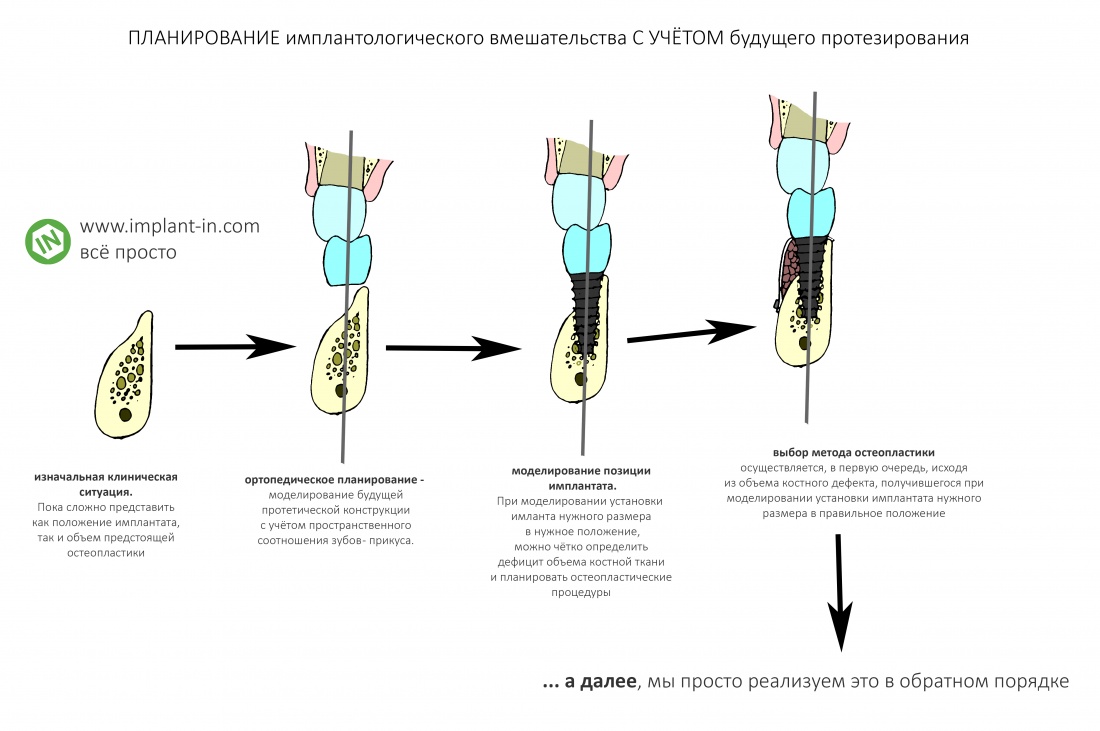
Иначе говоря, стоматолога-ортопеда, проектирующего зубной протез с опорой на импланты, совершенно не должны волновать ни объемы костной ткани, ни состояние слизистой — ему важно лишь, чтобы имплантат нужного размера находился в нужном месте. А вот если там вдруг не хватает кости, если слизистая оболочка какая-то не такая — то это уже забота имплантолога, у которого в арсенале есть методики остеопластики («наращивания кости«) и мукогингивопластики («восстановления десны»).
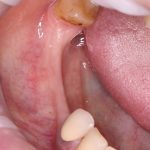
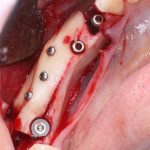
Безусловно, всё может быть совершенно иначе — ортопед сразу говорит пациенту, что у того «везде мало кости» или «кость такая плохая, аж смотреть страшно», предлагая при этом съемные или мостовидные протезы. Ну… я думаю, вы догадываетесь, как бы я назвал такого ортопеда.
Подбор имплантата под конкретную клиническую ситуацию.
Размер имеет значение. Это отрицают только те, у кого с размерами всё плохо.
Впрочем, я об этом уже писал. Рекомендую прочитать.
Если серьезно, то при подборе имплантатов, их размер имеет такое же значение, как и положение. Не отрицая важность всех остальных параметров (см. статью про Микро- и Макродизайн имплантатов), далее мы будем оперировать двумя параметрами — длиной L и диаметром импланта D. Казалось бы, всё просто и понятно, ибо существует имплантологическое правило #2:
размер и положение имплантата в челюстной кости должны соответствовать размеру и положению естественного зуба.
Как-то так:
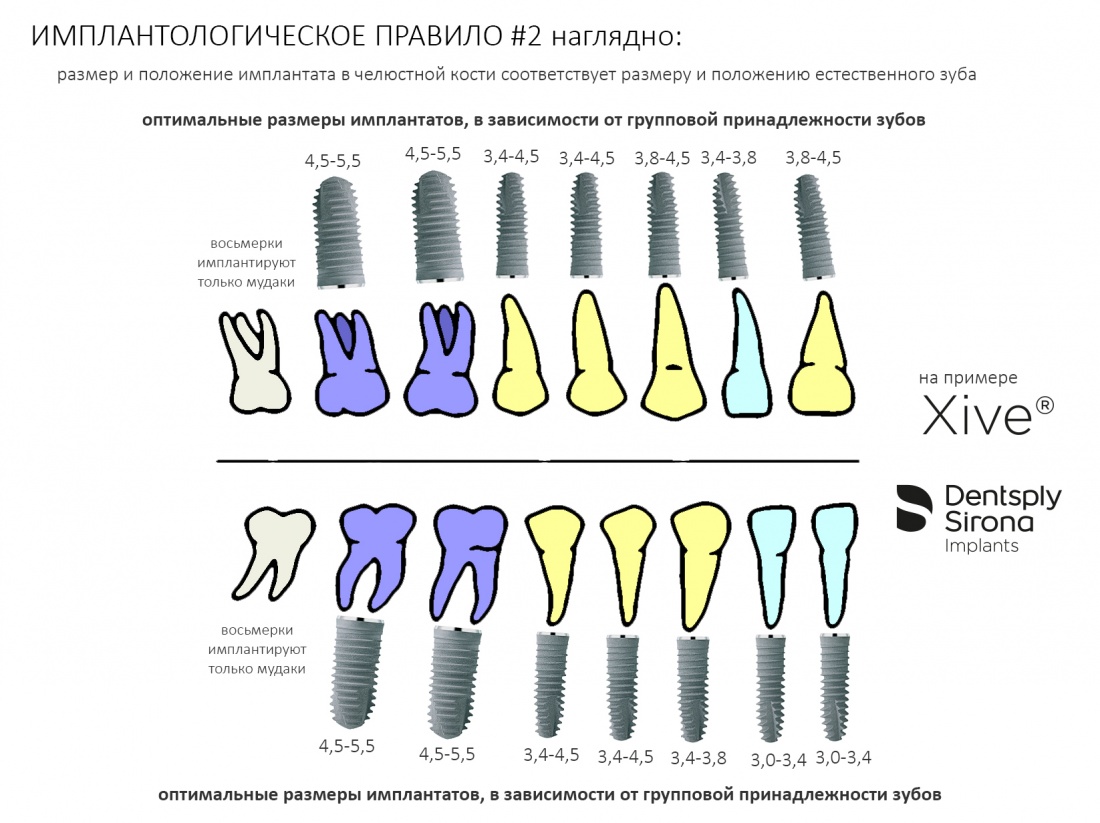
причём, мопед не мой, похожая схема есть на сайте dentpslyimplants.com (применительно к системе Astratech EV):
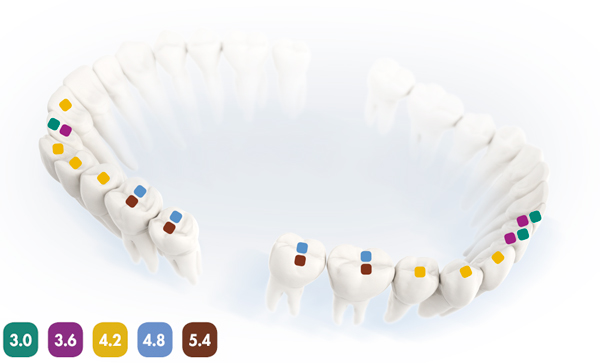
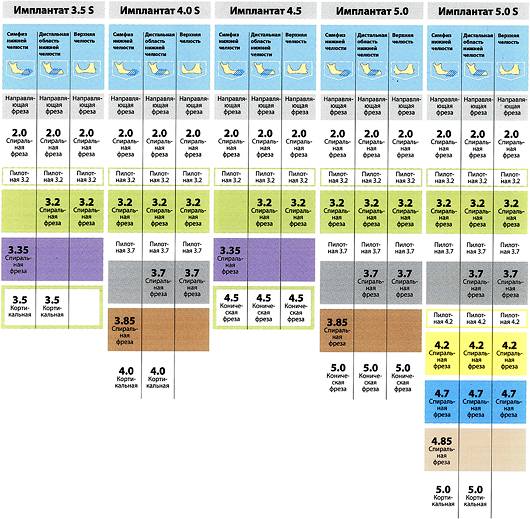
и даже в рекомендациях к имплантационной системе Dentium:
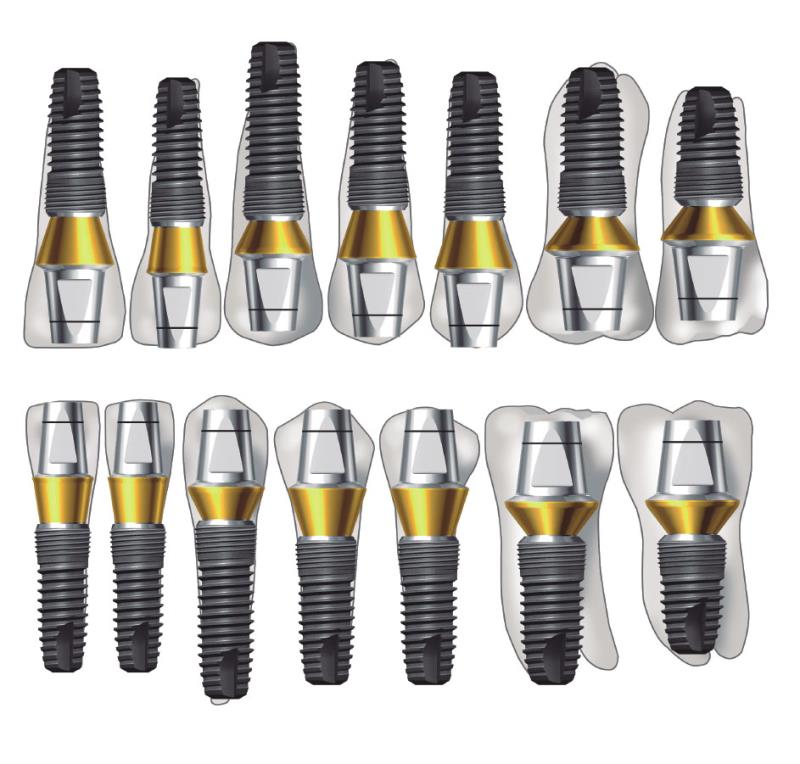
Но, с другой стороны, кто читает эти рекомендации?)))
Проще говоря, бери для больших зубов большие имплантаты, а для маленьких — маленькие. И всё будет в порядке. Я, кстати, неоднократно упоминал это в своих статьях (например, здесь>> и здесь>>).
Но, в реальной жизни всё оказывается немного сложнее. И об этом мы сейчас порассуждаем.
Во-первых, некоторые имплантационные системы имеют единый по размеру ортопедический интерфейс, вне зависимости от диаметра самого имплантата. Такими имплантационными системами являются, к примеру, Dentium, Ankylos, Bicon etc.
И, если размер ортопедической платформы одинаков, то есть ли смысл так заморачиваться на диаметре имплантата, ведь площадь опоры абатмента мы всё равно не поменяем? И вообще, имплантаты с одним размером ортопедической платформы, вроде как, своим существованием отрицают необходимость подбора по диаметру. И не совсем понятно, почему их вообще в разных диаметрах выпускают:

Как так?
Отвечать на собственный вопрос начну издалека и по-философски.
Даже самую х@ёвую имплантационную систему на свете кто-то придумал, разрабатывал, собирал, испытывал и внедрял. Даже самые x@ёвые импланты прекрасно функционируют у тысяч пациентов, и к этому причастны сотни людей: инженеров, разработчиков, учёных, врачей и т. д. Это значит, что даже самая х@ёвая имплантационная система заслуживает уважения и того, чтобы её не называли х@ёвой. А еще это значит, что ничего в этой самой имплантационной системе не делалось просто так, всему есть причина — и если вы не понимаете назначения каких-то компонентов, инструкций или особенностей хирургического протокола, то это ваши проблемы, а не косяки имплантационной системы.
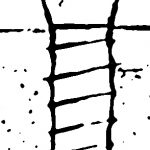
Причина того, что имплантаты с единой ортопедической платформой могут иметь разные диаметры, очень проста и понятна. Тонкий имплантат под действием нагрузки будет гнуться и деформироваться, в отличие от большего по диаметру. Тонкий имплантат будет менее равномерно передавать получаемую нагрузку на окружающую костную ткань. Это очень легко продемонстрировать на простой столярно-слесарной модели:
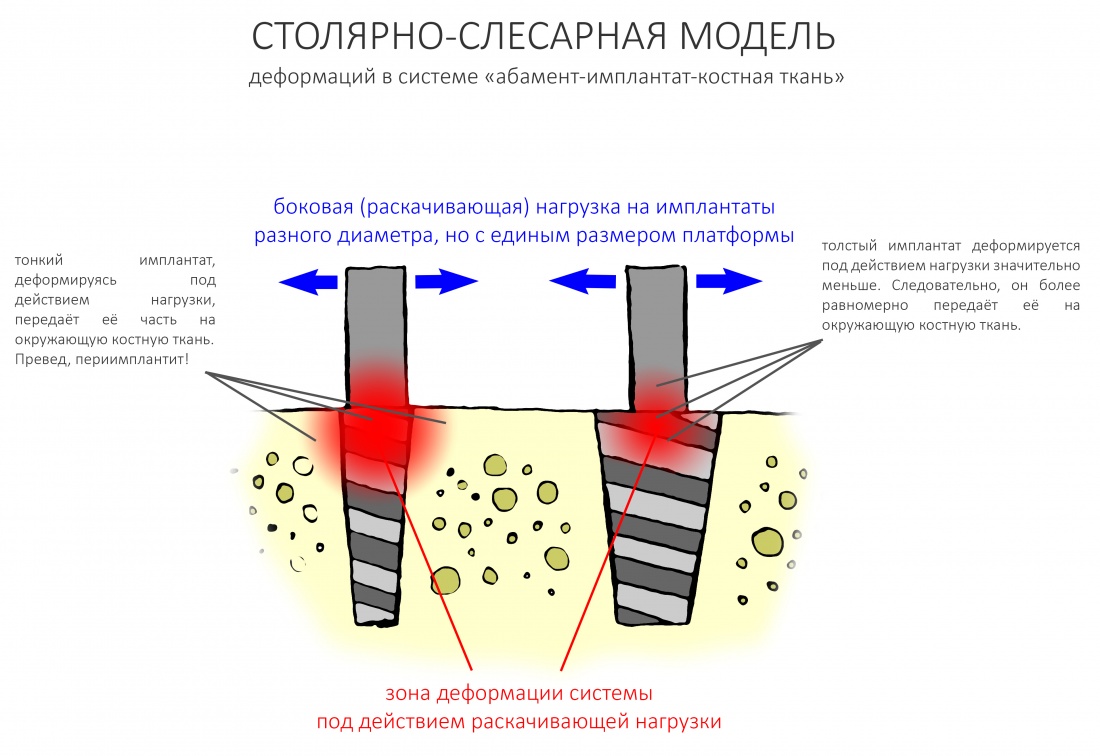
Вот почему имплантологическое правило #2 справедливо даже для имплантатов с единой платформой, хотя может показаться, что подбор их по диаметру не столь важен. Инструкция к Dentium это подтверждает.
А супертонкие или ультракороткие импланты, типа Bicon…. ну, вы меня поняли.
И, коль мы заговорили о длине….
Подбор по длине
Начнём, пожалуй, вот с чего.
В общих чертах, у нас есть два варианта условий для имплантации:
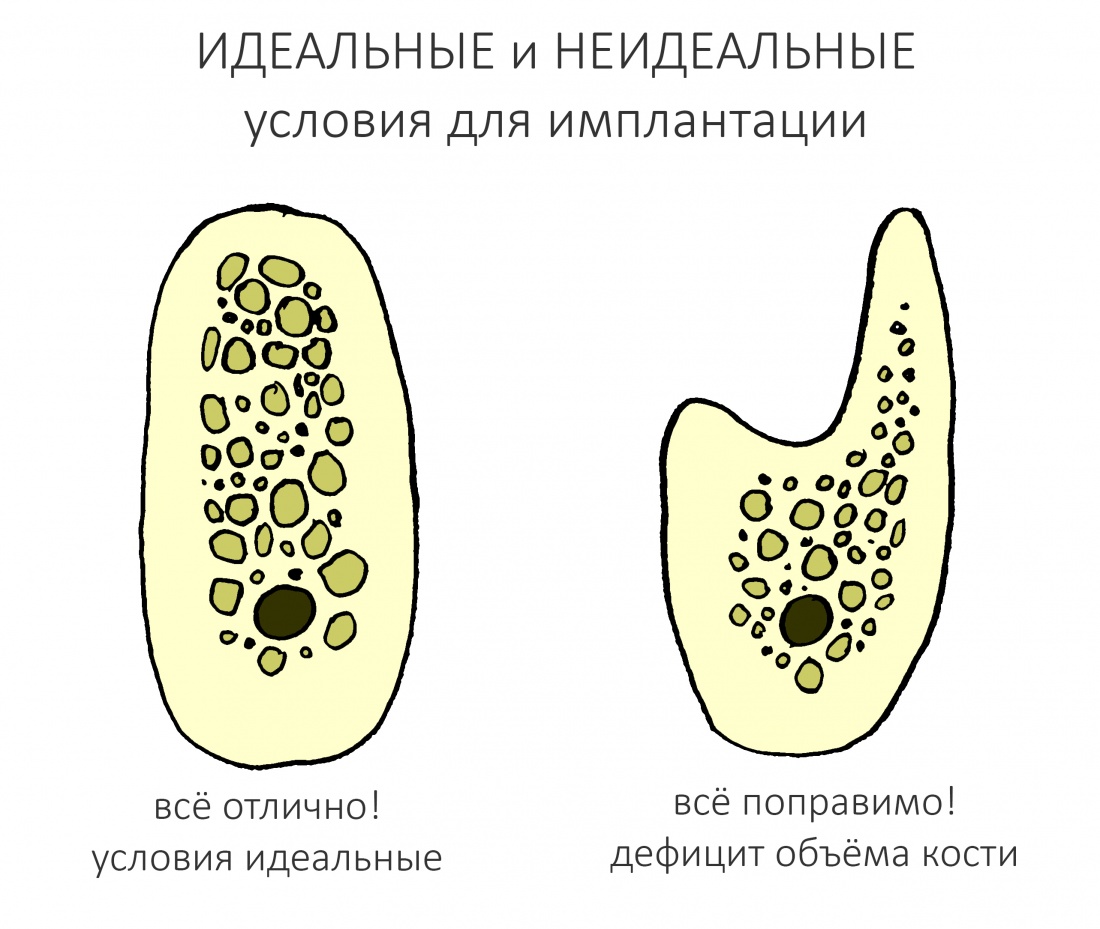
Идеальные условия предполагают, что у нас есть достаточный по объему альвеолярный гребень для установки имплантата в правильное положение с достаточной первичной стабильностью. Например:
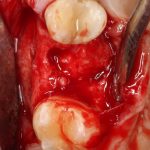

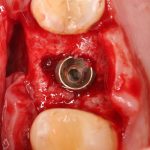
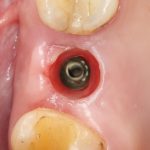
Тыщ-тыдыщ, Astratech Osseospeed!
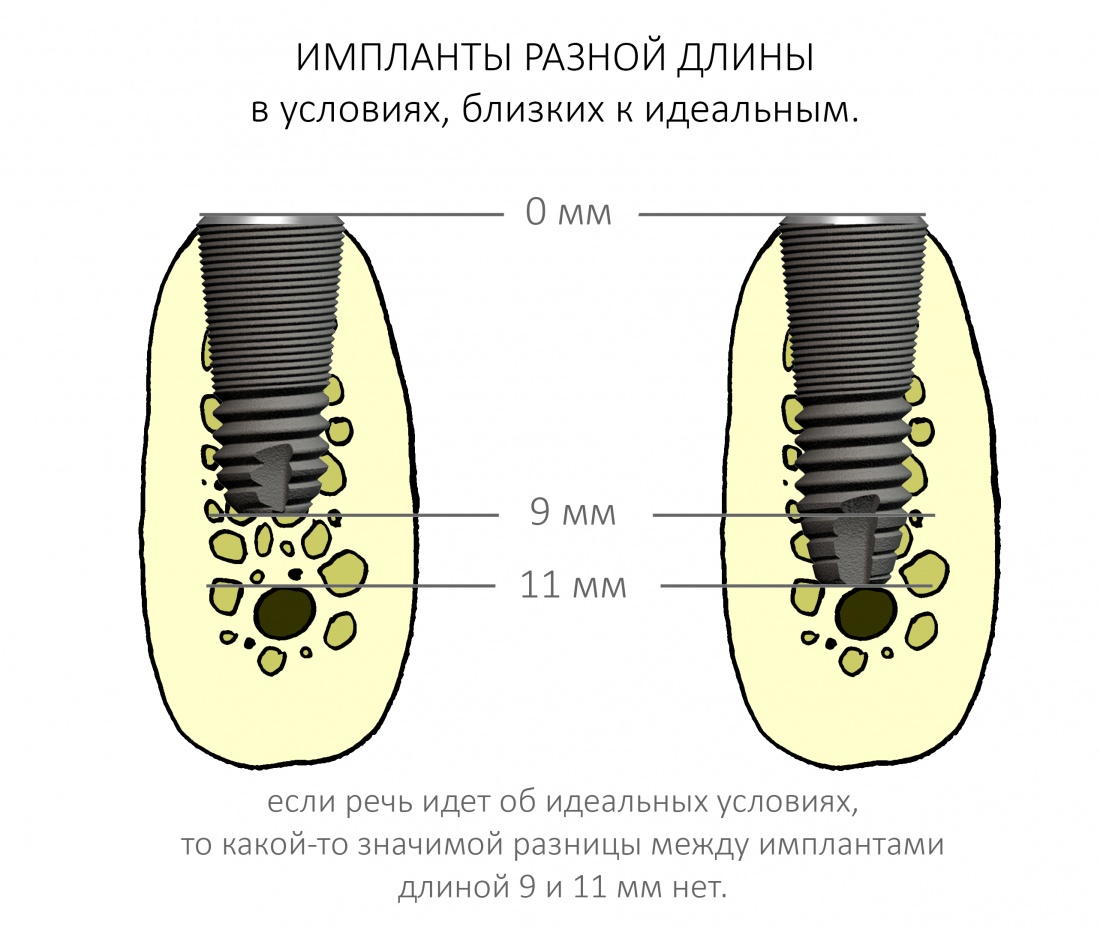
В этом случае длина имплантата большого значения не имеет, и разницы в интра- и послеоперационном поведении импланта длиной 9 и 11 мм не будет. То есть, в идеальных (либо близких к идеальным) условиях для имплантации, длина имплантата не имеет решающего значения:
НО! Планируя операцию в области седьмых зубов, либо при затрудненном открывании рта, учитывайте возможность завести инструменты в область имплантации. В таких случаях, возможно, имеет смысл склоняться к использованию имплантатов длиной не более 10 мм, ибо с большей длиной просто будет сложнее работать:
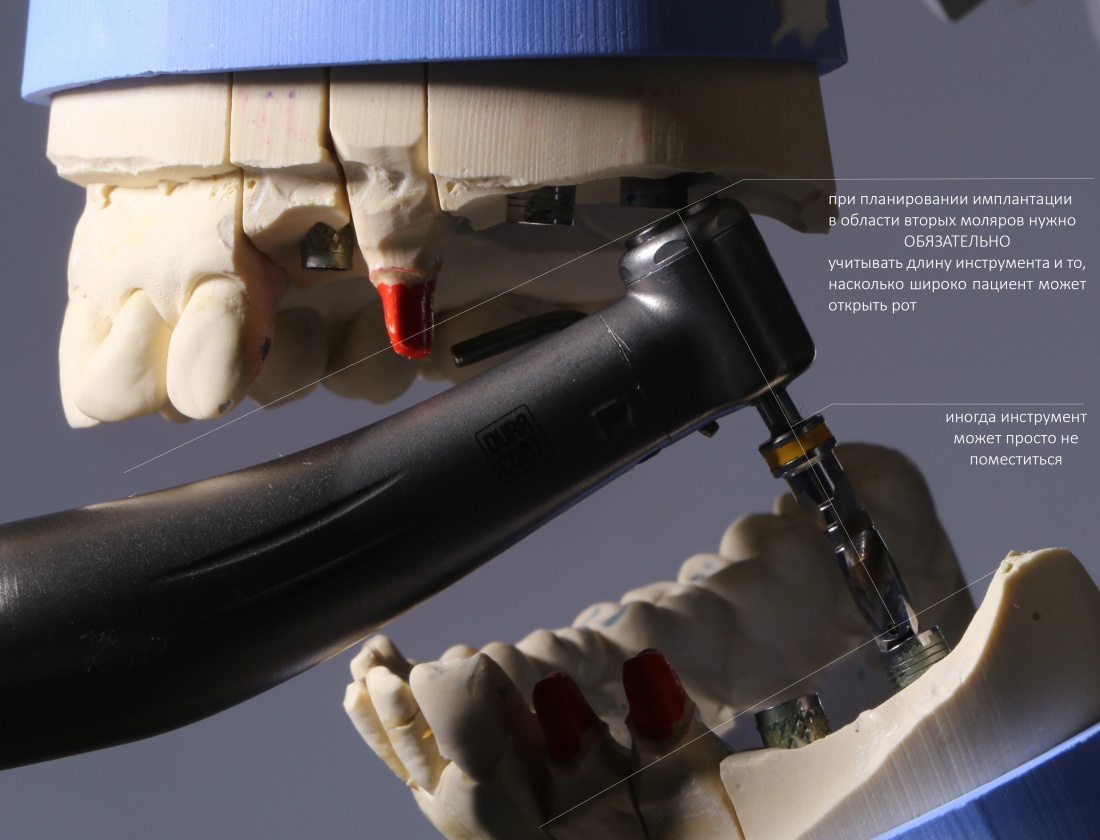
Неидеальные условия предполагают, в основном, дефицит костной ткани, при котором достижение первичной стабильности во время установки имплантата в правильное положение если не невозможно, то значительно затруднено. Немедленная имплантация — типичный пример неидеальных условий.
Опять тыщ-тыдыщ, Astratech Osseospeed!
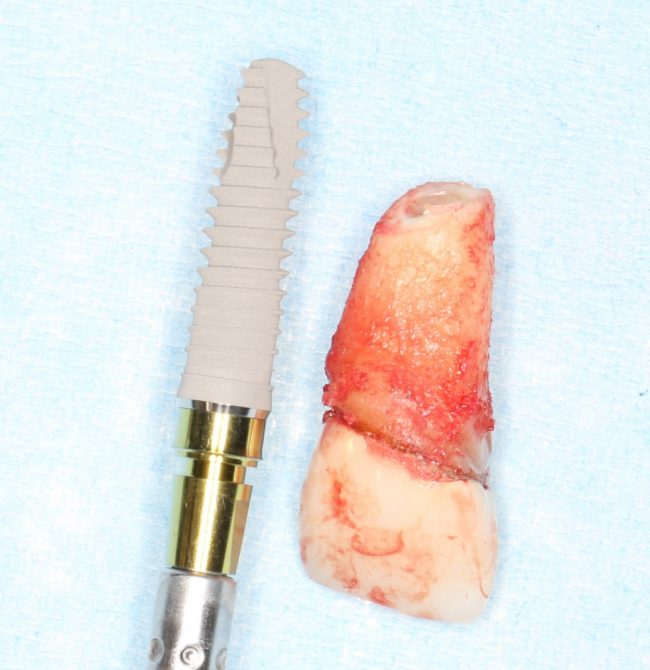
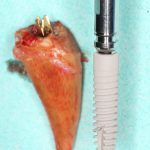
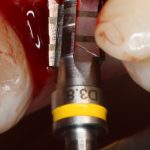
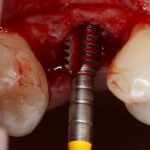
Как быть? Что делать в случае, если длина корня зуба 13 мм, а немедленно имплантировать очень-очень хочется? Простое решение — взять имплантаты длиннее, чем корень зуба (например, 15 или 18 мм). При этом, разница как в интра- так и в послеоперационном поведении данных имплантатов будет значительной — ежу понятно, что 18-миллиметровый имплантат будет стабильнее в лунке 13-миллиметрового корня зуба, чем 15-миллиметровый. Это и есть та причина, по которой производители выпускают имплантаты длиной больше 13-14 мм — в нормальных (читай, идеальных) условиях они нафиг не нужны, но когда речь идёт о немедленной имплантации, да еще и с т. н. «немедленной нагрузкой», где достижение приемлемой первичной стабильности имплантата затруднительно, нас спасают имплантаты длиной 15, 17, 18 и, в некоторых системах, даже 19 мм:
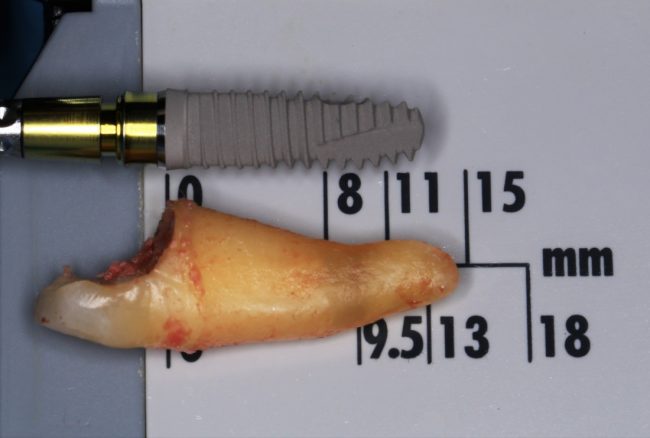
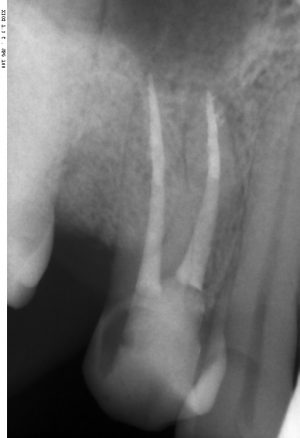
Как, например, на фотографии выше — корень удаленного зуба имеет длину 13 мм, и, если мы говорим о немедленной имплантации, для достижения достаточной первичной стабильности, нам необходим имплантат большей длины — 15 или 17 мм.
Итак, друзья, смысл подбора имплантатов по длине очень прост. В идеальных условиях не нужно на этом заморачиваться, ибо в поведении имплантов длиной, к примеру. 9 и 11 мм, разницы нет. И наоборот, очень длинные имплантаты бывают только у негров в порно, не нужно комплексовать актуальны при немедленной имплантации, когда важно достижение первичной стабильности в неидеальных условиях. Особенно, если речь идет не только об установке имплантата в лунку только что удаленного зуба, но и о фиксации временной коронки на этот имплантат:
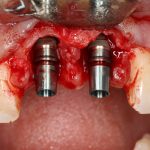
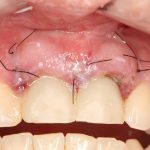
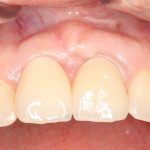
и снимки:
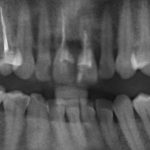
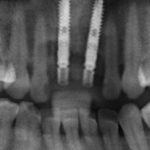
Но вот что действительно, на мой взгляд, важно, что имеет значение вне зависимости от идеальных и неидеальных условий — это толщина диаметр имплантата.
Подбор по диаметру
Если речь заходит о подборе имплантатов по размеру, то, в основном, подразумевают именно диаметр. Давайте попробуем разобраться, важен ли он? И, если важен, то насколько?
Ранее мы говорили, что диаметр имплантата и размер ортопедической платформы — не одно и то же. То есть, имплантаты с единой ортопедической платформой могут иметь разный диаметр и иногда, но очень редко, имплантаты одного диаметра могут иметь разную по размеру ортопедическую платформу (например, 3i Biomet). И сейчас речь пойдет именно о диаметре, а не о размере платформы.
Начну, пожалуй, с того, что если бы диаметр имплантата не имел бы значения, то мир имплантологии был бы скучен — все производители выпускали бы имплантаты одного размера (к примеру, 3,2 мм), которые можно было бы установить в 100% случаев без всяких остеопластических операций — и было бы норм. По факту, различные линейки имплантатов включают в себя 2-6 вариантов диаметра, а это уже говорит о том, что диаметр важен.
Почему? Опять, простая механика:

Значит ли это, что, чем больше диаметр имплантата, тем лучше?
Чтобы ответить на этот вопрос, обратимся к геометрии:

Большой зеленый круг — это область, приемлемого положения имплантата. Поместив в неё два разных по диаметру импланта, мы заметим, что диапазон позиционирования импланта большего диаметра существенно меньше, чем импланта меньшего диаметра — это хорошо видно по рисунку выше. То есть, имплантат большого диаметра хорош до определенного предела, у импланта меньшего диаметра больше вариантов для правильного позиционирования. И это следует учитывать, особенно в случаях немедленной имплантации:
Простой пример выше — лунка премоляра и объемы костной ткани позволяют нам, как видите, использовать три разных диаметра имплантата, от 3,8 до 5,5 мм. Однако, возможностей для правильного позиционирования больше у имплантата диаметром 3,8 мм, поскольку по бокам от него еще остается «свободное пространство», чего не скажешь об имплантате диаметром 5,5 мм.
Подведем краткие итоги раздела по подбору имплантатов.
- Имплантологическое правило #2. Размер и положение имплантатов в челюстной кости должны соответствовать размеру и положению естественных зубов. С этим. конечно, можно спорить, но к именно к этому нужно стремиться.
- Длина имплантата имеет значение только с точки зрения достижения первичной стабильности при немедленной имплантации. В условиях, близких к идеальным, длина не столь важна.
- Диаметр импланта имеет значение с точки зрения распределения механической нагрузки с супраструктуры. Причём, вне зависимости от размера ортопедической платформы. Соответственно, чем больше зуб, тем больше нагрузки он принимает, тем большего диаметра имплантат нужен ему на замену.
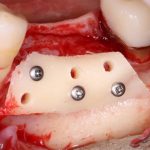
Конечно, из этих общих правил существуют исключения. Так, для протезирования по схеме All-On-4 или All-On-6 мы вполне можем использовать имплантаты одного диаметра:
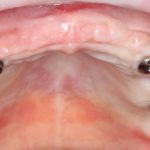
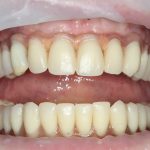
а проблема распределения нагрузки решается за счет объединения их в единую протетическую конструкцию.
Подбор имплантатов для конкретной хирургической операции.
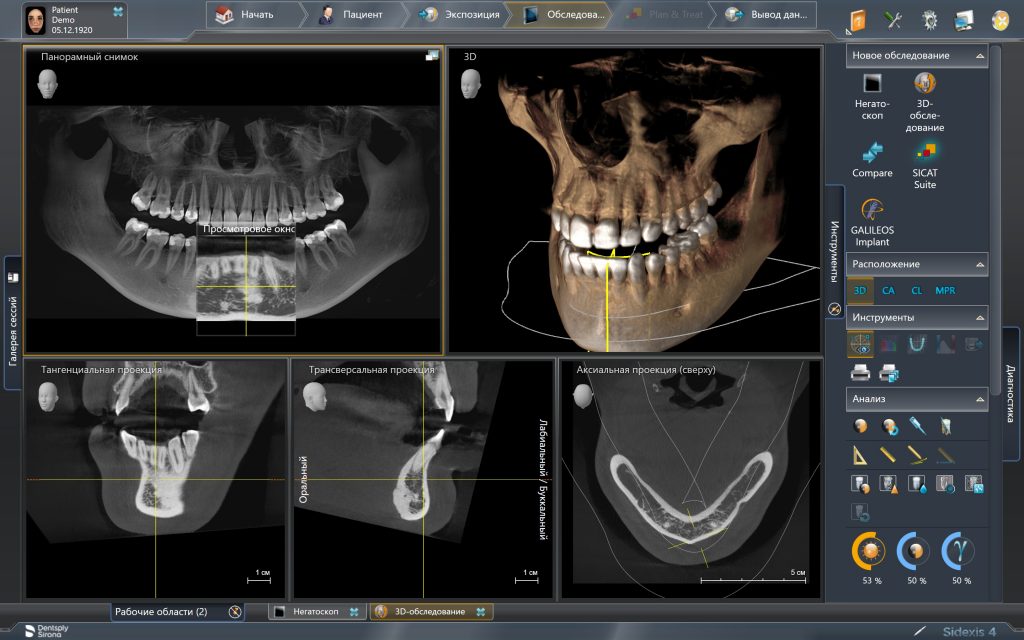
С «идеальными» (или близкими к идеальным) условиями всё вроде, как понятно. Сделали компьютерную томографию. Измерили существующие объемы костной ткани:
выбрали нужный имплантат и поставили его в правильное положение.
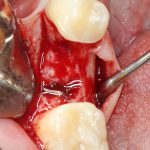

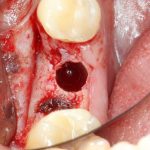

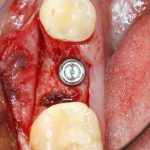
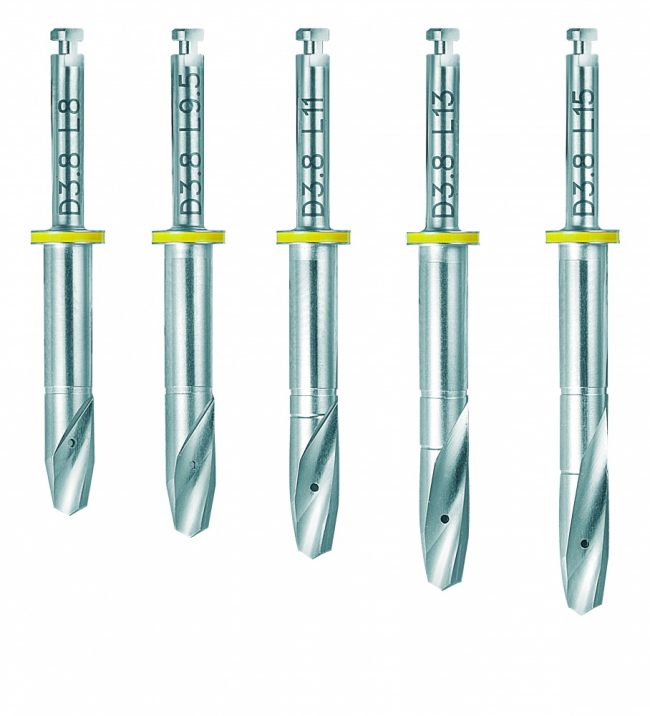
С неидеальными условиями всё несколько сложнее — та же немедленная имплантация несет в себе незначительную неопределенность, поскольку подбор имплантата (как и само решение о его установке) принимается только после удаления зуба. Это значит, что существуют варианты имплантатов
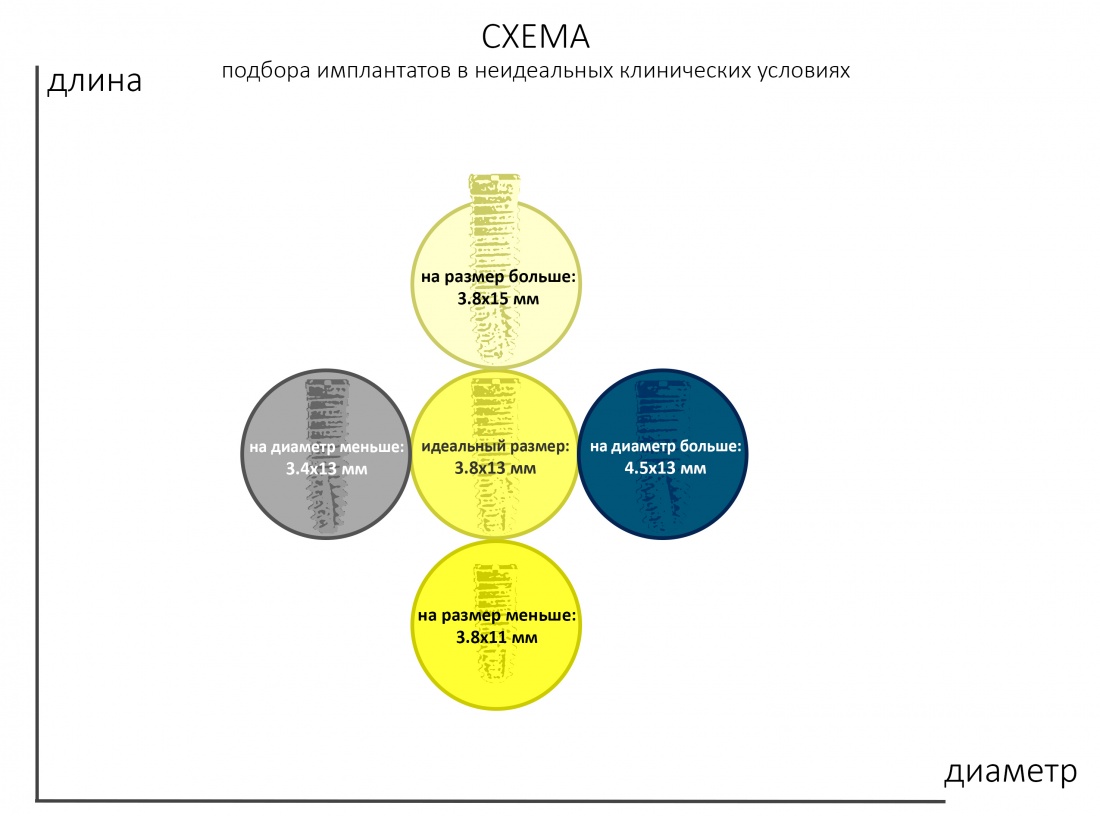
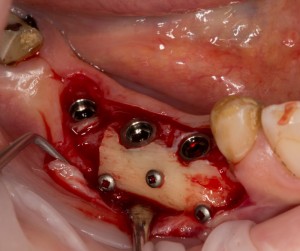
То есть, для «замены» одного зуба на имплантат, нам необходимы, как минимум, 5 имплантов, чтобы не испытывать проблем с подбором. Это, кстати, причина, по которой имеет смысл держать в клинике постоянно пополняемый склад имплантатов, а не заказывать их специально для каждой операции:

А когда у доктора в шкафу остаётся один имплантат, как правило, происходит следующее:
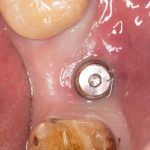
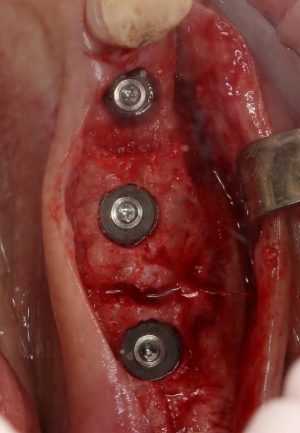
Каким образом этот имплантат оказался в области седьмого зуба, ума не приложу. Неудивительно, что его никто не смог нормально протезировать.
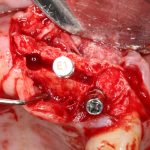
При этом, удалив имплантат совершенно варварским способом (дело было очень давно, мы извращались, как могли), мы без всяких проблем заменили его на больший по размеру, не испытав сложностей с позиционированием:
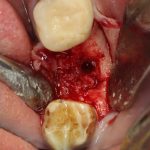

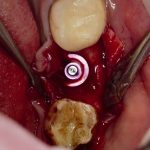
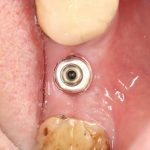
В итоге, протезирование закончено, пациент доволен.
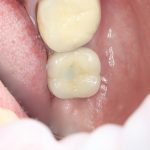
Позиционирование
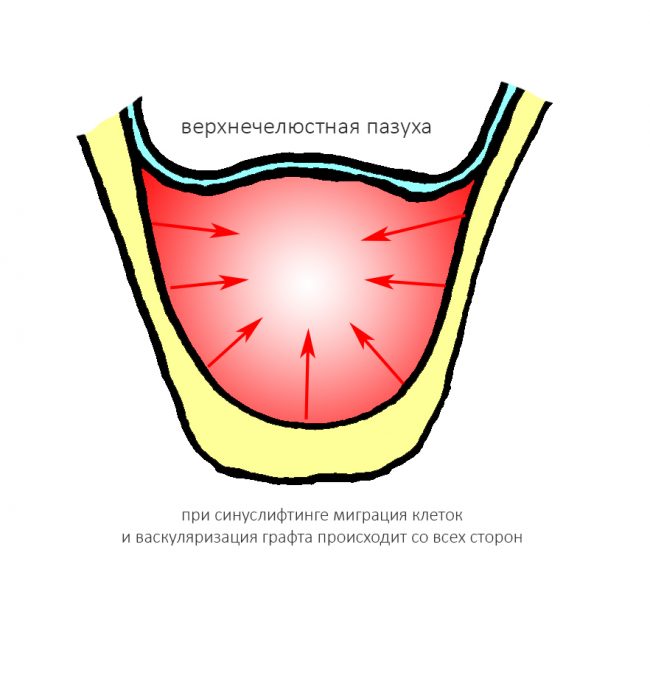
На проводимых мной лекциях и курсах, я называю позиционирование имплантатов «простой сложной темой«, поскольку принципы позиционирования просты для понимания, их даже не нужно объяснять. Но вот реализовать их на практике не так уж и легко — и зачастую именно это является главной имплантологической проблемой. Именно правильное позиционирование влечёт за собой необходимость остеопластики, синуслифтинга и прочих аугментативных процедур, поскольку, если бы это не было бы столь важным — все бы тупо ставили имплантаты туда, «где есть кость» и не заморачивались бы на всём остальном.
Вернусь к вопросу «Для чего мы вообще ставим импланты?». Для фиксации зубных протезов (одиночных коронок, мостовидных, условно-съемных и т. д.). Без возможности фиксации какого-либо протеза (коронки, замка, балки и т. д.) имплантат бесполезен. Следовательно, при планировании имплантации, в первую очередь должна быть рассмотрена возможность этой самой фиксации и протезирования вообще — поэтому и только поэтому
все пациенты, планирующие имплантацию, должны быть осмотрены и проконсультированы врачом-ортопедом,
который и определяет эту возможность. И, исходя из неё, предлагает пациенту оптимальную и соответствующую клинической ситуации протетическую конструкцию. Далее, подбор и позиционирование имплантатов осуществляется в полной привязке к этой самой протетической конструкции, и никак иначе. Только так можно гарантировать, что пациент получит тот результат, который хотел, а не тот, который «как всегда».
При этом, я должен заметить, что ортопеда вообще не должны волновать ни объемы костной ткани, ни состояние слизистой оболочки. Он просто ставит перед имплантологом задачу: импланты должны стоять здесь, здесь и здесь, такого-то диаметра и в таком-то положении. Всё остальное — забота хирурга и, если не получается расставить их так, как заказано ортопедом, в существующих объемах кости, то на помощь приходит остеопластика, синуслифтинг и прочее увеличение пениса наращивание.
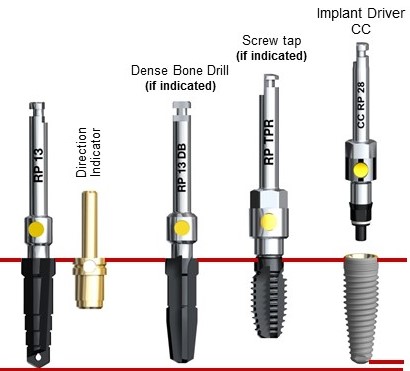
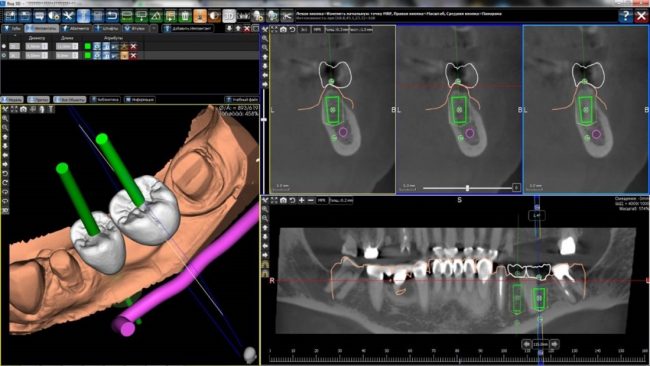
И самый простой способ спланировать имплантацию по предложенной ортопедом схеме — это использовать хирургические шаблоны.
Самый простой и понятный способ позиционирования — хирургические шаблоны
Интересно, но когда я начинал заниматься имплантацией, мы использовали (точнее, нас заставляли использовать) хирургические шаблоны в ста процентов случаев. Были даже перегибы, когда ради имплантации, к примеру, одного нижнего шестого зуба, мы использовали сначала рентгеноконтрастный шаблон для компьютерной томографии, затем накостный шаблон для позиционирования в полости рта. В какой-то момент я решил, что я пипец, какой умный, и перестал использовать шаблоны вообще: прямо на альвеолярном гребне размечал будущее положение имплантов, отмечал и вымерял ориентиры, но… несколько лет назад вновь вернулся к изготовлению хирургических шаблонов. Почему? Потому, что работы стали сложнее, пациенты требовательнее, ортопеды строже. И, несмотря на существующий опыт и то, что вообще пишу эту статью, я продолжал и продолжаю утверждать:
правильно изготовленные хирургические шаблоны — это лучший способ избежать ошибок при позиционировании имплантов.
Если вы чувствуете проблему с этим — просто используйте шаблоны. Если ортопеды не хотят с вами работать потому, что вы ставите их в затруднительное положение с протезированием — просто используйте шаблоны. Сомневаетесь — используйте шаблоны. Вообще, всегда используйте шаблоны!
В общих чертах, существуют два типа шаблонов: накостные и надесневые. Технологически: «распечатанные» на 3D-принтере и изготовленные вручную. Не вдаваясь в подробности изготовления и планирования, ибо это больше зуботехническо-ортопедическая тема, рассмотрим отдельные нюансы их использования.
«Распечатанные» шаблоны, как правило, изготавливаются на основе совмещения 3D-модели зубного ряда с данными компьютерной томографии. В результате получаются достаточно точные направляющие, привязанные к существующему рельефу альвеолярного гребня (т. н. «накостный шаблон»):
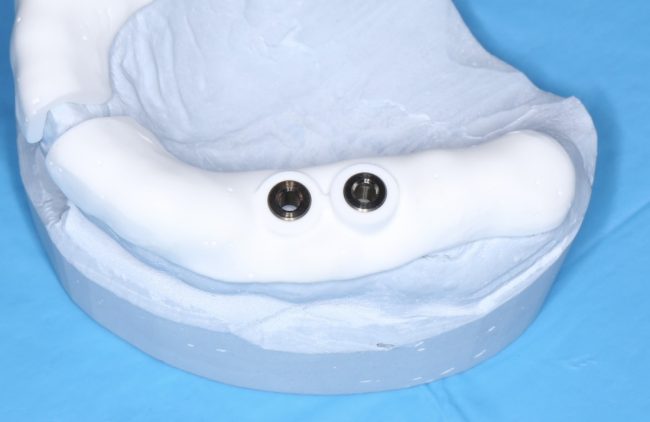
Их удобно использовать в случаях, когда, стремясь избежать остеопластики, мы ставим имплантаты в заведомо экстремальное положение. Например, при протезировании по схеме All-On-4:
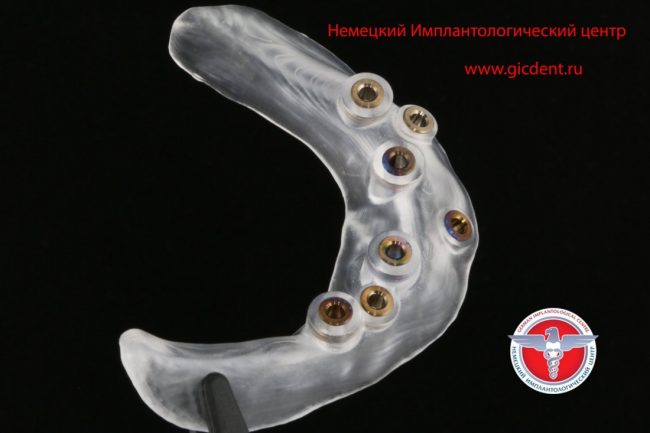
Либо в случаях, когда необходимо очень-очень точное позиционирование, в т. ч. по глубине. Вот тогда лучше накостных 3Д-шаблонов ничего нет.
Однако, если мы совмещаем имплантацию с остеопластикой (как мы сейчас, в основном, делаем), то их использование затруднено. По той причине, что существующий рельеф альвеолярного гребня меняется, шаблон можно просто не зафиксироваться.
Конечно, есть выход — можно заранее моделировать шаблоны с учётом будущей остеопластики, но, во-первых, это лишний геморрой, а во-вторых, еще ни разу, по крайней мере, у нас, не было случая полного совпадения шаблона с изменившейся после остеопластики формой альвеолярного гребня.
И вот в таких случаях удобнее использовать изготовленные вручную, либо распечатанные на принтере «надесневые» хирургические шаблоны:
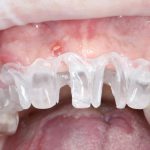
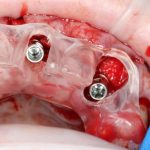
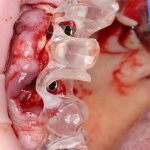
не проигрывая, при этом, в точности позиционирования:
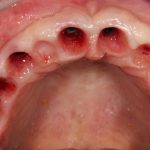
Конечно, они не дают той точности, какая достижима при использовании КЛКТ и 3D-принтера, однако с их помощью можно правильно позиционировать имплантаты даже при значительном изменении формы альвеолярного гребня в ходе остеопластики. Поэтому, если речь идет о вертикальной или горизонтальной остеопластике, проводимой одновременно с установкой имплантов, мы предпочитаем использовать именно их. А это, чтобы вы понимали, почти больше половины нашей имплантологической практики.
Иногда вместо шаблонов можно использовать подручные приспособления. Например, съемные протезы, которыми пользуется пациент:
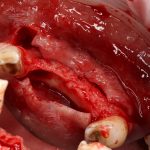
Обратите внимание, что ортопед просто обозначает места, где должны стоять импланты, не обращая внимания на состояние кости и мягких тканей. По идее, это не его забота. Зато у нас, у имплантологов, есть методики остеопластики, есть биоматериалы, и для того, чтобы обеспечить правильное позиционирование, мы можем «нарастить» костную ткань везде, где потребуется:
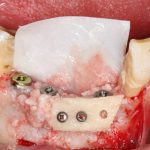
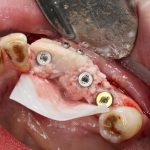
Ну, да ладно, не все хотят тратить деньги на изготовление хирургических шаблонов, не у всех клиник или докторов есть возможность их делать или заказывать. Более того, существуют клинические ситуации, где хирургический шаблон выглядит явным излишеством и «разводом на деньги» (так думают некоторые пациенты). Существуют ли какие-то правила позиционирования имплантатов без использования хирургических шаблонов?
Конечно существуют.
Введение в геометрию позиционирования.
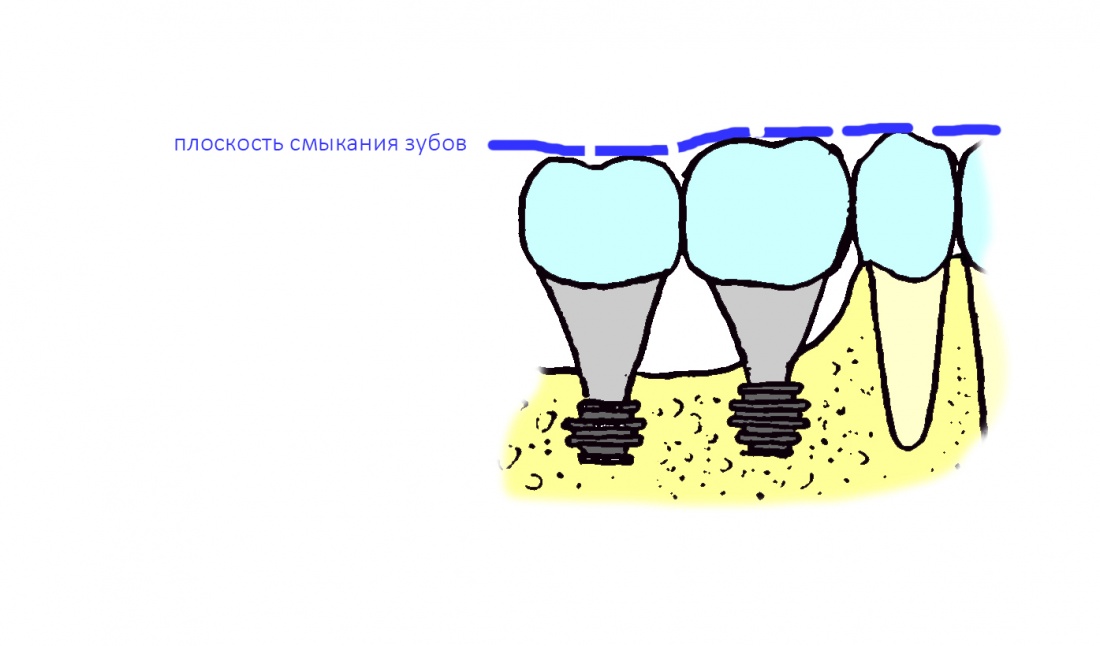
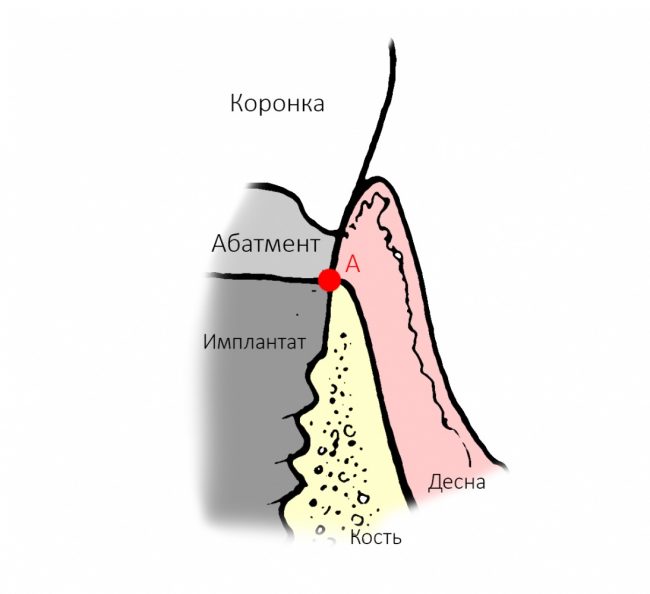
Для ортопеда наиболее важной частью имплантата является ортопедическая платформа (конус или шестигранник, кстати?:-)), и если мы, для простоты понимания, возьмём её за точку, то эта точка может перемещаться в альвеолярном гребне в шести направлениях:
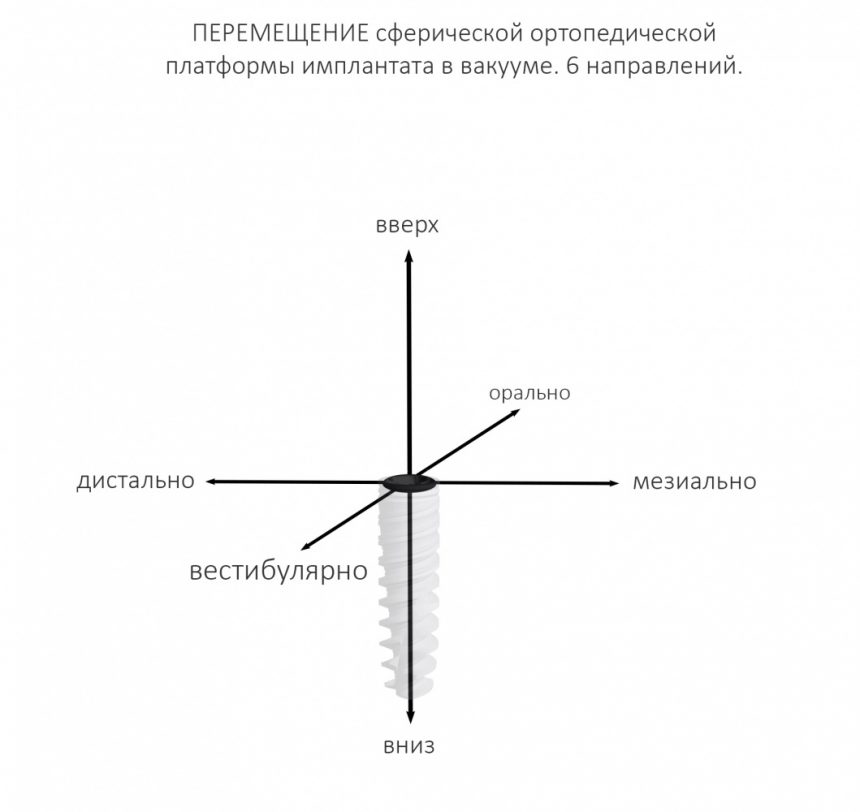
Либо, если еще больше упростить, эта точка может перемещаться в двух направлениях окклюзионной плоскости (наружу-внутрь, вперед-назад), плюс направление вверх-вниз (т. е. погружение):
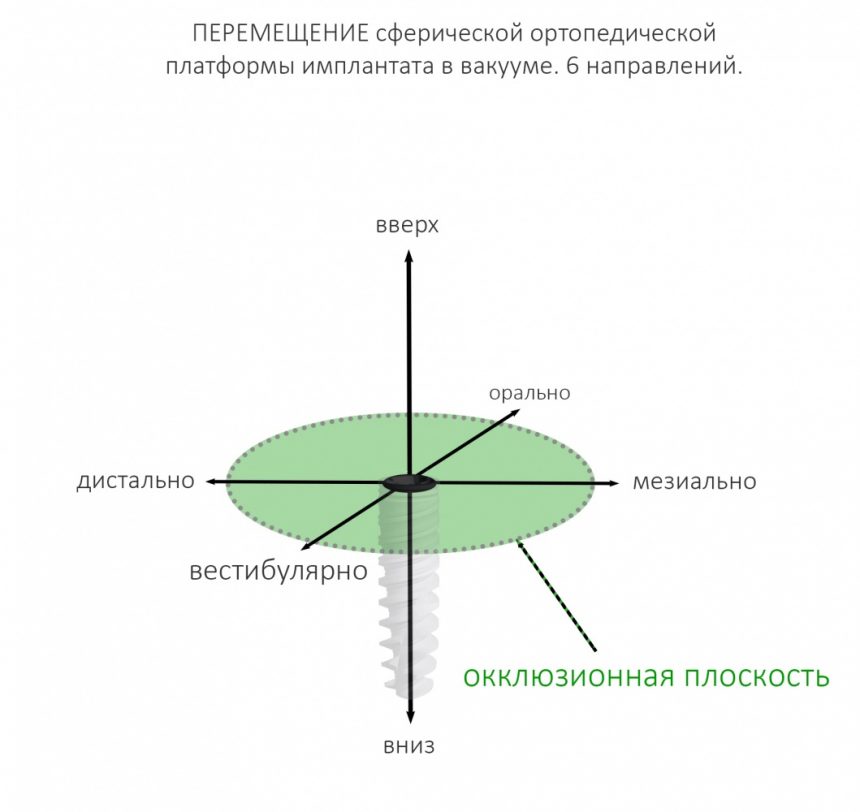
Однако, наш имплантат не сферический в вакууме, а ортопедический интерфейс — не точка. Поэтому, помимо 6 направлений, нужно ввести еще и т. н. «ангуляцию», т. е величину угла между окклюзионной плоскостью и осью имплантата:
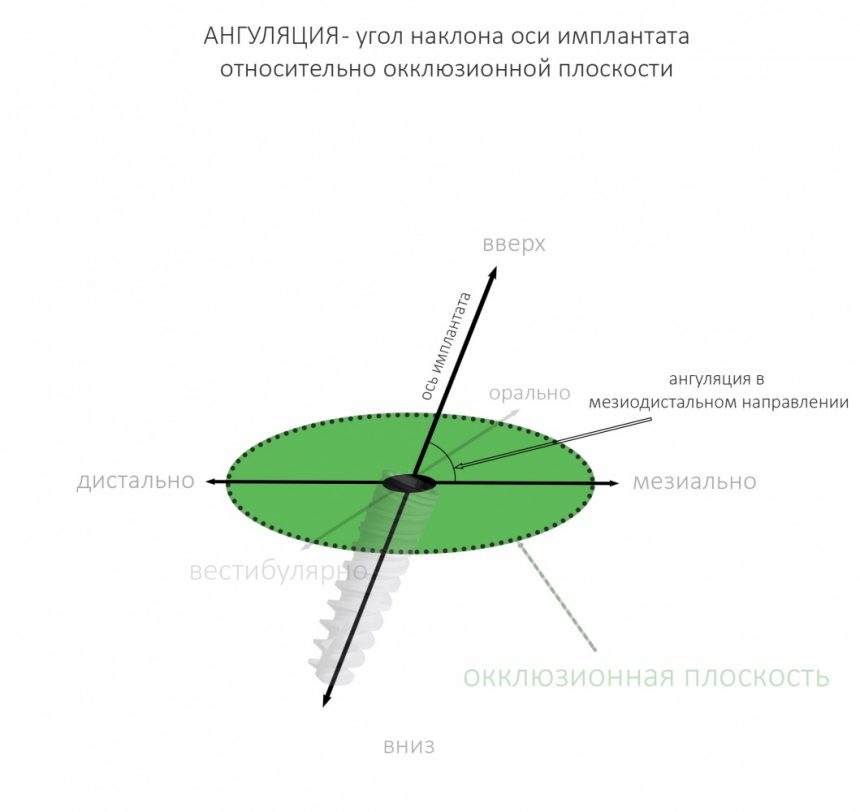
Я разделяю ангуляцию на , оптимальную, допустимую и критическую. Разницу между ними поясняет картинка ниже:
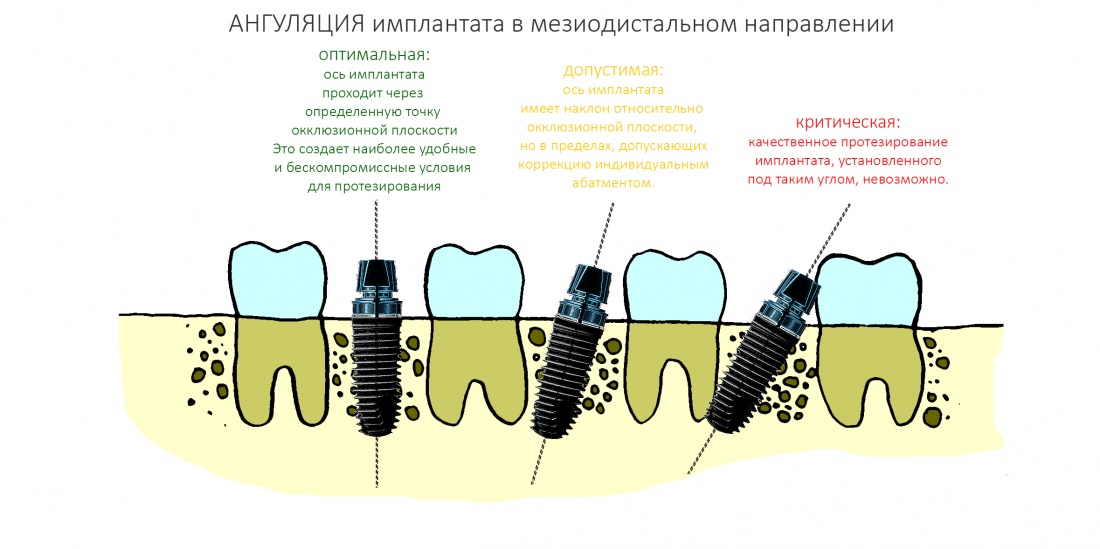
Ангуляция — это наш союзник и наш враг. С одной стороны, изменением наклона оси имплантата мы можем исправить изначально неправильное позиционирование по окклюзионной плоскости. С другой стороны, критической ангуляцией можно испортить даже правильно установленный по плоскости имплантат. В общем, хитрая это штука, и рассматривать её мы будем в контексте общего позиционирования.
Начнём с простого и более понятного.
Позиционирование по глубине погружения
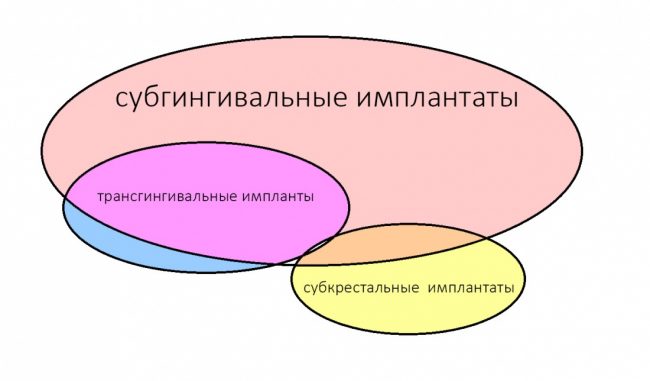
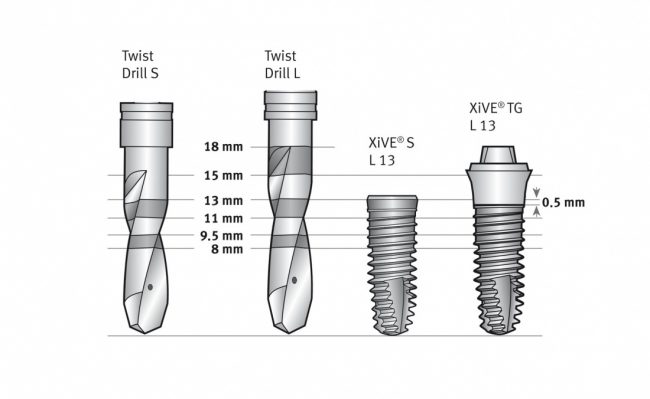
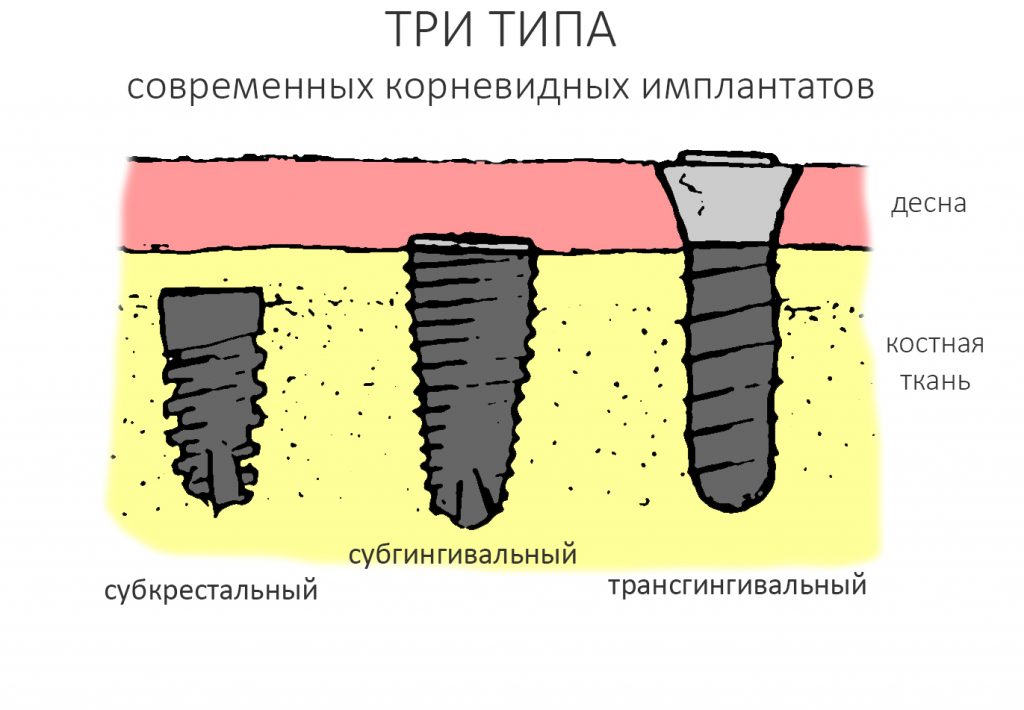
Помнится, в части, посвященной дизайну и конструктиву, мы рассмотрели три существующих типа имплантатов:
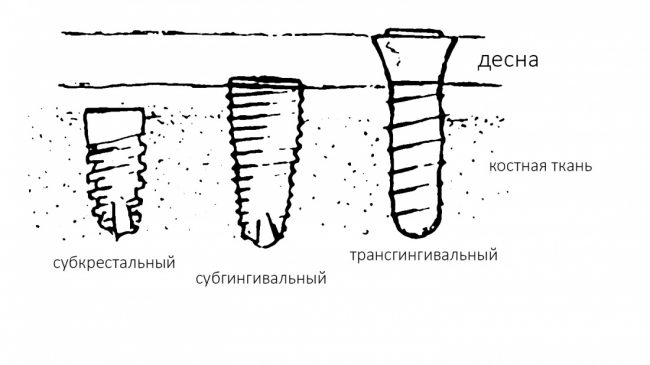
И, разумеется, если речь идёт о позиционировании по глубине погружения, то для разных типов имплантатов оно будет проводиться по-разному.
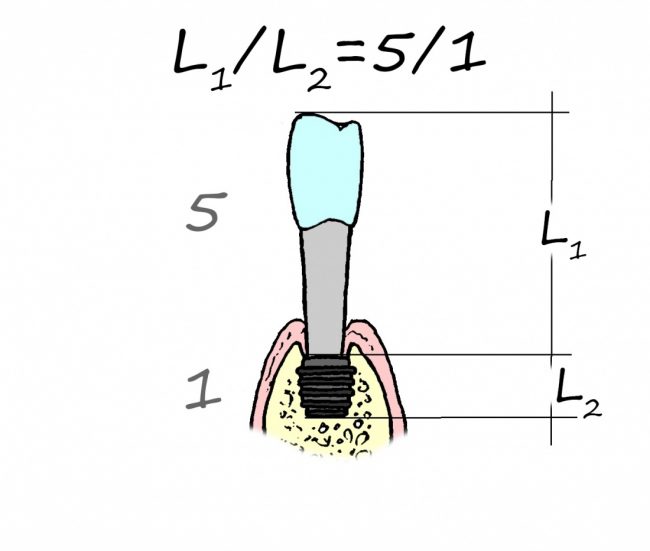
Субкрестальные имплантаты (Ankylos, Bicon и т. д.): глубина погружения ограничена размером эндооссальной части супраструктур. В частности, для Ankylos (Dentsply Sirona Implants) она составляет 4.5 мм, и это значит, что погружение имплантата на большую глубину создаст проблемы с его протезированием.
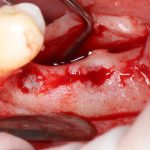
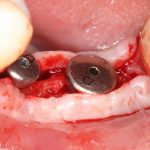
Впрочем, субкрестальные имплантаты имеют целый ряд серьезных особенностей, о них мы поговорим несколько позже, когда будем изучать конкретную имплантационную систему.
Трансгингивальные имплантаты (XiVE TG, Straumann TL, Zimmer Spline и т. п.). имеют выраженную трангингивальную часть в виде полированной шейки (см. часть III про дизайн имплантов). Предполагается, что она будет находиться выше уровня костной ткани:

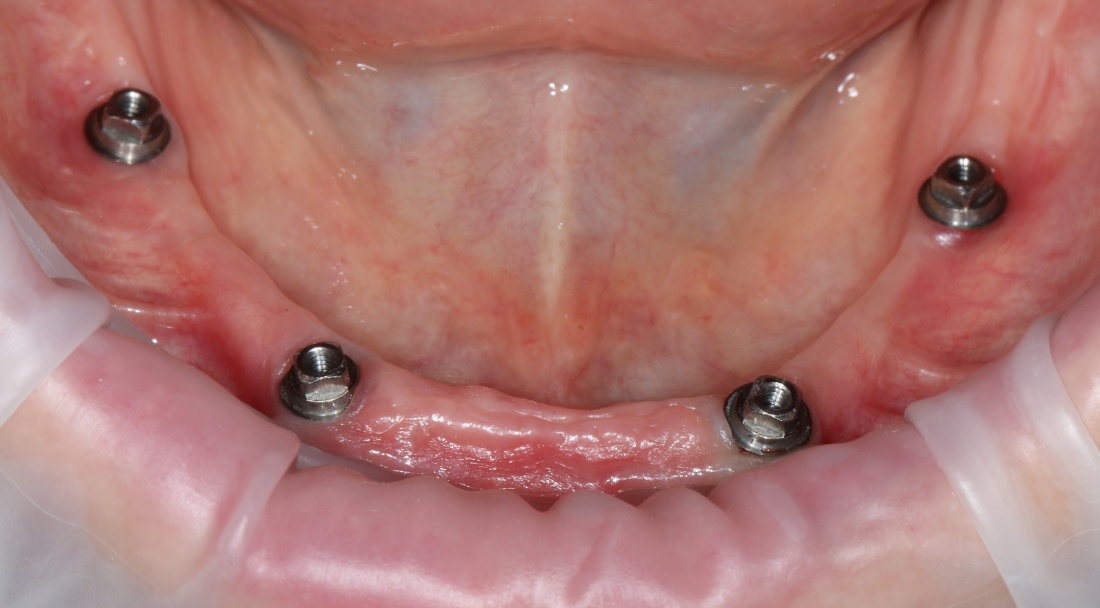
собственно, поэтому и называется трансгингивальной.
Следовательно, имплантат погружается на такую глубину, чтобы его полированная часть всегда оставалась выше уровня костной ткани. Не рекомендуется, не нужно, да и просто нельзя погружать трангингивальный имплантат в костную ткань до уровня ортопедической платформы! Это, кстати, одна из самых распространенных ошибок на имплантах Zimmer Spline и Straumann Standart (TL). Почему? потому, что хирургический протокол не предполагает подготовку лунки под расширяющуюся трансгингивальную часть, в результате она создает избыточное давление на окружающую кортикальную кость, а это, как говорится, превед, периимплантит. И примеров тому масса.
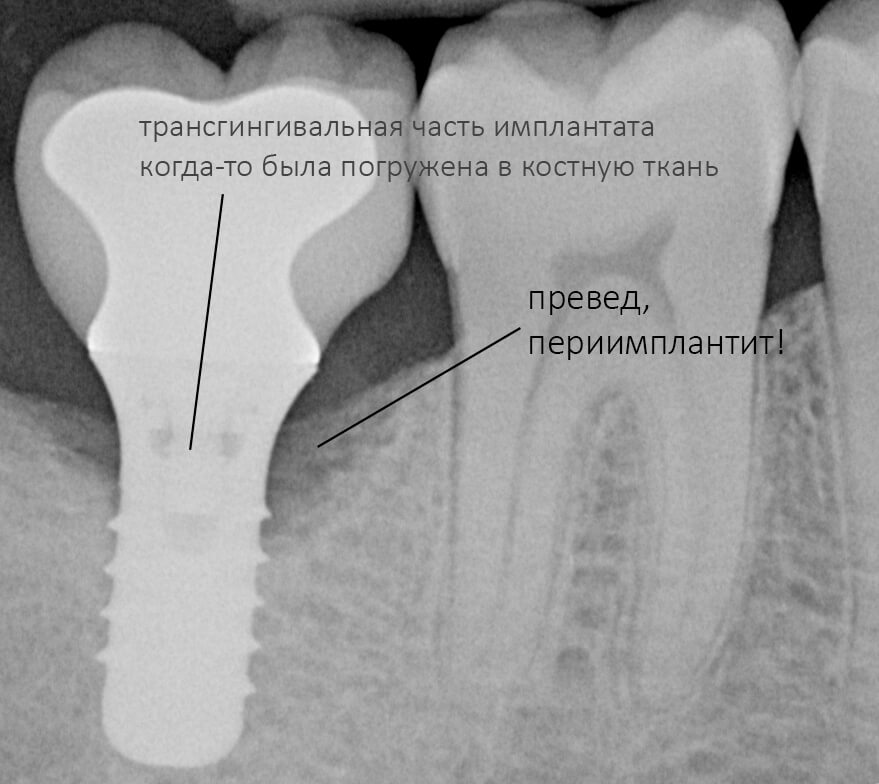
Вообще, давайте возьмём за правило:
любая полированная часть любого имплантата должна оставаться выше уровня костной ткани.
Это относится ко всем имплантам, включая субгингивальные. Кстати, поговорим о них.
Учитывая то, что на сегодняшний день субгингивальные импланты составляют более 90% рынка, их позиционированию по глубине следует уделить больше внимания.
Итак, существенным отличием (и признаком) субгингивальности является полированный торец (как у Nobel Biocare) или полированная фаска (Astratech Osseospeed, XiVE S, Dentium и пр.) по периметру ортопедической платформы:

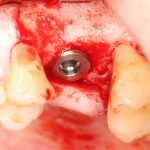
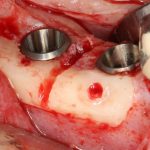
Вновь обращаясь к тезису о полированных частях имплантата, повторюсь, что они должны находиться выше уровня костной ткани. Почему? Всё по тем же причинам, что и с трансгингивальными имплантами: хирургический протокол не предполагает субкрестального погружения субгингивальных имплантатов даже при условии подготовки лунки большей глубины. Например, вот протокол установки Nobel Replace CC 4.3×13:

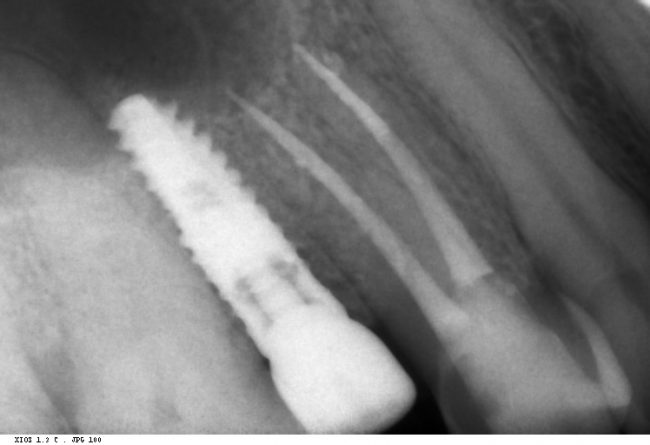
Это картинка с официальной презентации Nobel Biocare. Ни в ней, ни где-либо еще нет упоминания о возможности субкрестальной установки Nobel Replace CC. Так откуда пошла мода «топить» эти имплантаты глубоко в костную ткань?
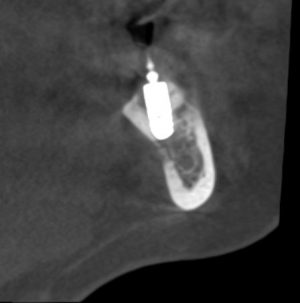
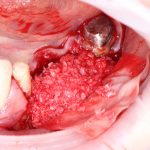
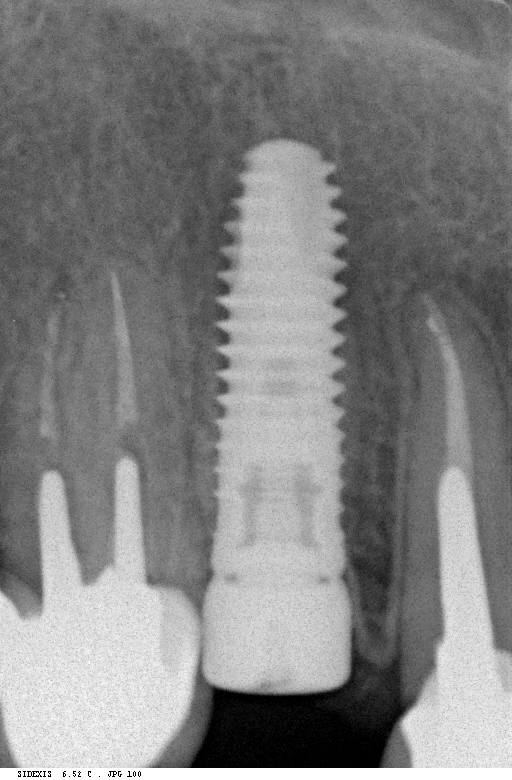
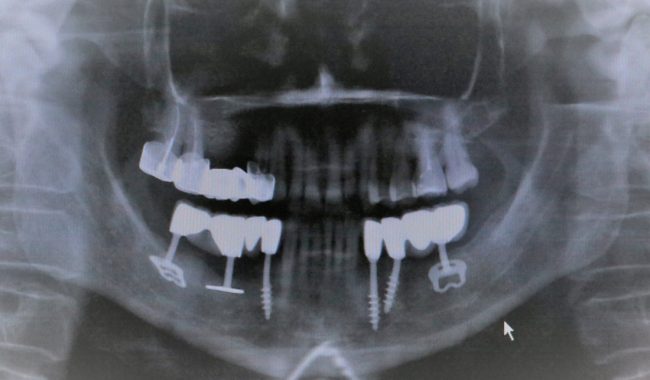
Кроме того, я должен напомнить, что к полированным частям имплантата, тем более к абатменту костная ткань не прирастает — а это значит, что мы заранее создаем трудноочищаемый костный карман между абатментом и стенкой лунки — и снова превед, периимплантит! И, наконец, третья причина — отсутствие супраструктур нужной трансгингивальной глубины, что может создать сложности при протезировании. Поэтому вполне может оказаться, что субгингивальный имплантат, установленный субкрестально, будет невозможно протезировать цивилизованными методами, как, например, на этом снимке:
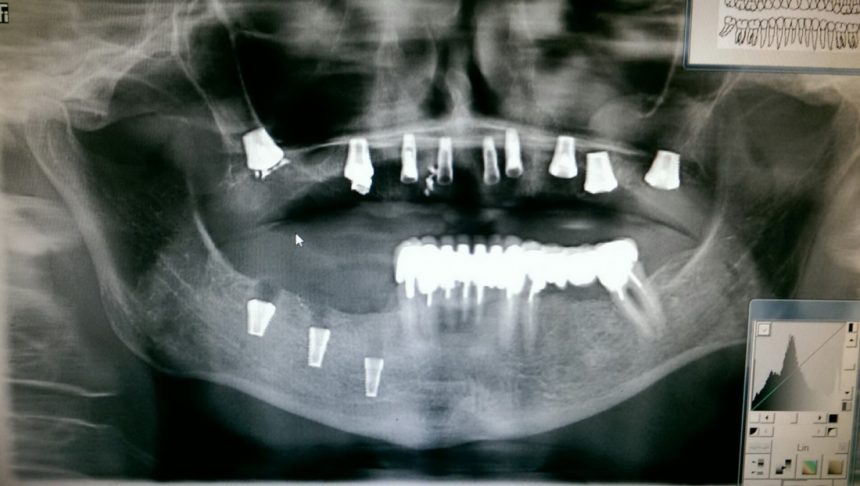
Это, кстати, работа известного московского специалиста в области имплантологии)).
Ок, договорились, что полированные части любого имплантата должны находиться выше уровня костной ткани. В идеальных условиях добиться этого довольно просто. А как быть с неидеальными условиями? Например, при сложном рельефе альвеолярного гребня или немедленной имплантации, если края лунки имеют разную высоту. И вот здесь, как правило, делается большинство ошибок позиционирования по глубине, и начинаются пляски с бубнами.
Итак, сложный рельеф альвеолярного гребня:
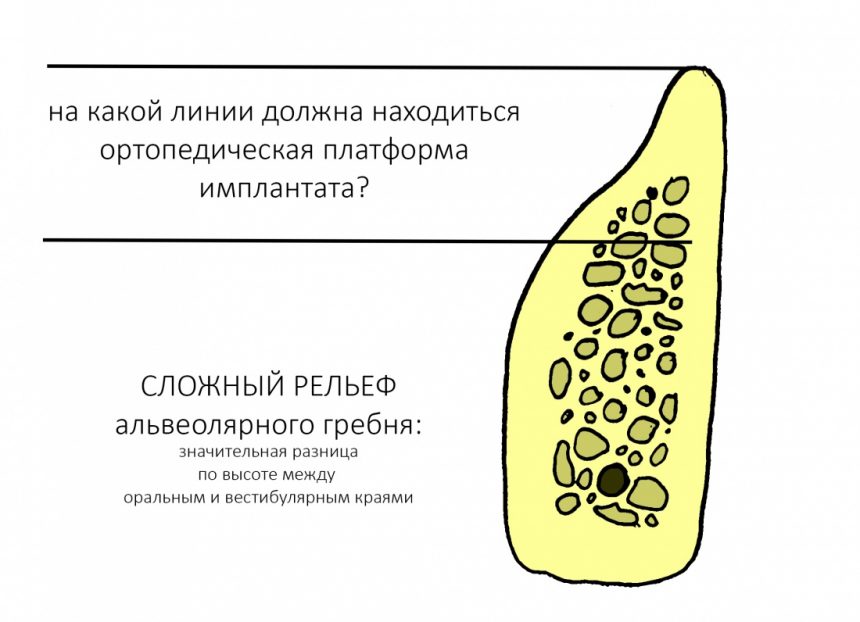
На практике:
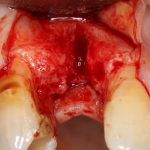
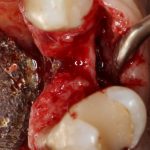
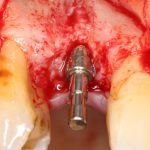
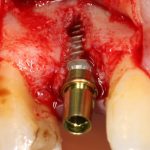
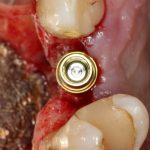
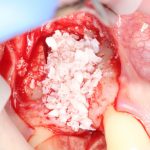
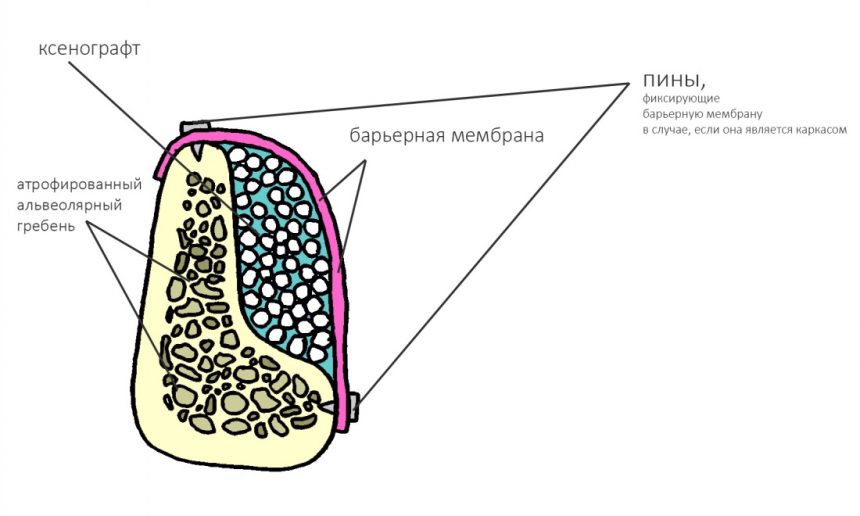
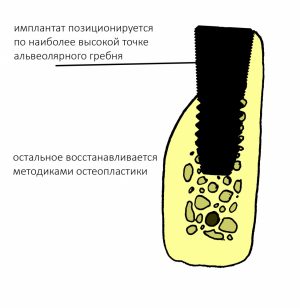
Обратите внимание, что ортопедическая платформа выставляется по верхней точке альвеолярного гребня, а не по нижней. Недостающий участок альвеолярного гребня восполняется любой методикой остеопластики:
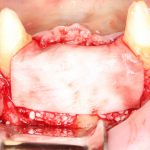
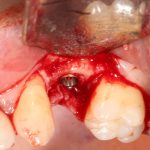
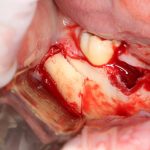
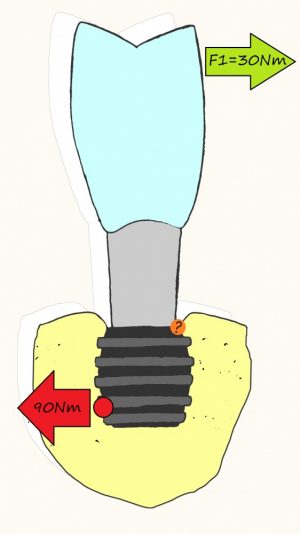
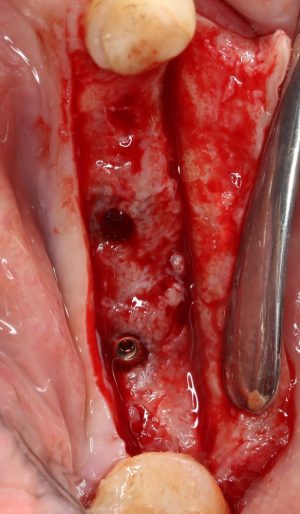
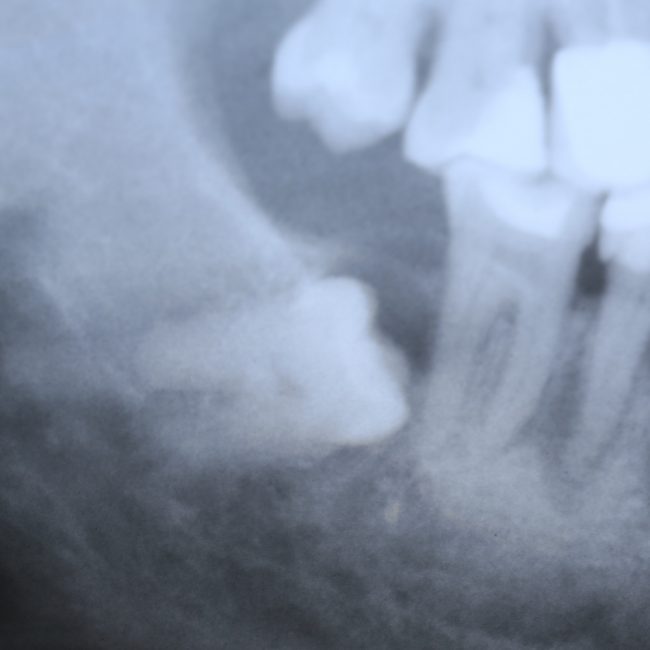
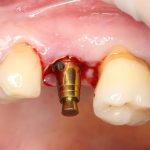
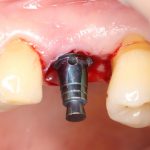
На мой взгляд, наиболее сложным является позиционирование по глубине погружения во время операции немедленной имплантации, поскольку иногда для достижения достаточной первичной стабильности, очень хочется «вкрутить» имплантат поглубже. И это очень распространенная ошибка. Собственно, так и произошло в случае, с которого я начал эту статью:


Вторая проблема, связанная с позиционированием по глубине при немедленной имплантации — это непредсказуемость изменения формы (в т. ч. высоты) стенок лунки после удаления зуба. Она решается, пусть и не полностью, методикой аугментации лунок в процессе имплантации. Однако, мы должны учитывать эти изменения, планируя положение имплантата.
Для того, чтобы выбрать глубину погружения, нам необходимы устойчивые ориентиры. На ваш взгляд, какая из стенок лунки ведет себя наиболее стабильно? Небная! Или язычная, если мы говорим о нижней челюсти. Основные изменения формы альвеолярного гребня после удаления зуба связаны, как ни странно, именно с вестибулярными стенками лунок:
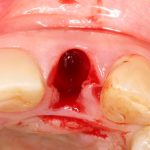
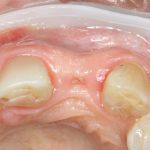
Поэтому, позиционируя имплантат в лунке удаленного зуба, мы будем ориентироваться по небной (или язычной стенке):
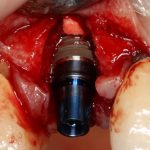
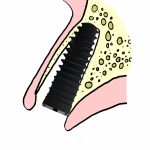
как по наиболее устойчивым к атрофическим изменениям.
Вот пример:
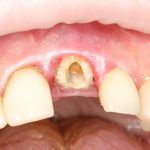
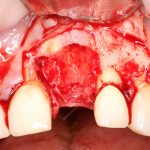
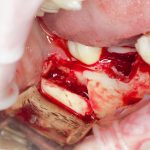
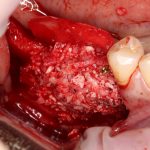
Казалось бы, вестибулярной костной ткани нет вообще, и интуитивно мне хочется закрутить имплантат поглубже. Однако, сделав это, я создам серьезные проблемы для протезирования. Вместо того, чтобы повиноваться инстинктам, я выставляю имплантат в наиболее удобную для протезирования позицию, а остальную часть восстанавливаю с помощью остеопластики методом НКР:
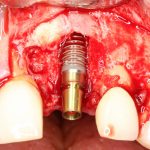
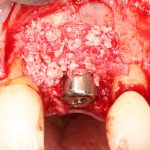
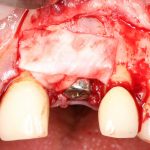
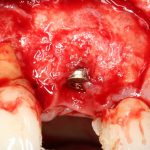
Ну и, обычно даже на субгингивальных имплантатах я закладывают около 10% (не больше 1-2 миллиметров) на вероятную резорбцию альвеолярного гребня, поэтому, строго говоря, на выходе получаю субкрестально установленный имплантат.
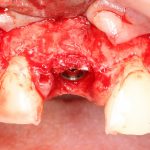
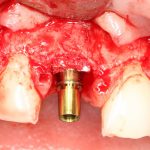
Есть ли исключения из правил позиционирования по глубине? Безусловно, есть. В некоторых случаях, если предполагается последующая резекция альвеолярного гребня, переключение платформ или объединение имплантатов в единую протетическую конструкцию, мы вполне можем устанавливать субгингивальные имплантаты субкрестально. Но к таким случаям нужно относиться очень аккуратно и без злоупотреблений. И помнить, что
правильное позиционирование ставит целью максимально облегчить и упростить протезирование на имплантах.
А не наоборот.
Позиционирование по окклюзионной плоскости
Ну, если честно я не знаю, что может быть понятнее, чем позиционирование по окклюзионной плоскости. Понимаю, что с погружением имплантата можно еще поспортить — периодически, появляются утверждения о том, что субгингивальные имплантаты можно ставить субкрестально и т. п…. Но тут, как мне кажется, всё очень очевидно:
ось имплантата должна выйти в определенную точку будущей коронки (окклюзионной плоскости).
Причём, это правило справедливо для зубов любой групповой принадлежности.
Например:
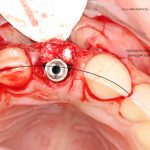
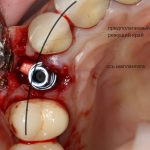
Резцы и клыки
Ось имплантата выходит на нёбную поверхность будущей коронки. В крайнем случае — на режущий край:
При длительном отсутствии зубов и выраженной атрофии альвеолярного гребня, данное правило не теряет силы:
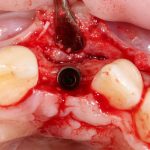
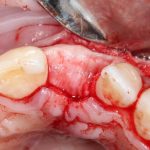
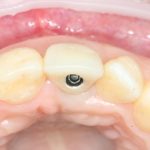
но недостающий объем альвеолярного гребня восполняется с помощью методик остеопластики.
Премоляры и моляры
Осью имплантата является межкорневая перегородка:
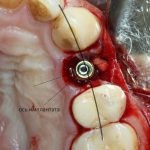
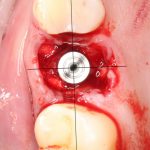
Если лунки нет — геометрический центр дефекта зубного ряда:
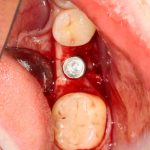
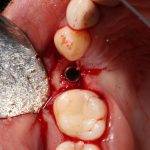
Остальное, как я уже упоминал ранее, восполняется с помощью различных методик остеопластики.
Ангуляция
Гораздо менее понятная штука — это ангуляция имплантата, т. е. угол, образуемый осью импланта и акклюзионной плоскостью альвеолярного гребня.
Если бы челюстная кость имела бы правильную геометрическую форму (например, параллелепипеда), то не было бы нужды рассматривать ангуляцию — мы ставили все наши имплантаты под углом 90 градусов к окклюзионной плоскости, и было бы всем счастье:
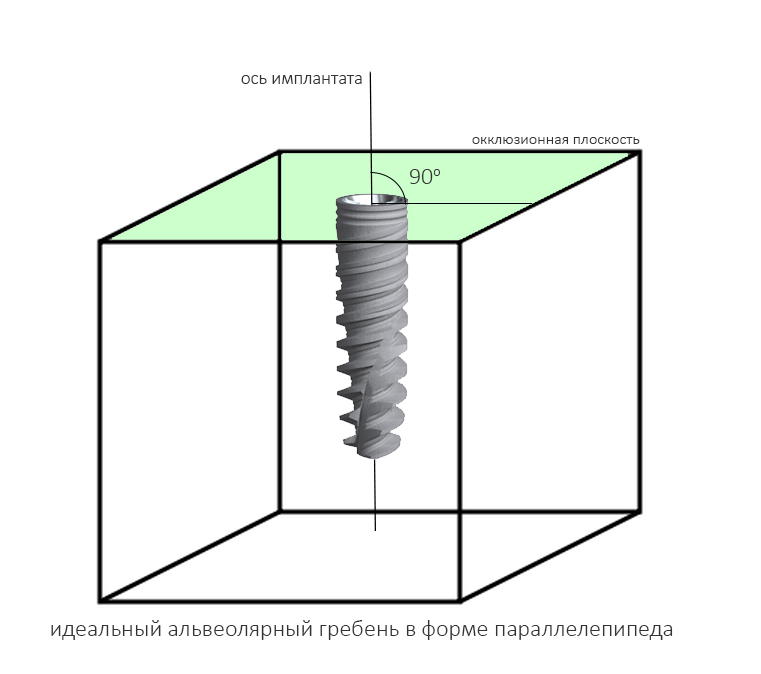
Но в жизни всё сложнее.
Форма альвеолярного гребня меняется, в зависимости от участка зубного ряда, а сами естественные зубы нередко имеют ось, отличную от перпендикуляра. Каким же образом позиционировать имплантаты с учётом формы гребня и наклона естественных зубов?
Чуть выше я уже говорил, что ангуляция может быть оптимальной, допустимой и критической. Последняя делает протезирование на таком импланте просто невозможным:

Суть в том, чтобы при установке имплантата его ось оставалась в пределах конуса, описываемого допустимой ангуляцией, а в идеале — в пределах описываемого оптимальной:
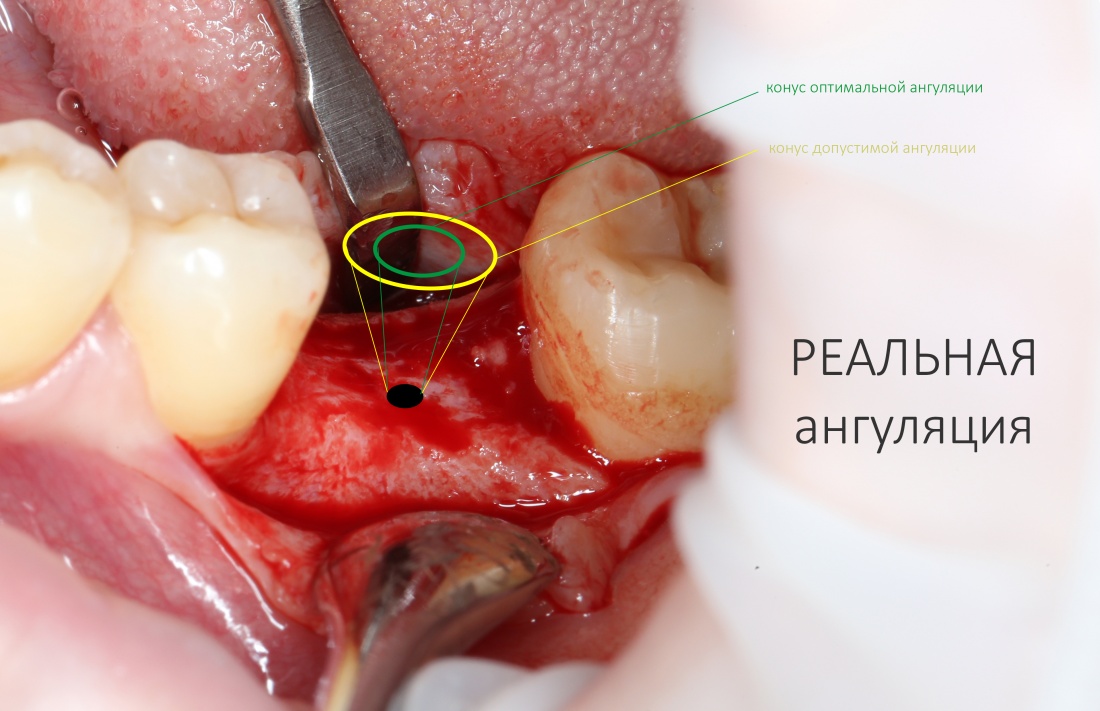
Это, кстати, очень легко делать на имплантах с предустановленными супраструктурами (типа XiVE, Ankylos и т. д.), со всеми остальными придётся повозиться.
Учёт диаметра имплантата
Помните, я начинал эту статью с подбора имплантов по размеру? Еще раз должен отметить, что большой по диаметру имплантат — это, конечно, хорошо, но до определенного предела. Дело в том, что чем больше по размеру имплантат, тем сложнее его правильно позиционировать. Хотя бы потому, что объемы костной ткани, в которых он позиционируется, весьма ограничены.
Вот почему важно при имплантации учитывать не только положение, но и размер будущего имплантата. И идеальная имплантация, по сути соответствует приевшемуся имплантологическому правилу #2:
имплантат нужного размера в нужном положении
Позиционирование нескольких имплантатов
В принципе, несколько имплантатов позиционируются по тем же самым принципам, что и одиночные. Другое дело, что не всегда удаётся правильно «представить» положение имплантатов в голове и, тем более — на альвеолярном гребне. Поэтому при установке нескольких имплантатов, особенно в области концевых дефектов зубного ряда, шаблоны как никогда актуальны.
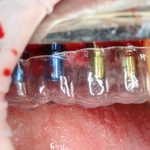
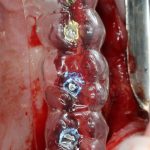
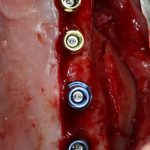
Если же шаблонов нет, то самый простой способ позиционирования — это нанесение разметки непосредственно на зубной ряд с помощью ультразвукового инструмента или тонкой фрезы.
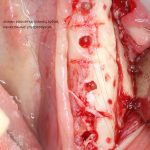
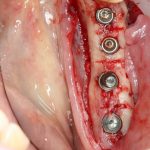
Ну, а дальше — дело техники. Нужно просто расставить имплантаты в центры получившихся сегментов по общим правилам позиционирования.
Однако, есть один нюанс, к которому любят апеллировать, если речь идет о позиционировании. Это расстояние между имплантатами, либо имплантами и естественными зубами.
Расстояние между имплантатами
Существует мнение, что между имплантатами, или имплантами и зубами должно быть выдержано определенное расстояние, по данным ряда авторов, от 1,5 до 3 мм, и это, как считается, необходимо для сохранения костной ткани. Типа, если между имплантатами останется совсем небольшой слой кости, то он потеряет питание, атрофируется — и превед, периимплантит. Этим мнимым правилом любят прикрываться, если речь идёт о неправильном позиционировании или неправильном подборе имплантов — дескать, «я выдерживал расстояние!». Или, что еще хуже, предлагают пациенту удалить, к примеру, нижние резцы по бокам от дефекта зубного ряда — типа, иначе не будет держаться…
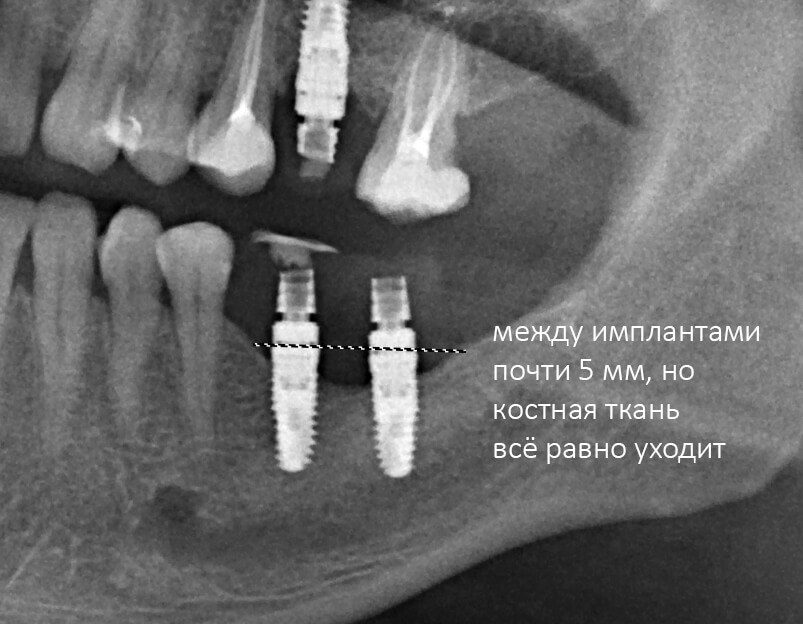
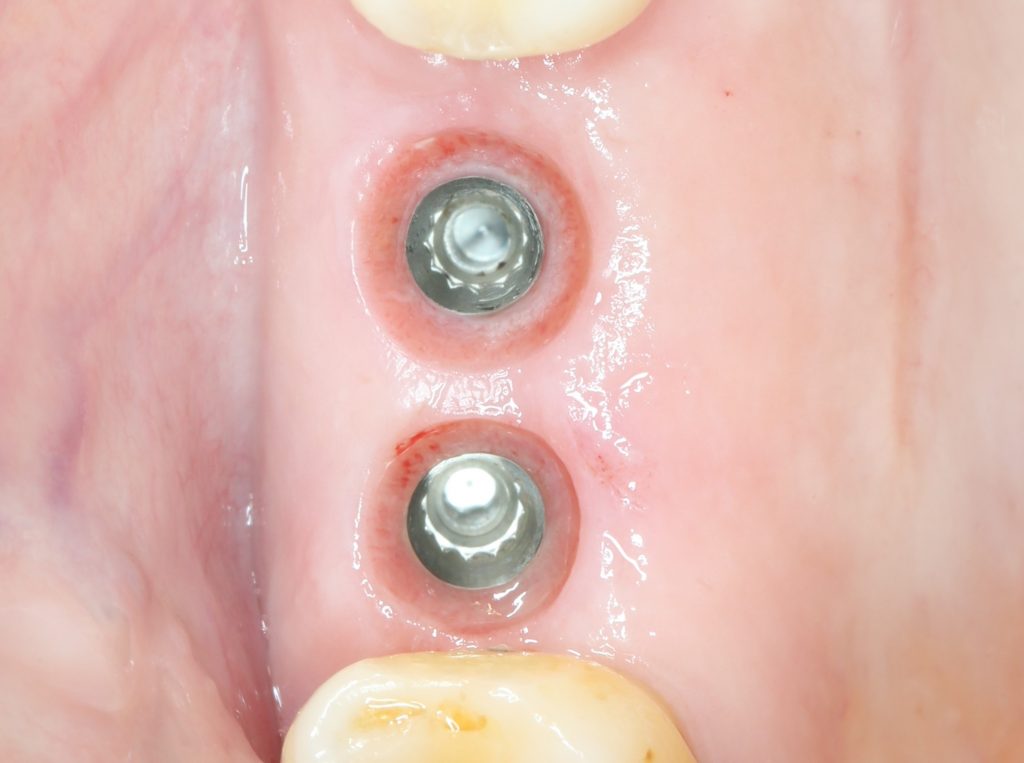
Вместе с тем, существует масса примеров, когда костная ткань уходила, даже если имплантаты стояли на расстоянии 5 мм друг от друга:
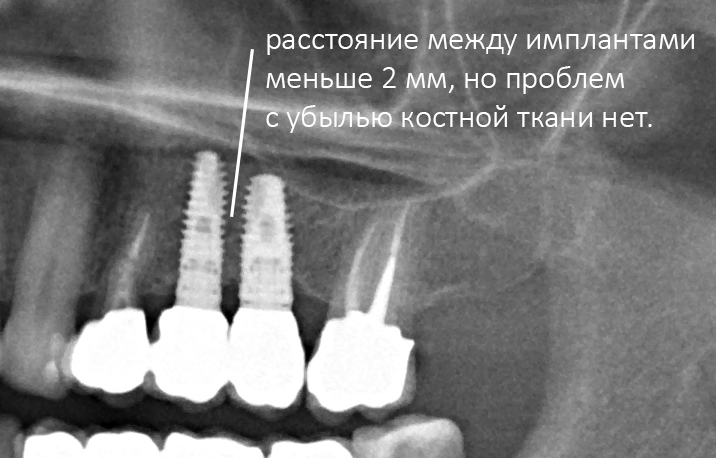
или, наоборот, между имплантатом и зубом (либо имплантом и имплантом) оставалось расстояние менее миллиметра — и он они долго и счастливо служили, не имея проблем с уровнем костной ткани:
Как это можно объяснить?
Первое объяснение — философское. Дентальная имплантология, как, впрочем, и вся медицина, полна догм. Эти догмы неизвестно, откуда взялись, их никто никогда не проверял и критически не оценивал, но они всё равно существуют: какой-то там профессор на примере собственных неудач предположил, что между имплантами должно быть не менее 3 мм, и все остальные приняли это за правило, совершенно не задумываясь о том, что, во-первых, это всего лишь предположение, а во-вторых, причина неудач может быть в самом профессоре, а не в расстояниях.
В общем,
не нужно слепо верить догмам. Особенно, если сам для себя их объяснить не можешь.
Вспомните фильтры, наконец. Ну, я писал как-то про логику, здравый смысл и знание.
Второе объяснение более рациональное.
Для начала, обратимся к расстоянию между естественными зубами и измерим межальвеолярные перегородки. Их ширина может быть значительно меньше миллиметра, но при этом они не атрофируются и не теряют высоту. Мы знаем, что сквозь корни зубов сосуды не растут — а это значит, что они как-то кровоснабжаются и при такой толщине верно? Следовательно, история о том, что «для кровоснабжения кости нужна какая-то определенная толщина» — не более, чем заблуждение:
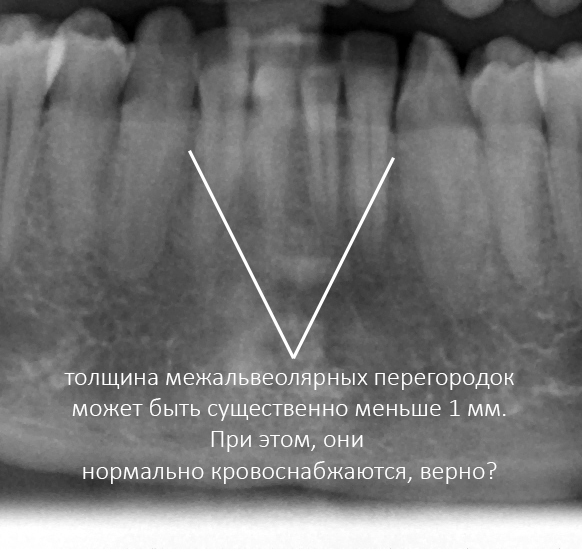
Заменим зуб на имплантат. Что принципиально изменилось?
С точки зрения геометрии — ничего, как была перегородка, так она и осталась. Так почему же в некоторых случаях мы наблюдаем атрофию и потерю кости между имплантатами?
Не поверите, но проблема не столько в расстоянии, сколько в том, как мы готовим лунки под имплантат. В прорезывании зубов и «прорезывании» имплантатов есть принципиальное отличие — если первые не прорезываются мгновенно, и у костной ткани межкорневой перегородки есть время на построение и формирование микроциркуляторного русла, то при установке вторых мы мало того, что травмируем — мы зажимаем костную ткань между двумя несжимаемыми имплантатами, ишемизируя и без того плохо кровоснабжающийся участок:
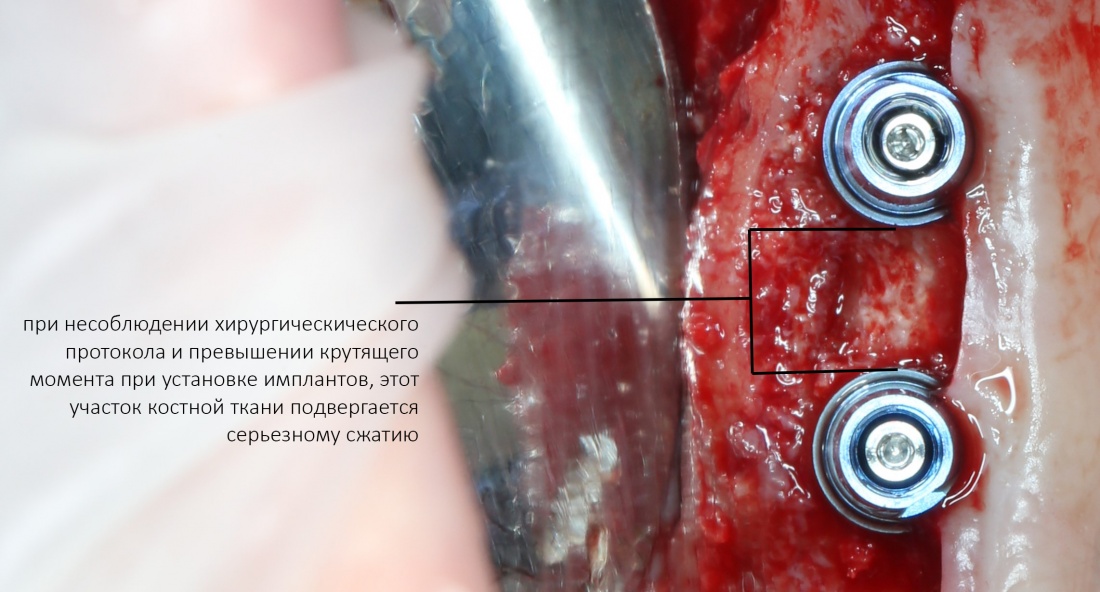
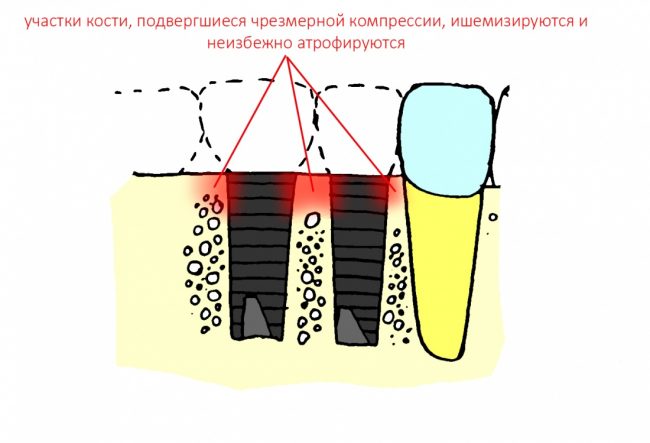
и получаем закономерный результат — всё, что остаётся без питания, обижается и ,рано или поздно, уходит.
Какое решение? Его подсказывает сама ситуация:
- Готовим лунку, исходя из общих и вышеописанных правил позиционирования имплантатов.
- При подготовке лунки обращаем особое внимание на обработку кортикальной пластинки костной ткани. В данном случае, лучше сделать перепреп, чем недопреп.
- Устанавливая в лунку имплантат нужного размера в нужное положение, следим за торком (крутящим моментом). Он не должен превышать 20Нсм.
- Отныне забываем этот бред про расстояния между имплантами или имплантами и зубами, спокойно наслаждаемся работой.
Подводя итоги этого раздела, еще раз подчеркну, что имплантаты, один или несколько, должны быть установлены в позиции, максимально удобные для протезирования, а их размер позволял бы равномерно и без перекосов распределять жевательную нагрузку. Расстояние между имплантатами, либо между имплантом и зубом, может быть любым при условии, что лунки подготовлены правильно, а крутящий момент при установке имплантов не превышал 20 Нсм.
И вообще, работать нужно так, чтобы во время генеральной уборки в клинике у ортопеда вдруг обнаружился маленький алтарь, посвященный имплантологу, и оказалось, что он каждый день на него молился, маструбировал и делал жертвоприношения. А это возможно только в том случае, если имплантолог старается максимально облегчить работу ортопеду, и для этого идеально позиционирует устанавливаемые импланты.
Отклонения или исключения из общих правил позиционирования.
Если есть правила, то, очевидно, должны быть и исключения, верно? И здесь они тоже есть.
Исключение #1. Если ты величайший имплантолог современности, лауреат Нобелевской Премии по имплантологии, личный имплантолог Дональда Трампа и Владимира Путина, председатель комитета Госдумы РФ по вопросам имплантологии, профессор кафедры имплантологии экстремальных ситуаций, доктор имплантологических наук, владелец крупного имплантологического холдинга, кавалер ордена «За заслуги перед имплантологией», и медали Св. Браннемарка, и вообще, — весь мир тебе должен, то ты можешь ставить имплантаты так, как посчитаешь нужным. А то, что кто-то не может твои имплантаты протезировать — это их проблема. Не парься.
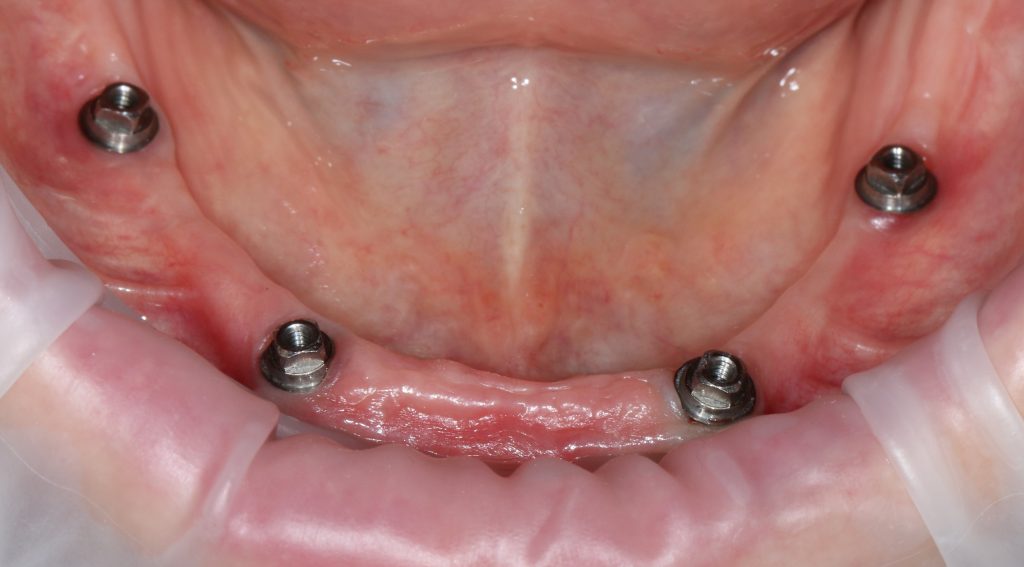
Исключение #2. Имплантологические решения, предлагаемые при полной утрате зубов, предполагают иные правила позиционирования. Так, для фиксации съемного протеза, два импланта с замками расставляются таким образом, чтобы обеспечить, с одной стороны, удобство эксплуатации, с другой — исключить балансирование протеза:
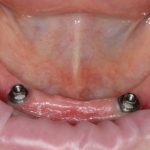
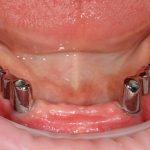
При имплантации по схеме All-On-4 или All-On-6, имплантаты позиционируются, с учётом наиболее равномерного распределения нагрузки, получаемой с протетической конструкции. то же самое относится к т. н. «условно-съемным» протезам с балочной фиксацией, где правила позиционирования «по зубам» не столь актуальны.
Однако, это не значит, что имплантолог должен выключить мозг и ставить имплантаты туда, куда они вообще ставятся. Всё же, даже для этих случаев лучше использовать хирургические шаблоны.
Заключение
Ну, вот мы и подошли к завершению самой важной части цикла «Рекомендации по установке имплантов. Для всех». Не скрою, она далась мне сложнее всех прочих частей — выдержала 102 редакции прежде, чем была опубликована. Плюс, это самая большая статья по объему текста и иллюстраций на моём сайте. И всё это лишь для того, чтобы донести простую, в общем-то мысль:
положение импланта (или имптантатов) в челюстной кости не выбирается случайным образом. Оно рассчитывается, с учётом целого ряда правил, параметров и ставит целью, в первую очередь, максимально облегчить протезирование на этом импланте (этих имплантатах).
В противном случае, нафиг нам вообще нужны импланты?
Спасибо, что дочитали до конца.
С уважением, Станислав Васильев.
Ps. В следующей части статьи «Рекомендации по установке…» мы рассмотрим конкретную операцию установки имплантатов в конкретном (максимально простом) клиническом случае с учётом всего изложенного в предыдущих частях. Затем нам останется изучить послеоперационную реабилитацию и формирование десны — и статья готова! Не переключайтесь!






























 В эпоху раннего Средневековья, точнее в 13-14 вв. н. э., в английской деревне Оккам (Ockham) жил чувак по имени Уильям.
В эпоху раннего Средневековья, точнее в 13-14 вв. н. э., в английской деревне Оккам (Ockham) жил чувак по имени Уильям.