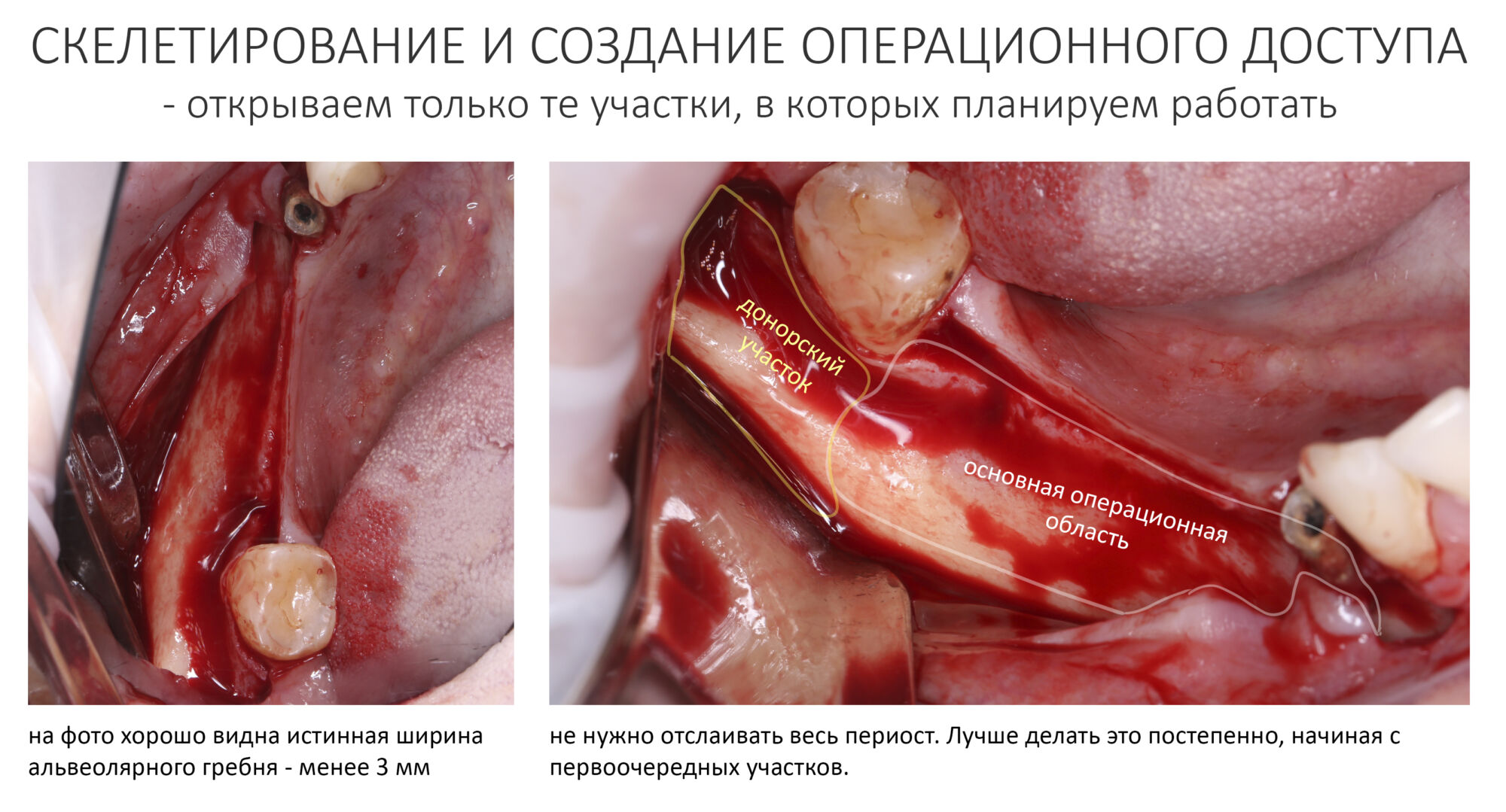
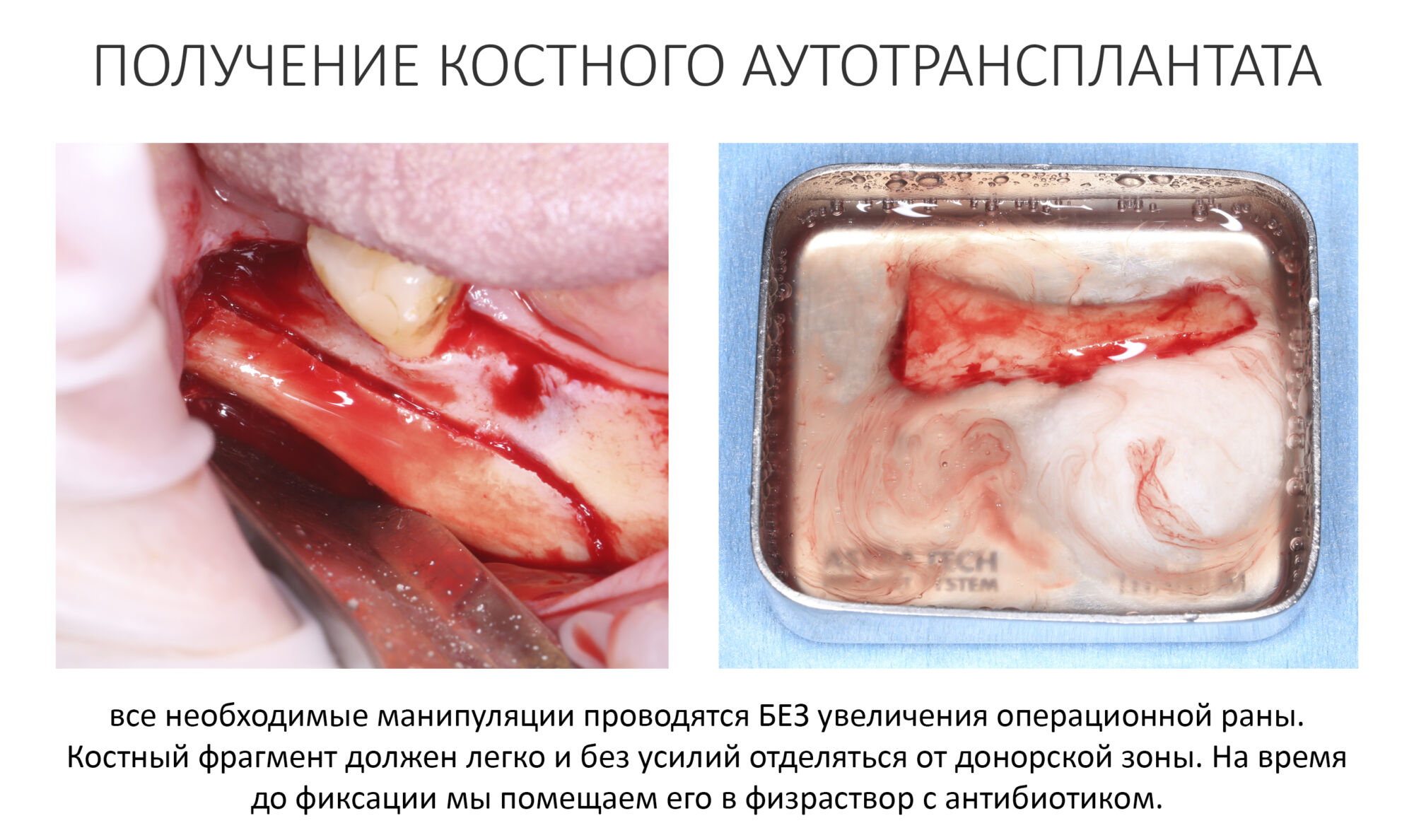
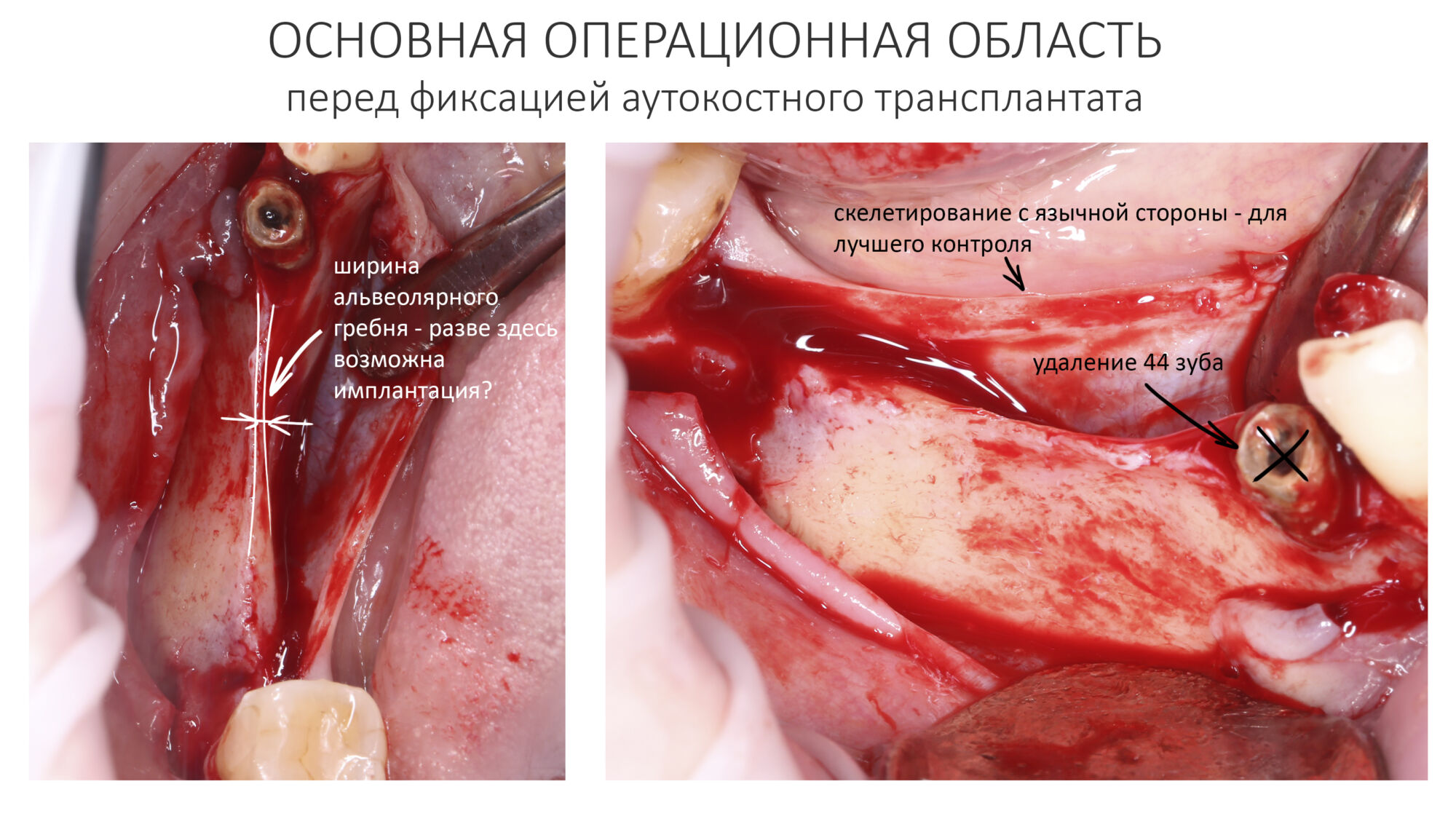
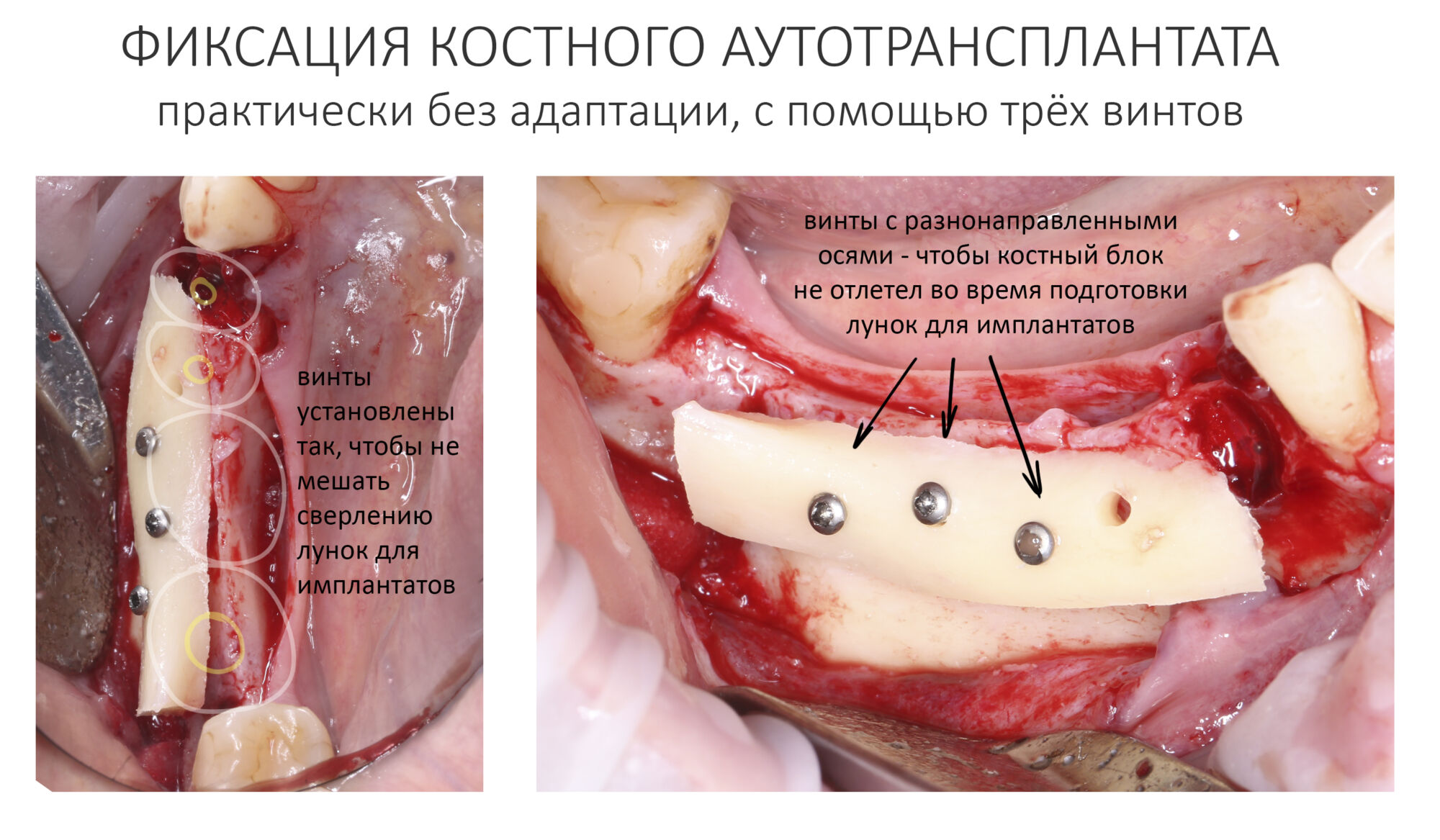
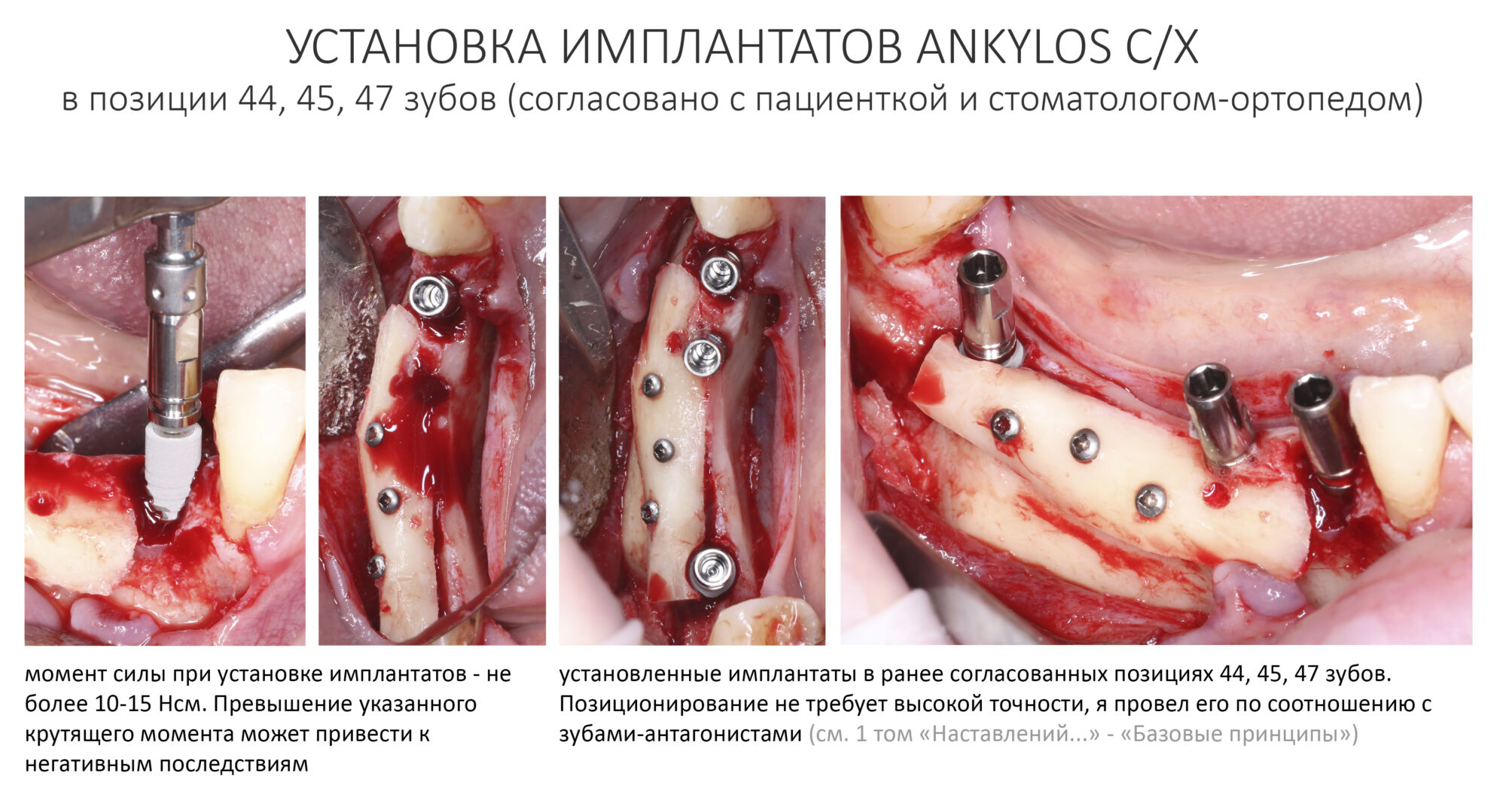
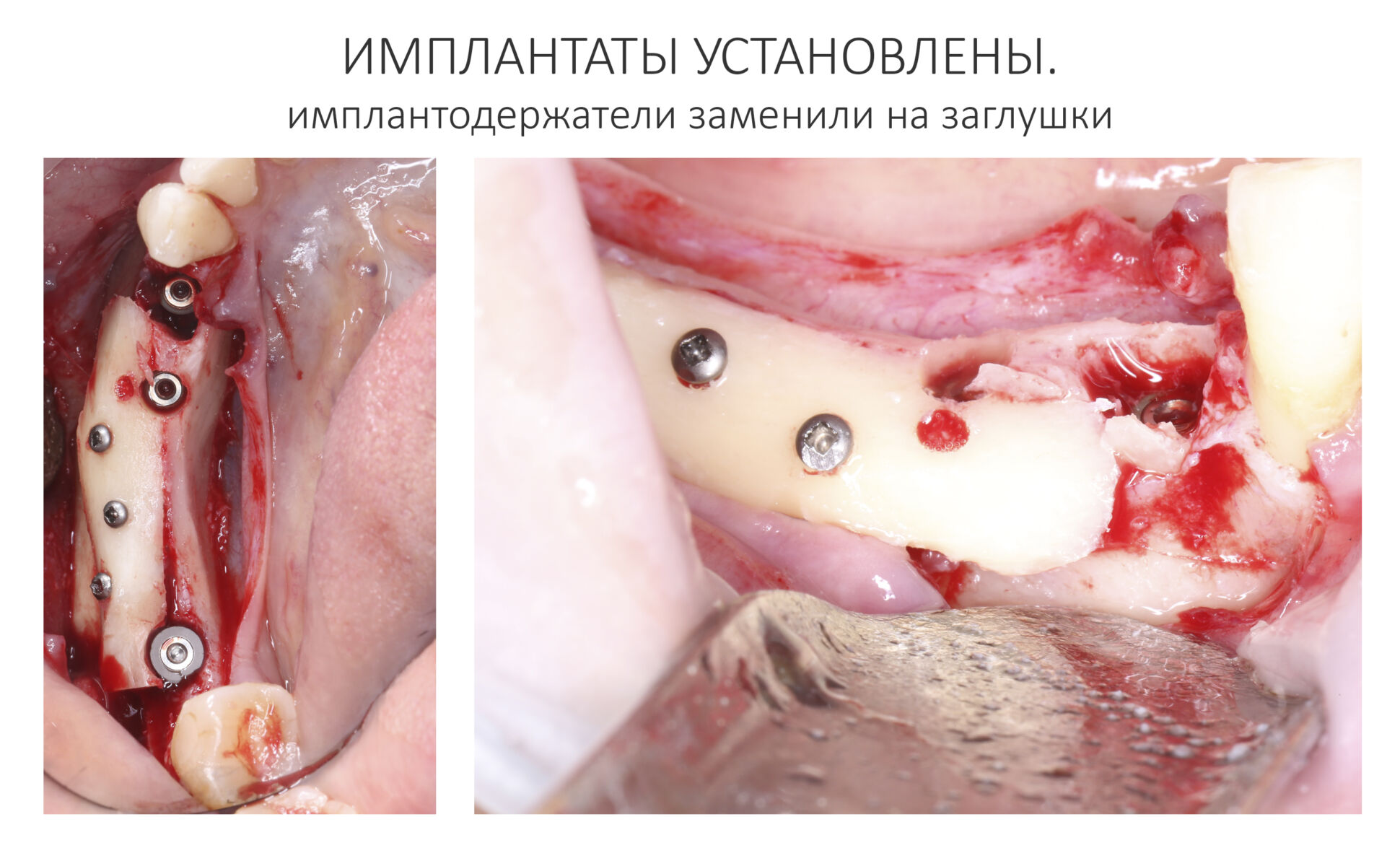
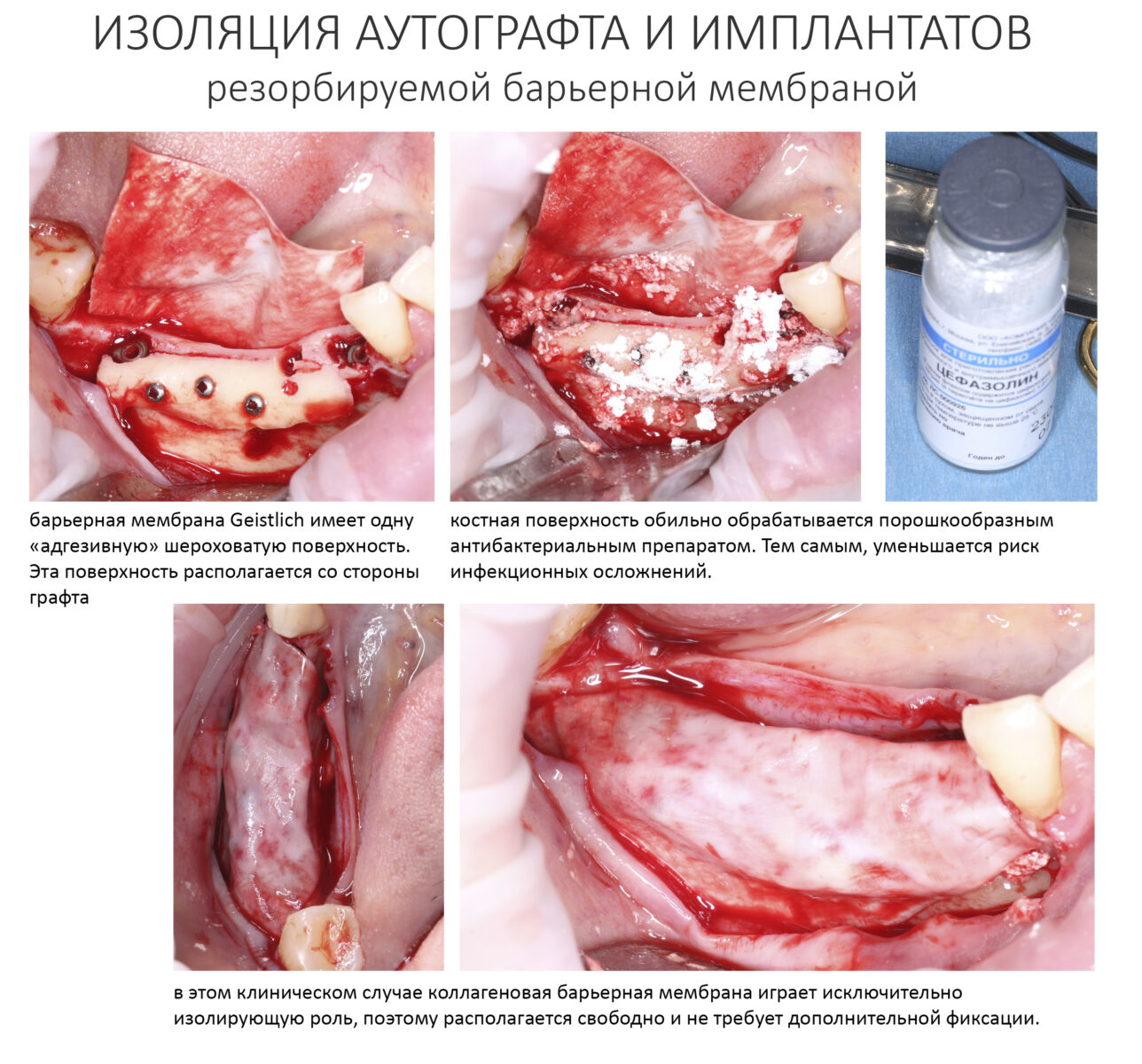
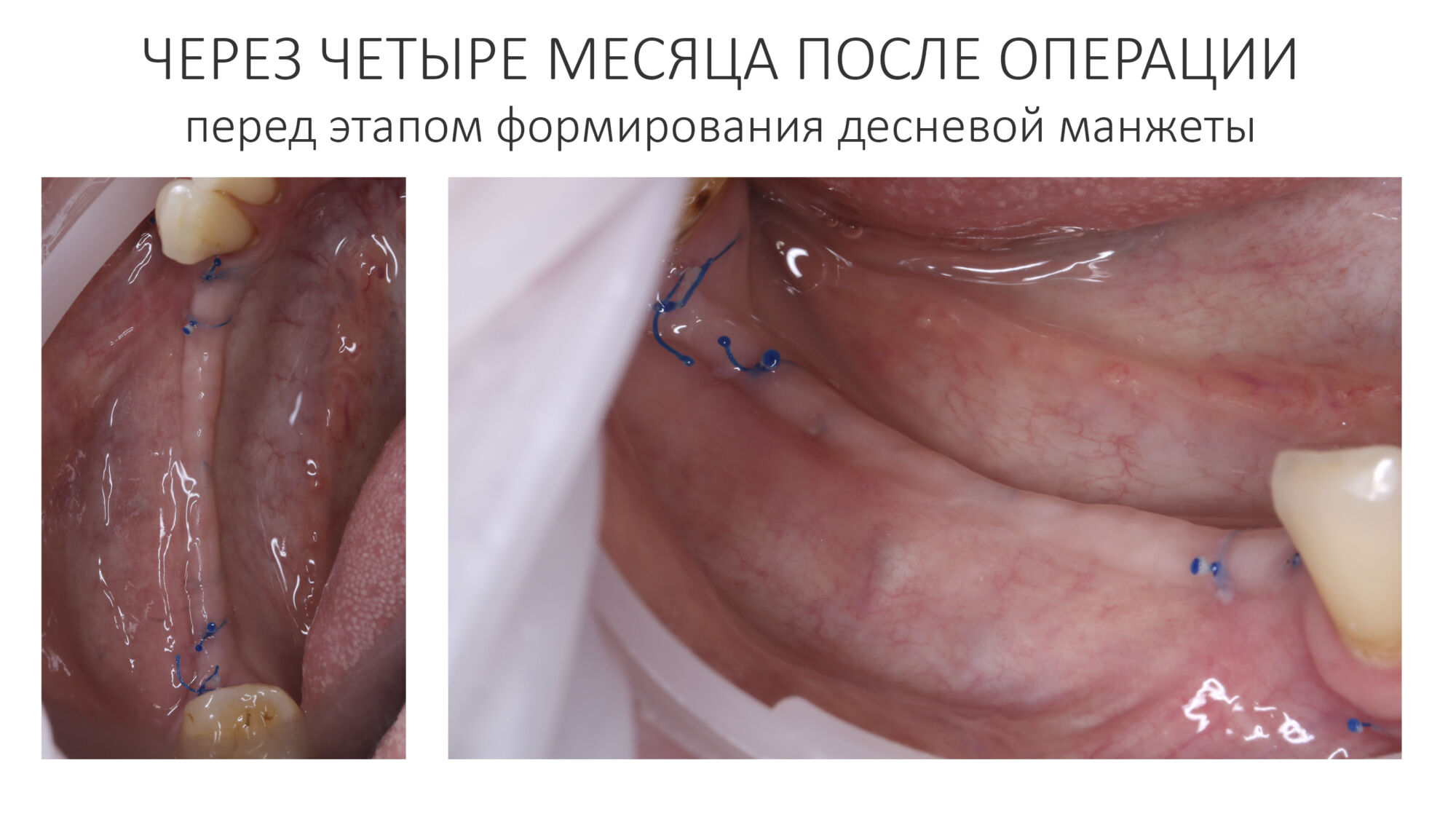
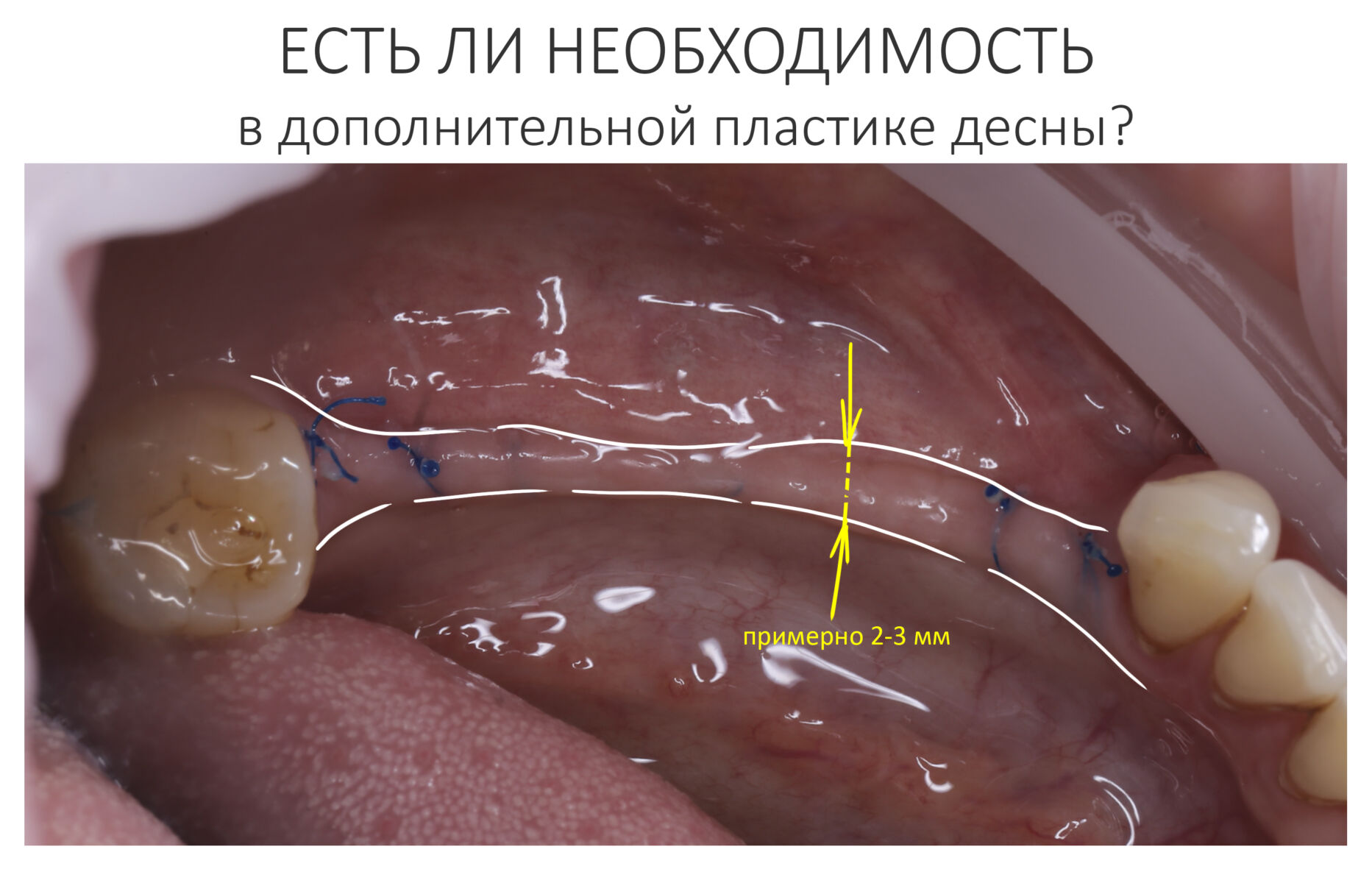
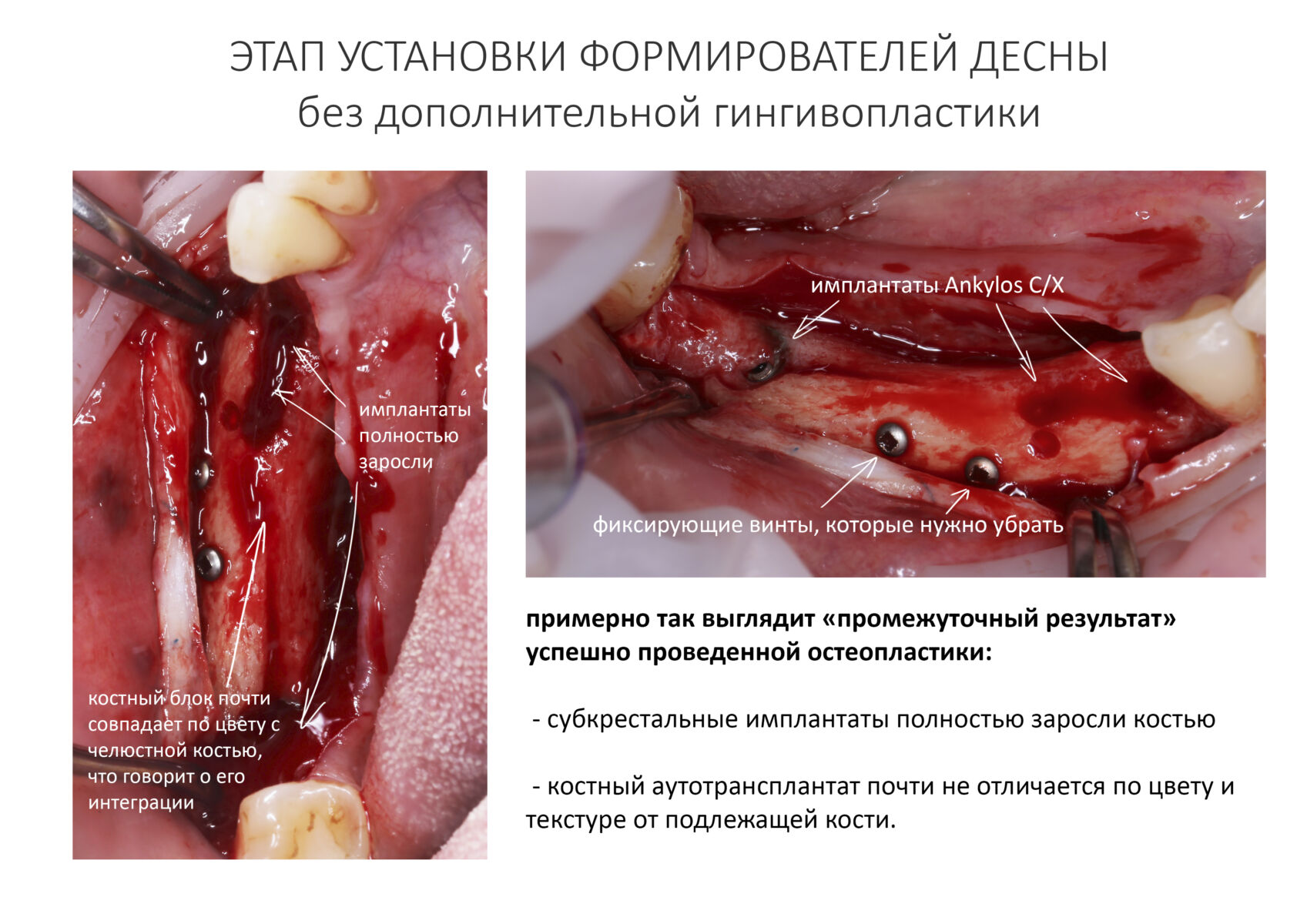
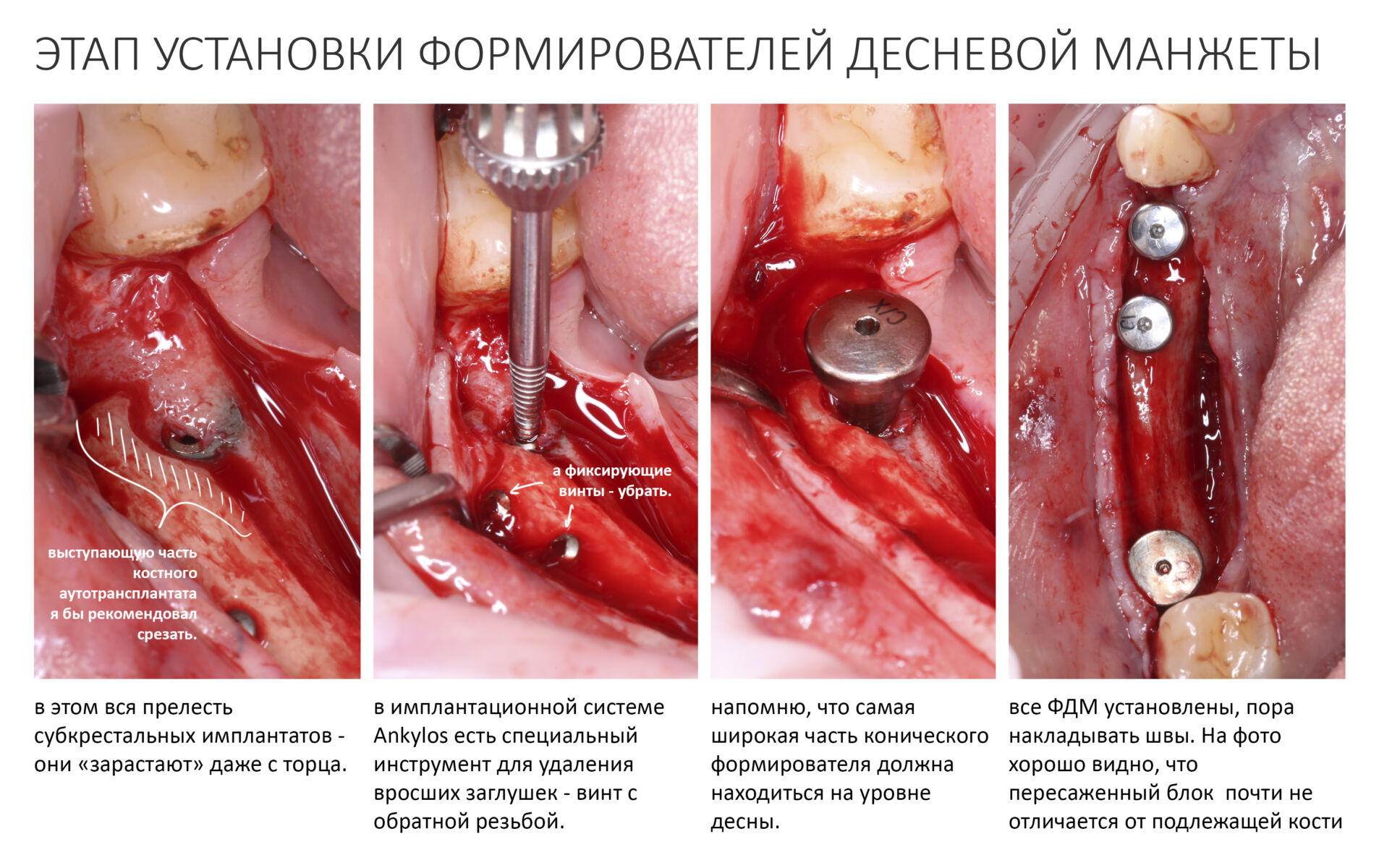
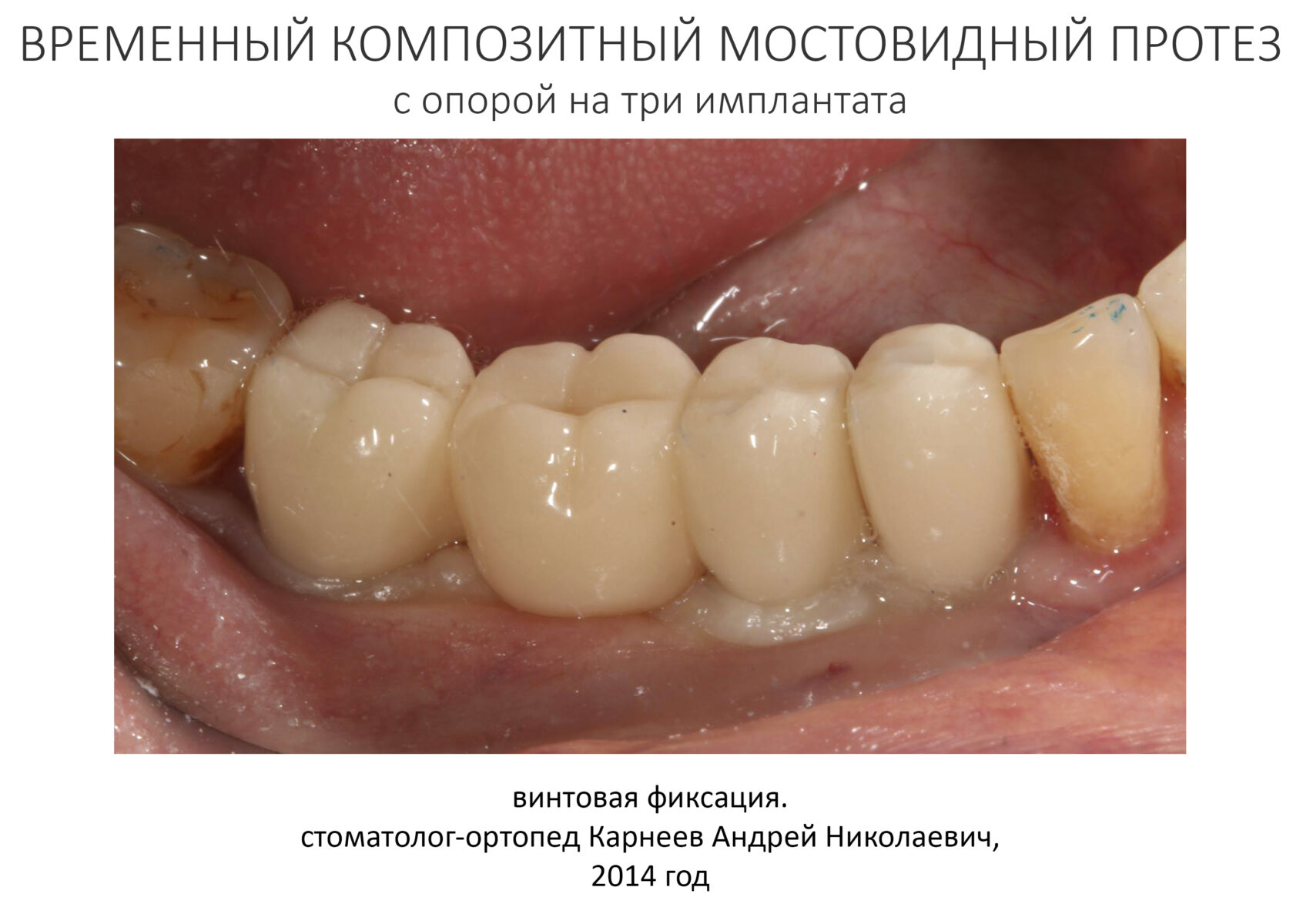
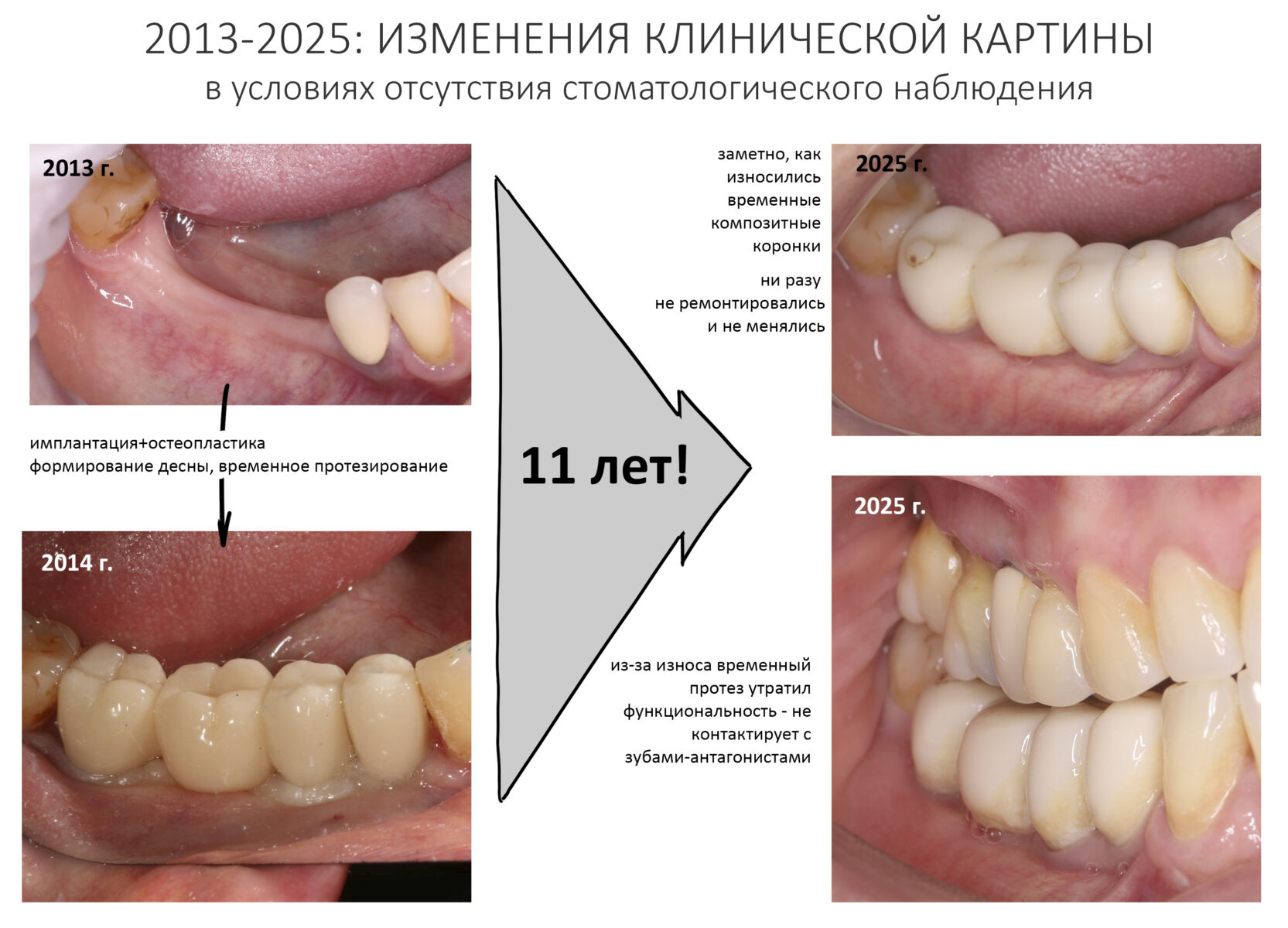
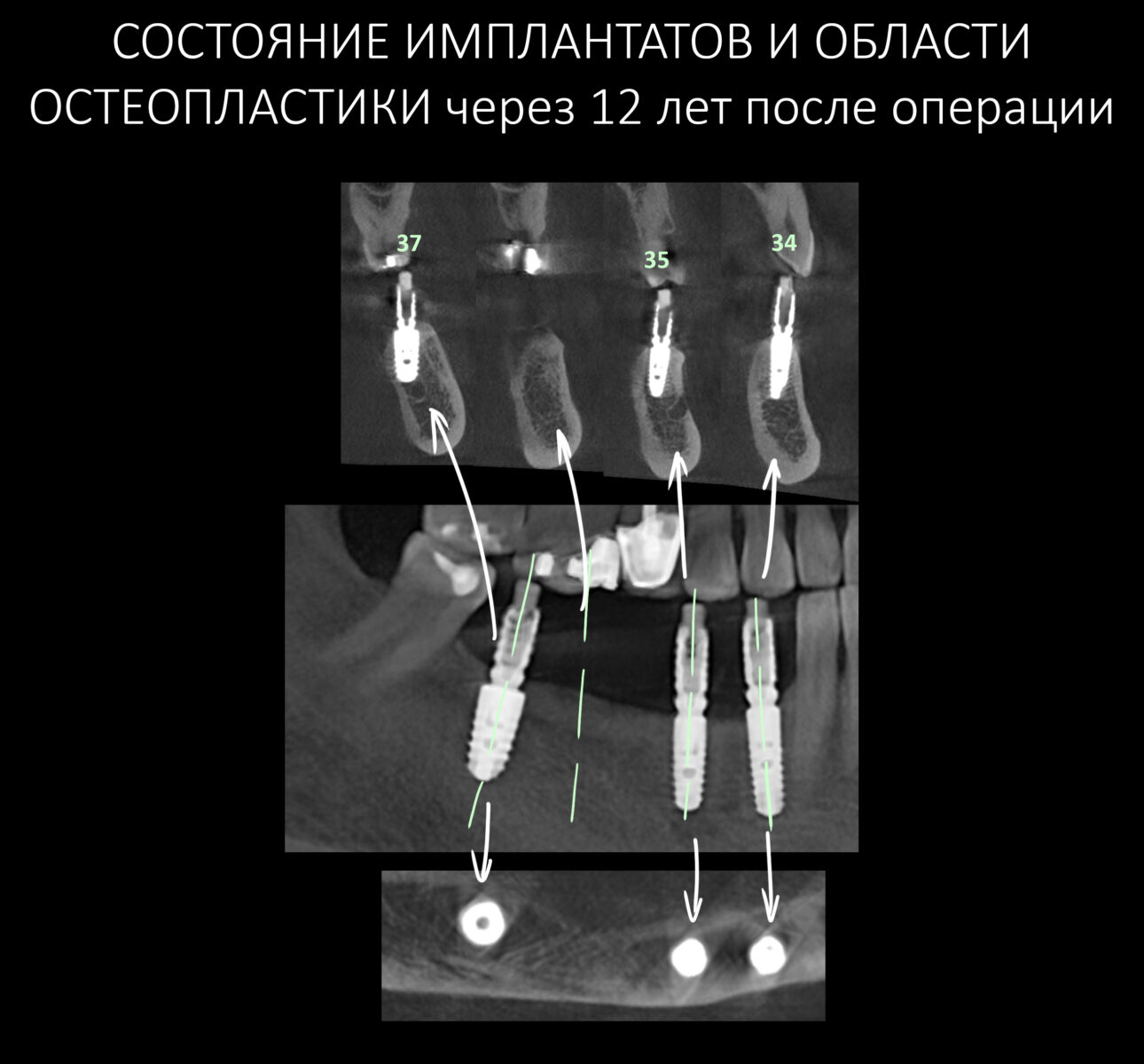
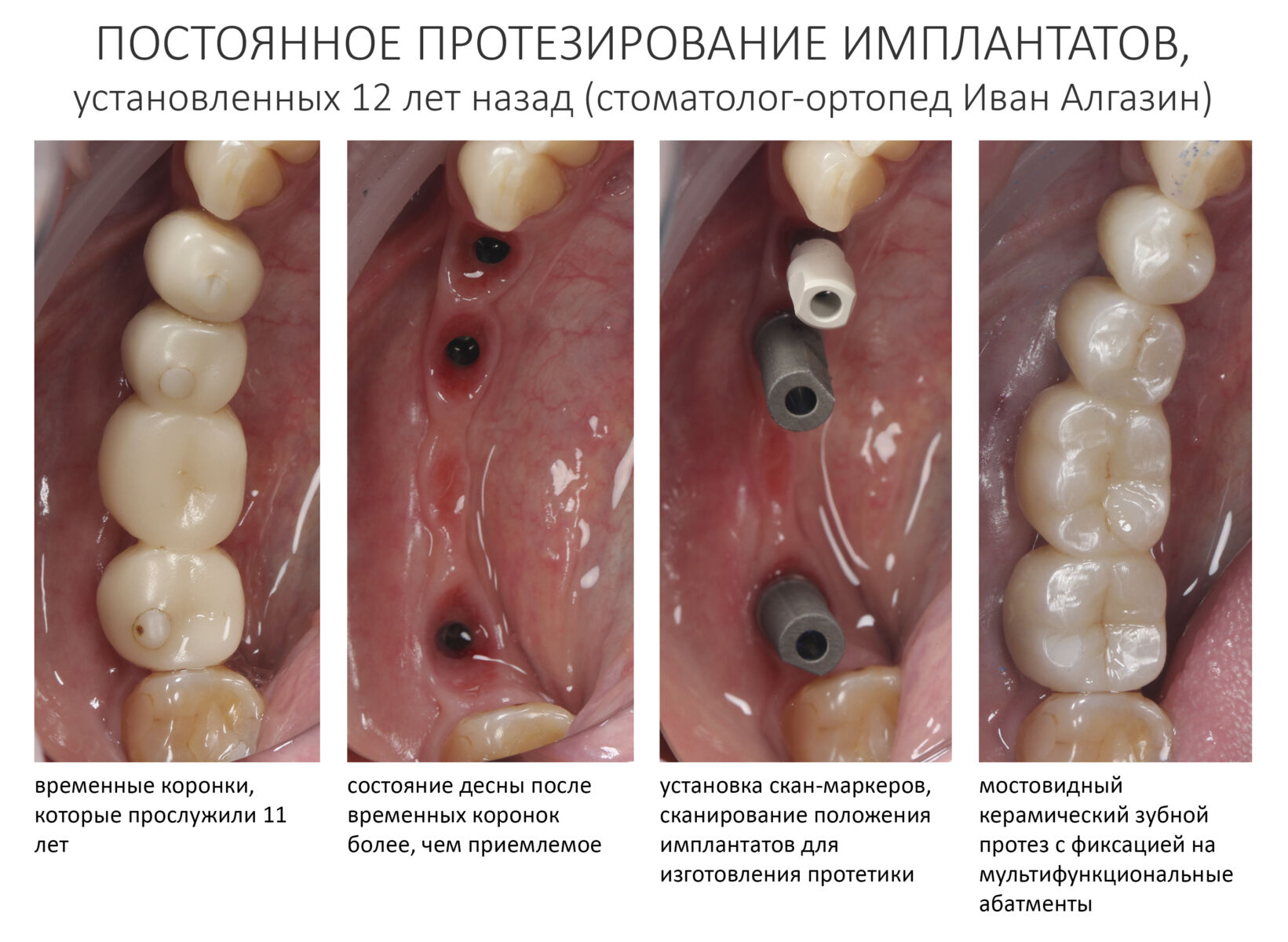
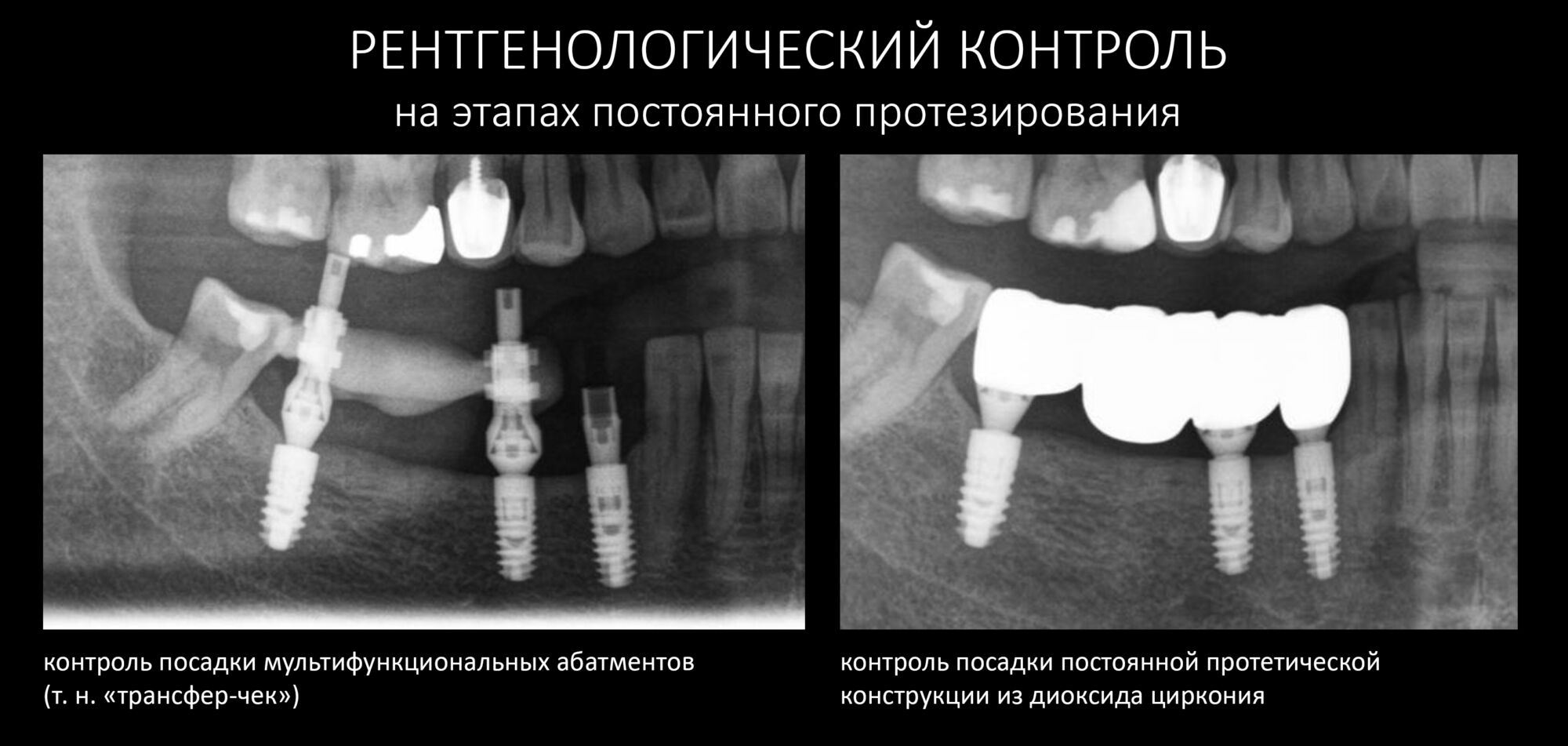
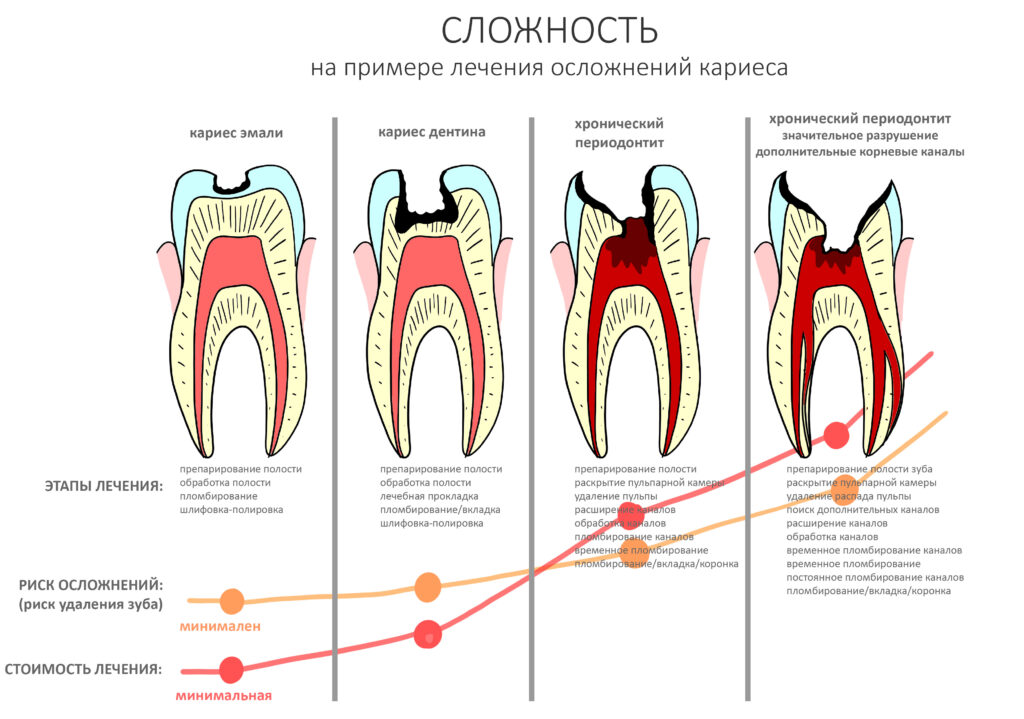
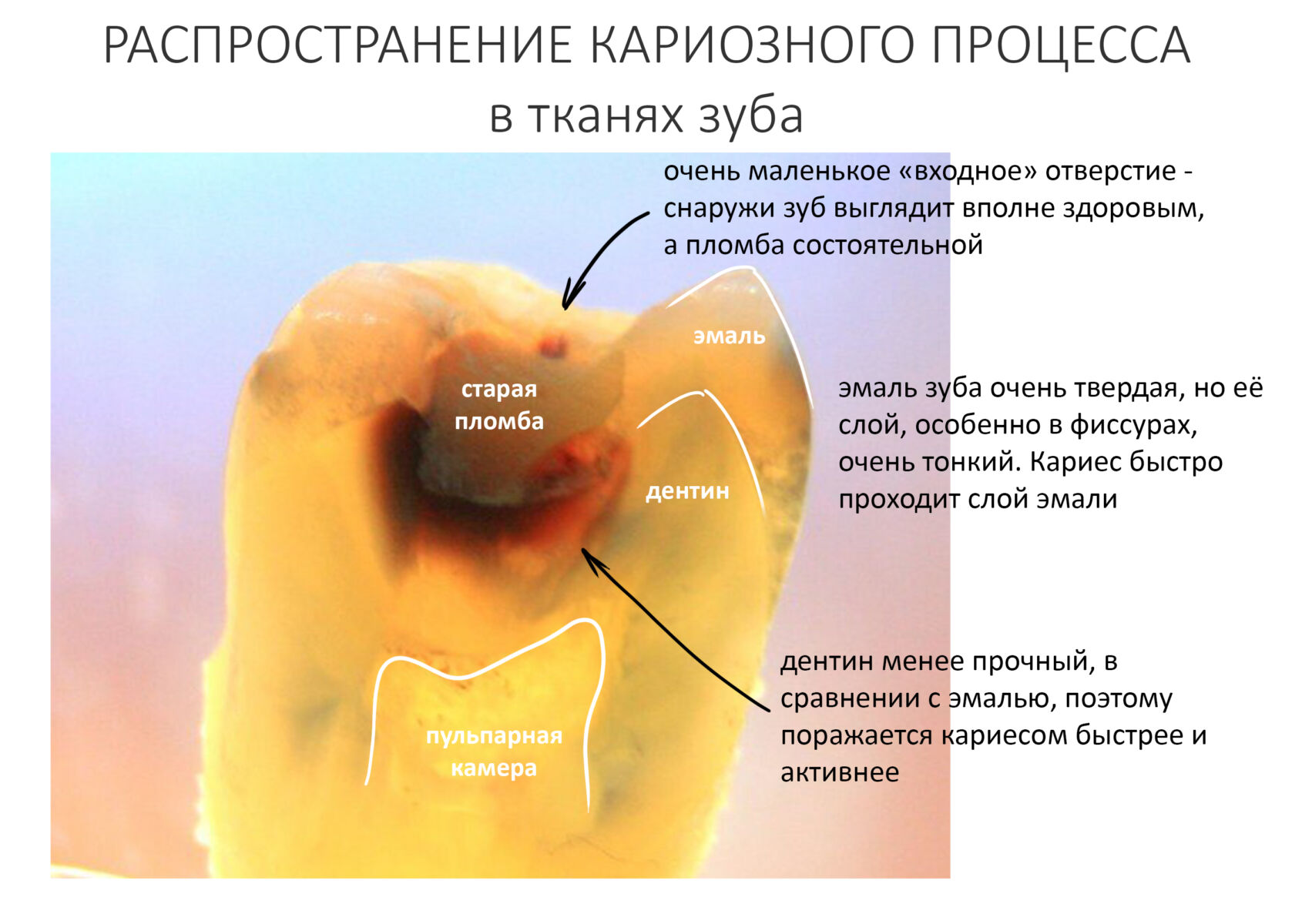
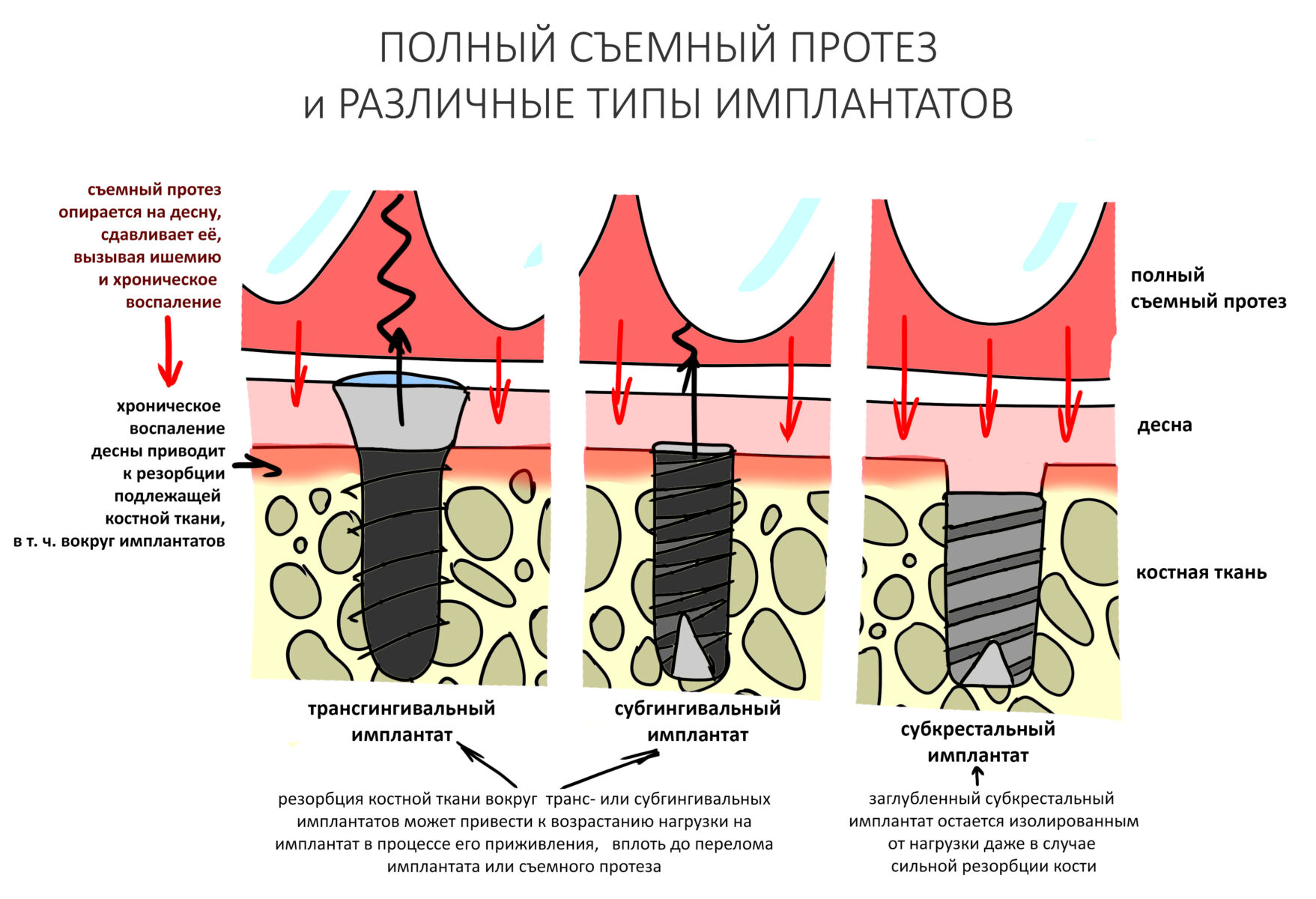
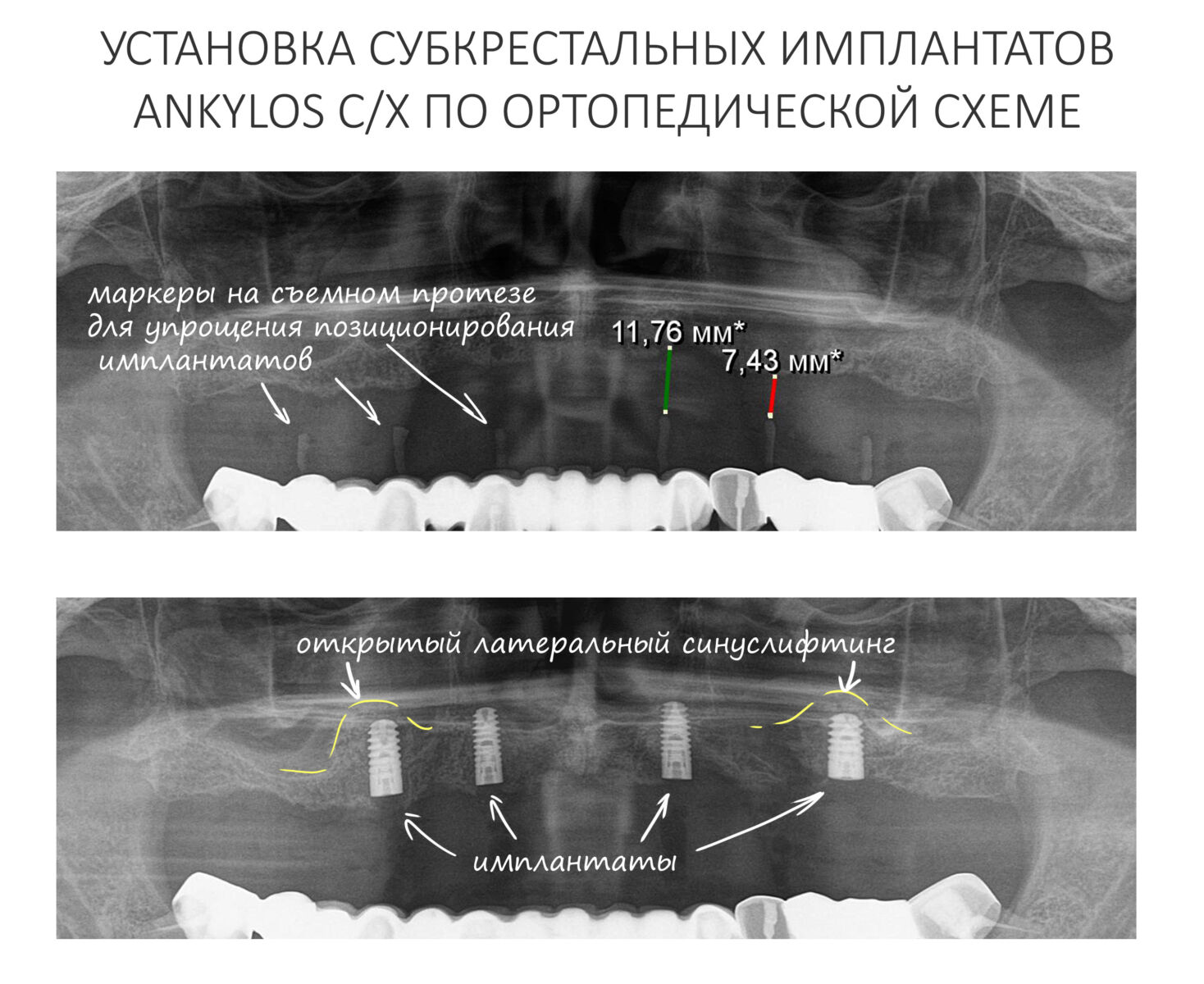
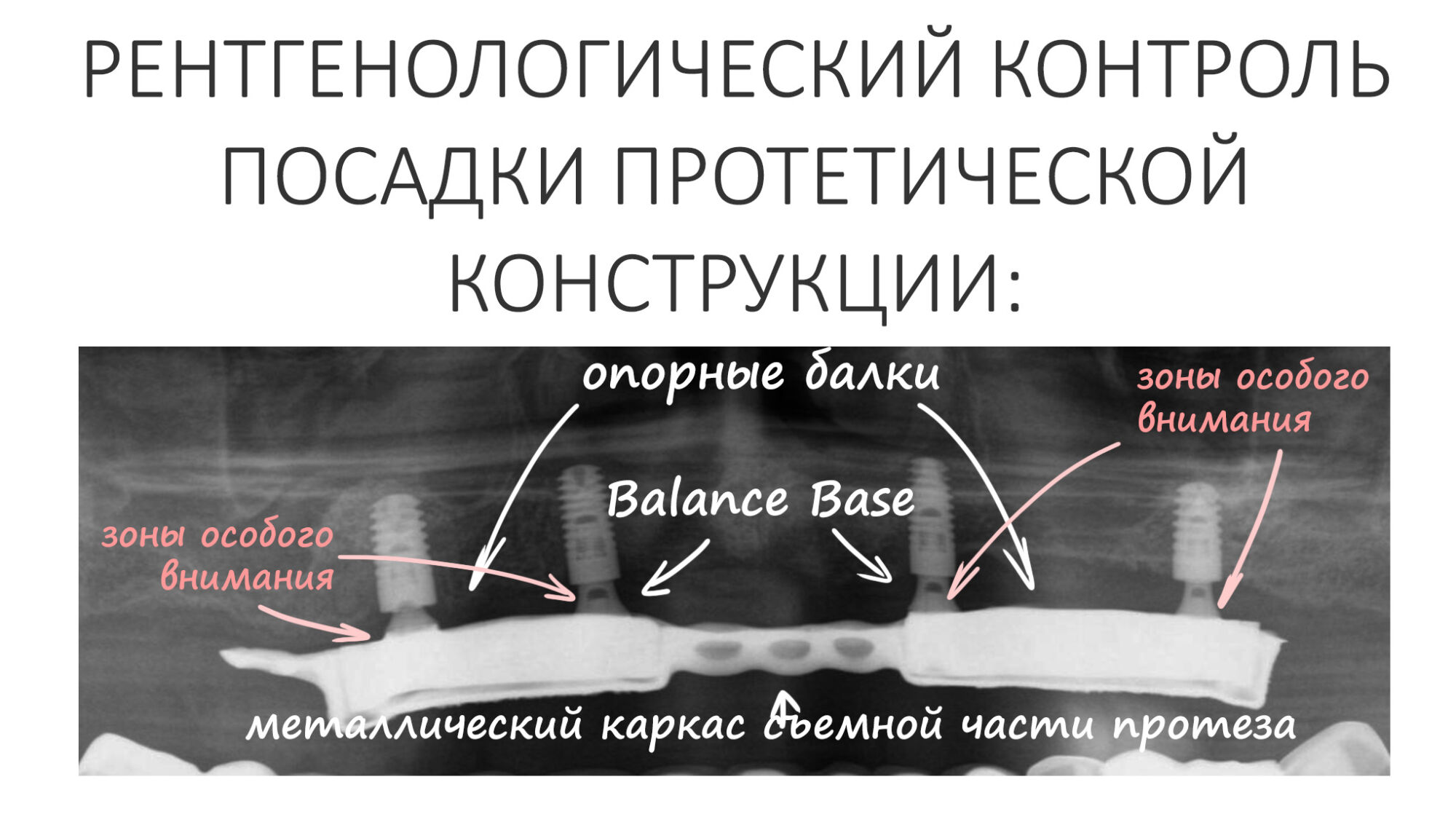
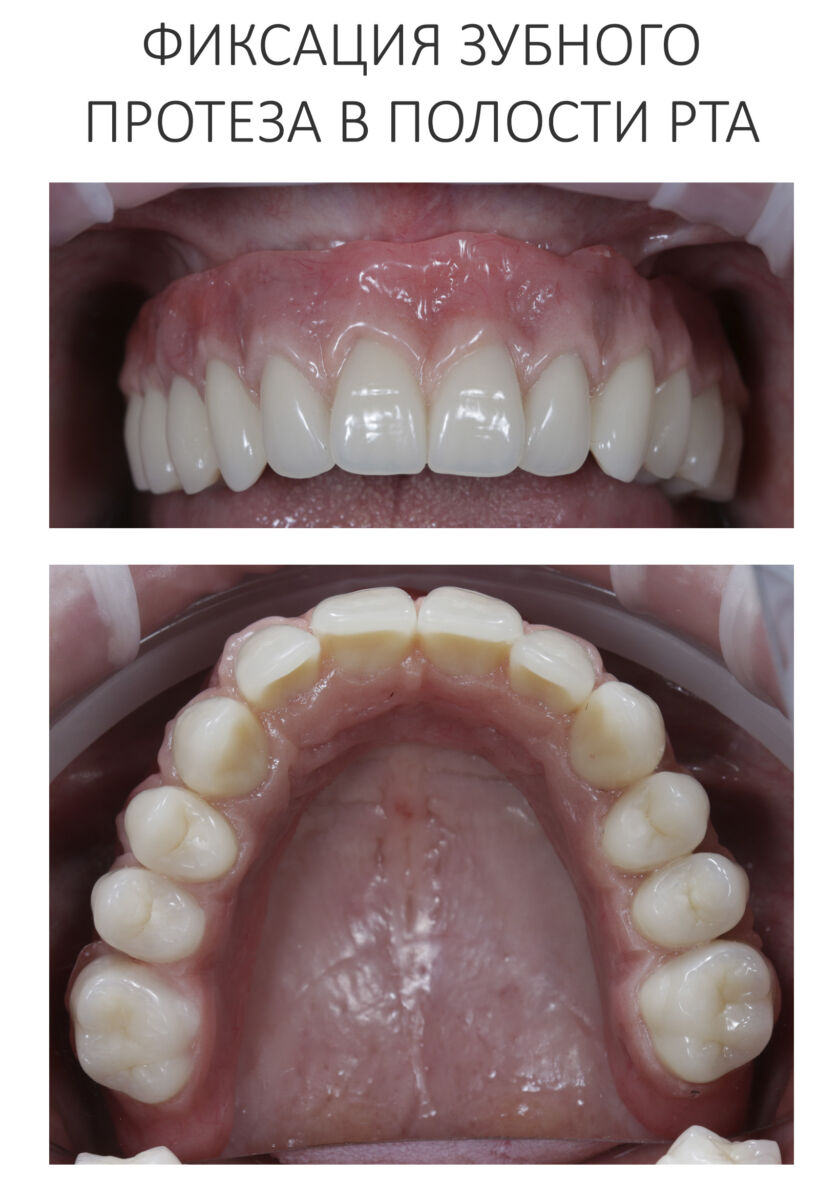
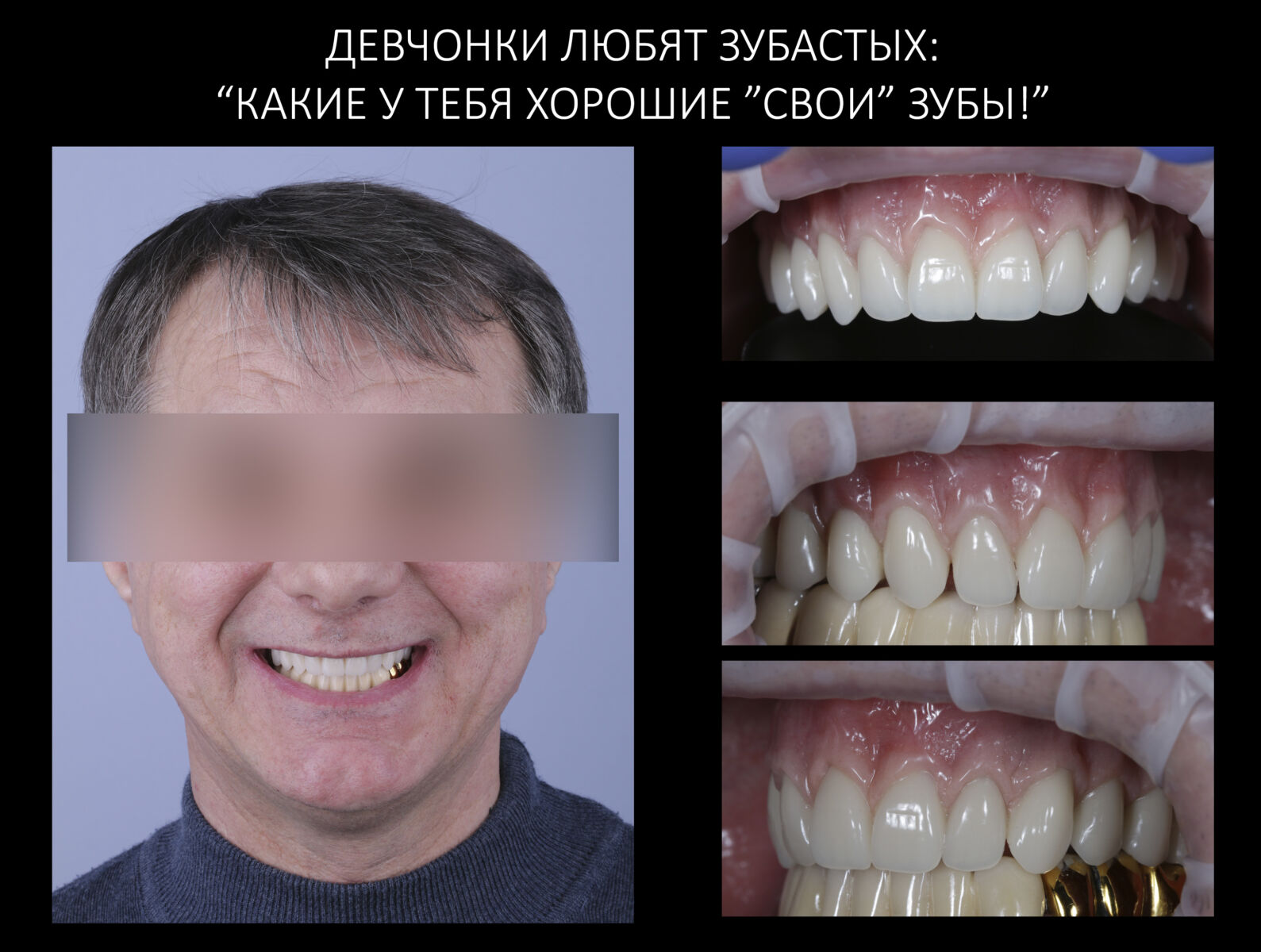
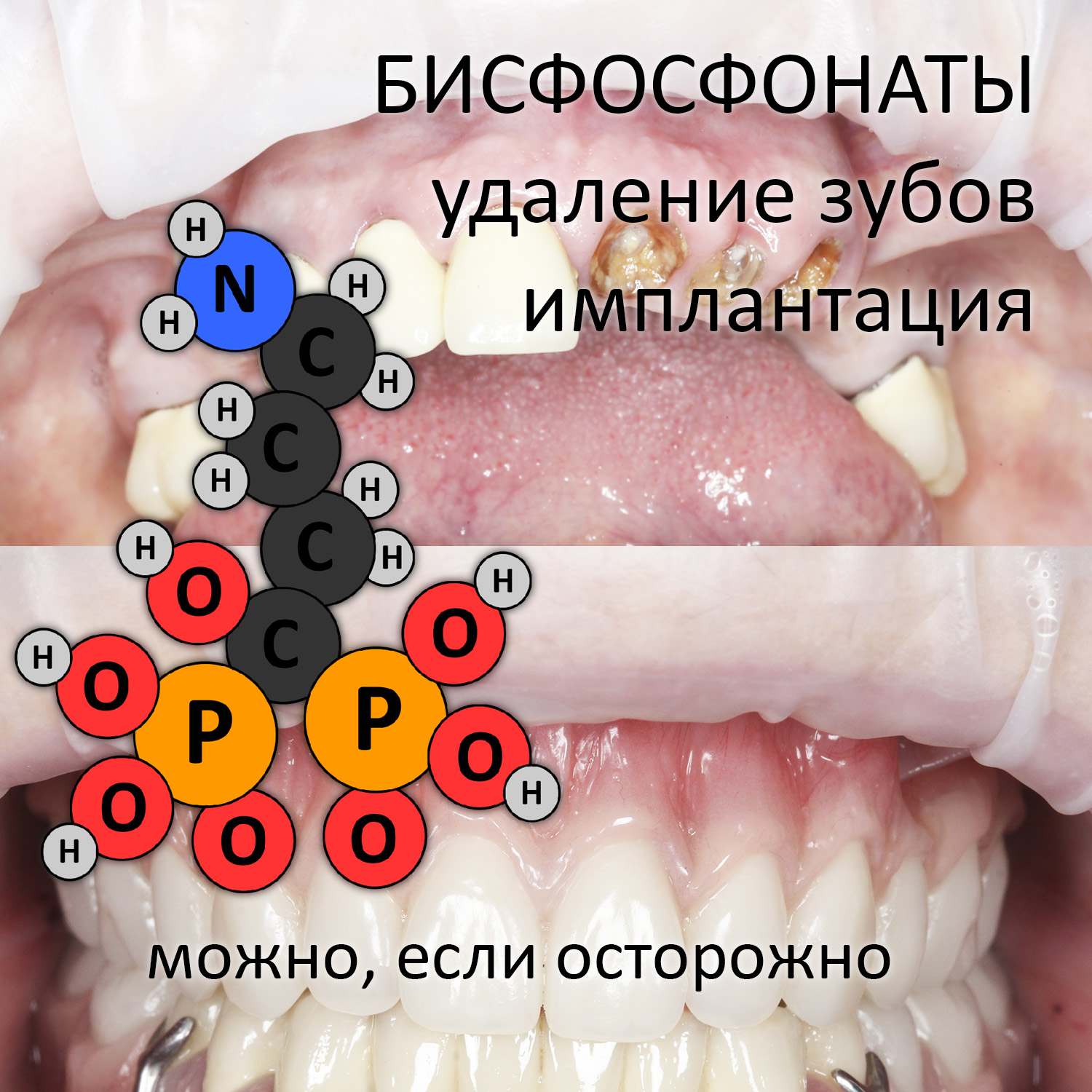
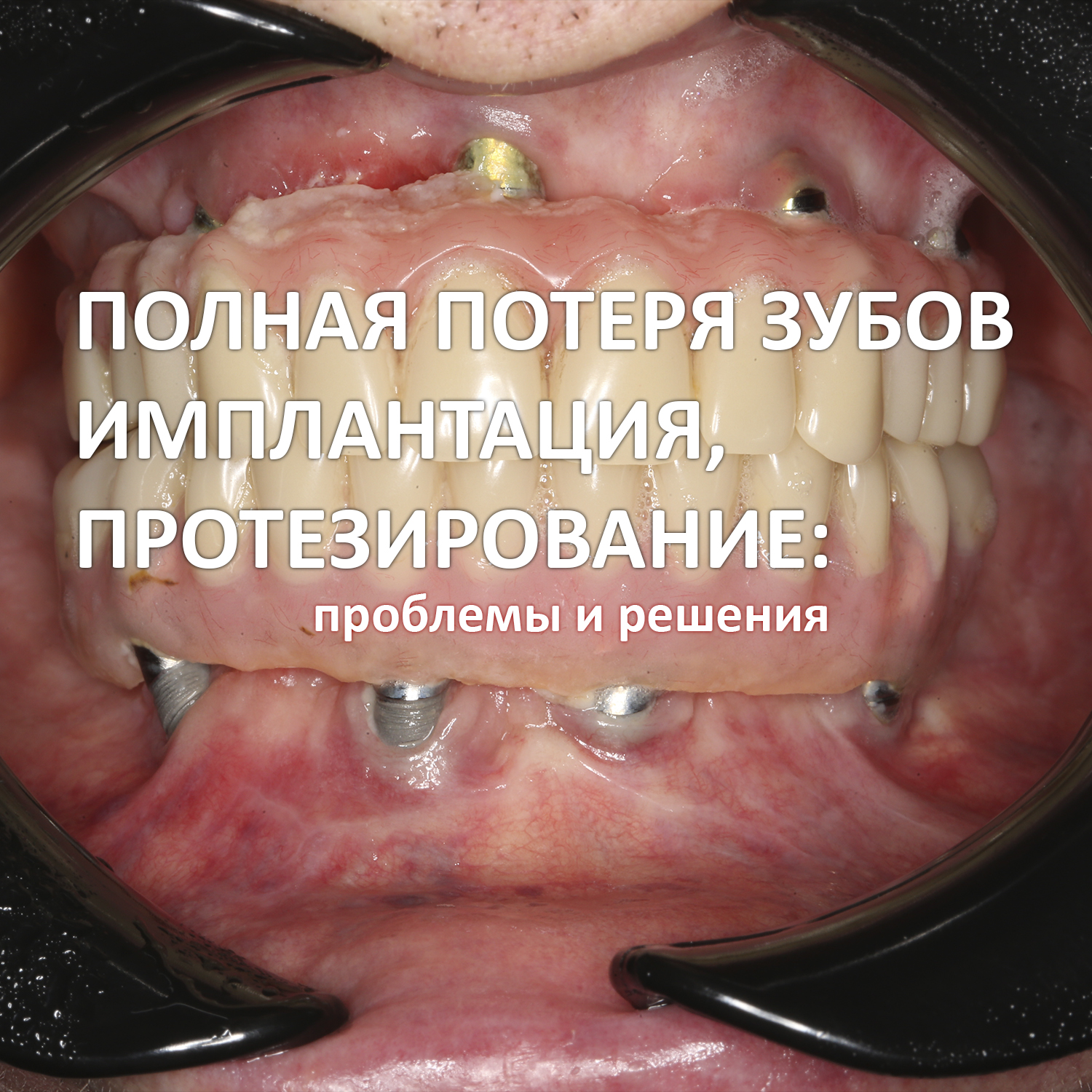
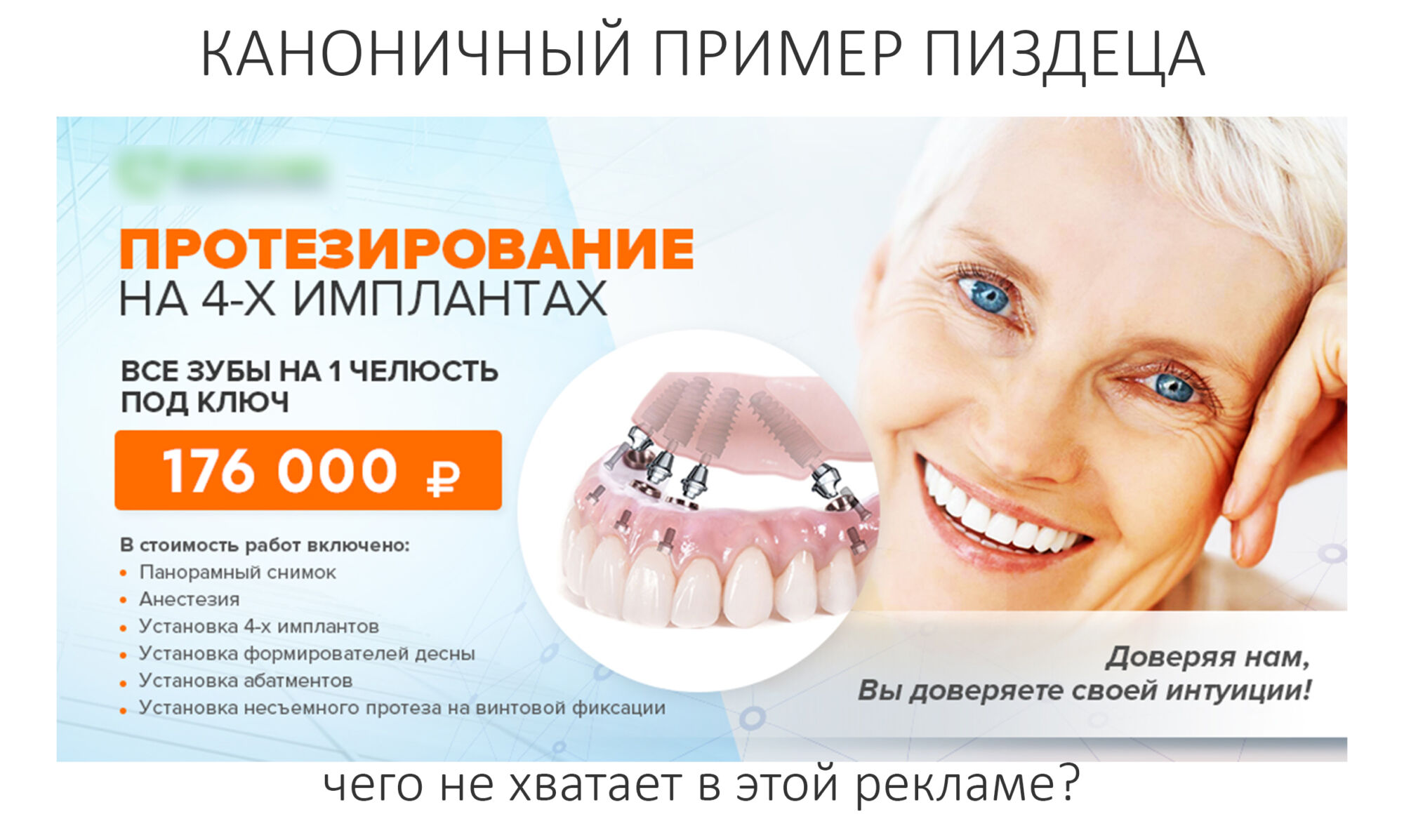
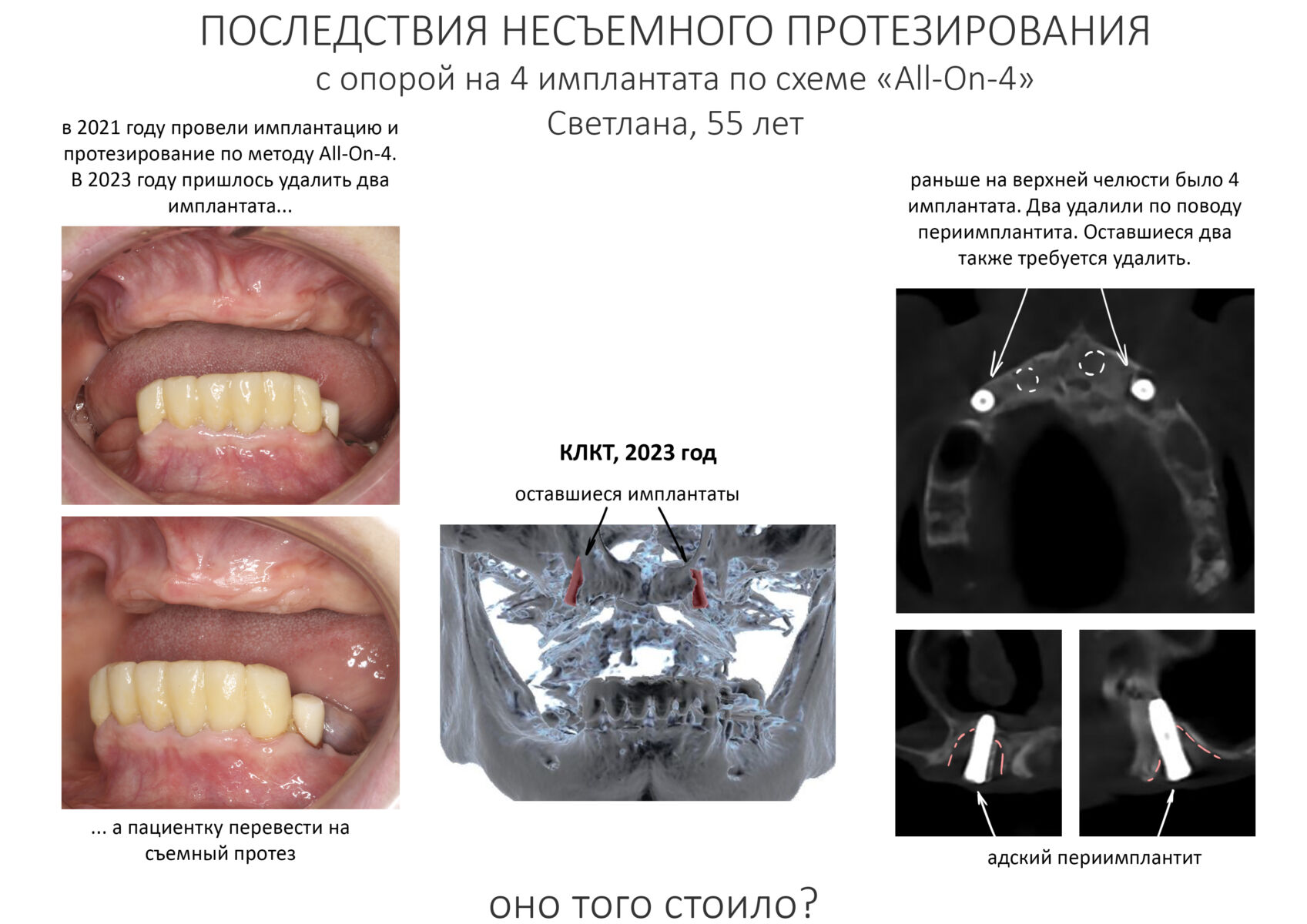
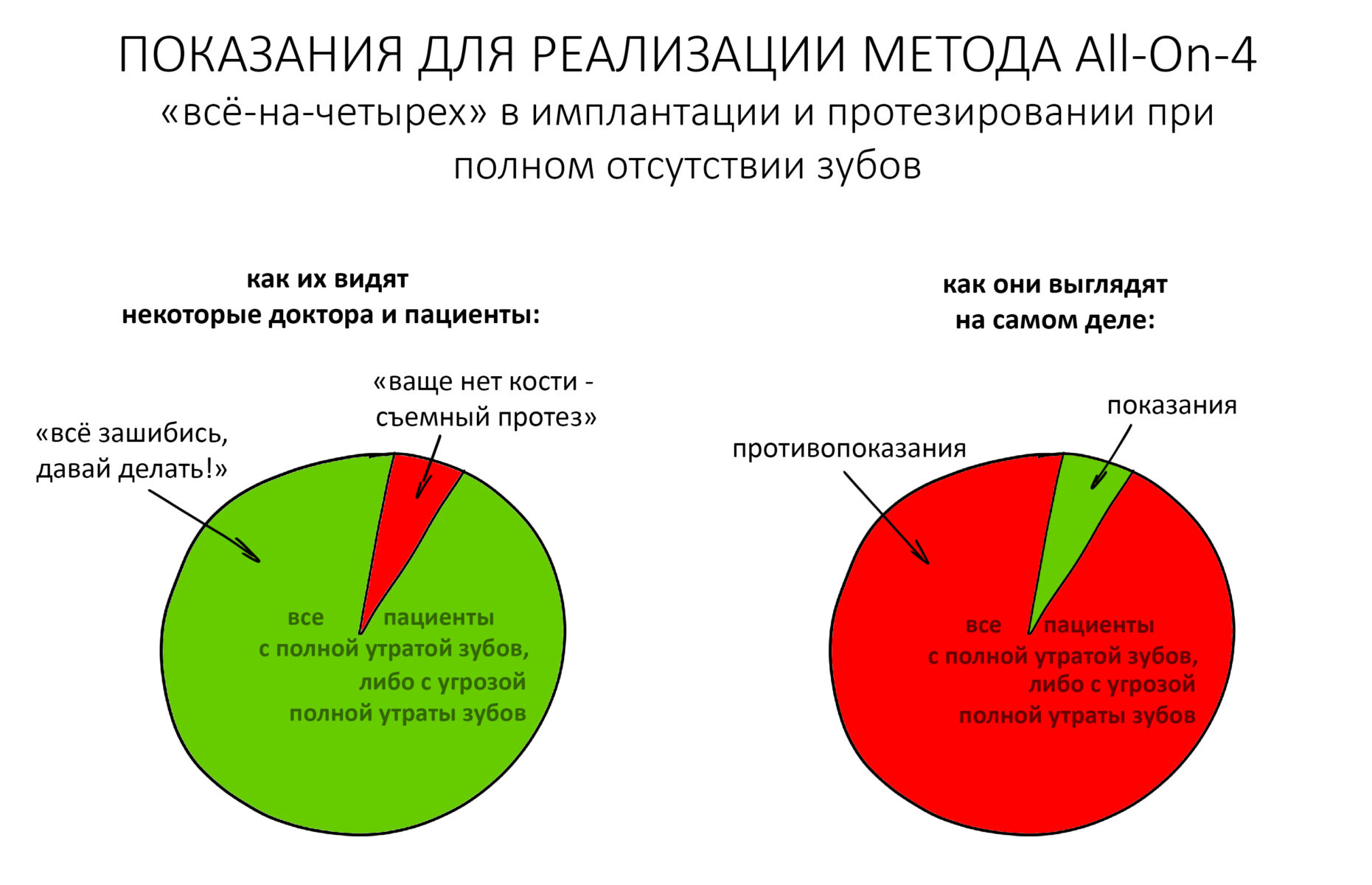
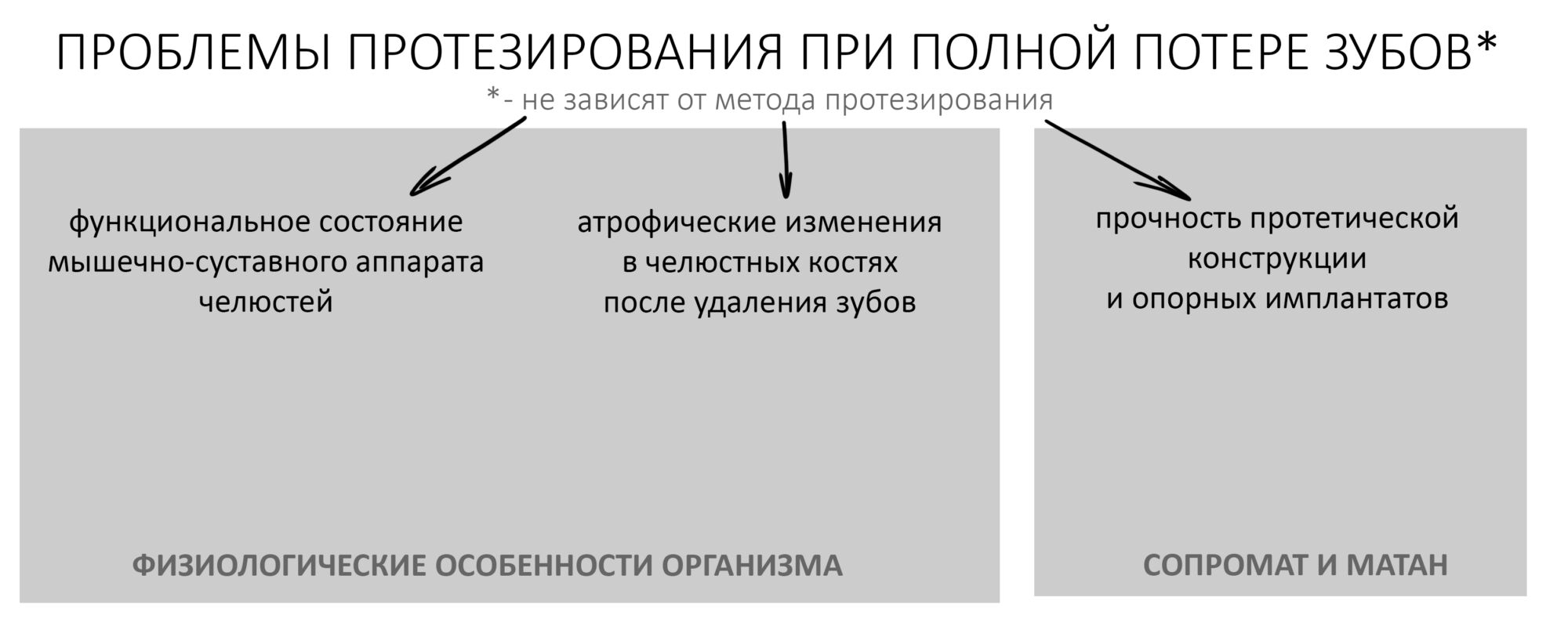
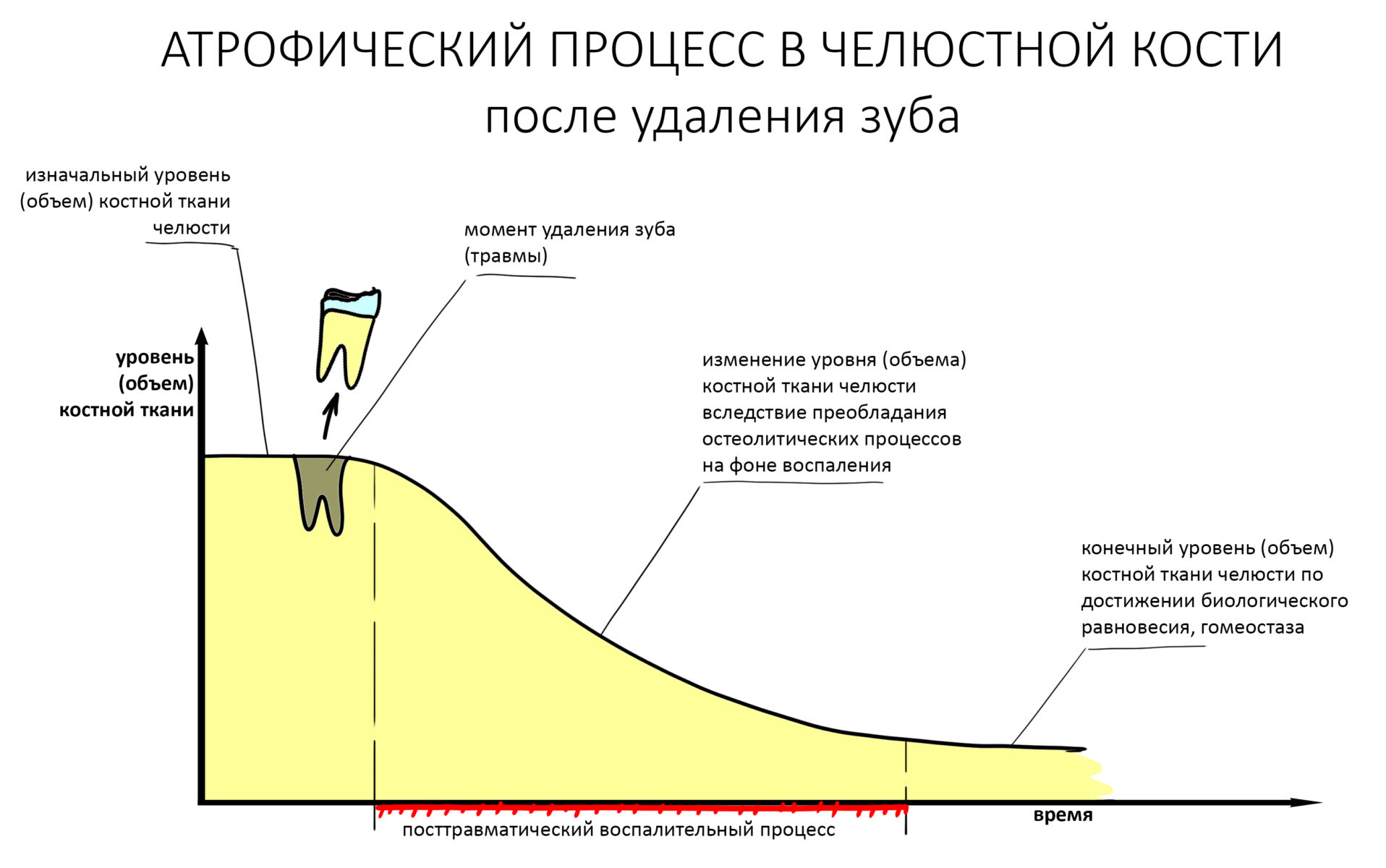
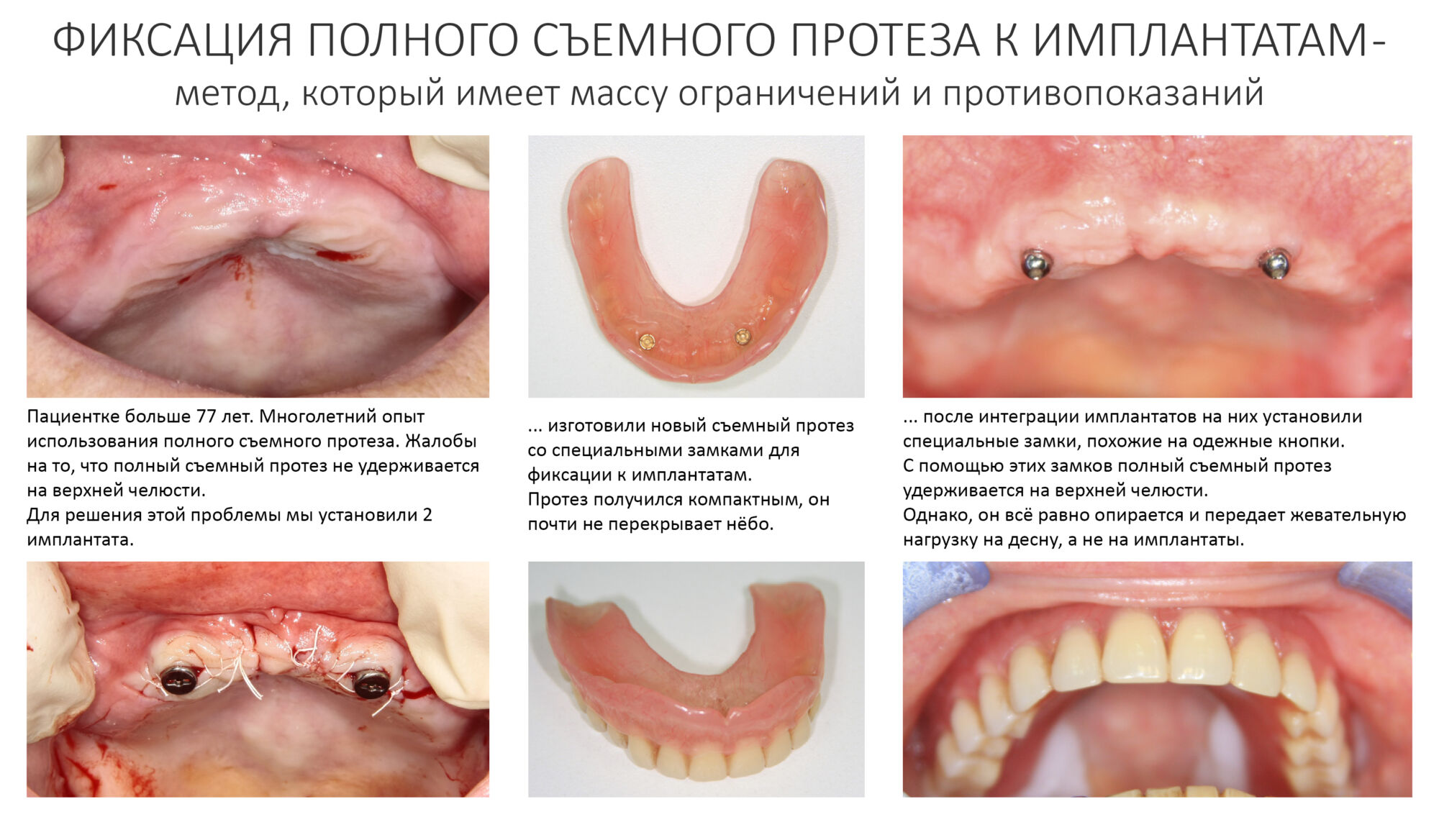
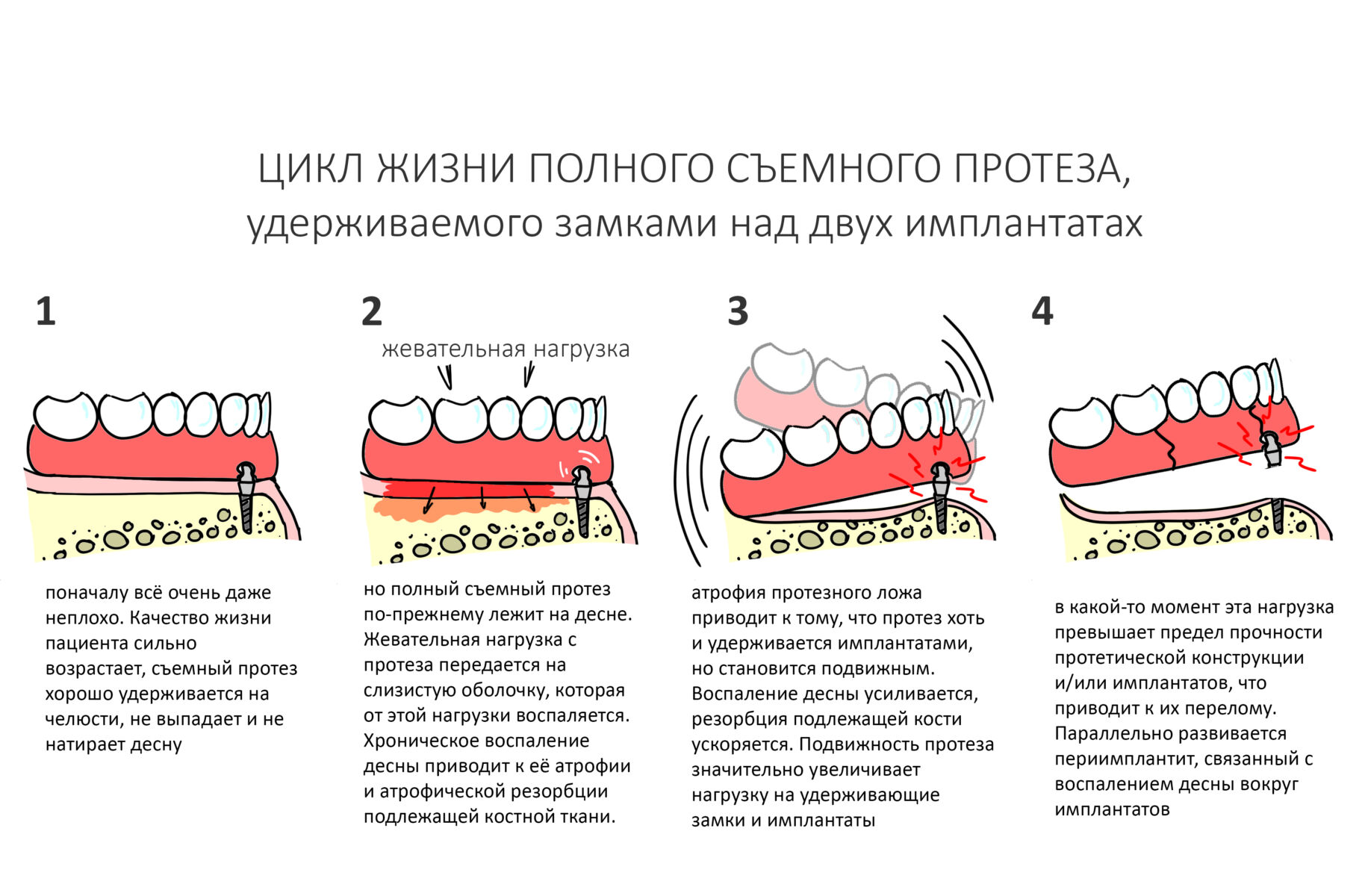
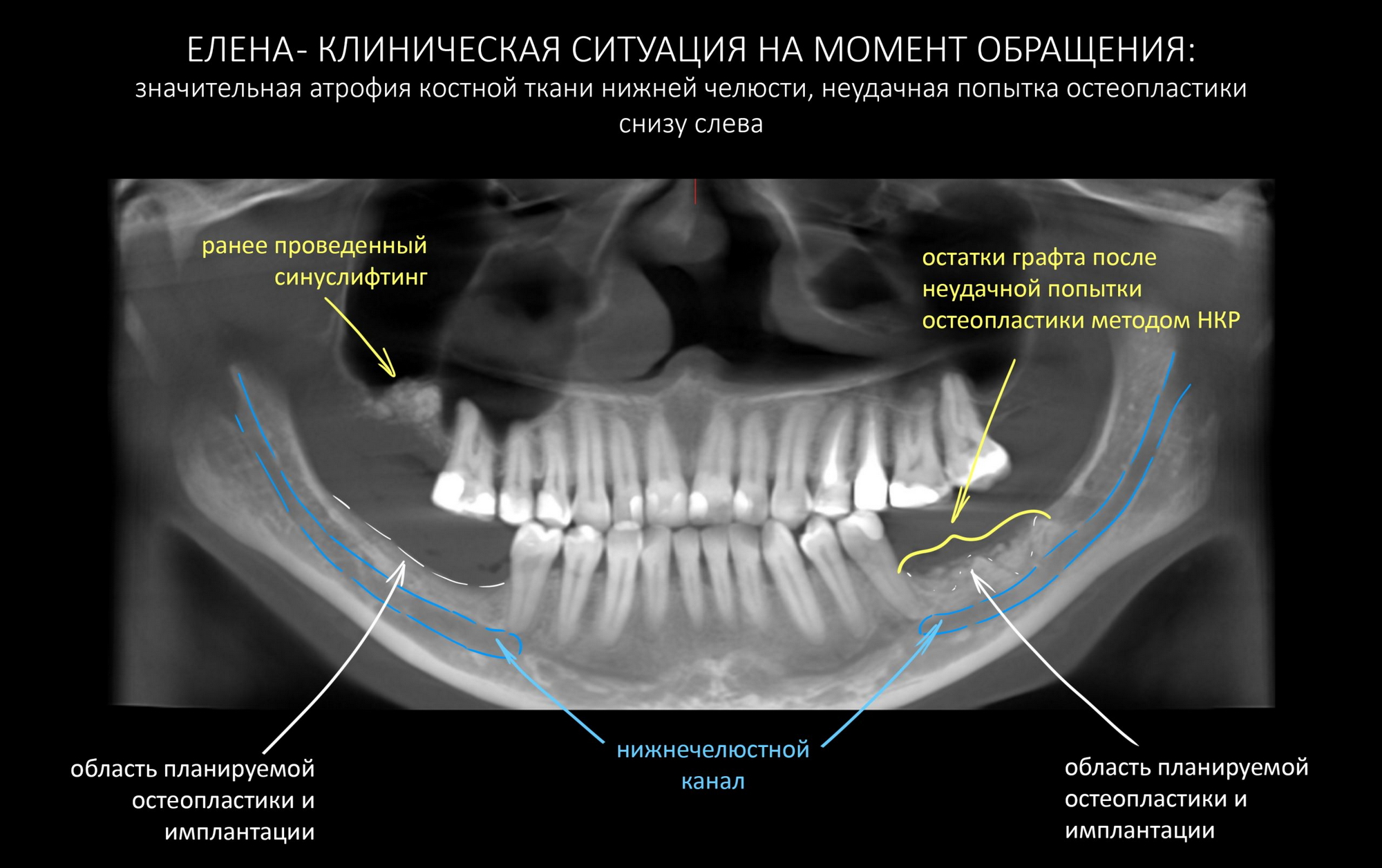
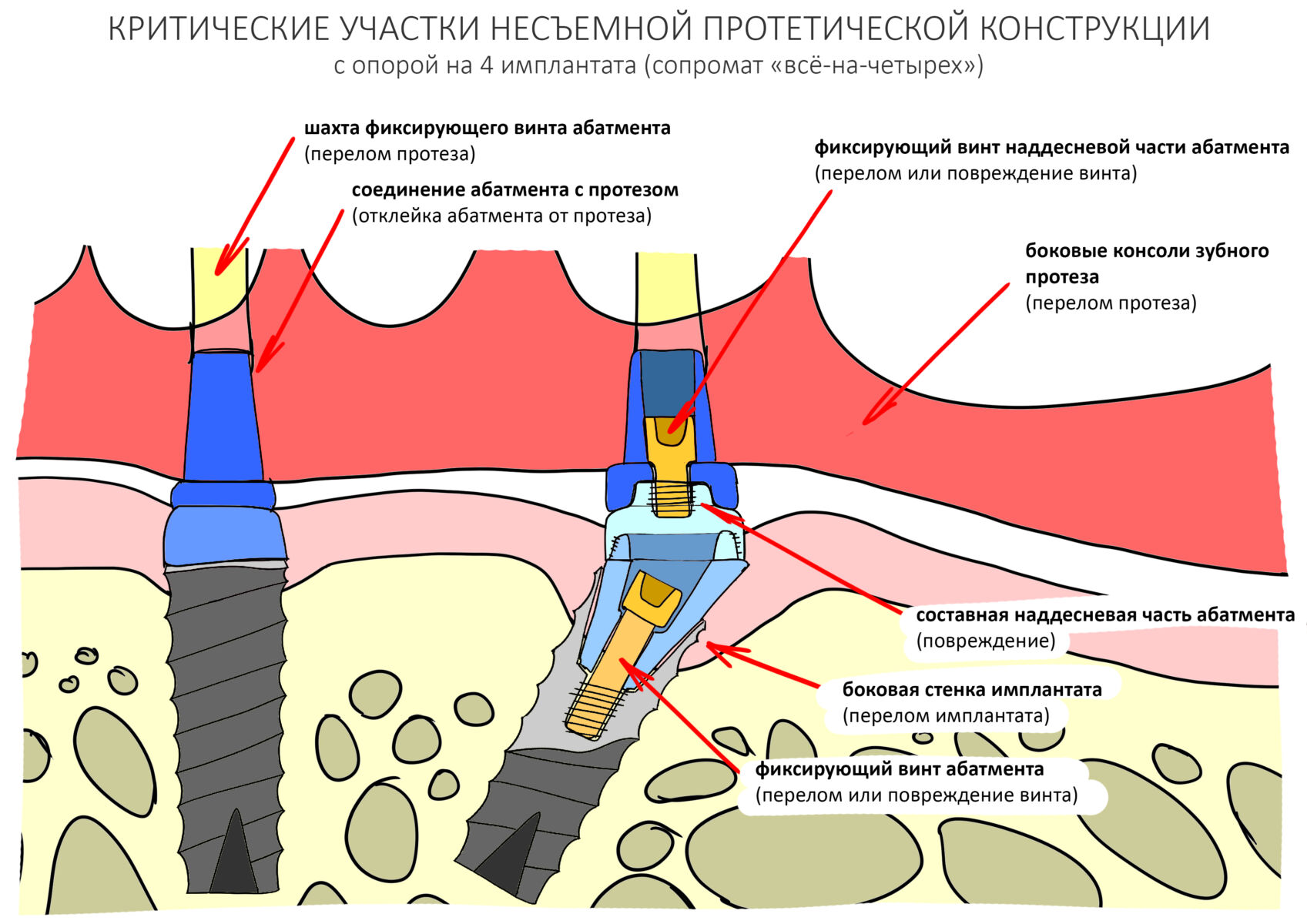
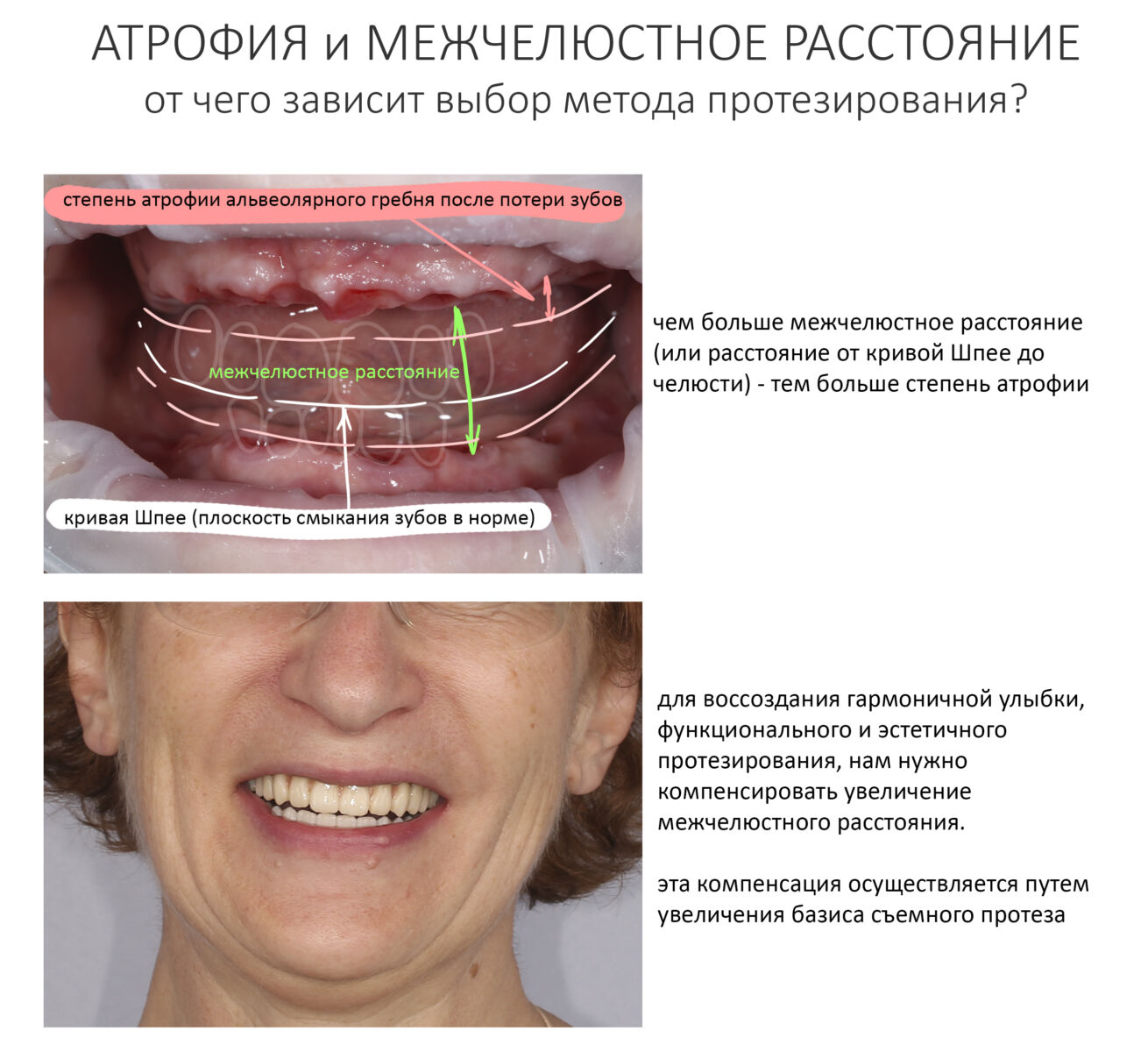
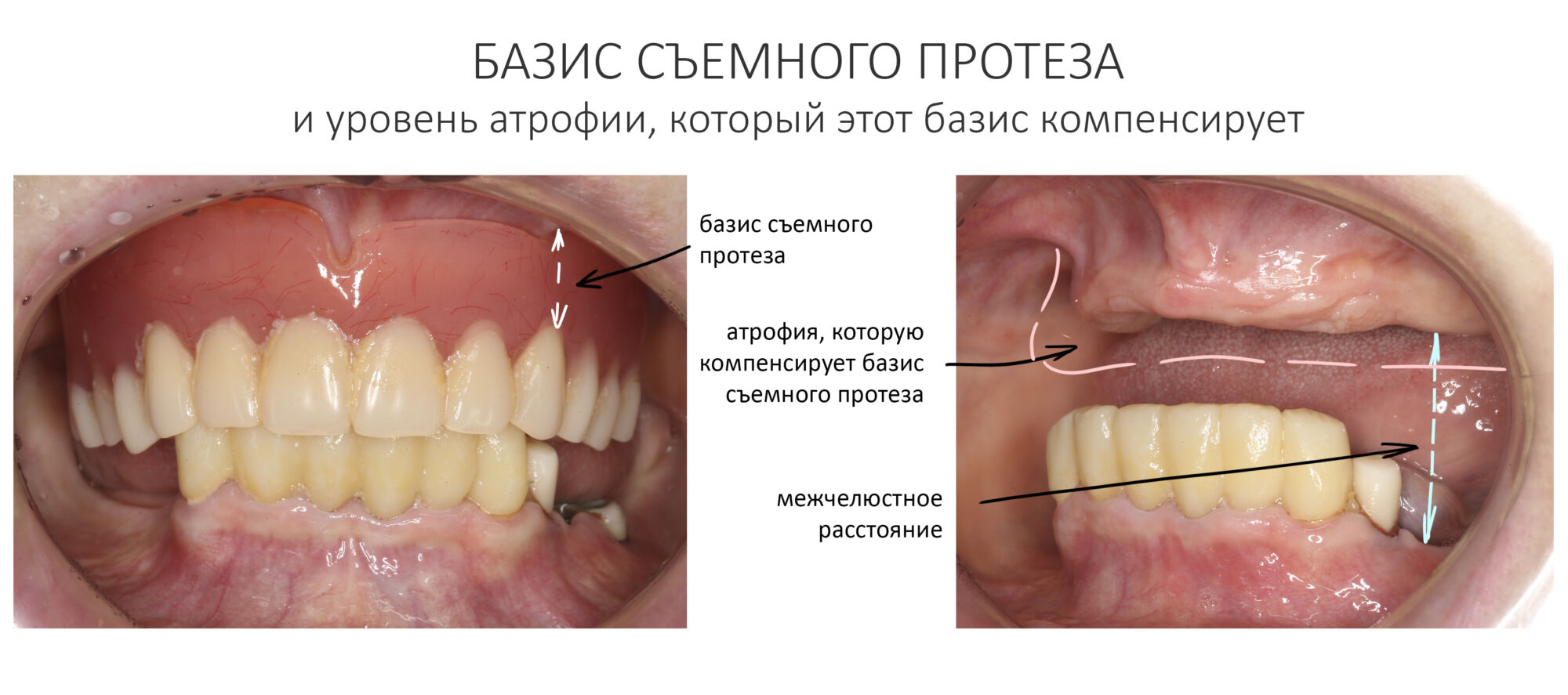
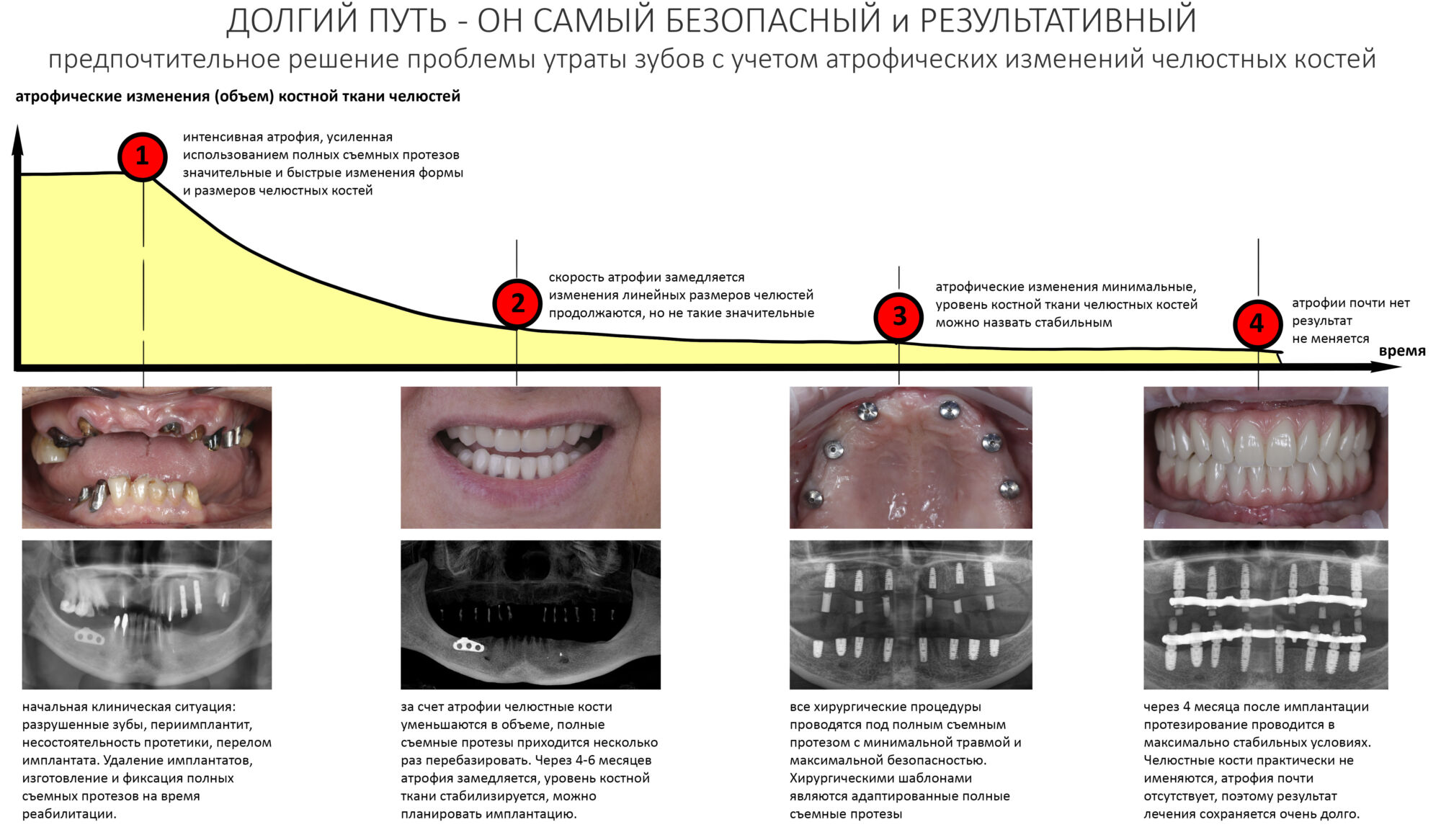
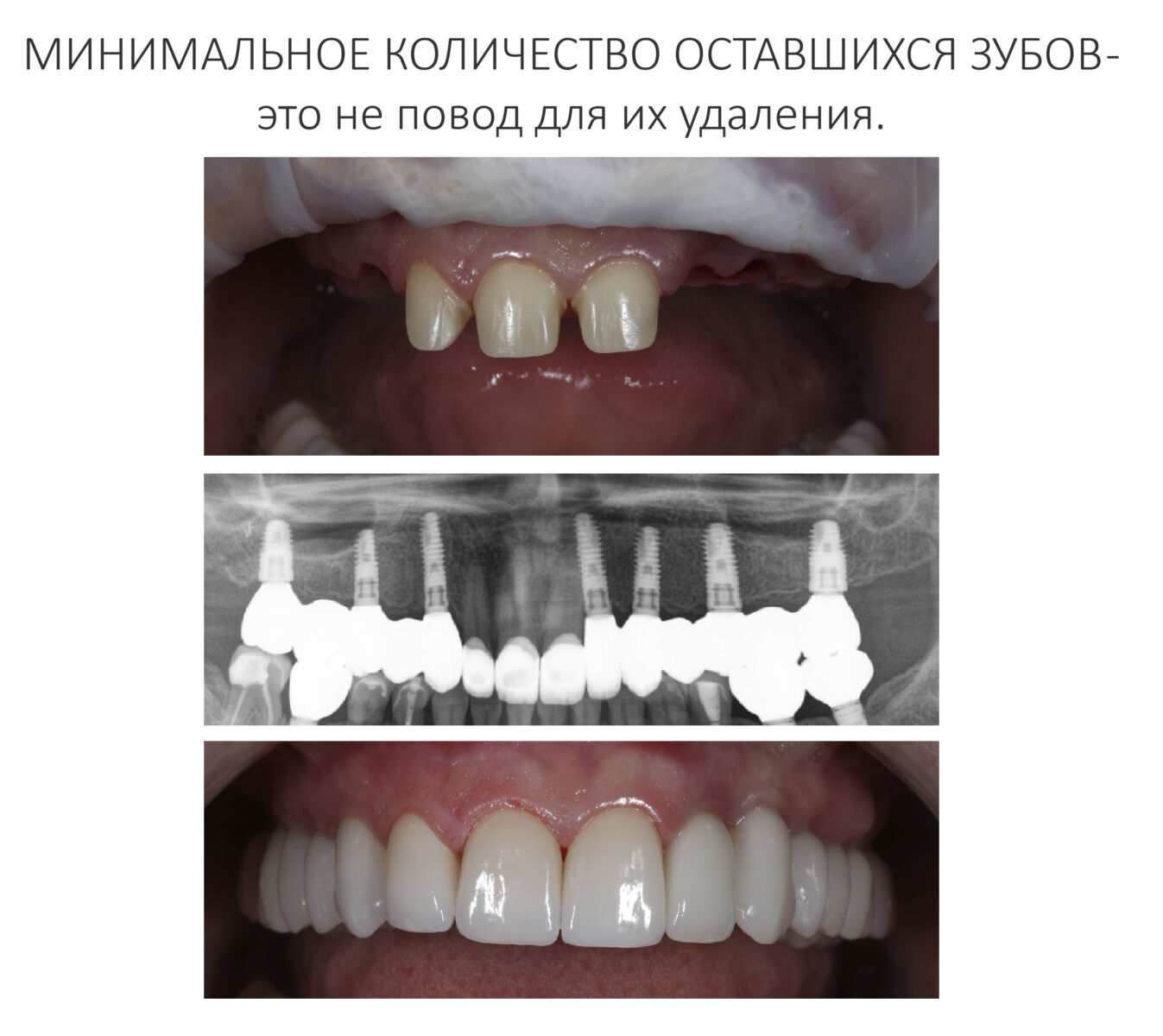
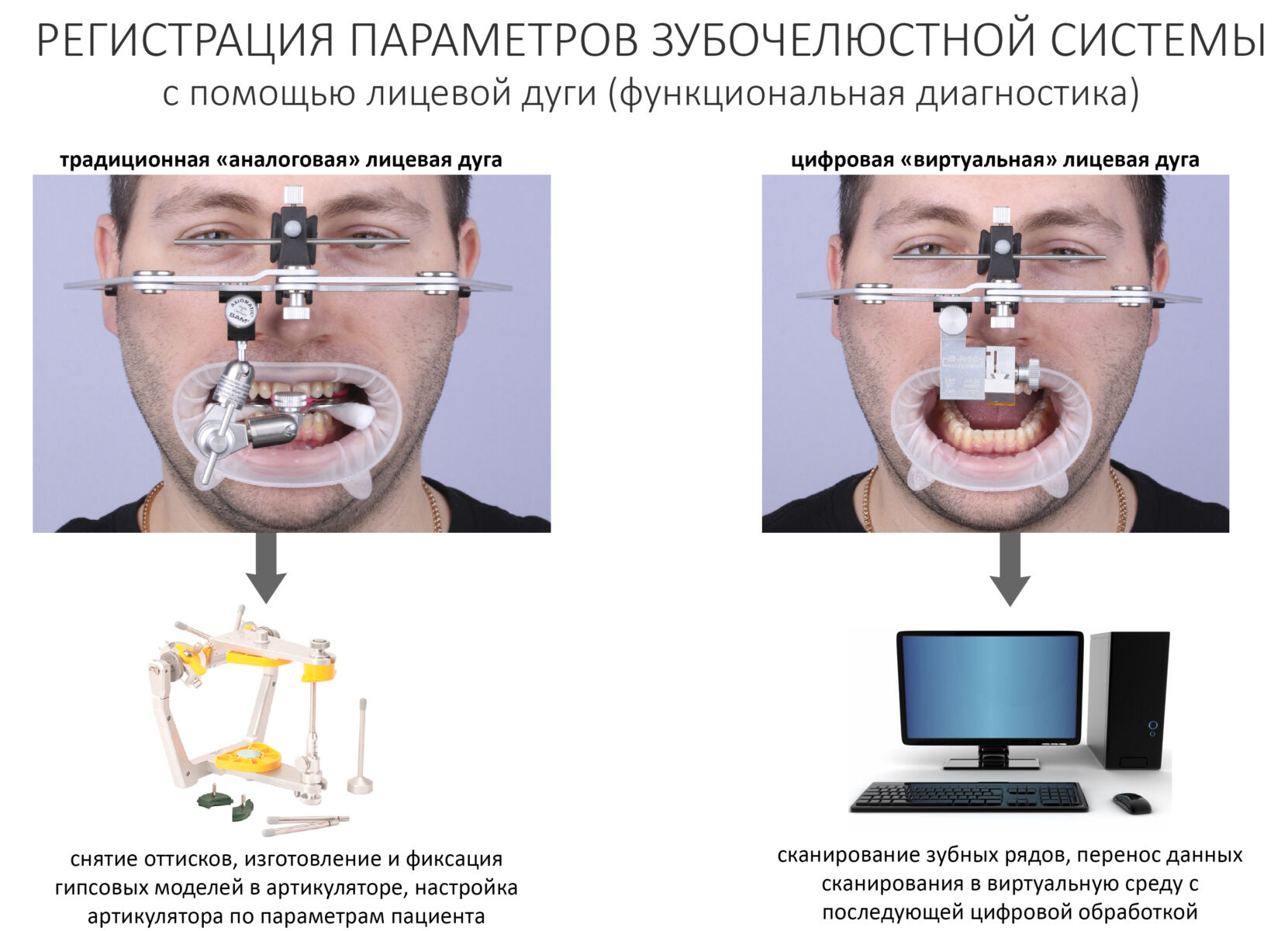
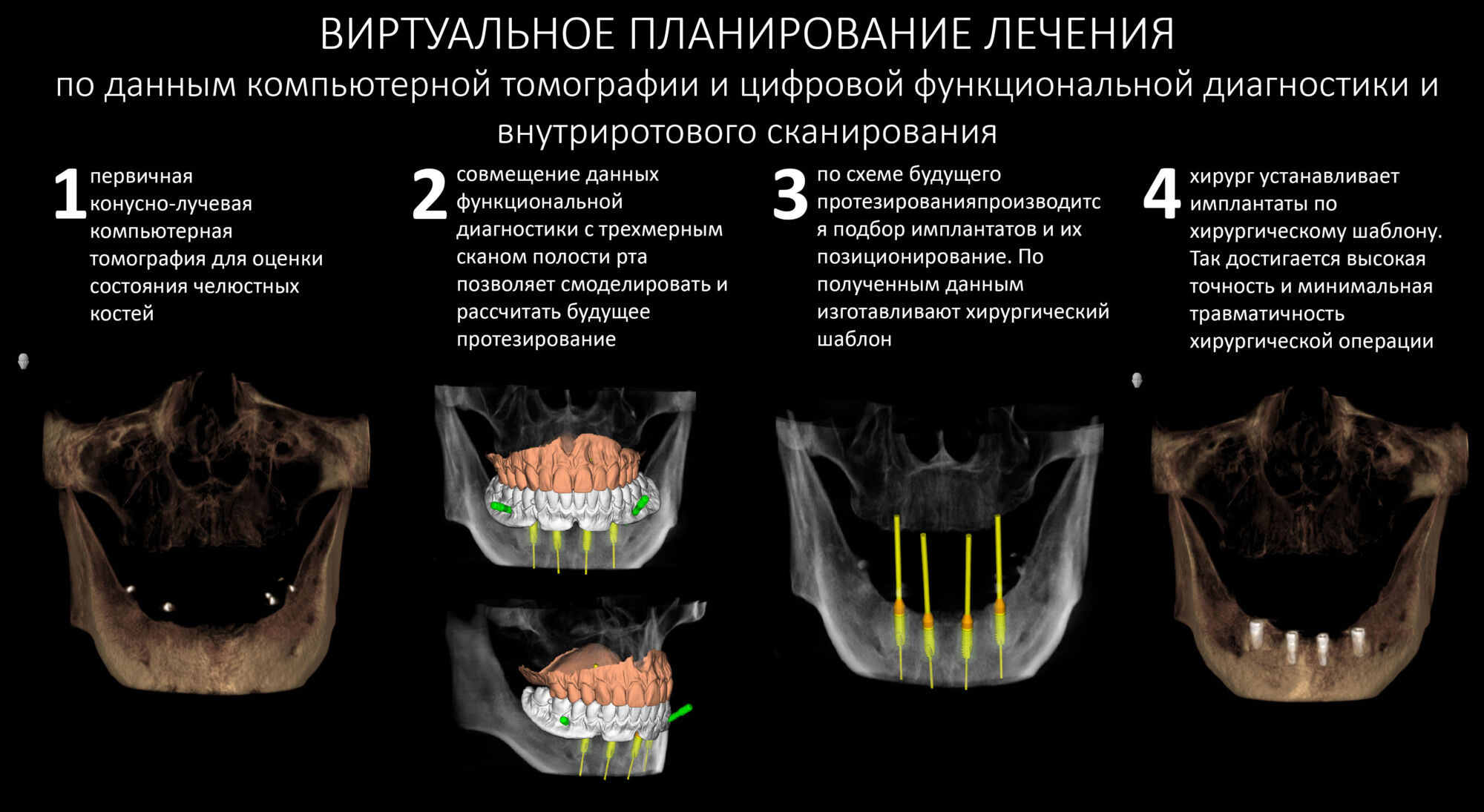
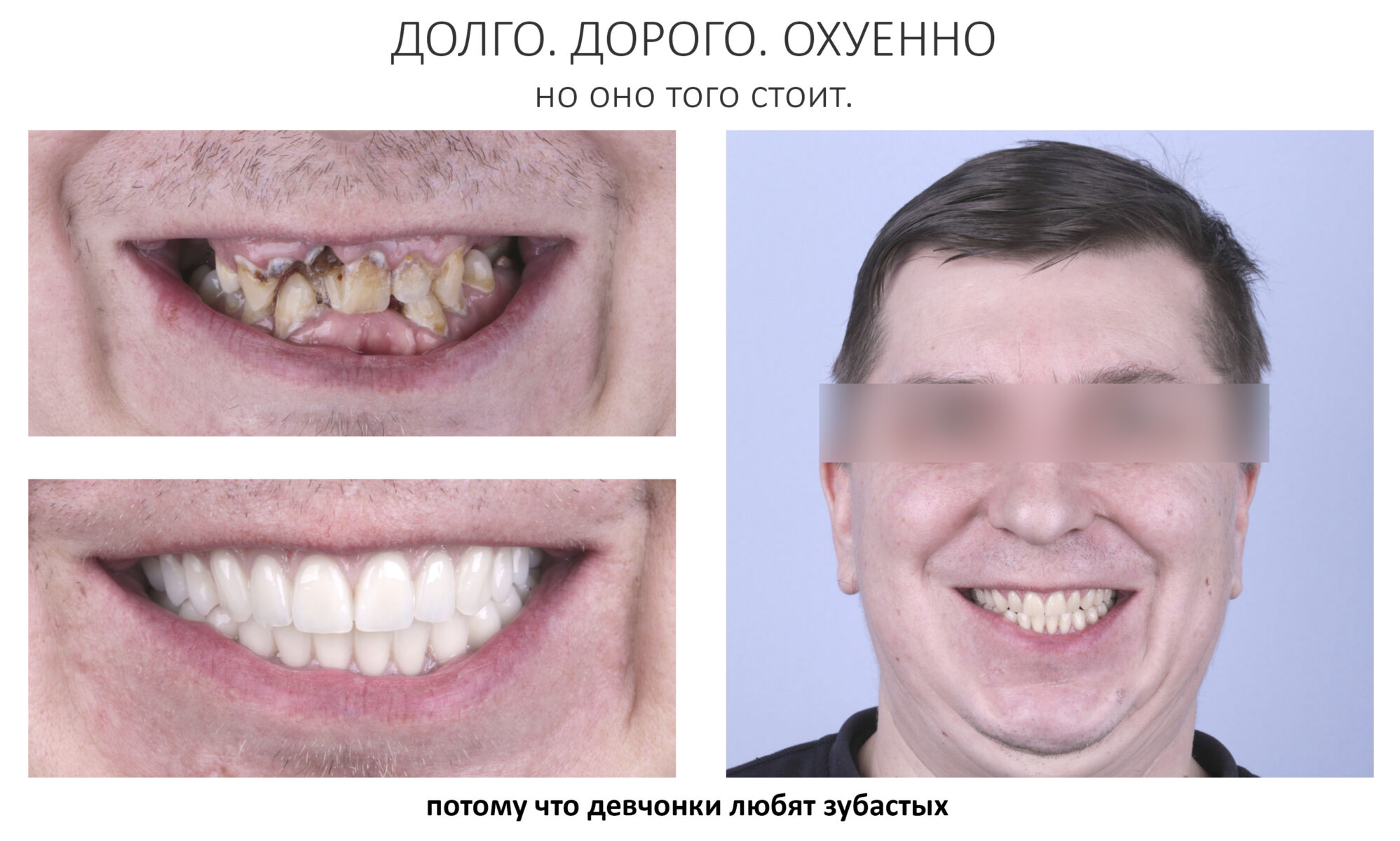
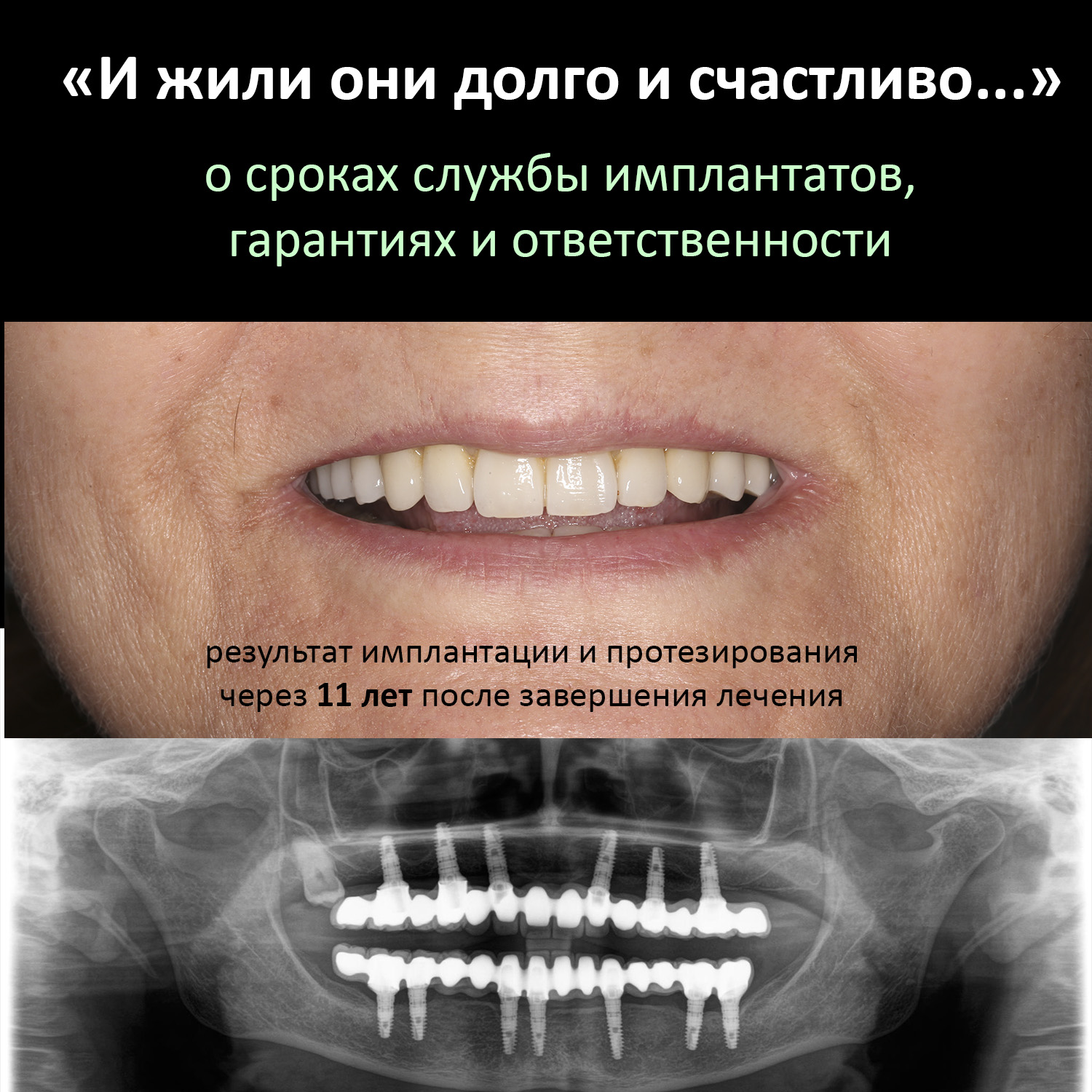
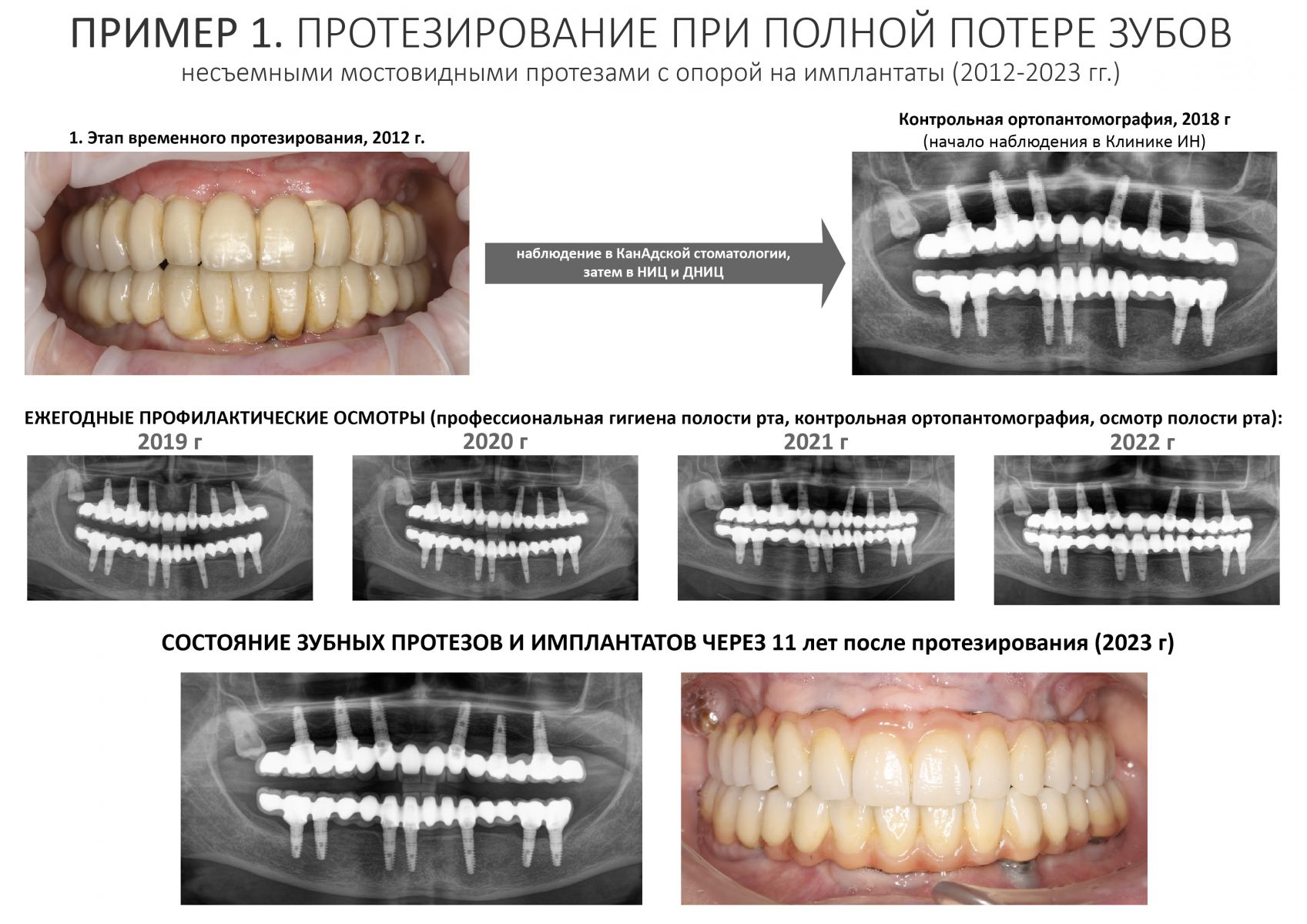
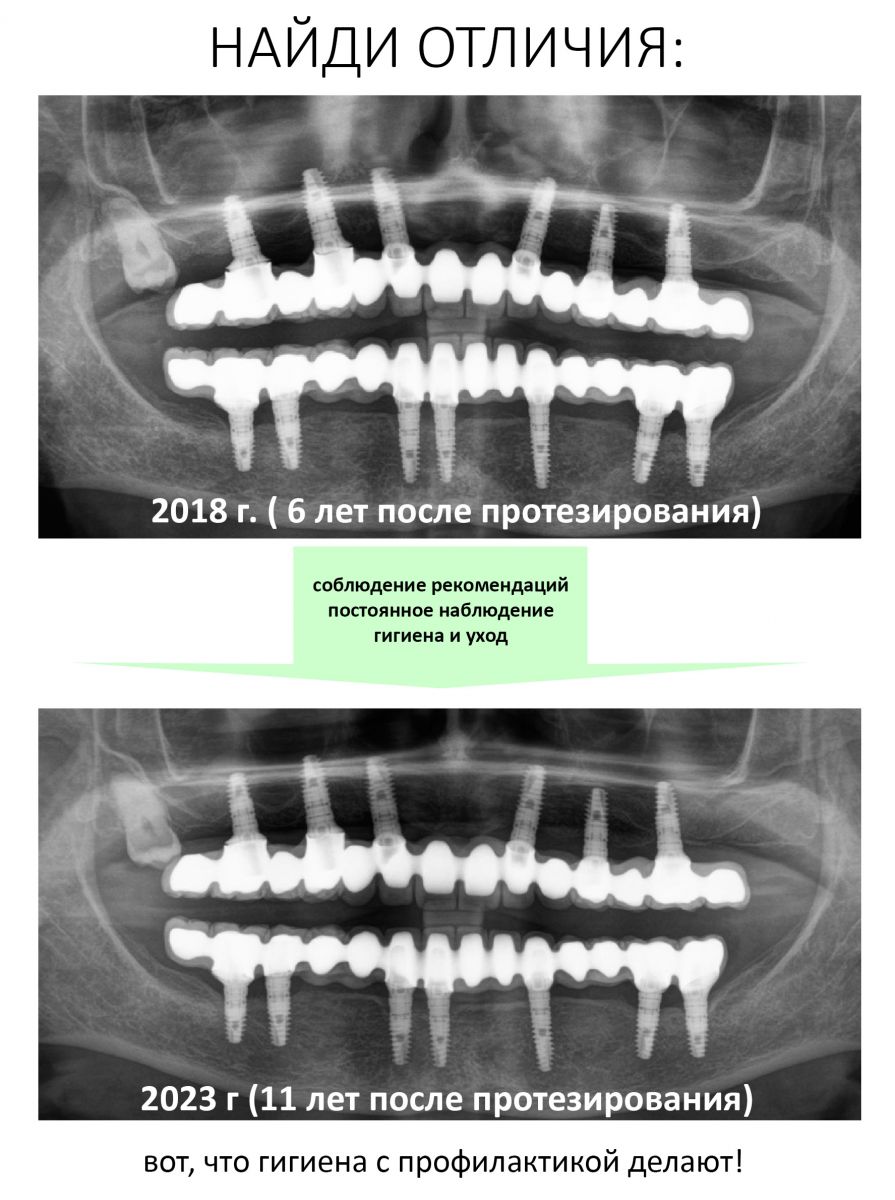
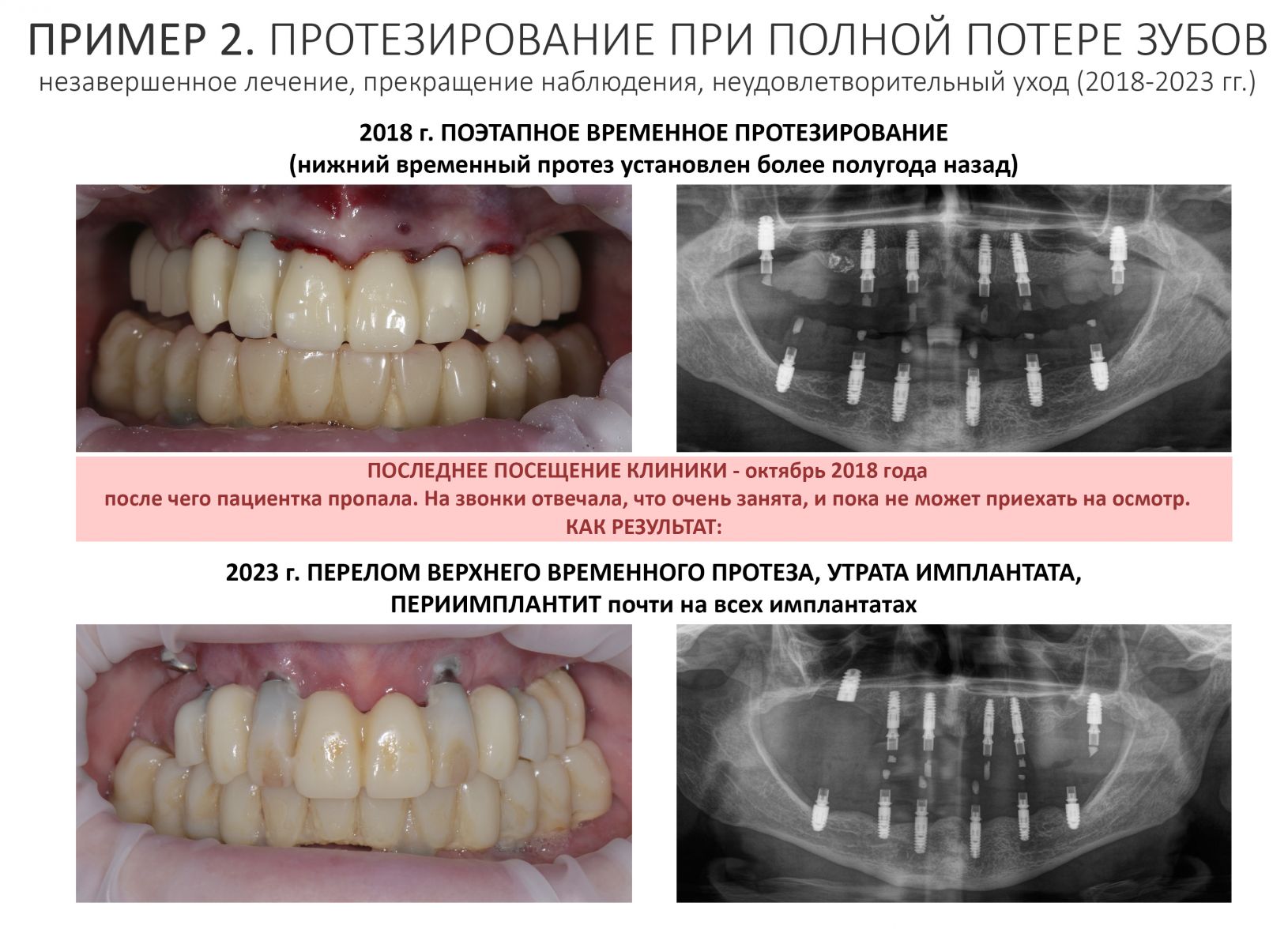
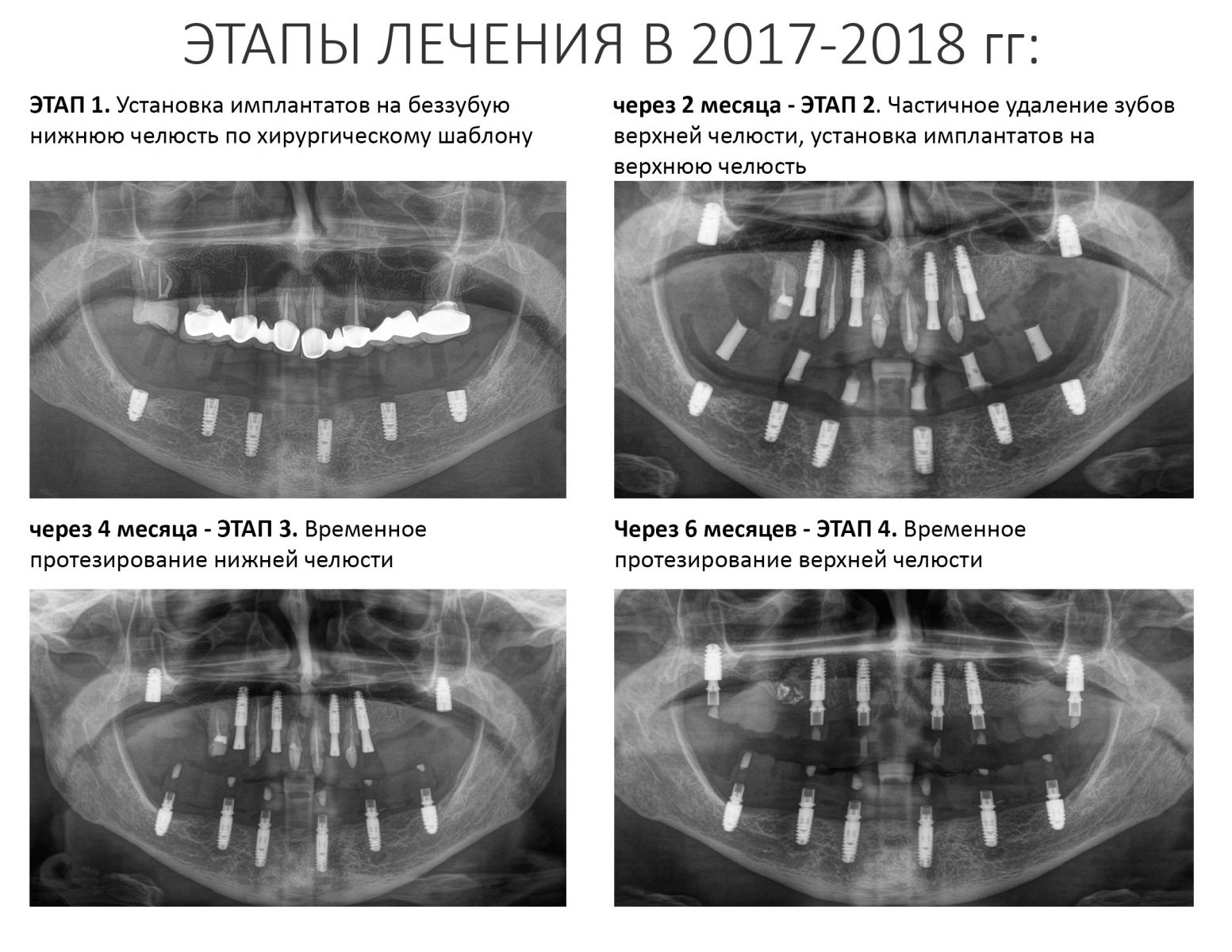
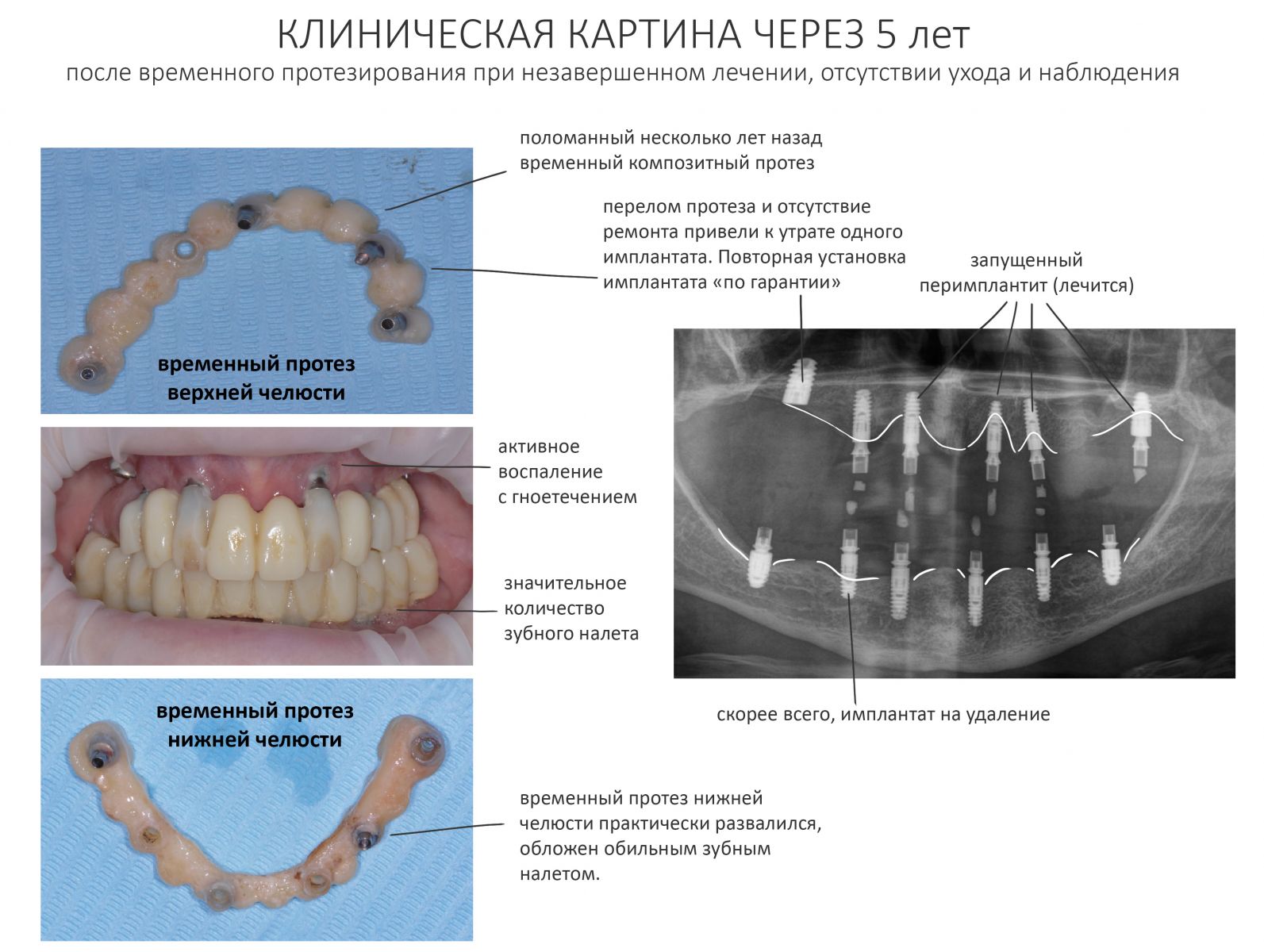
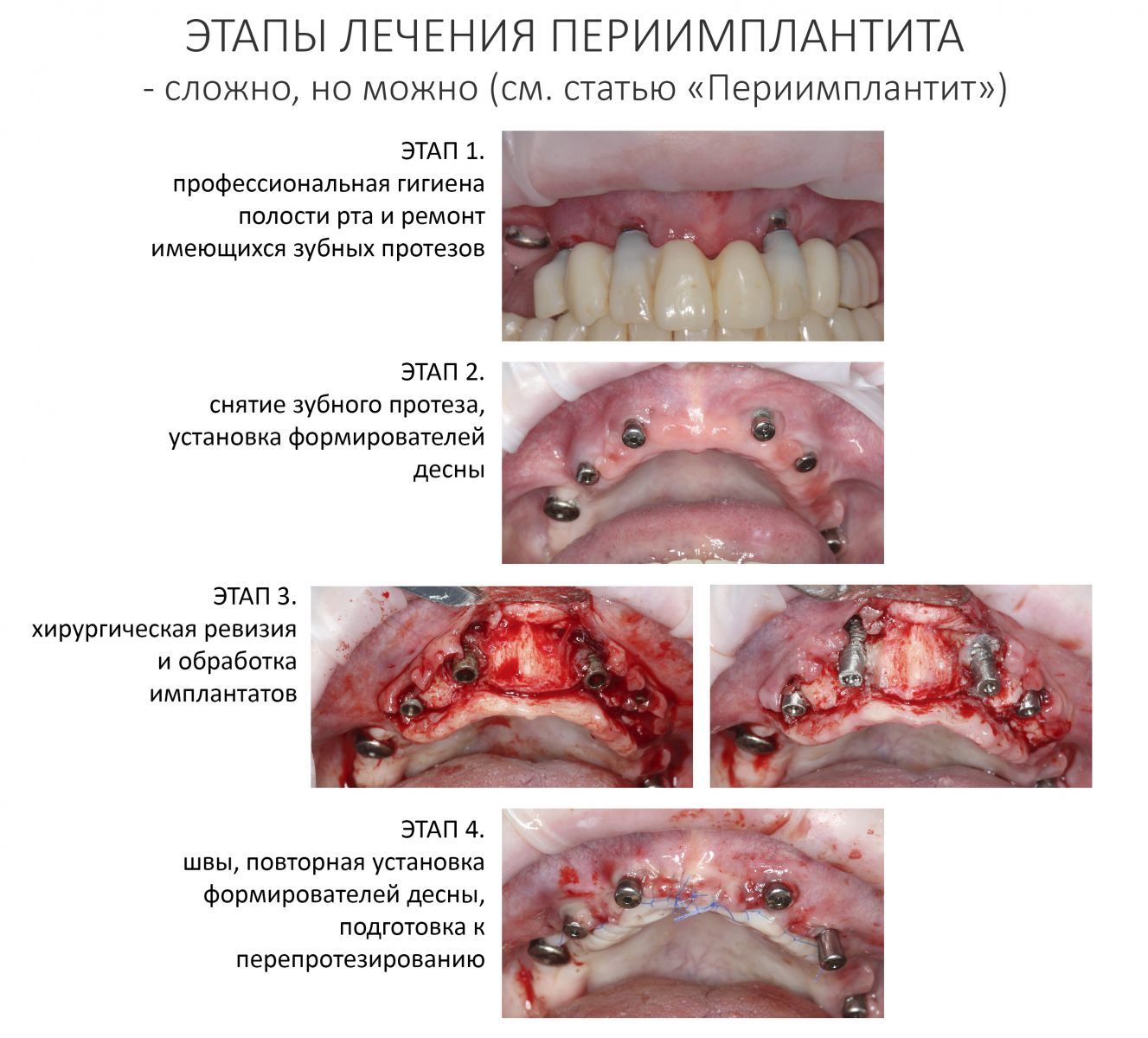
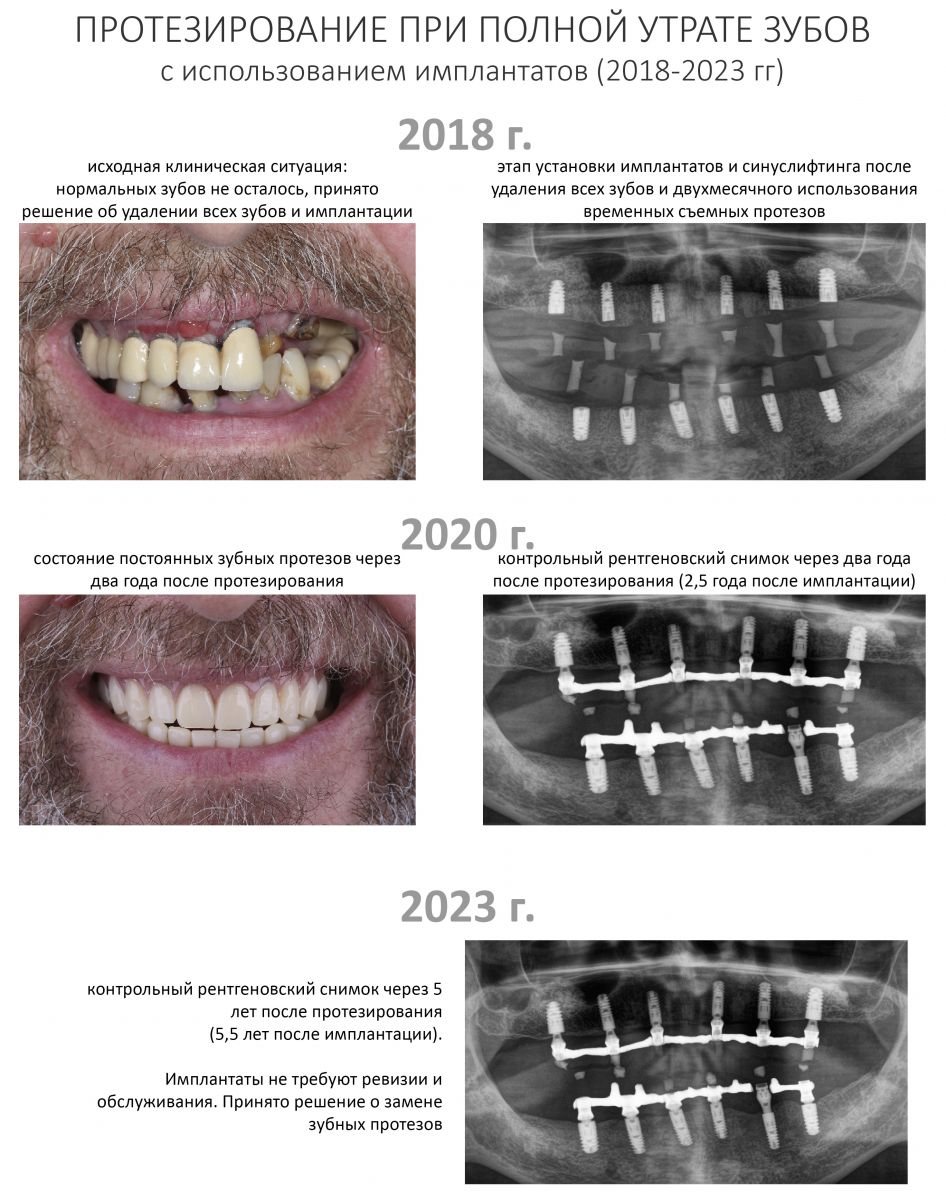
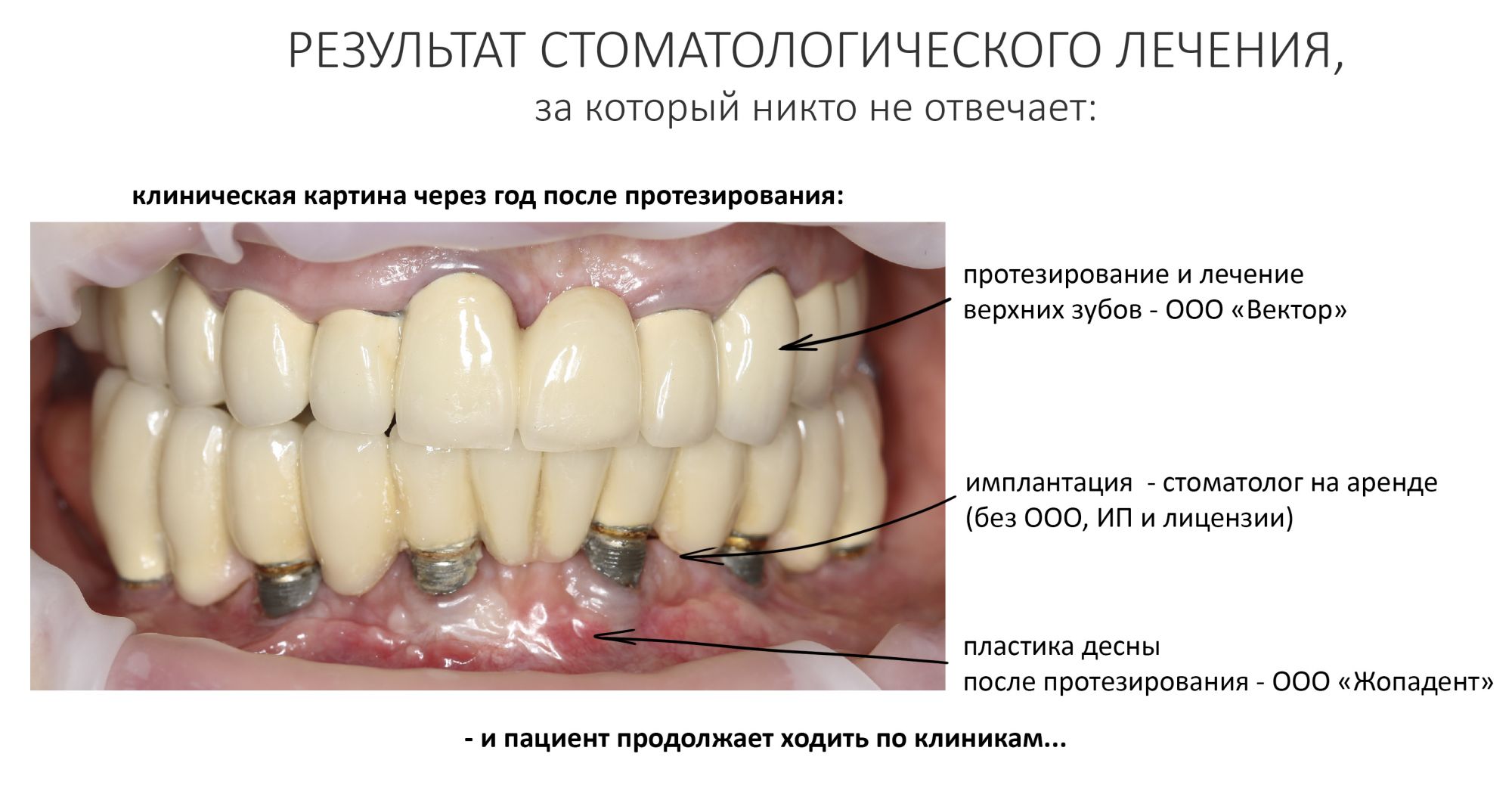
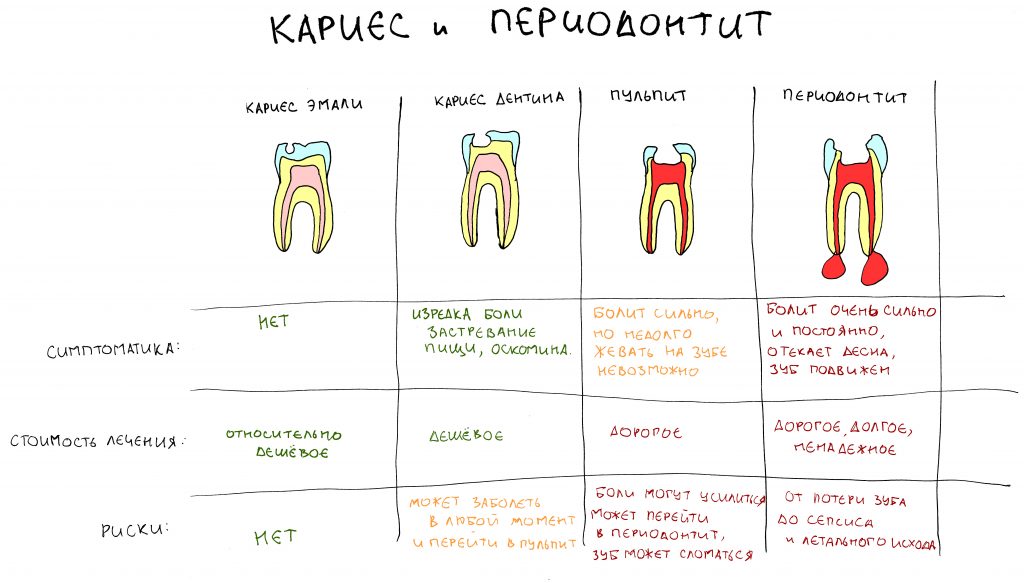
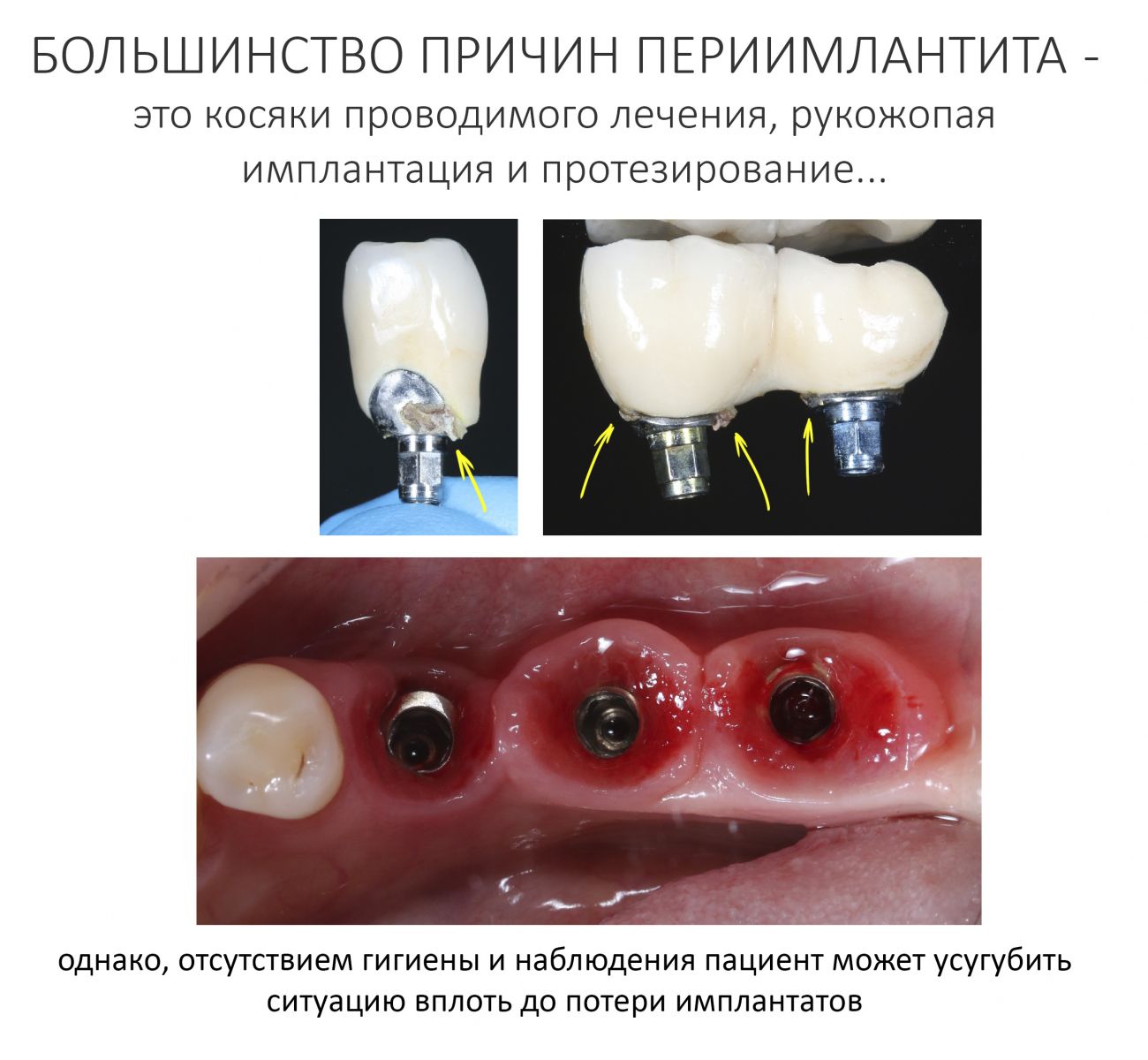
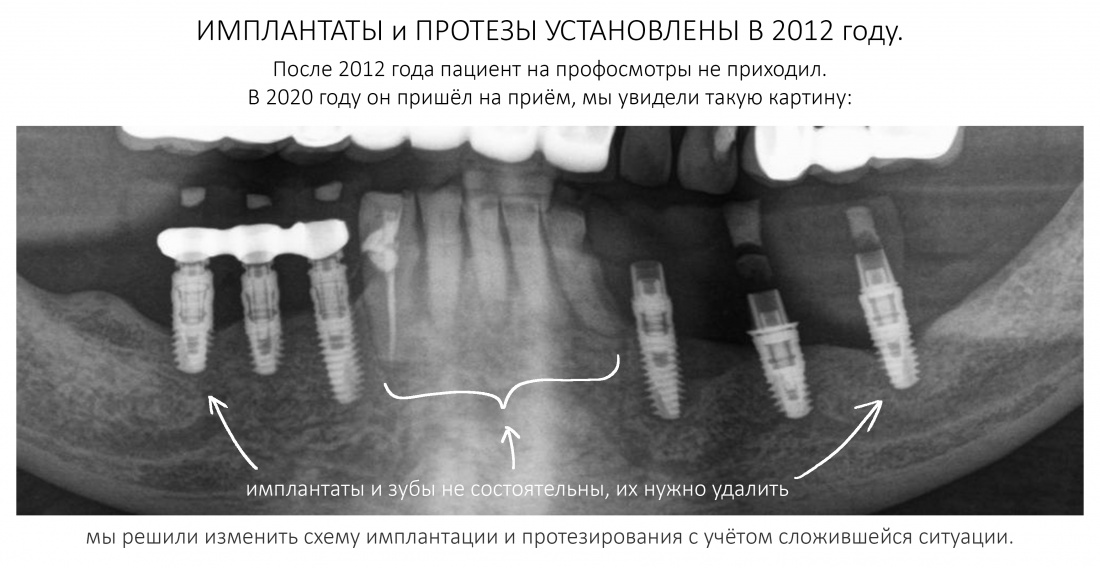
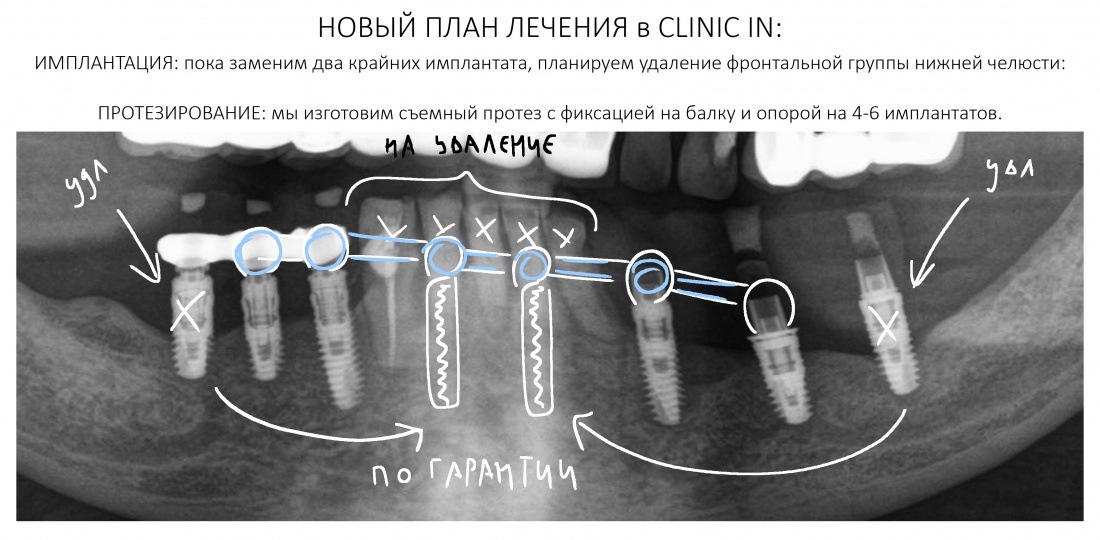
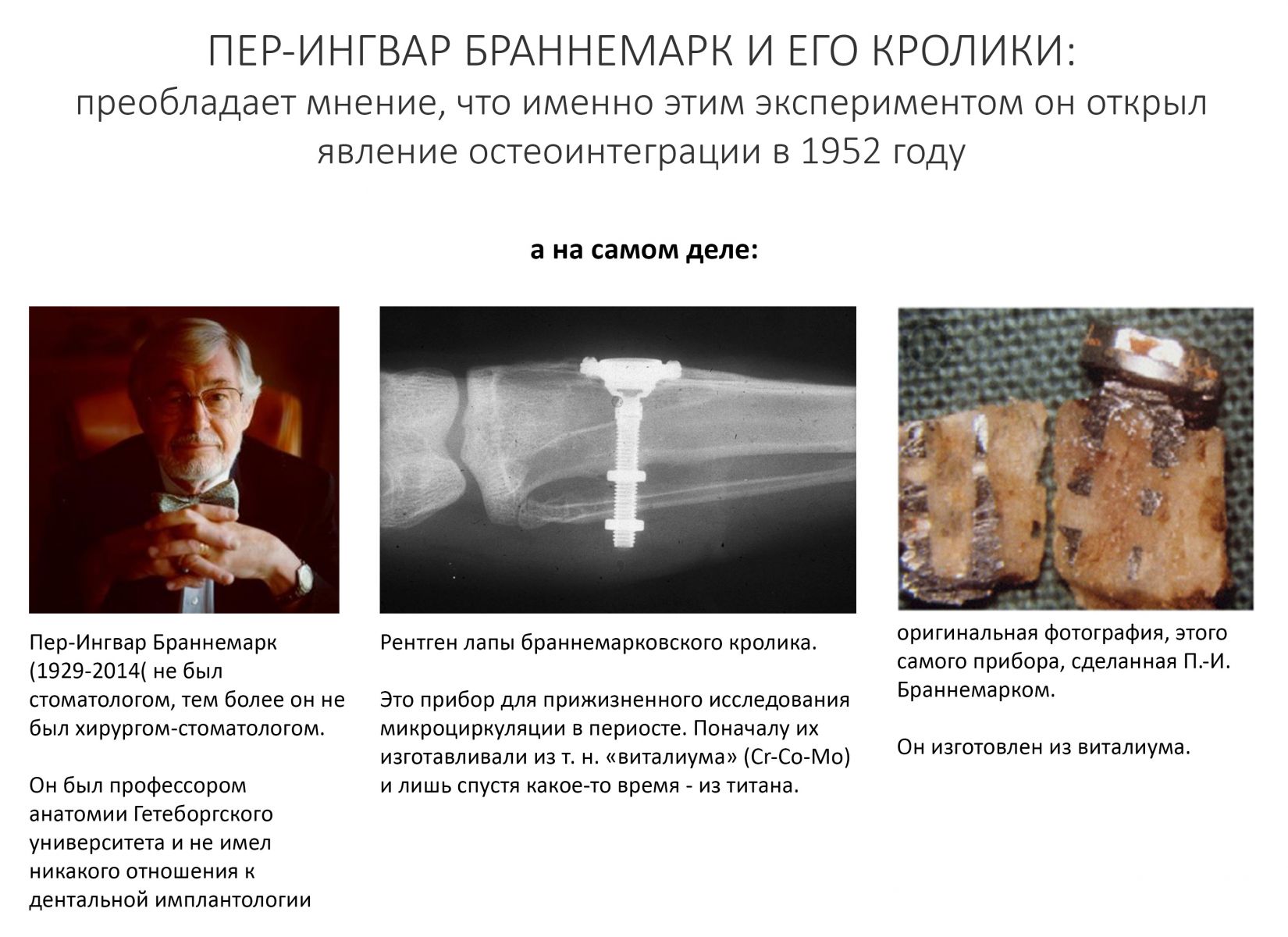
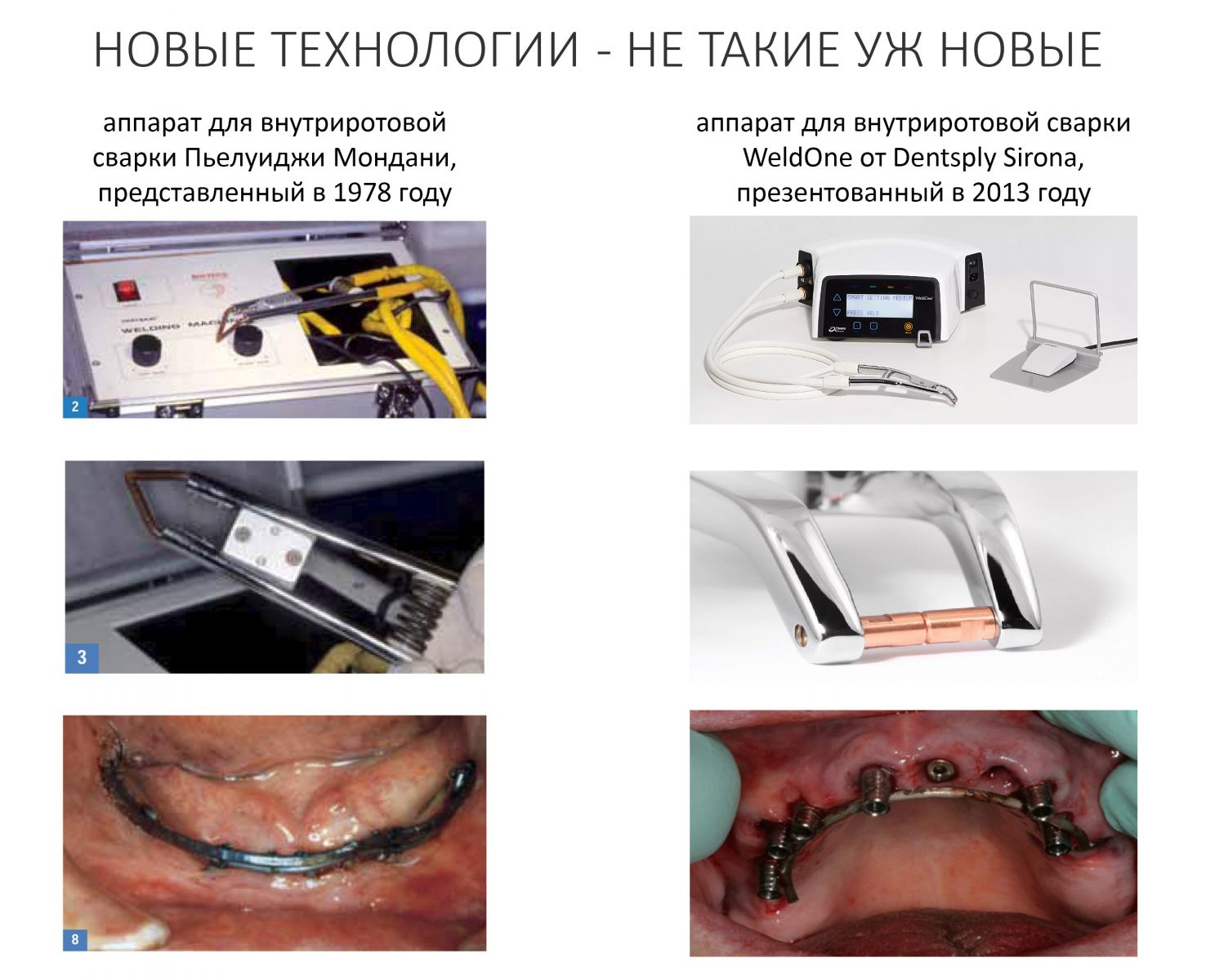
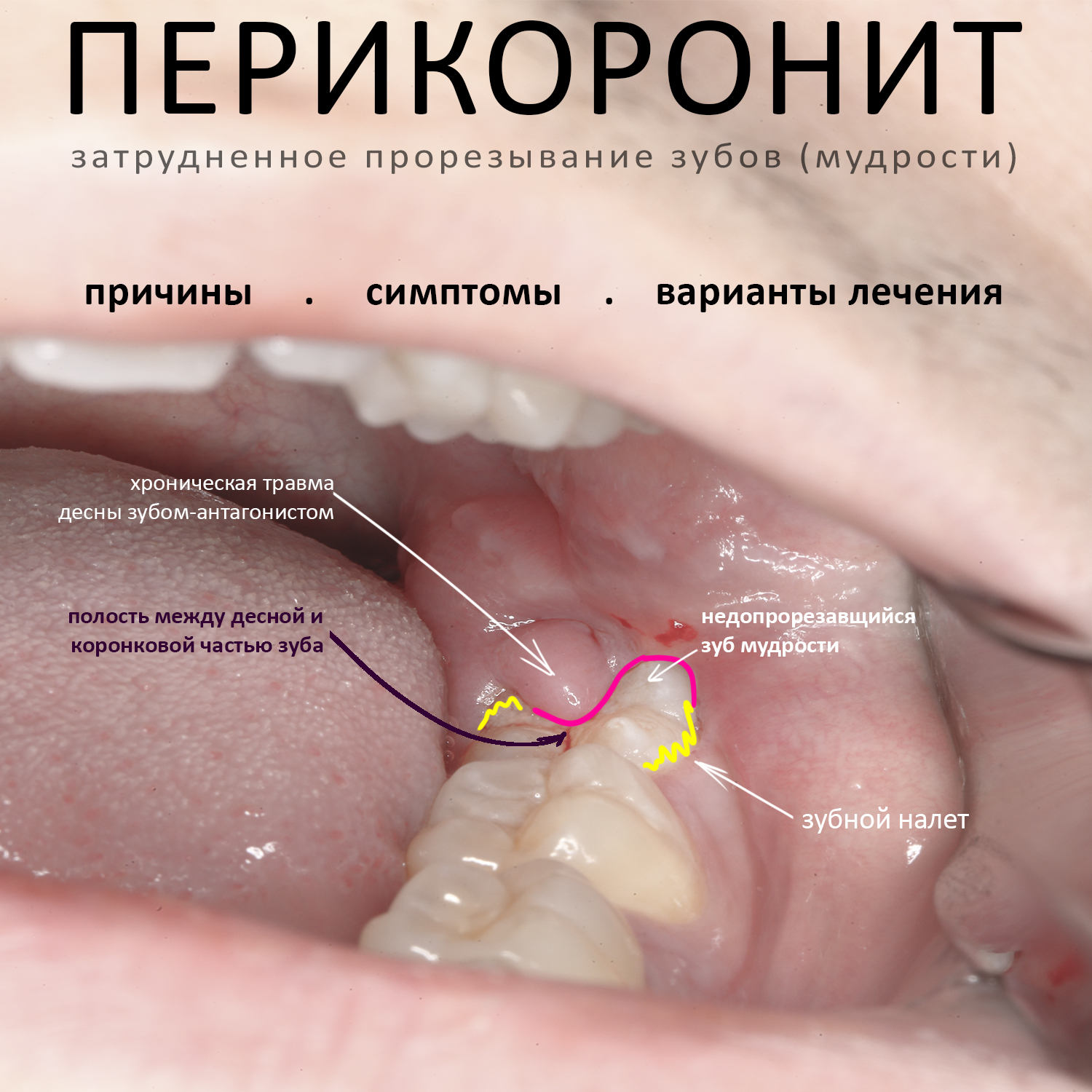
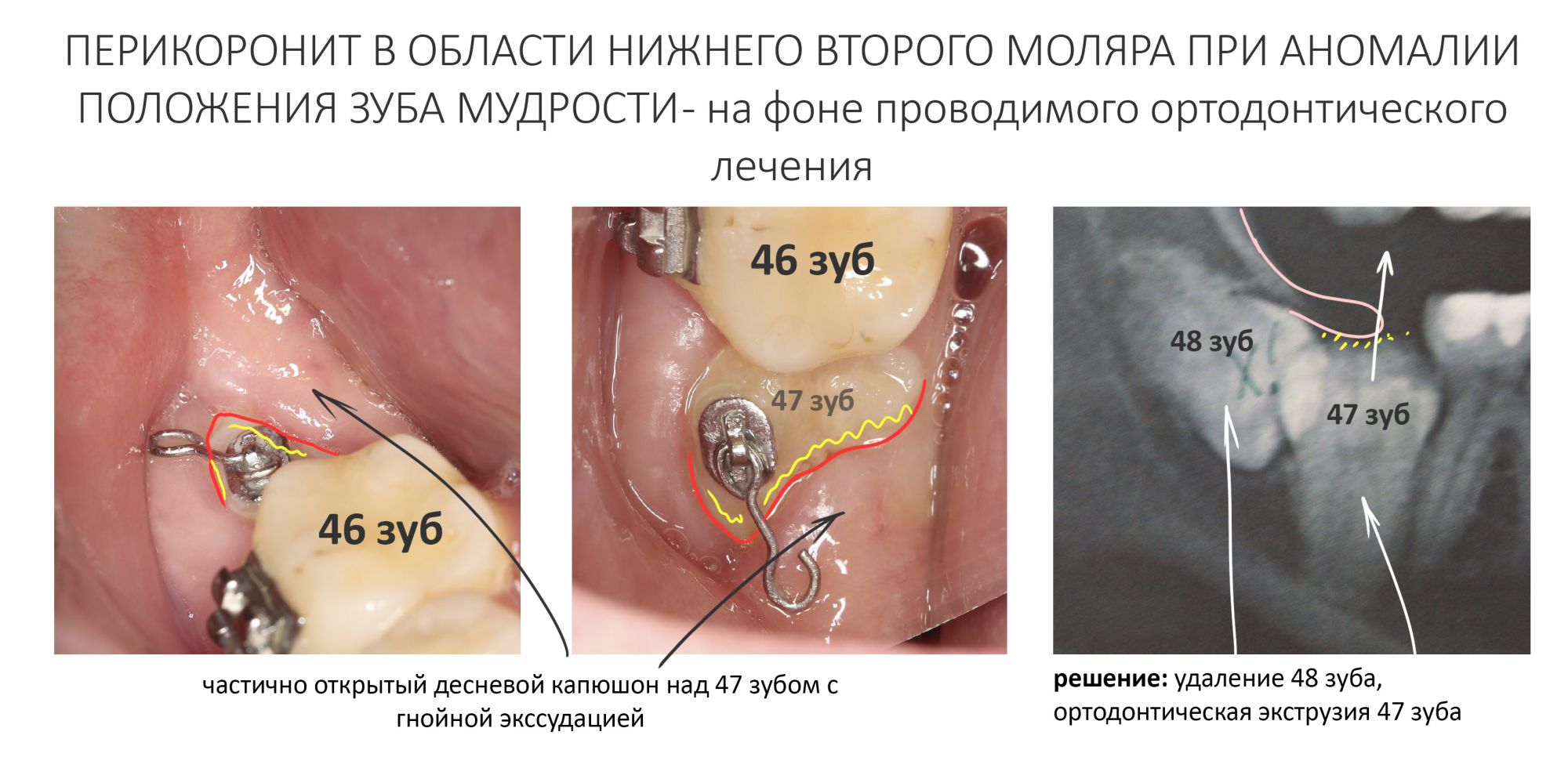
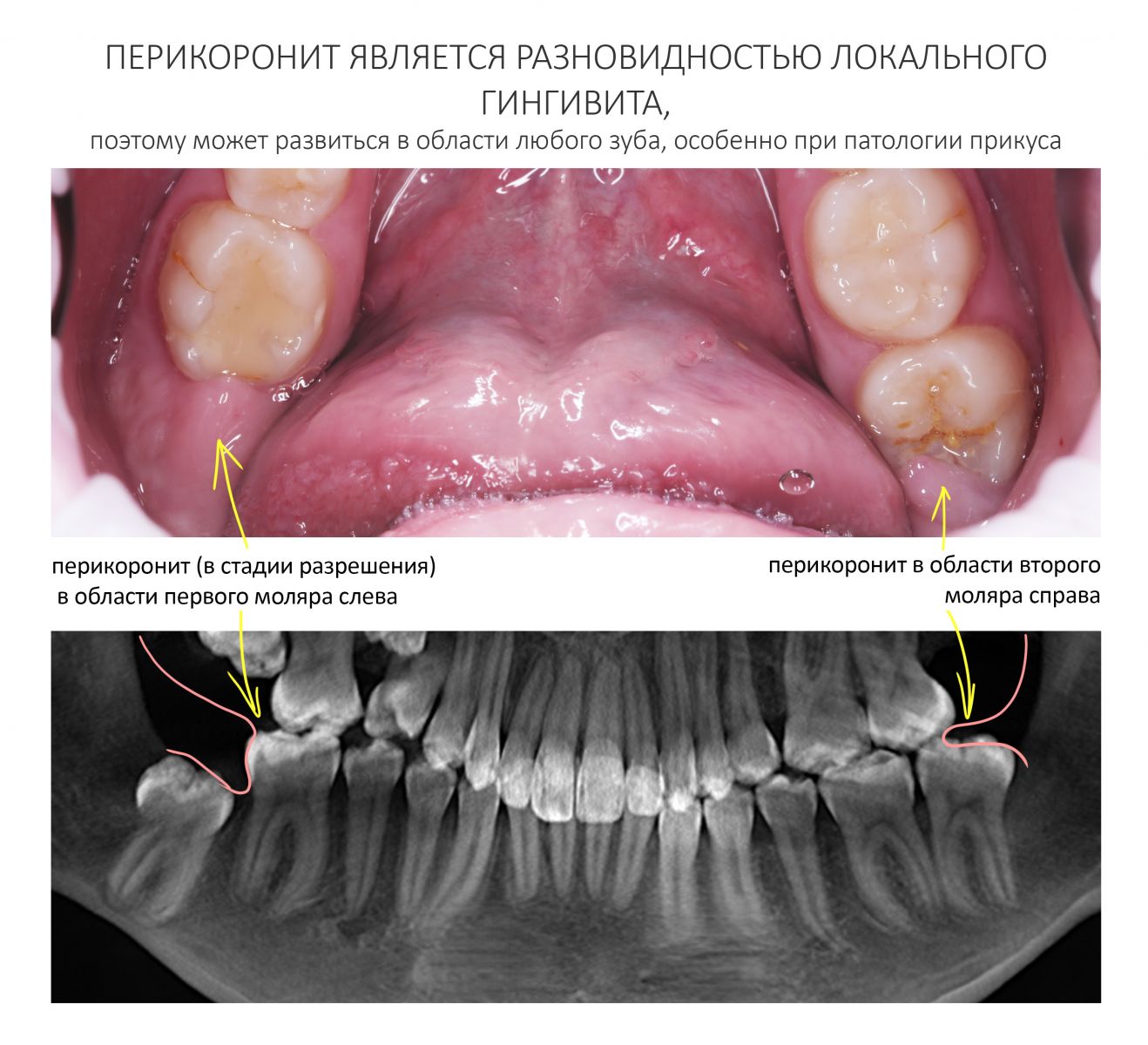
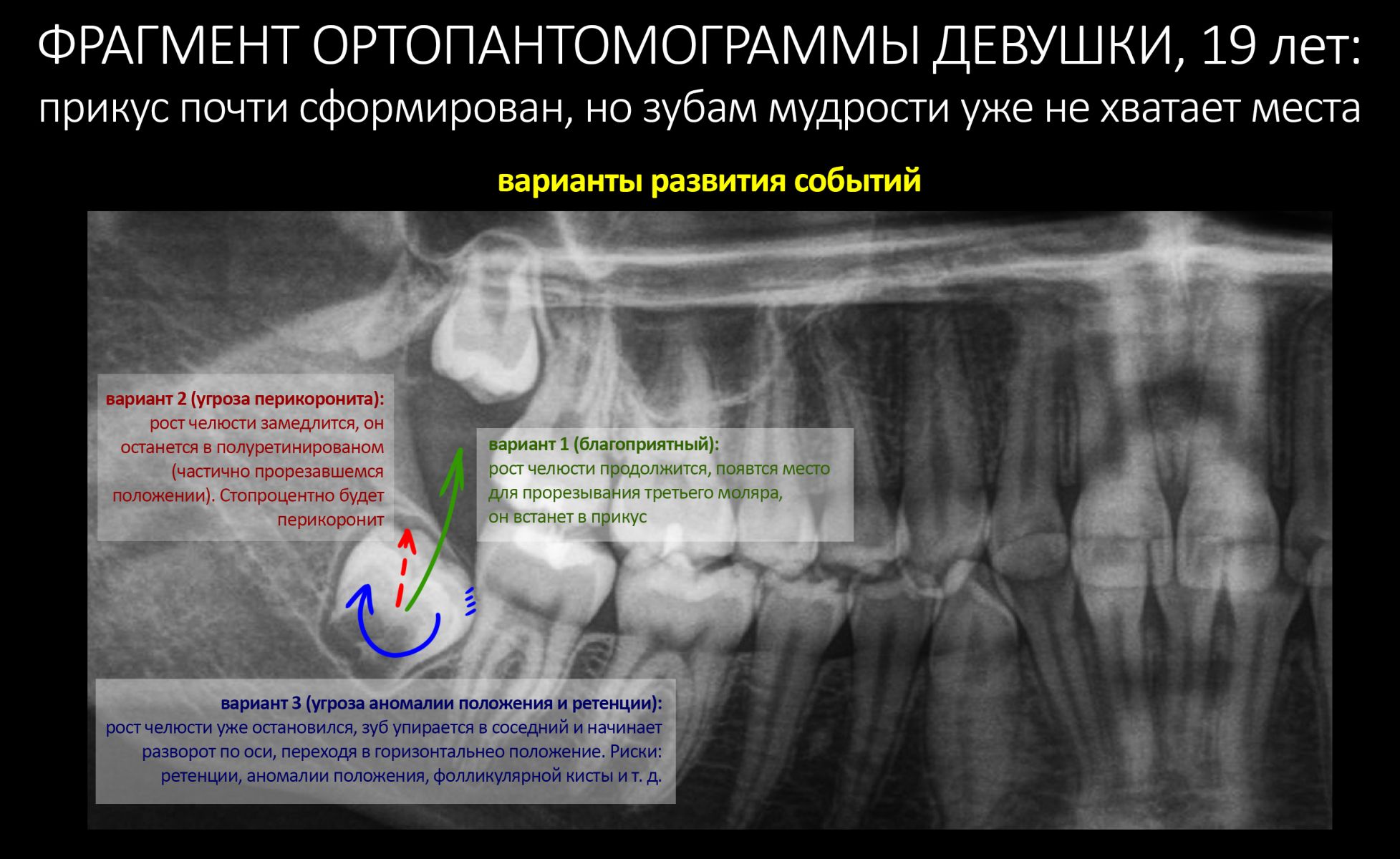
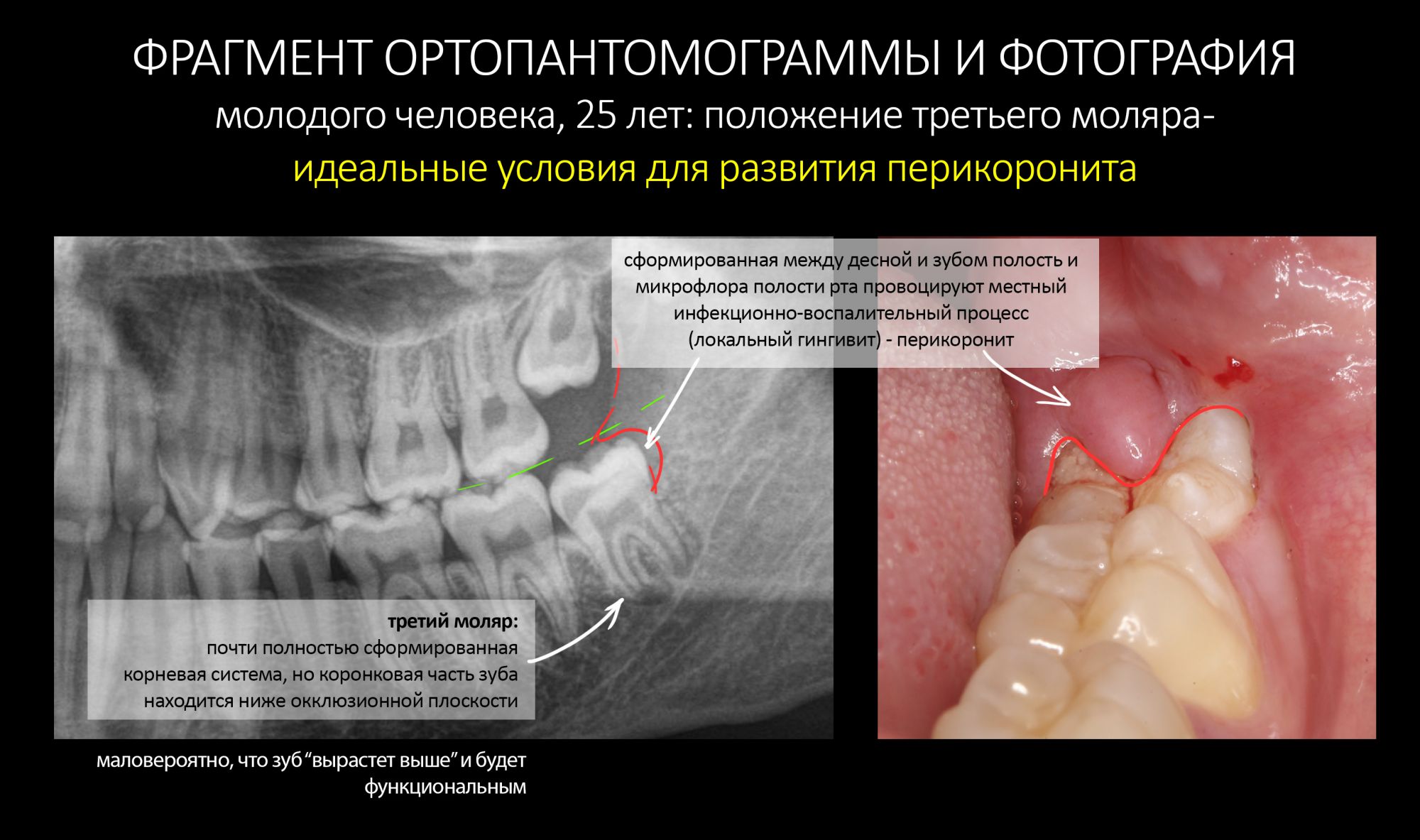
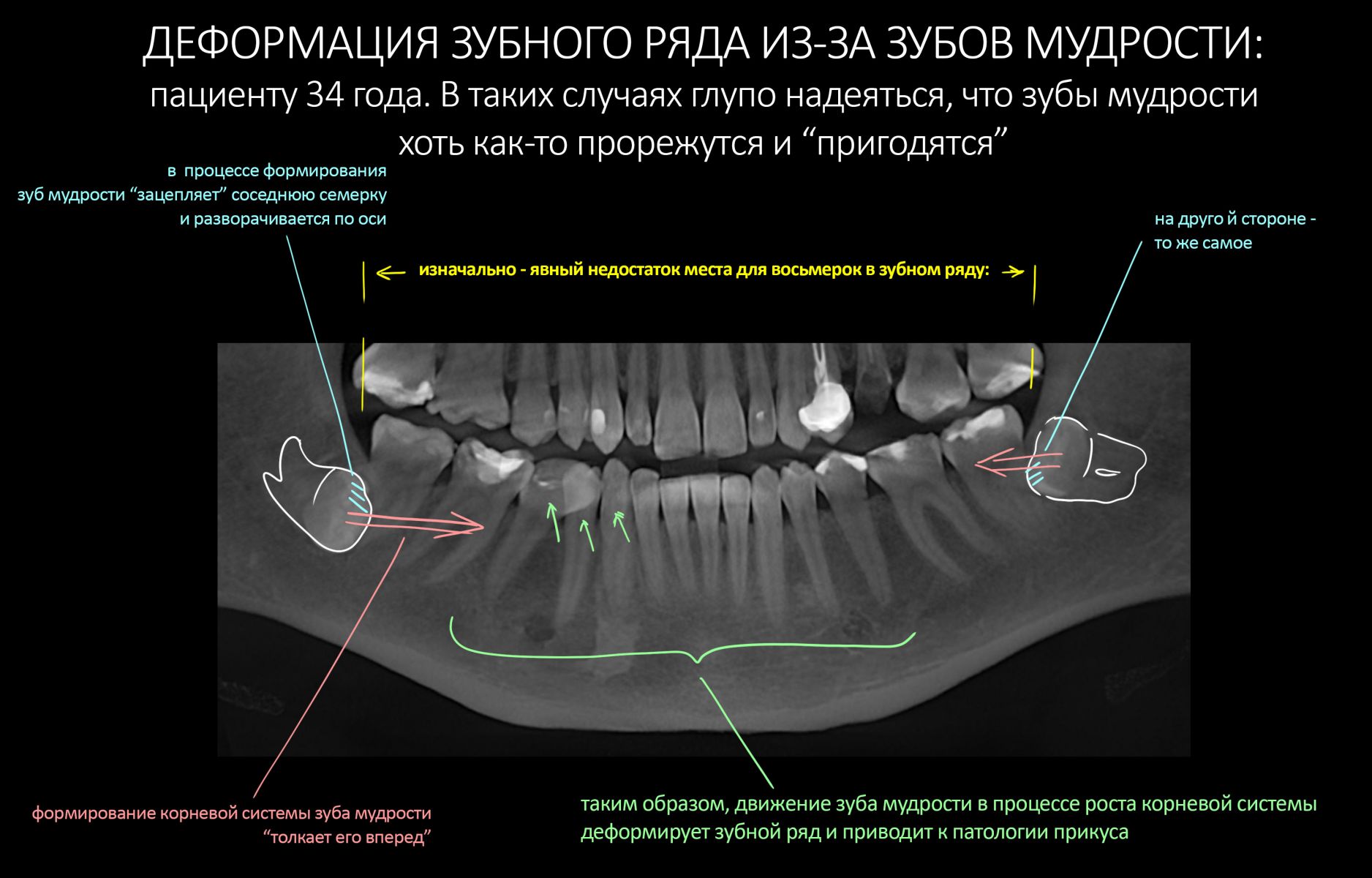
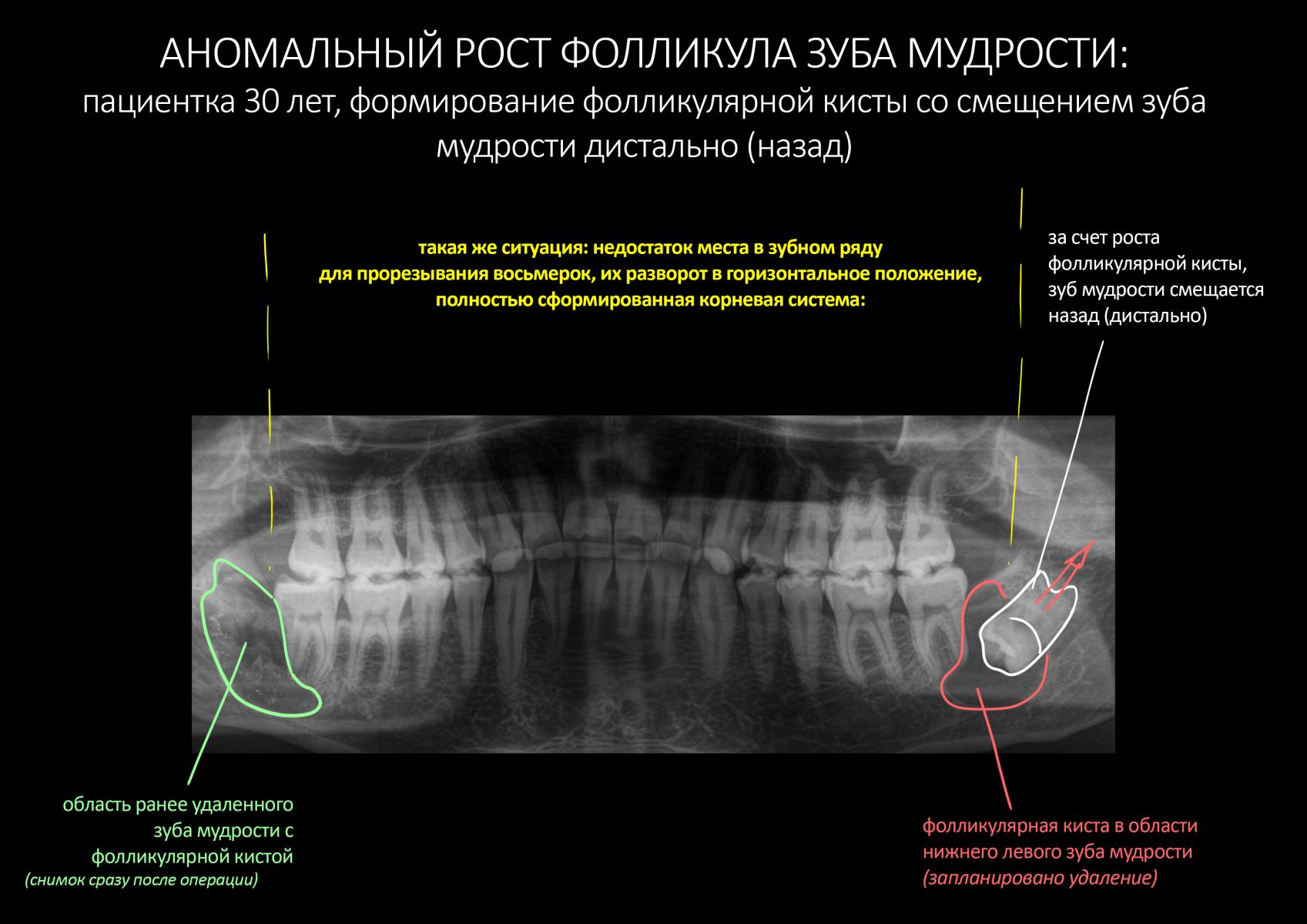
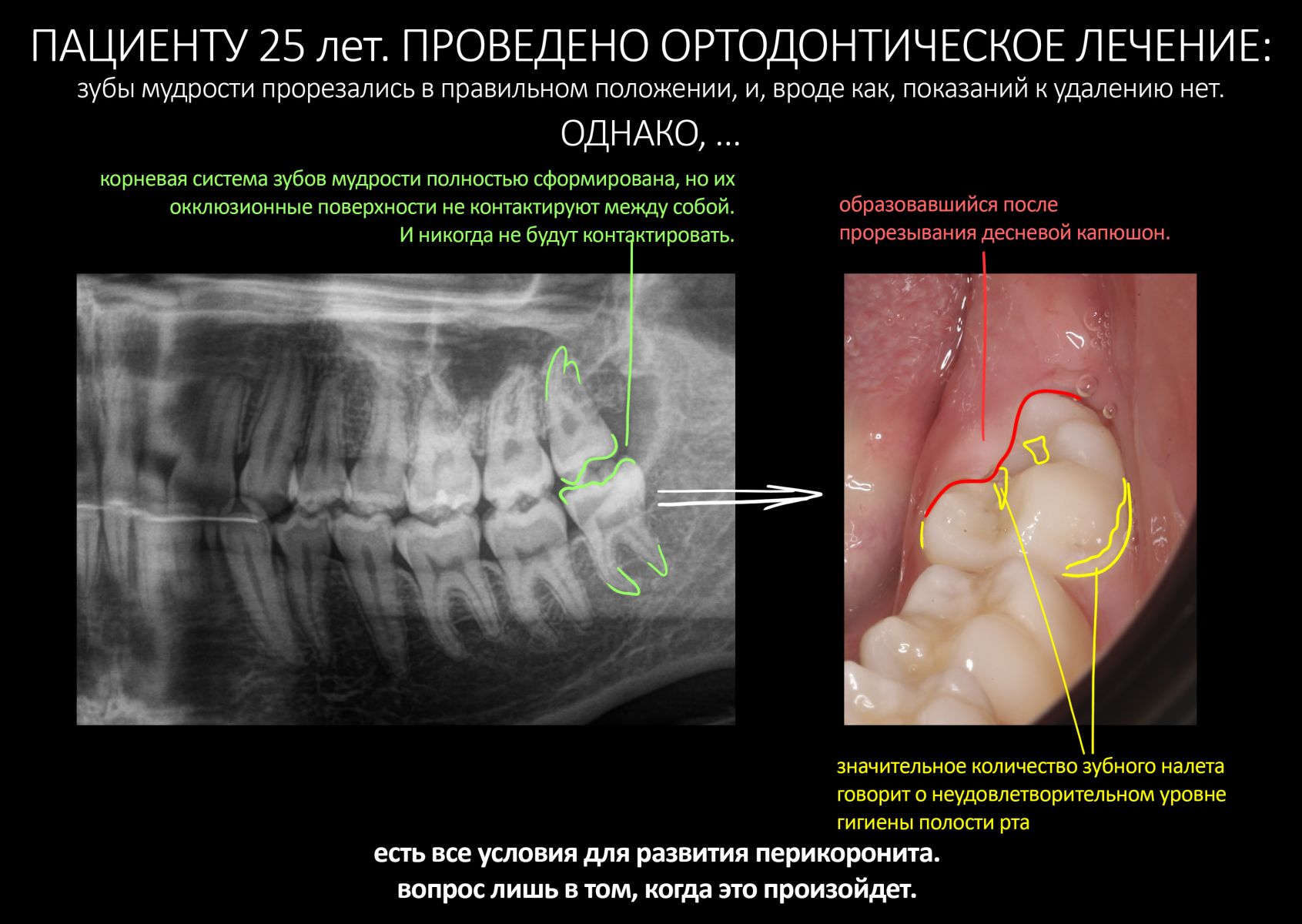
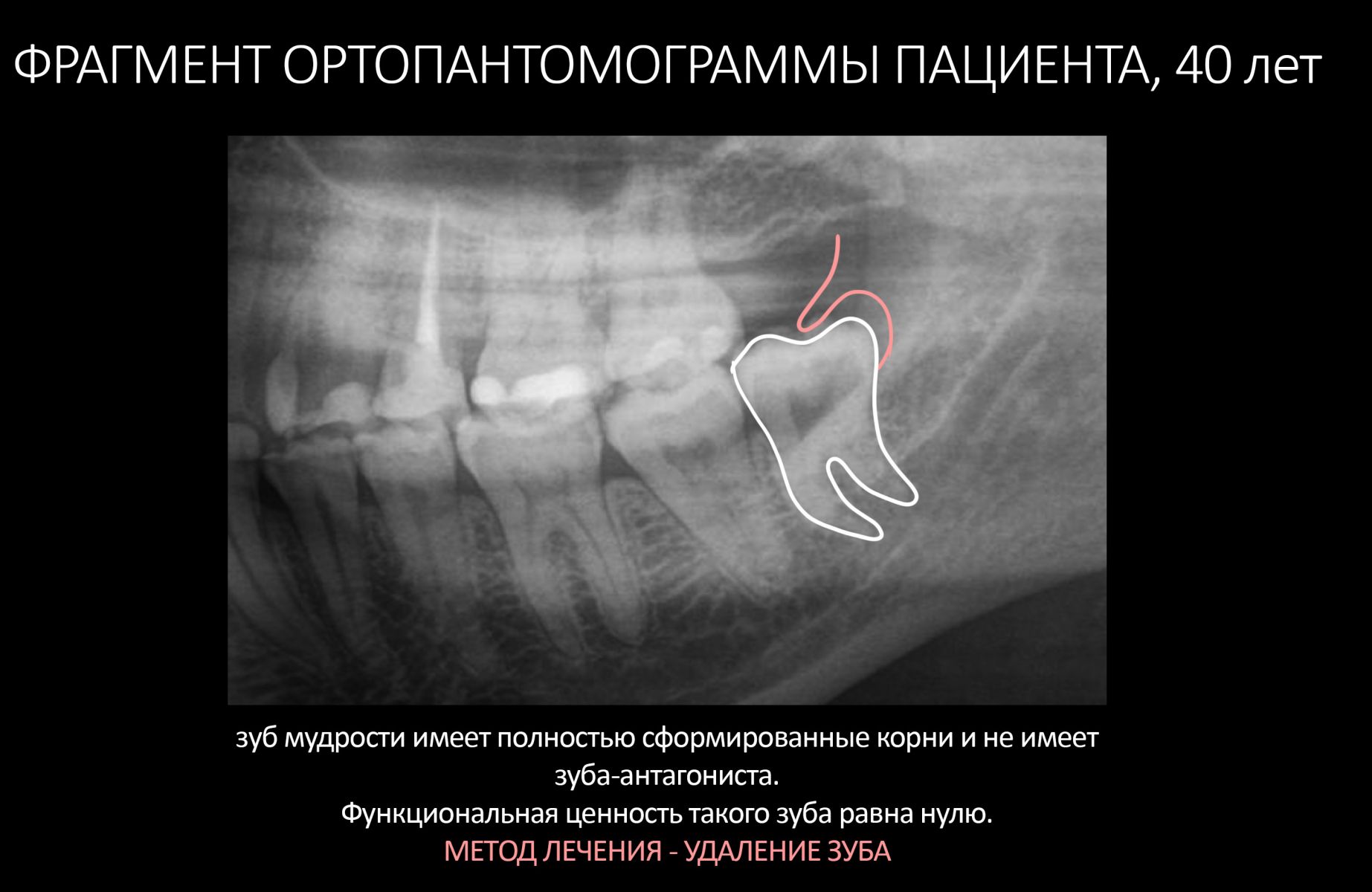
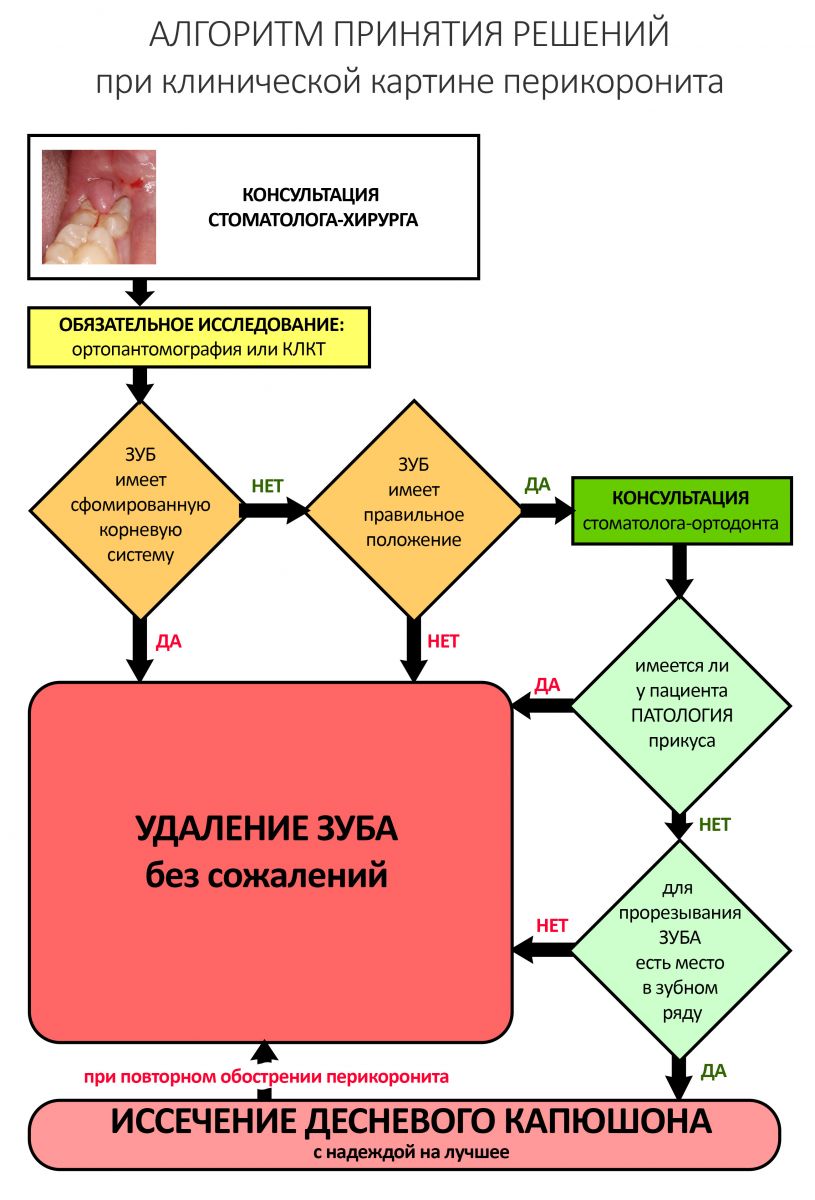
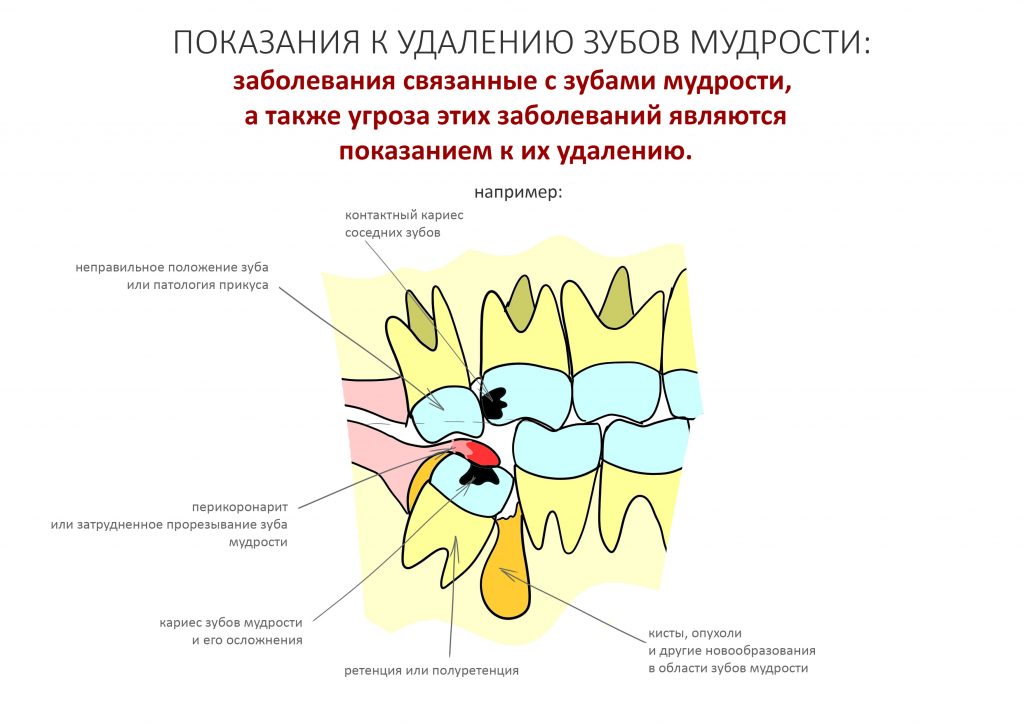
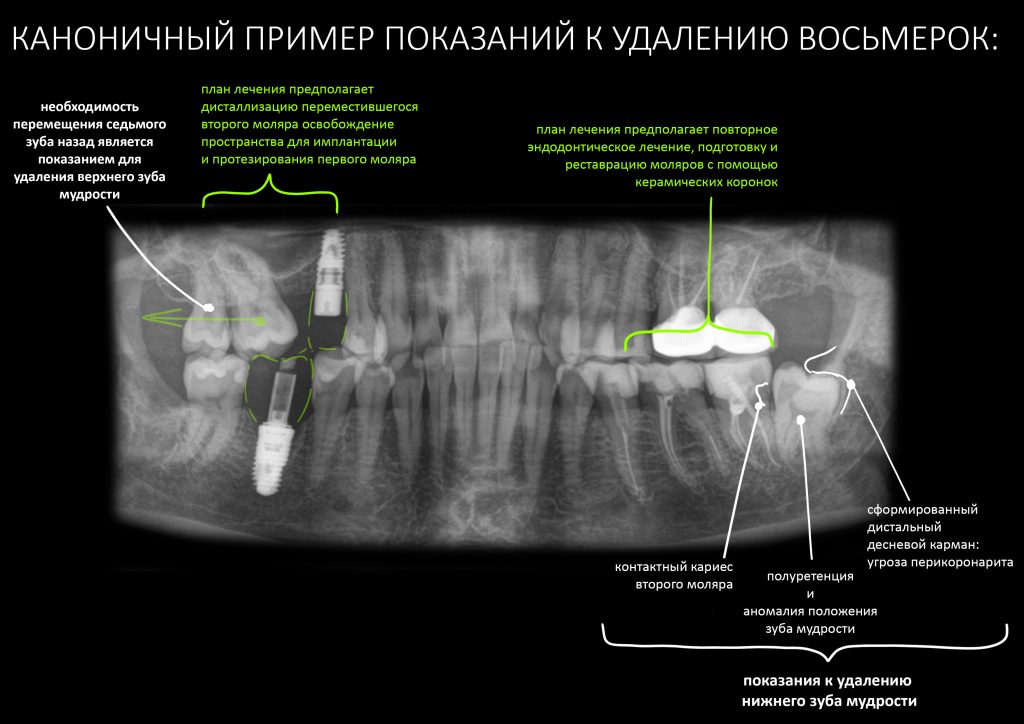
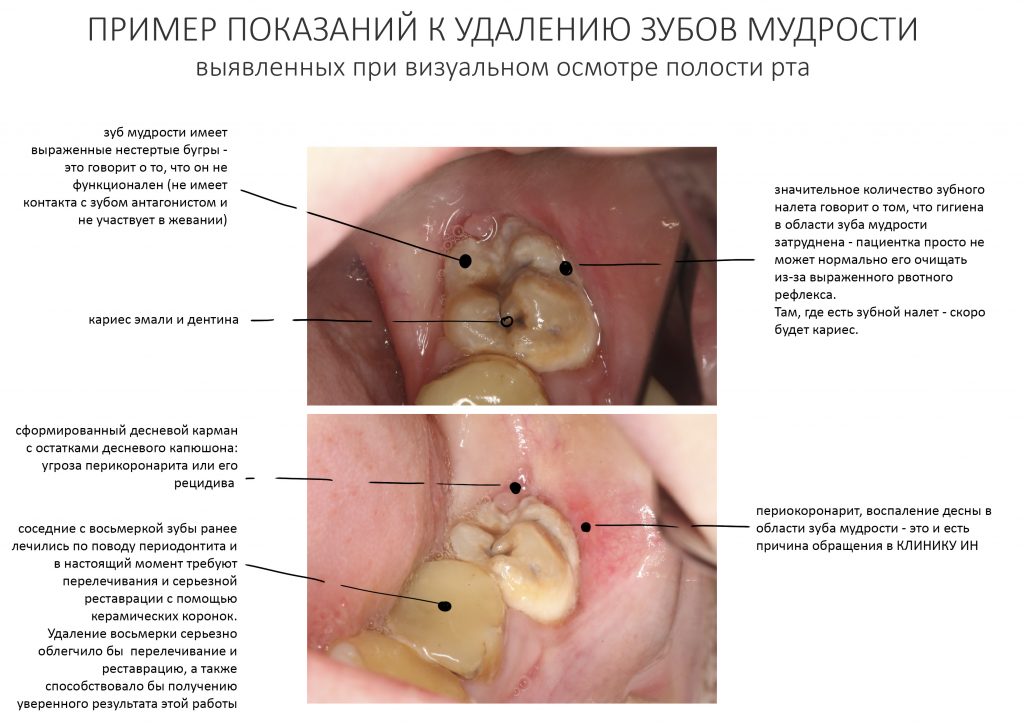
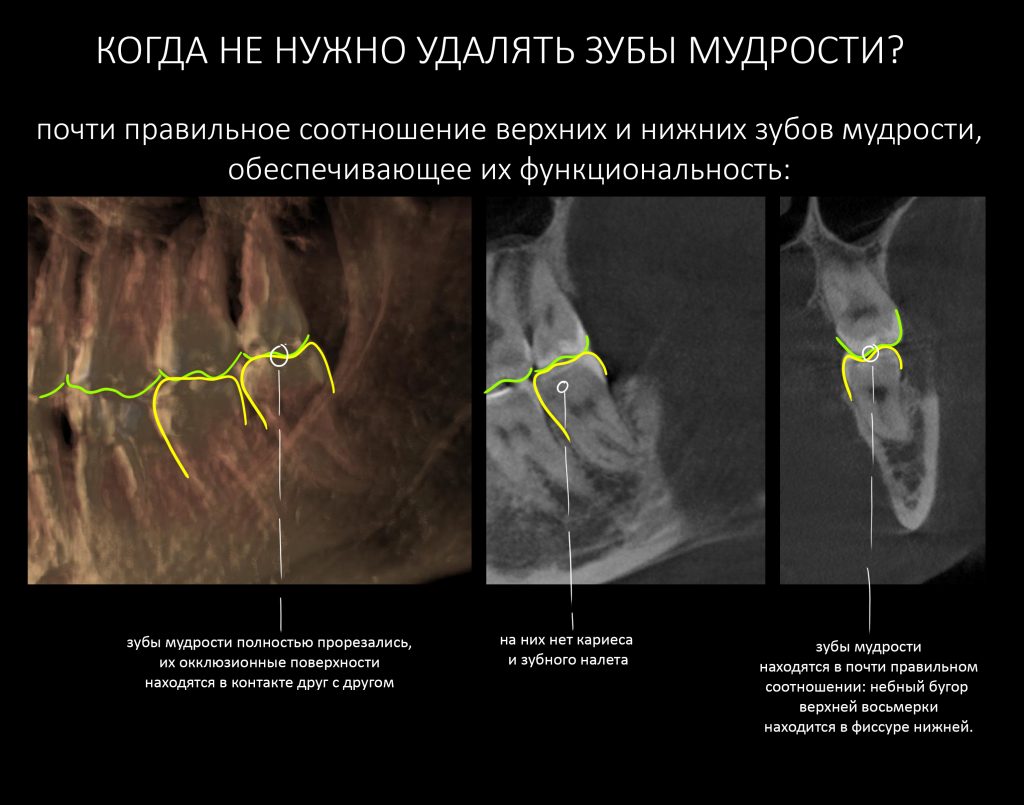
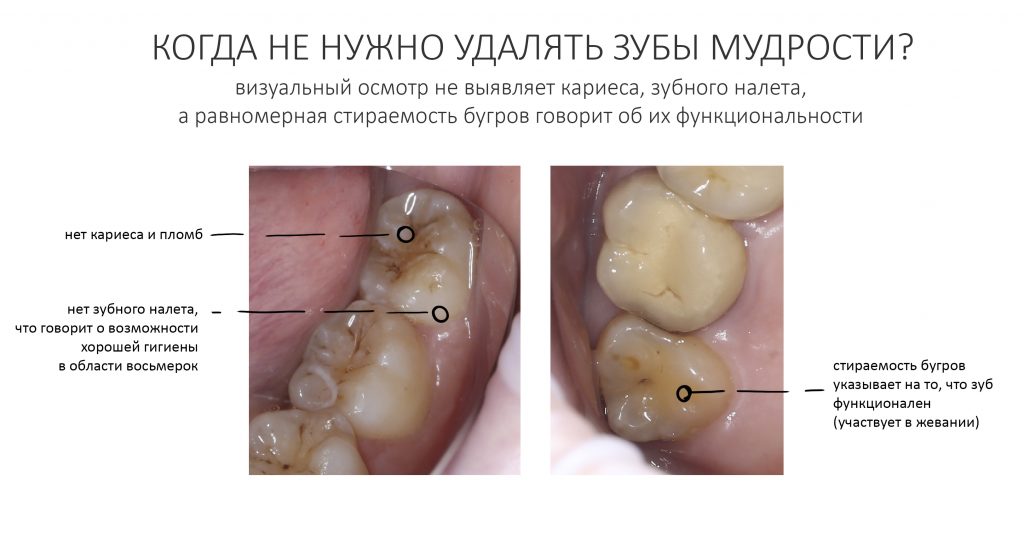
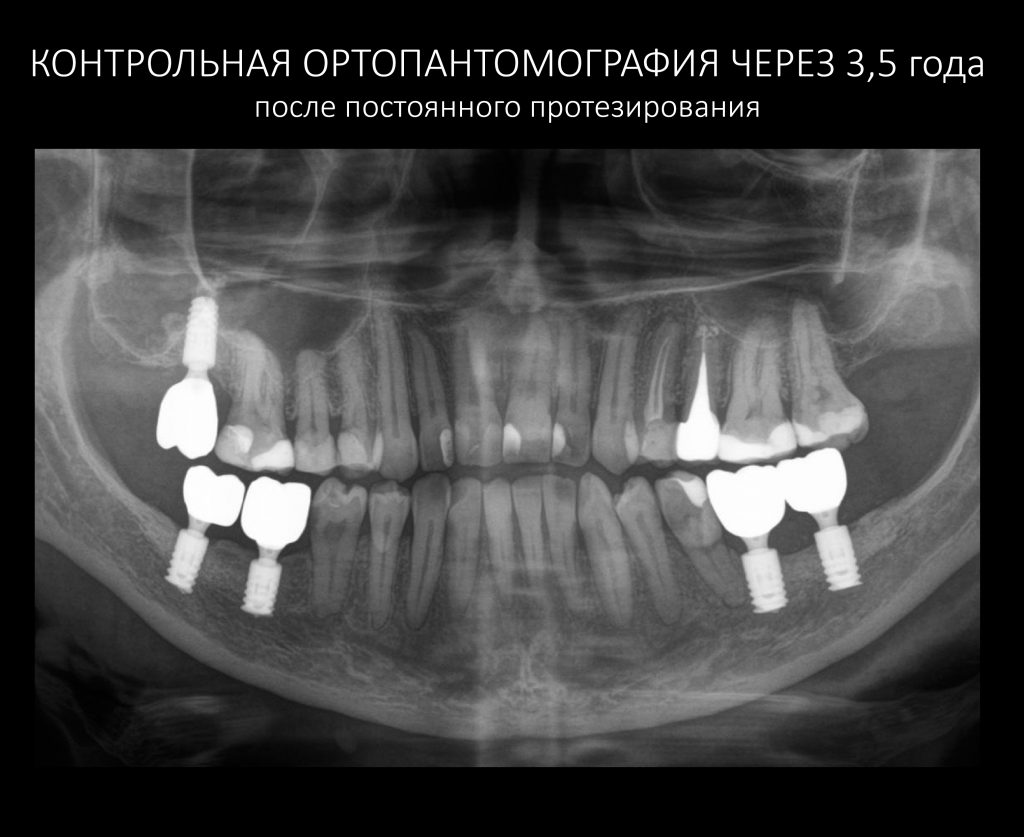
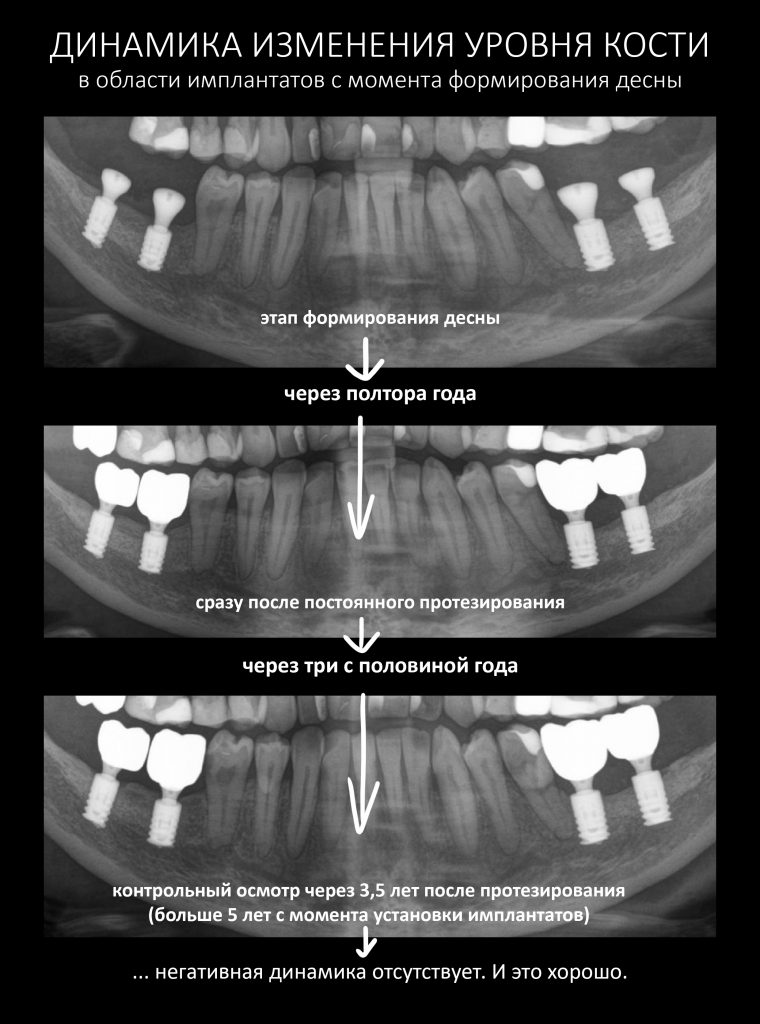
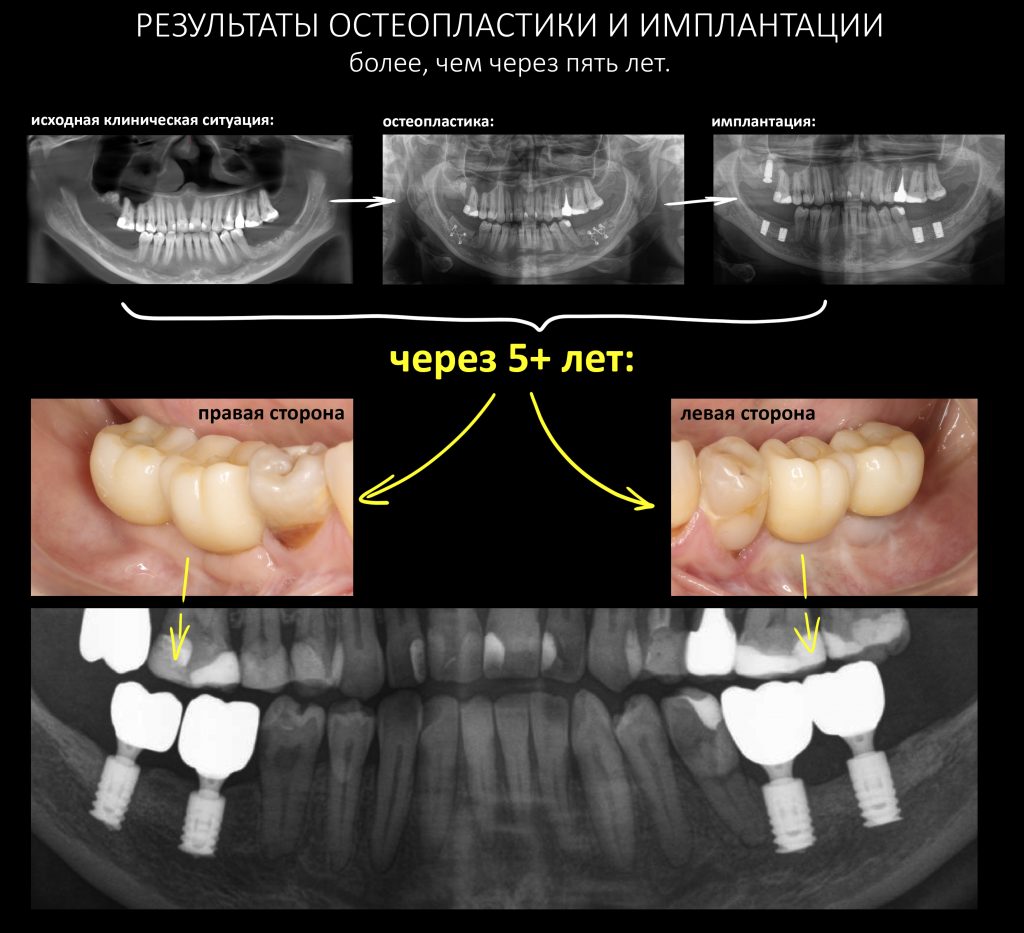
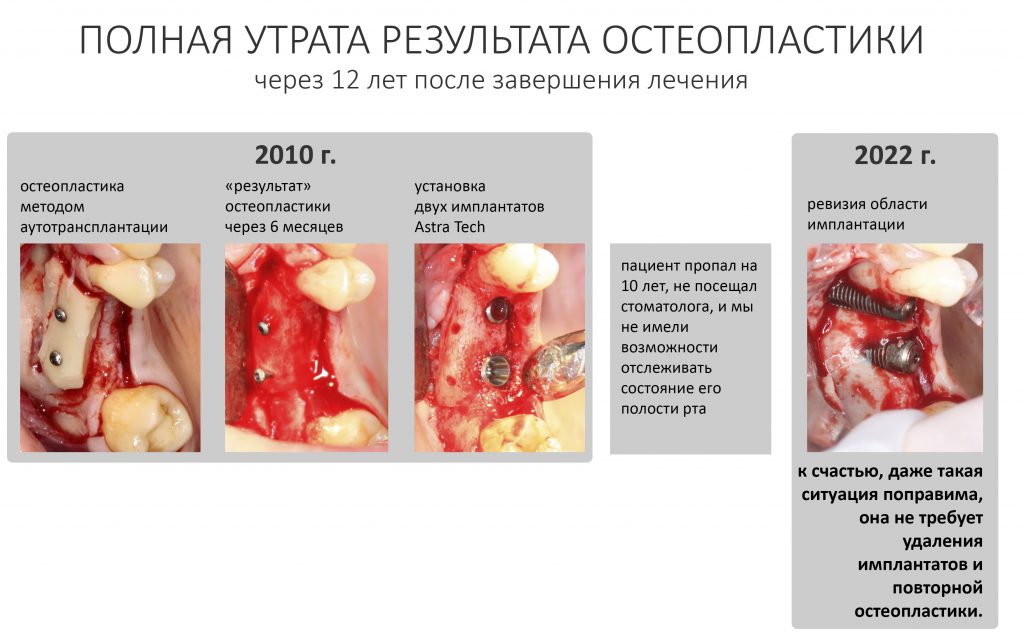
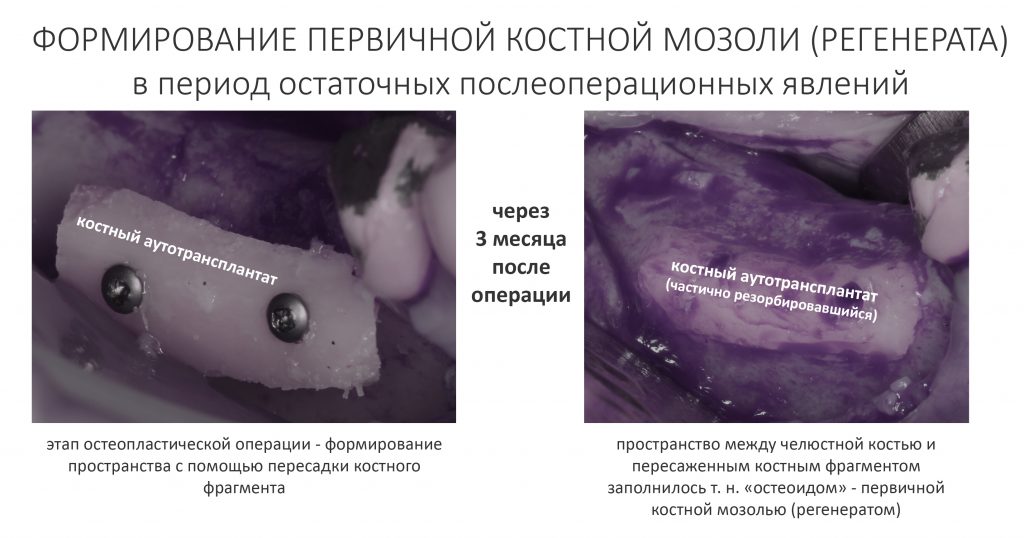
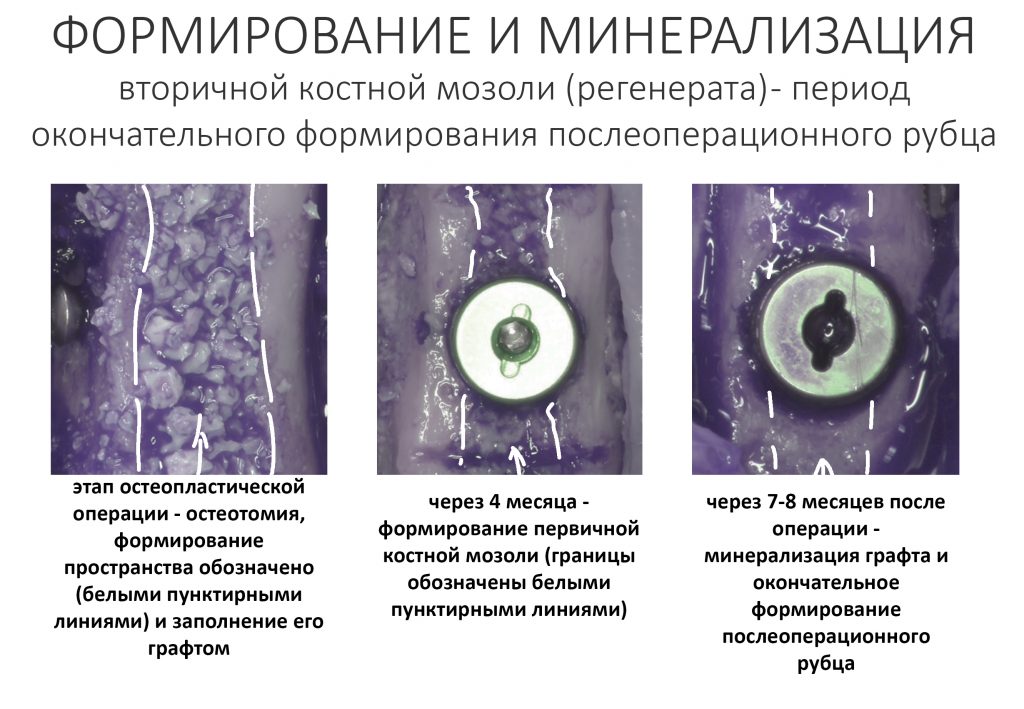
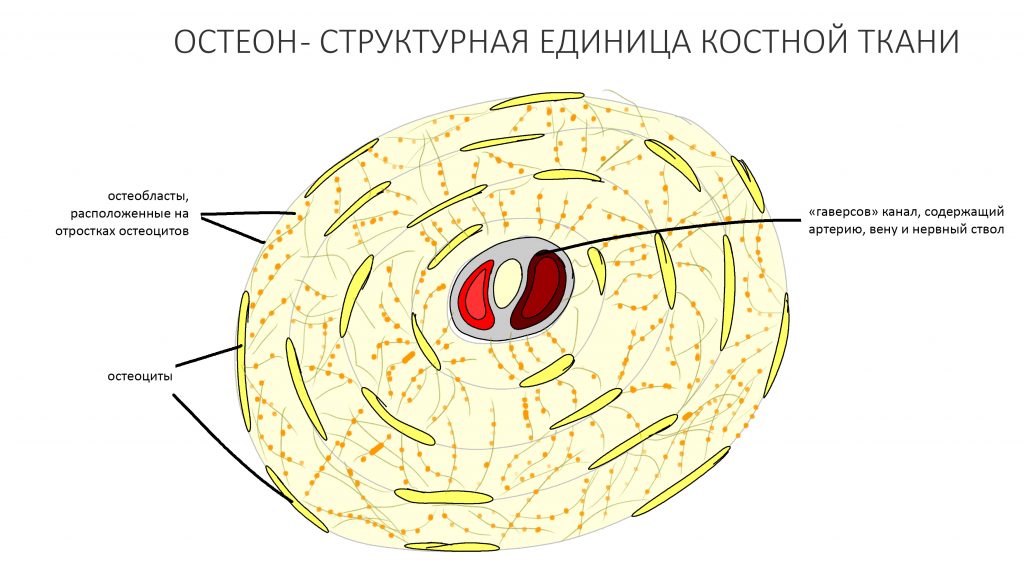
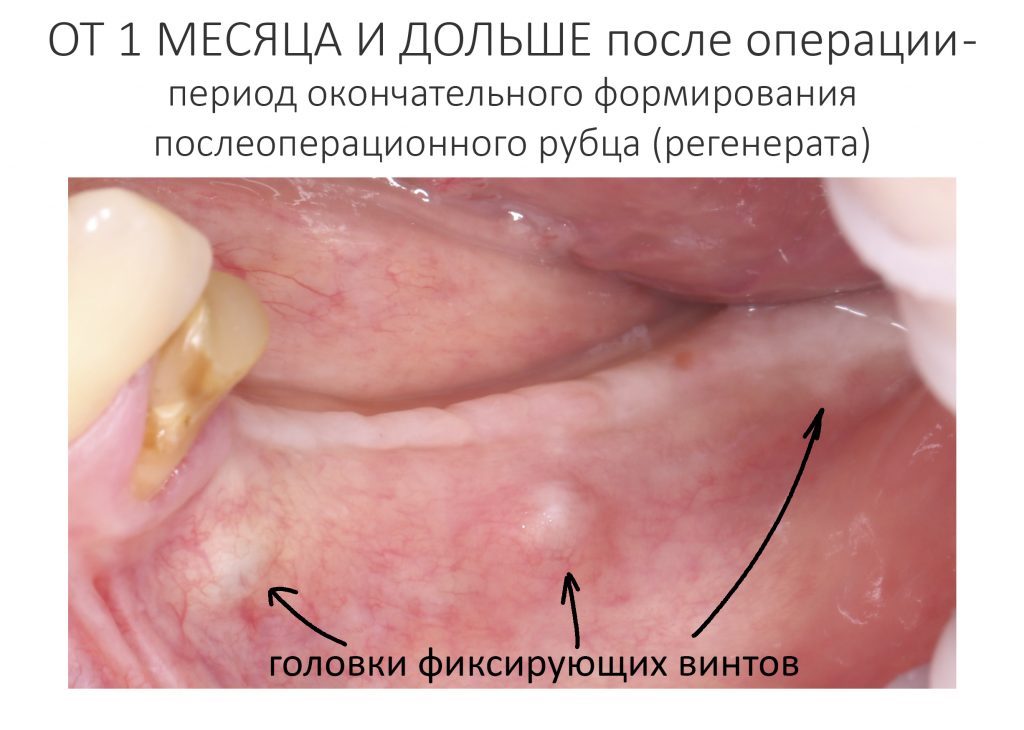
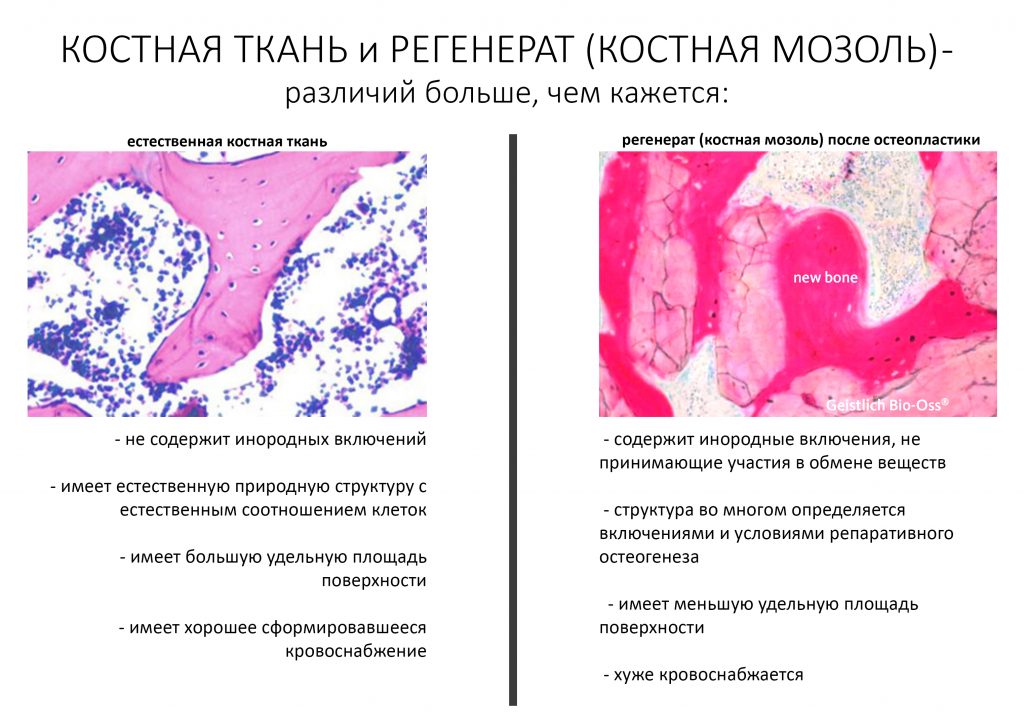
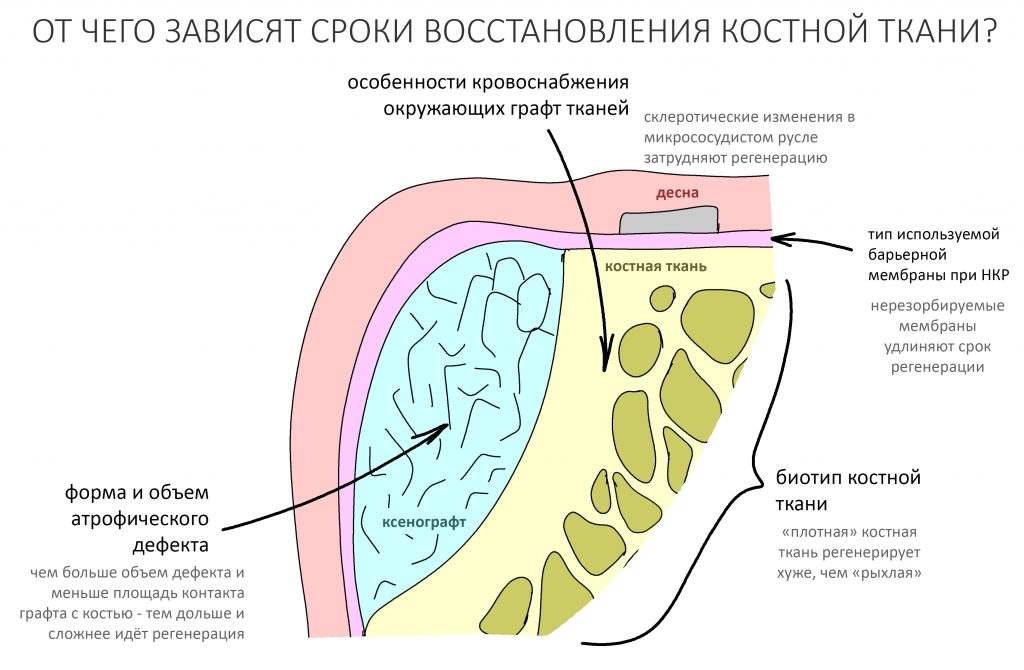
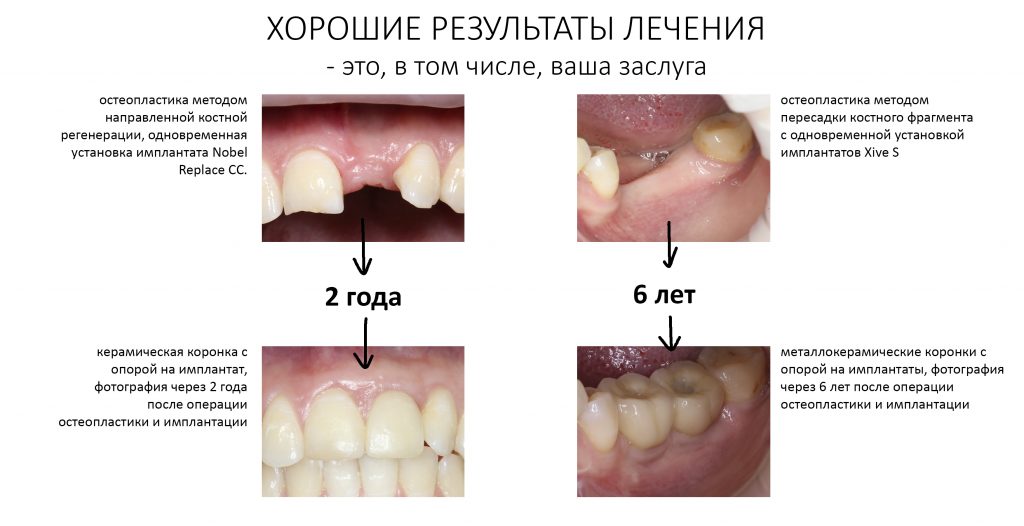
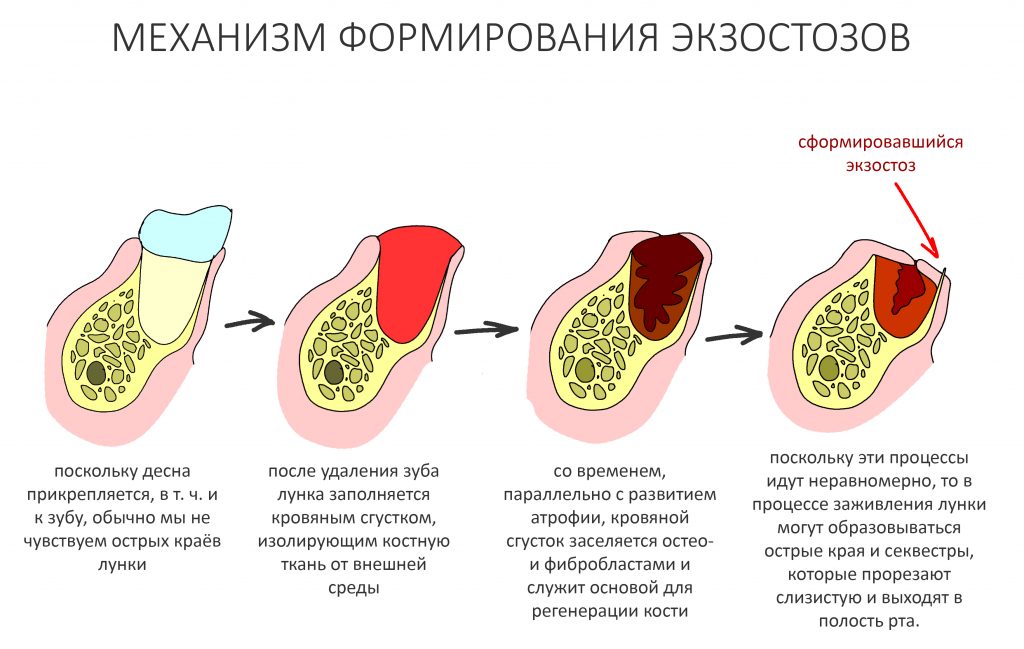
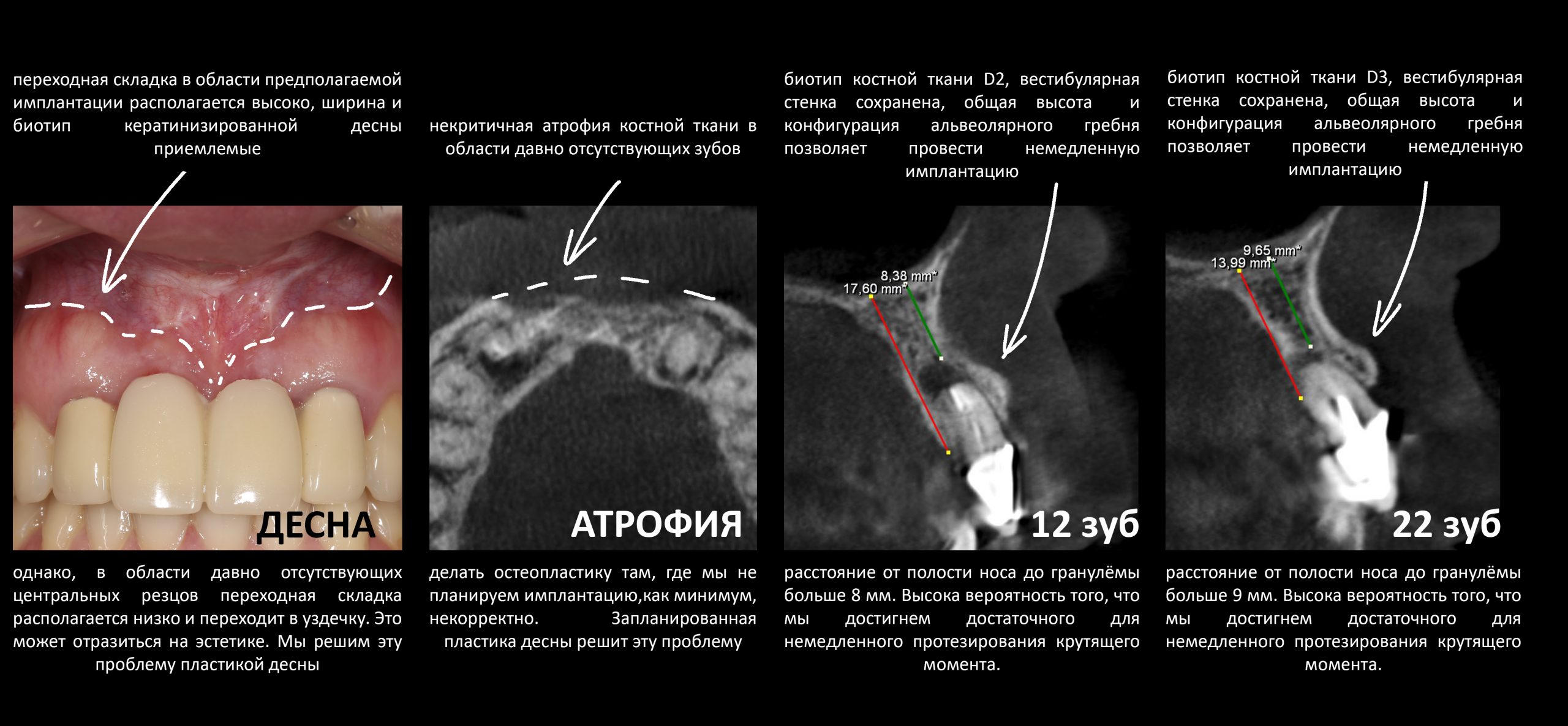
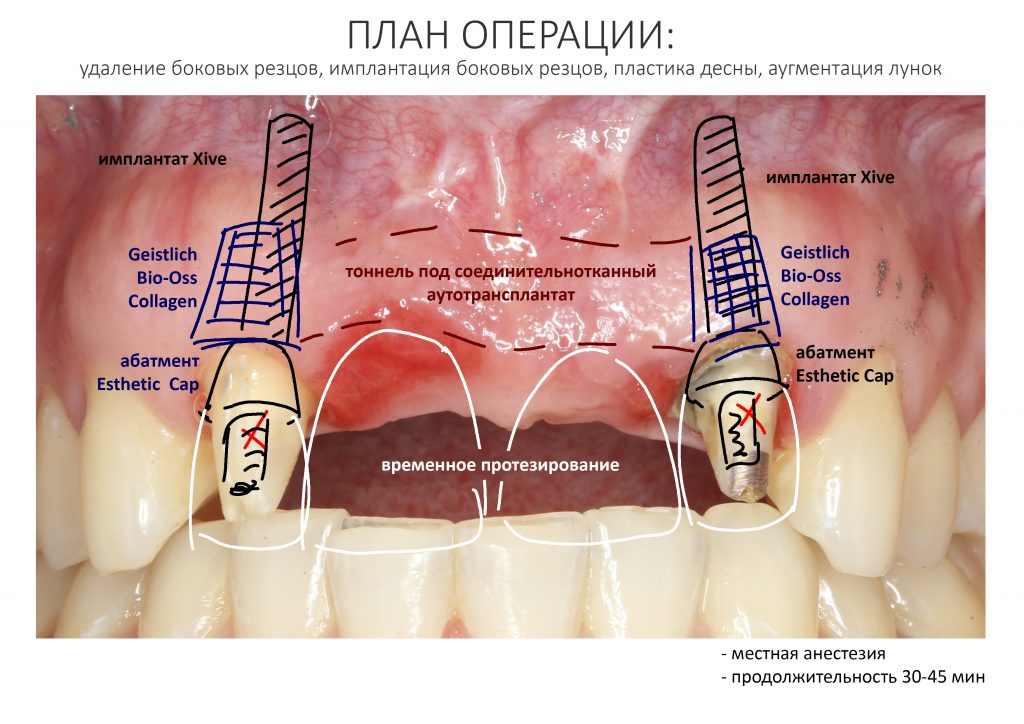
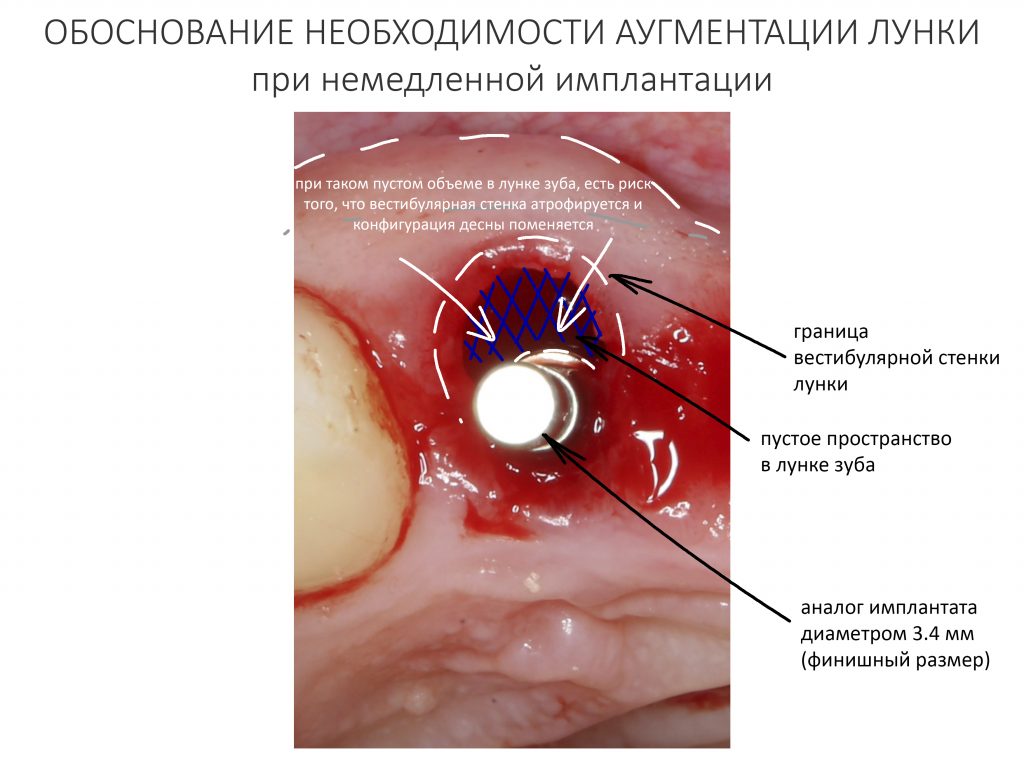
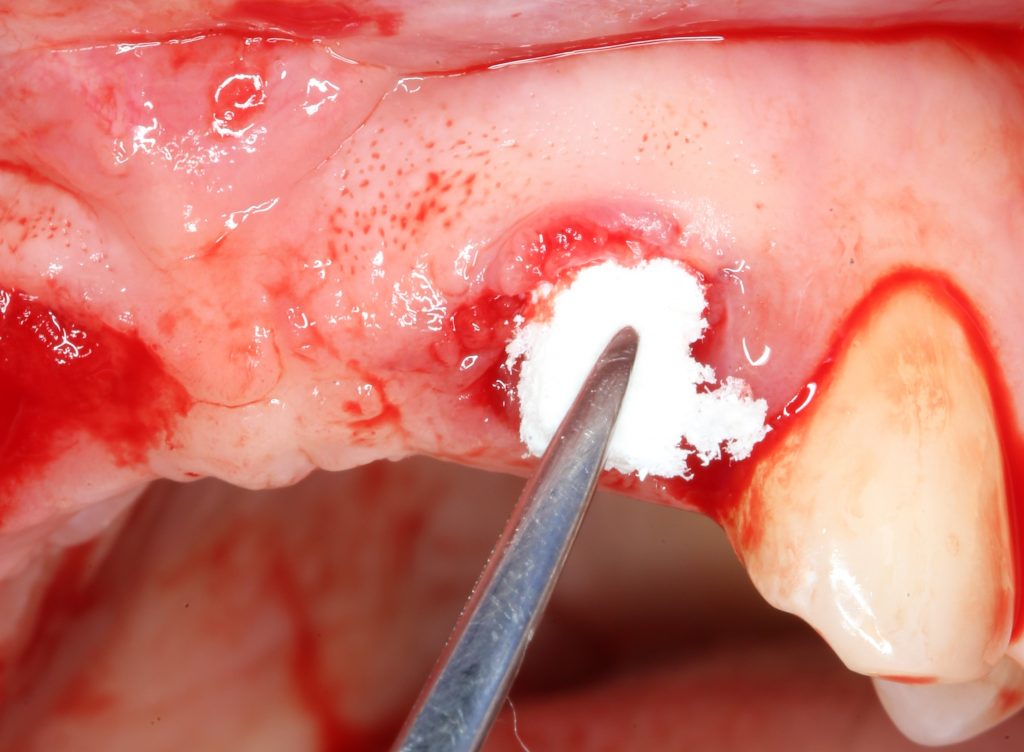
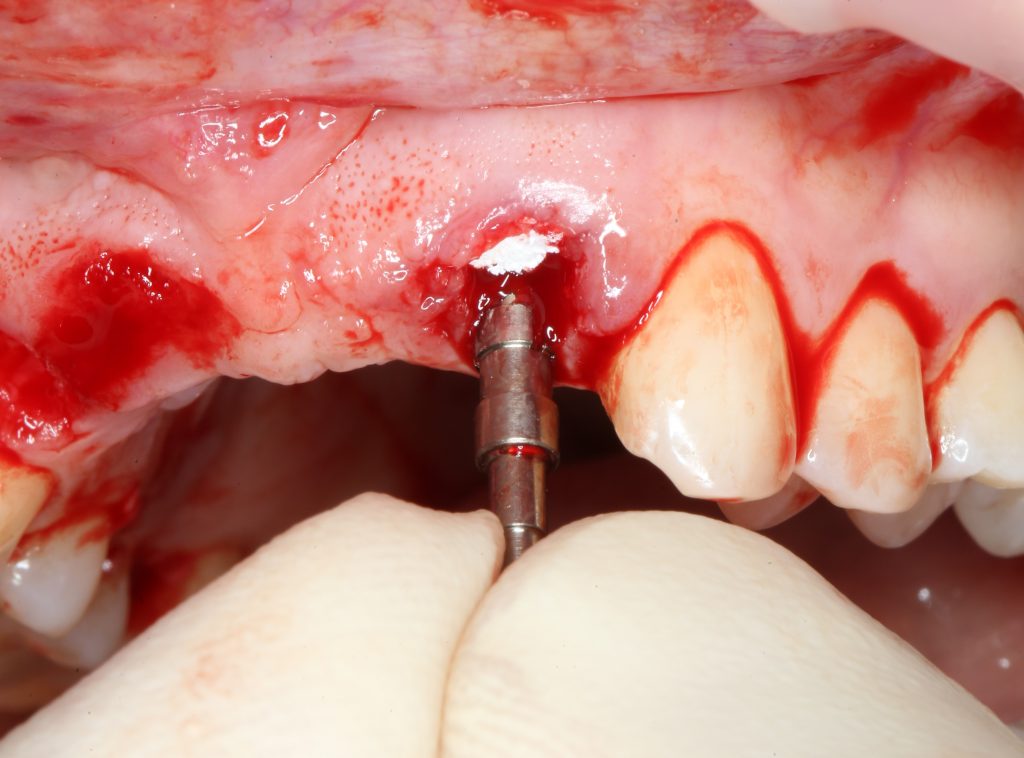
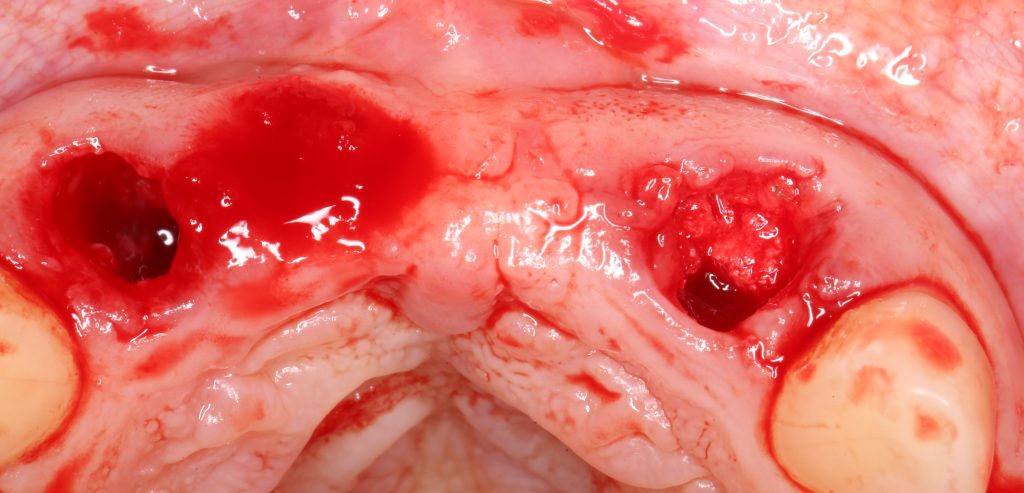
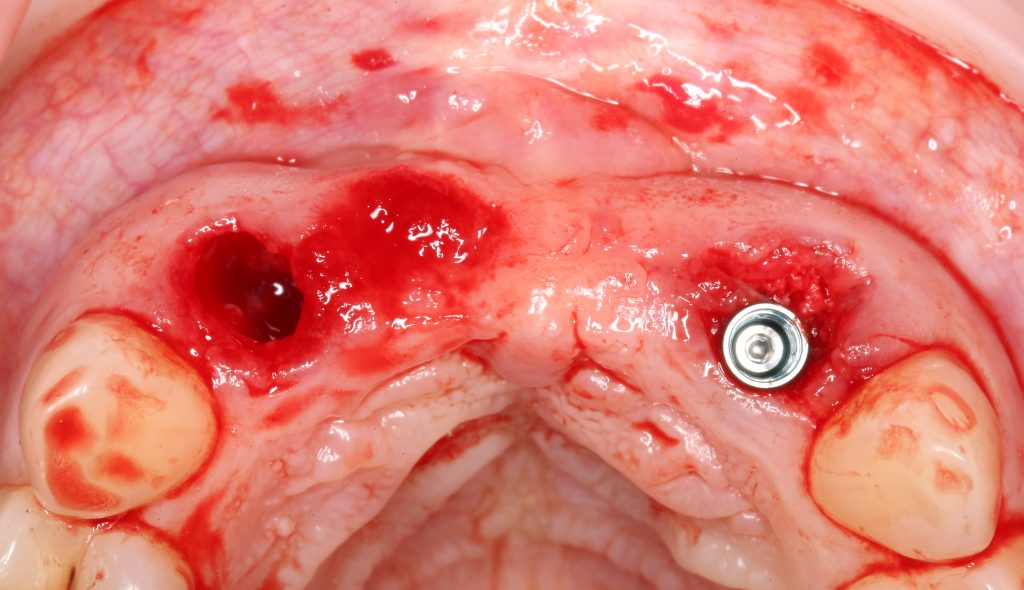
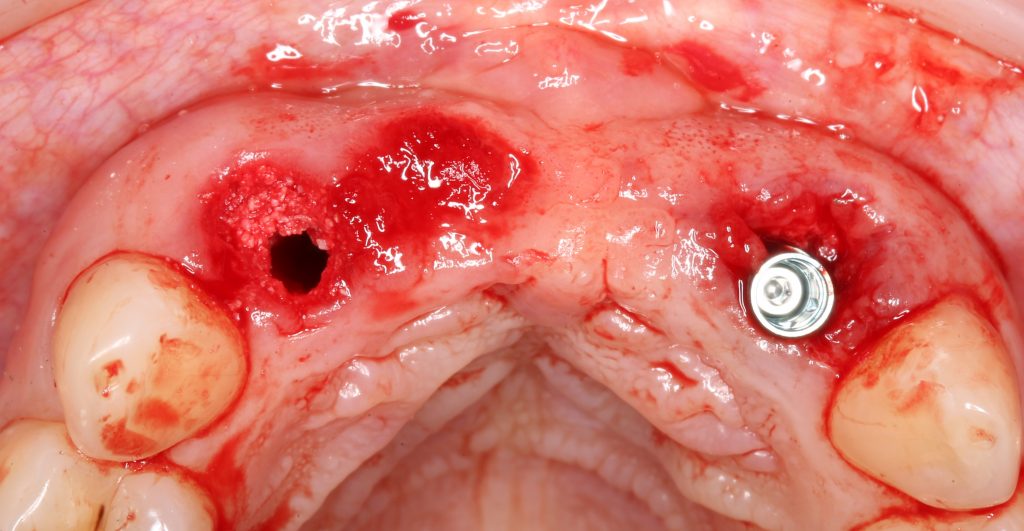
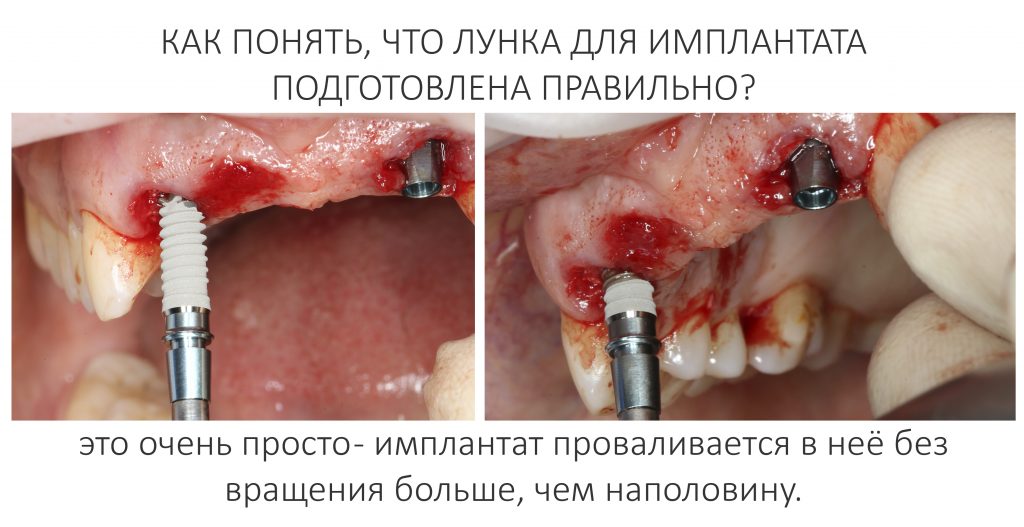
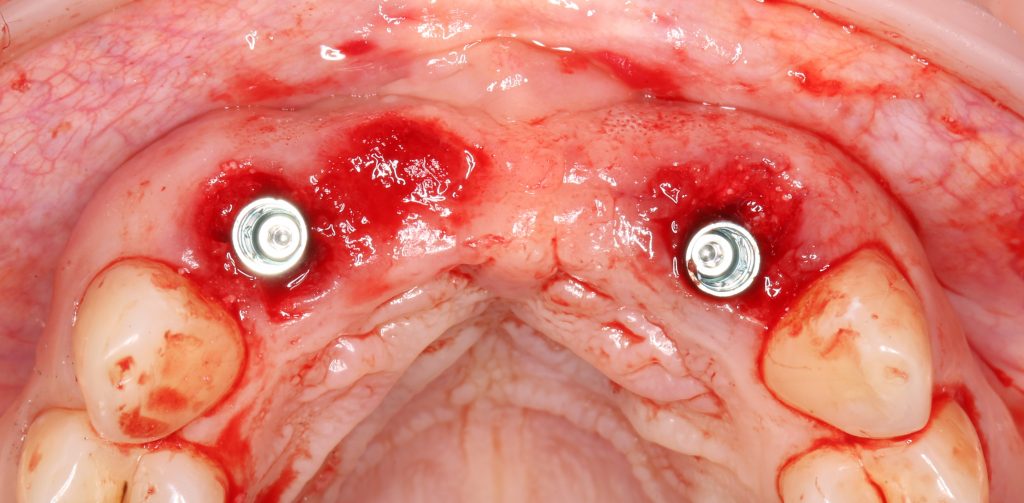
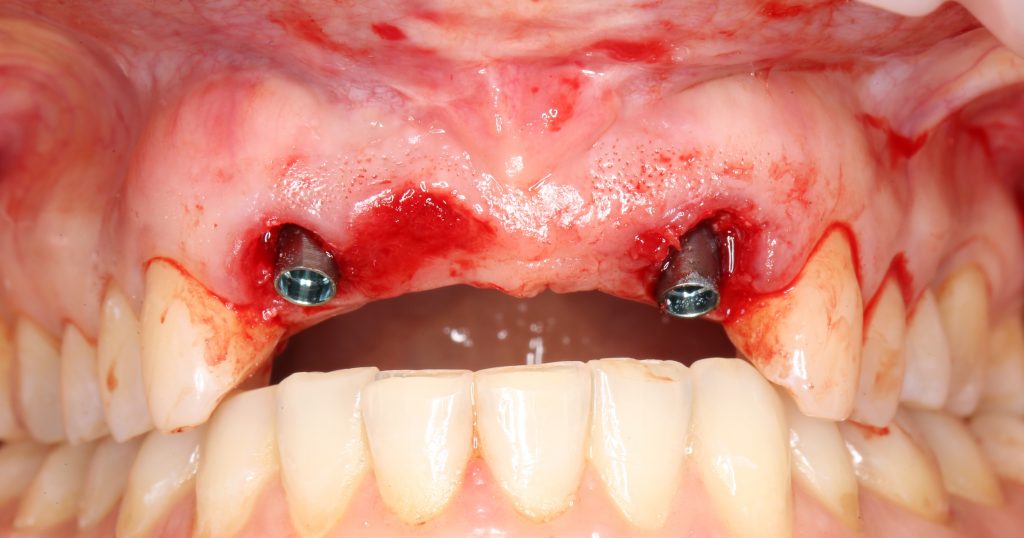
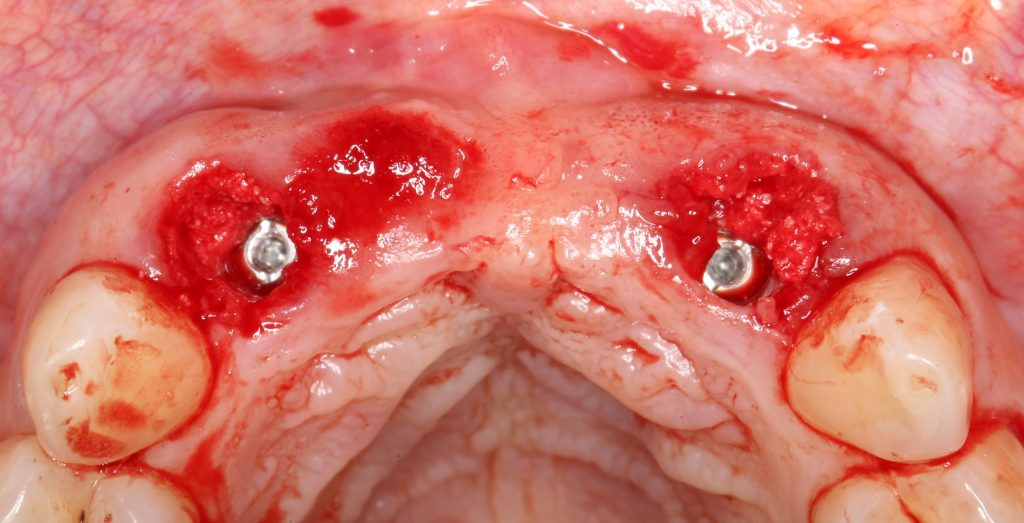
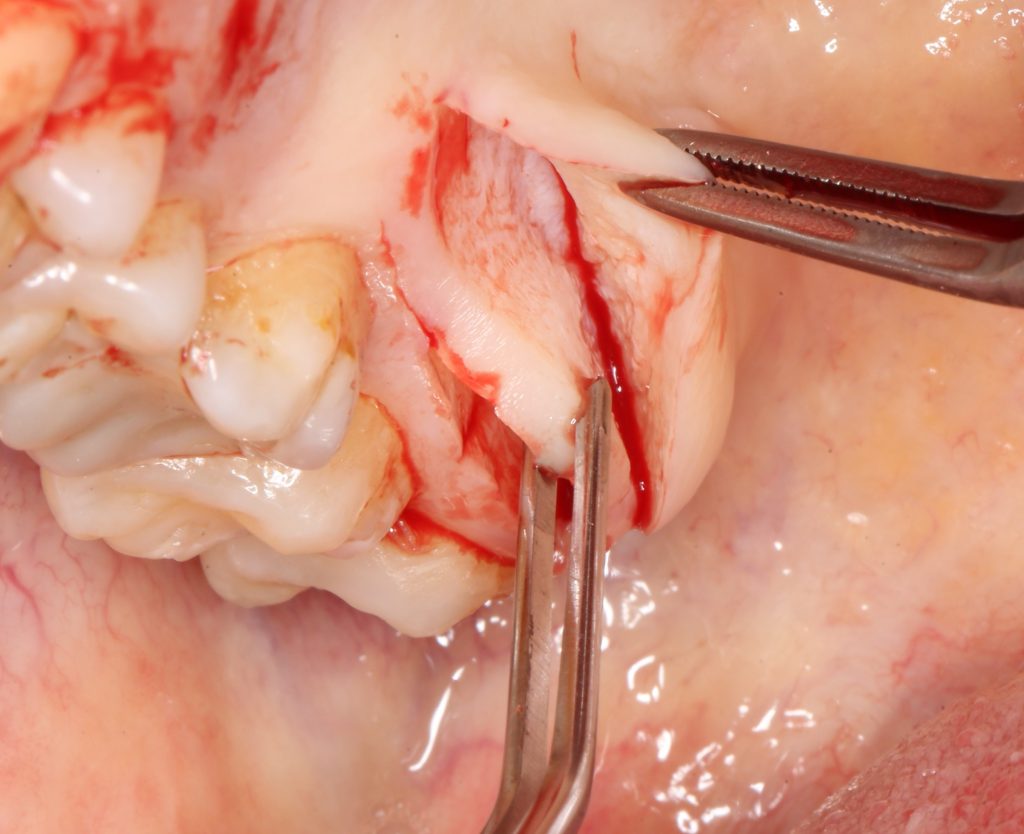
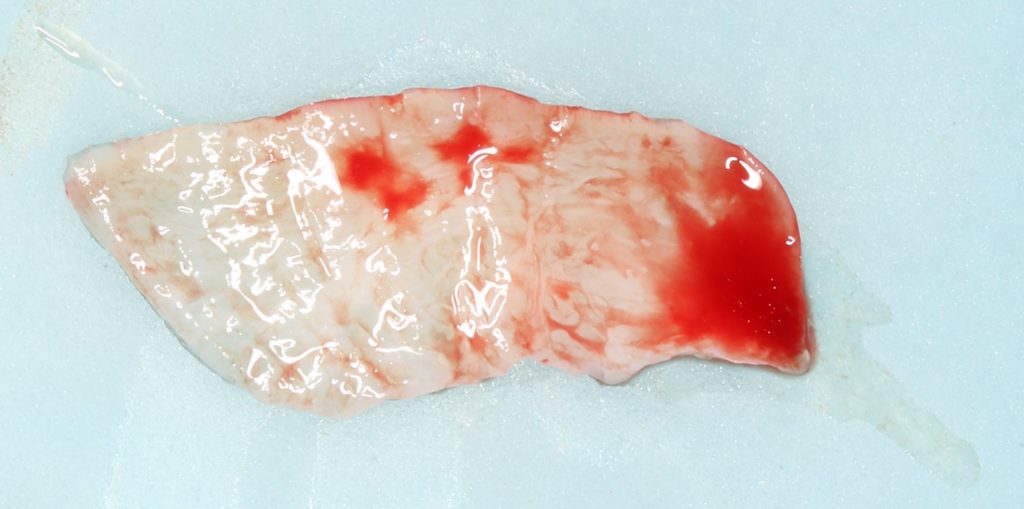
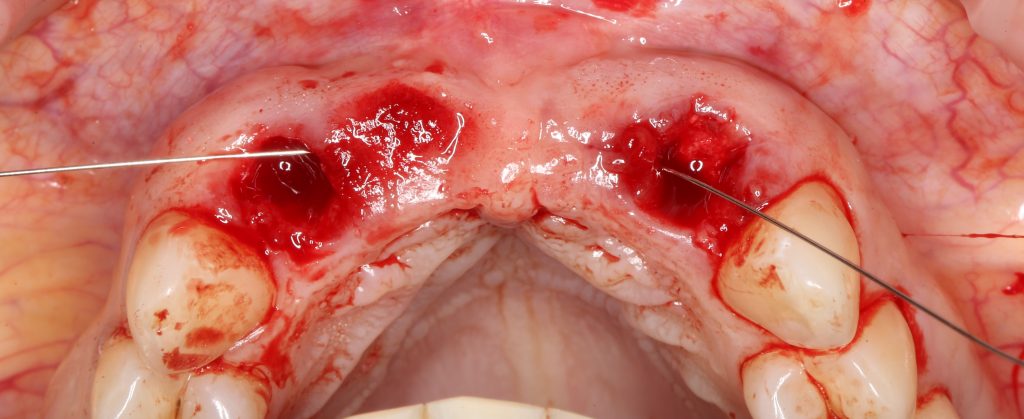
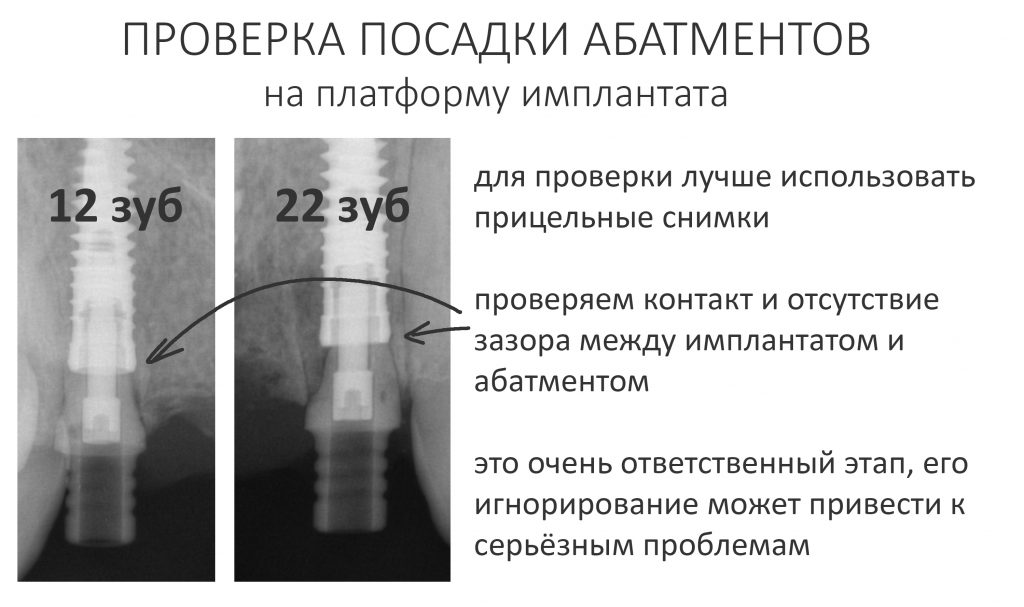
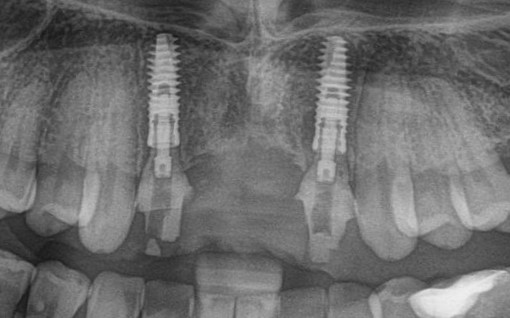
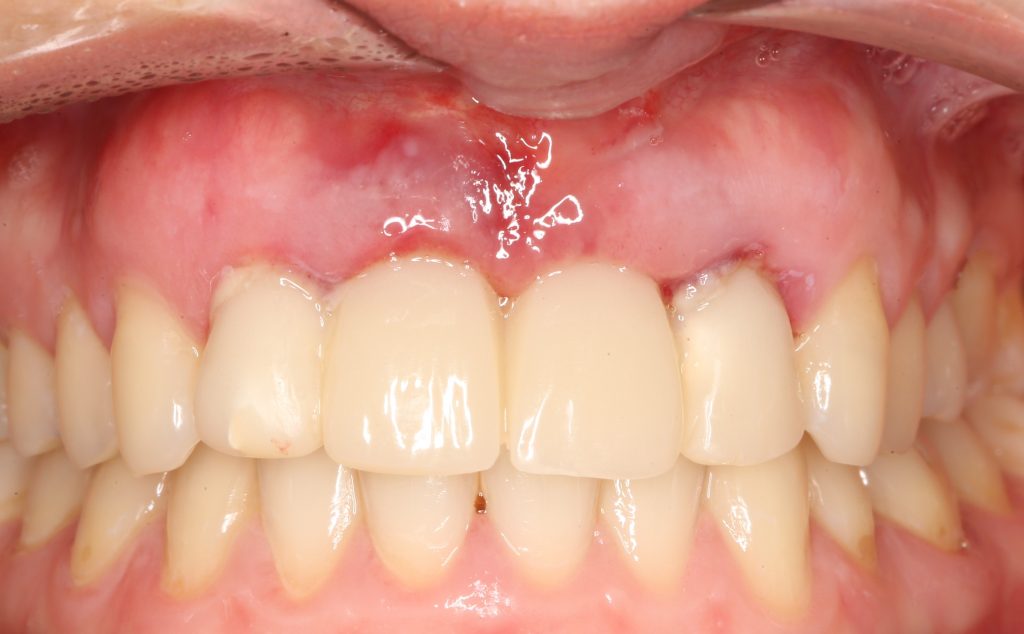
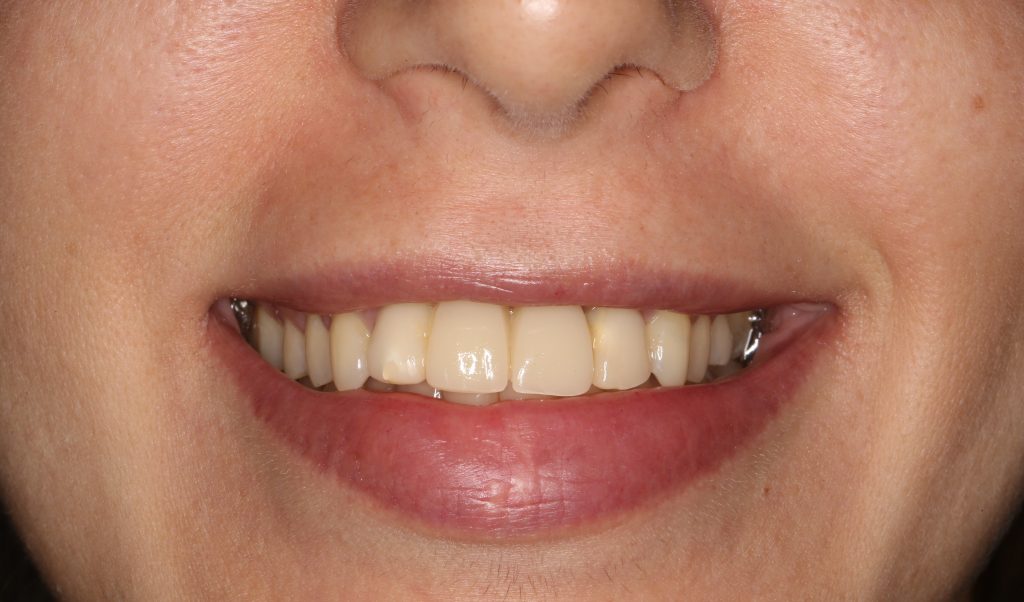
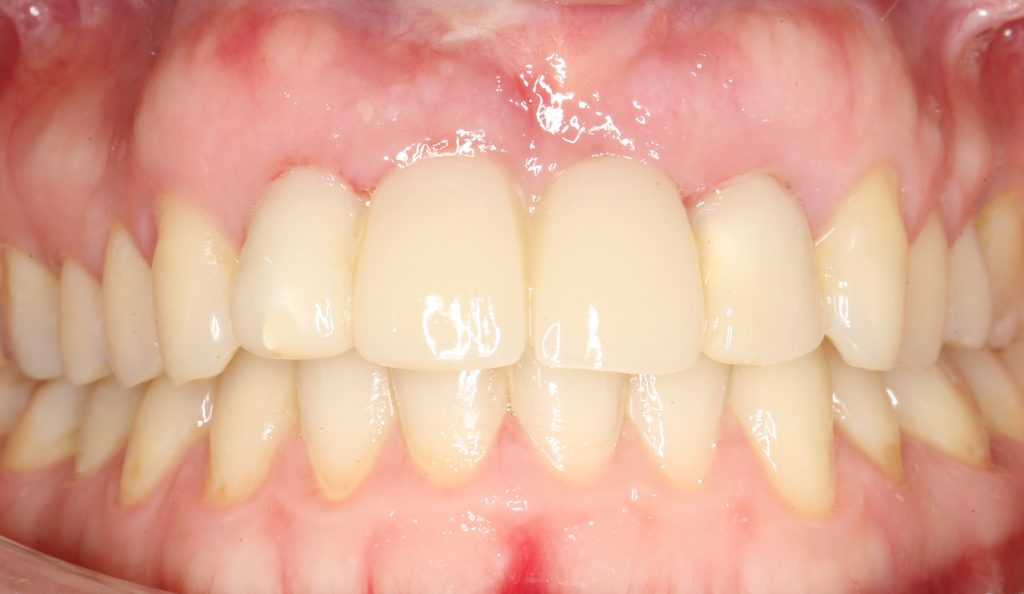
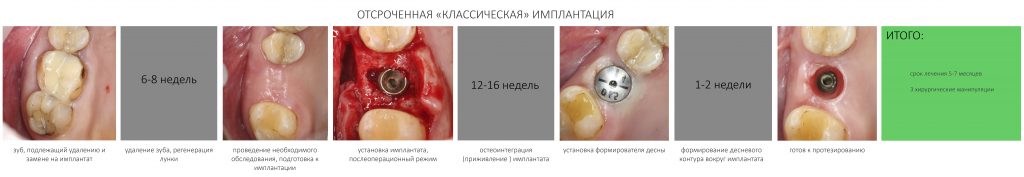
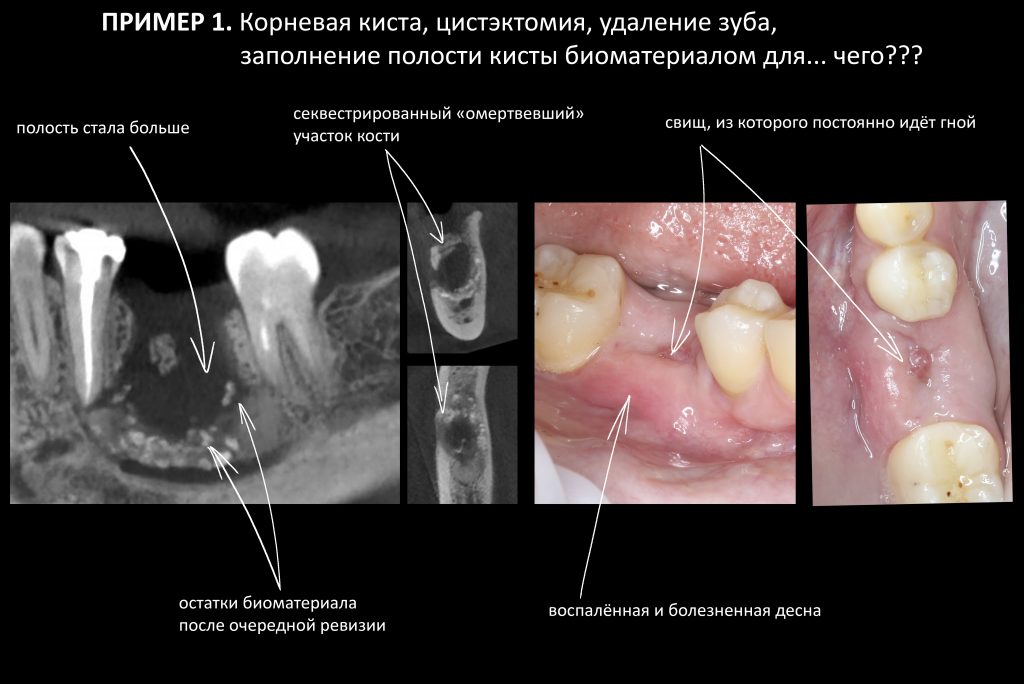
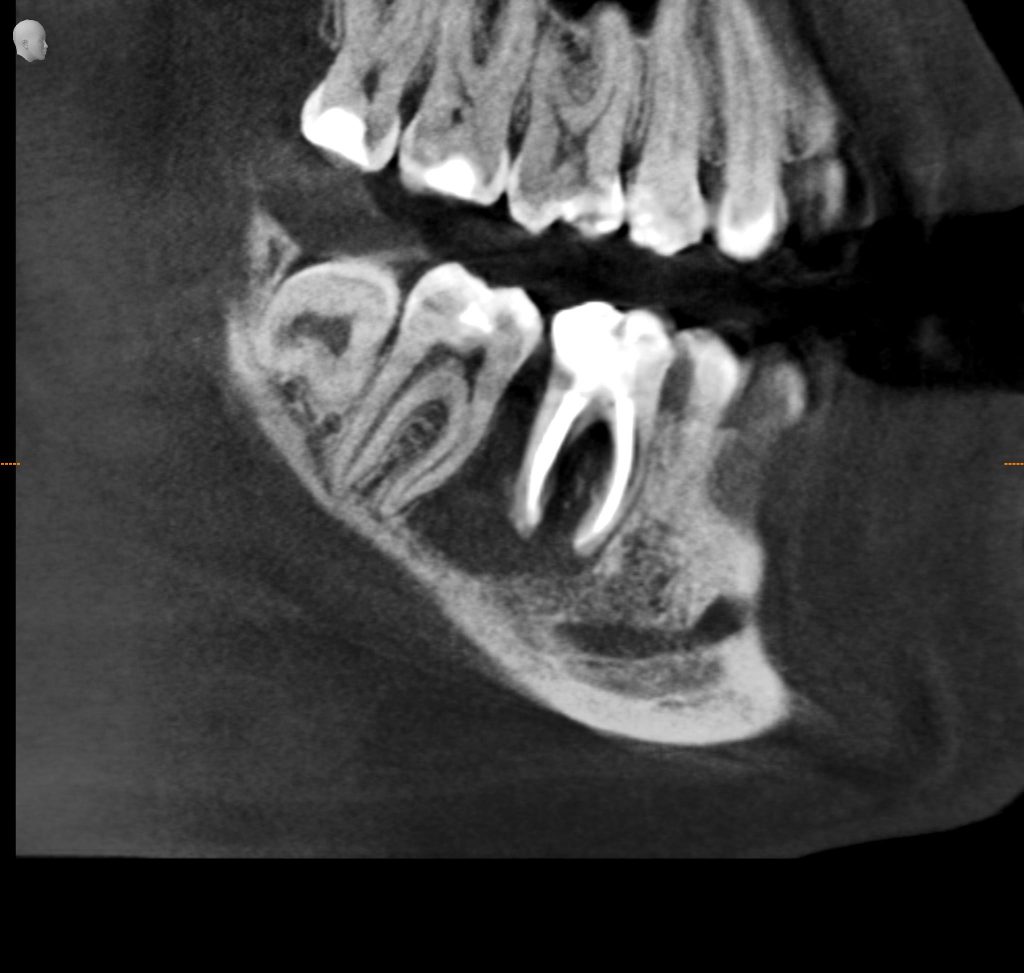
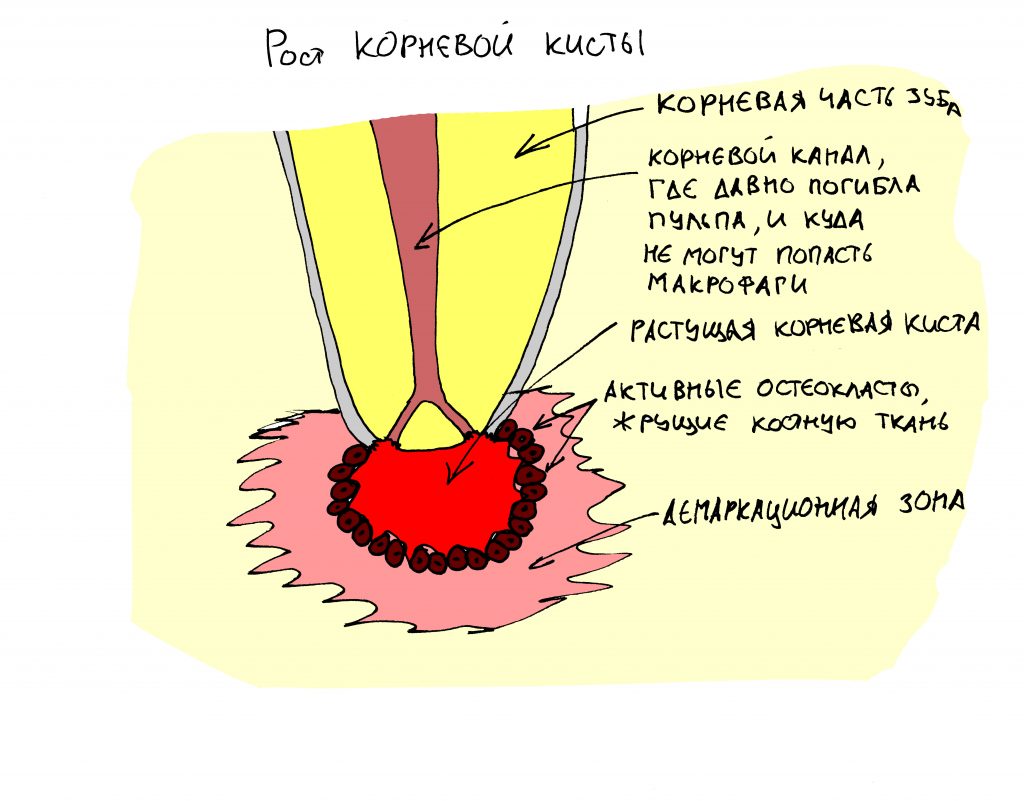
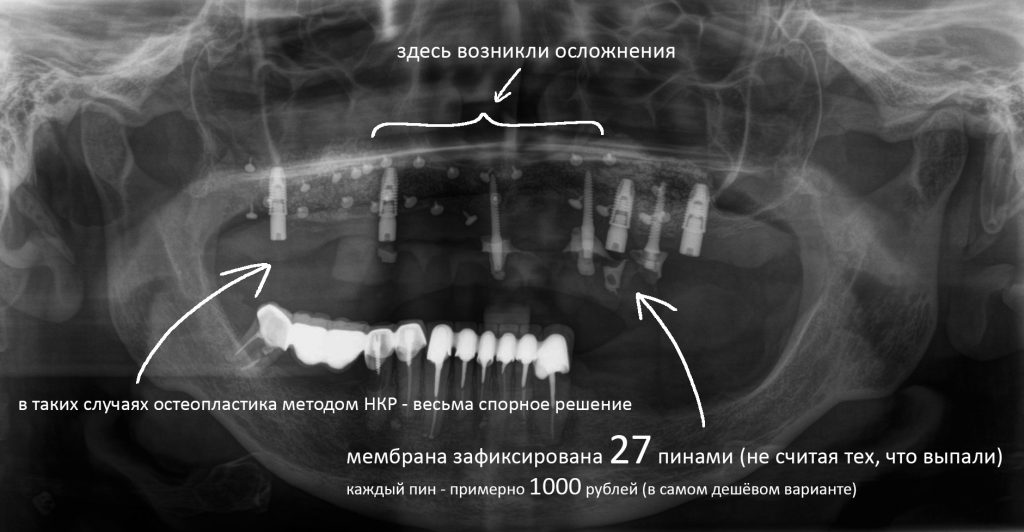
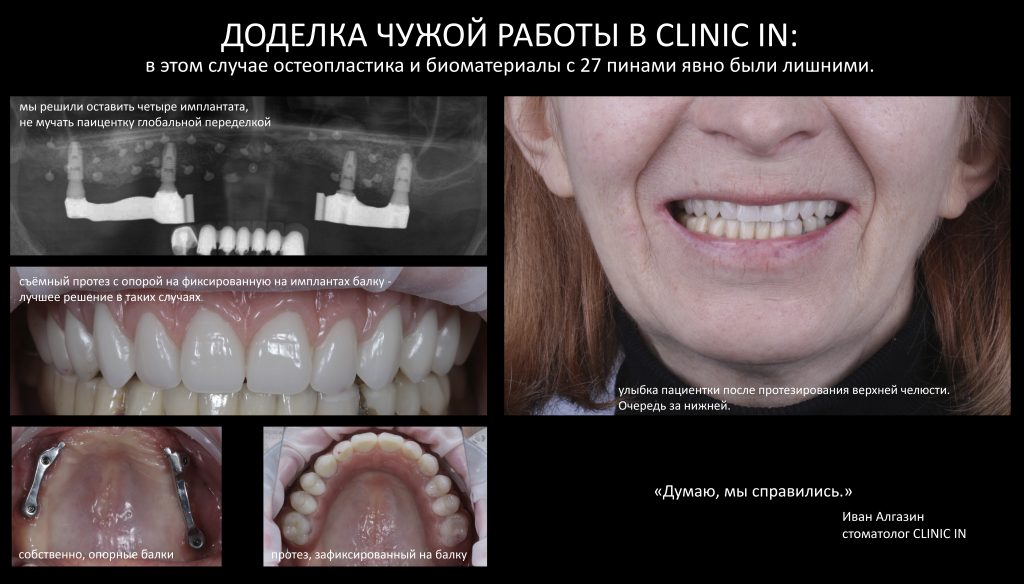
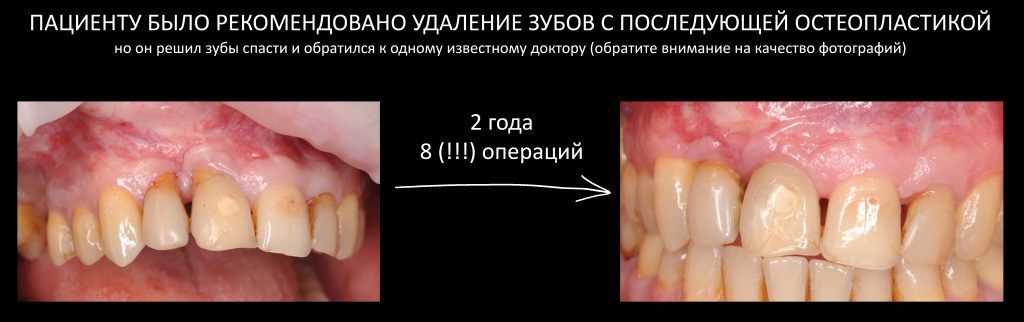
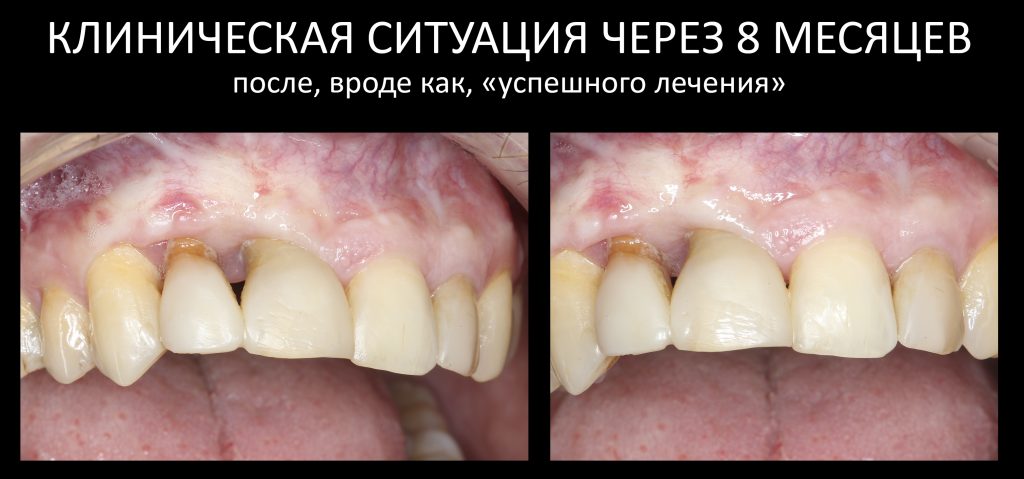
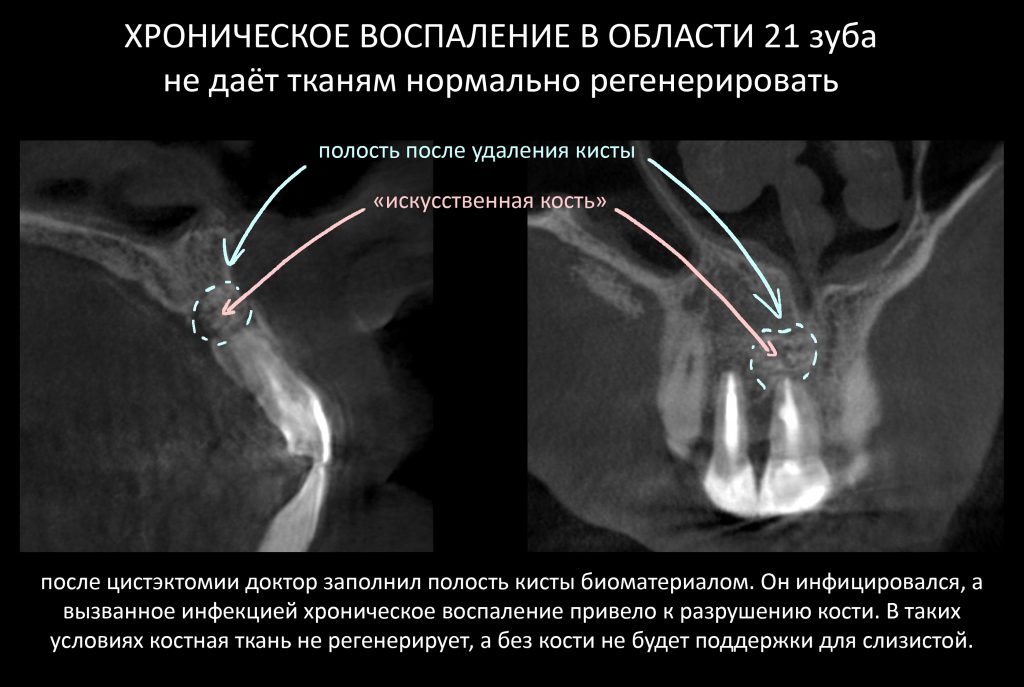
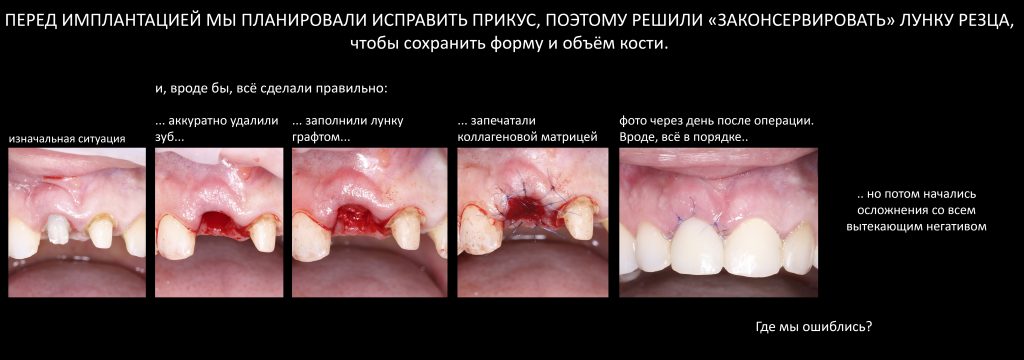
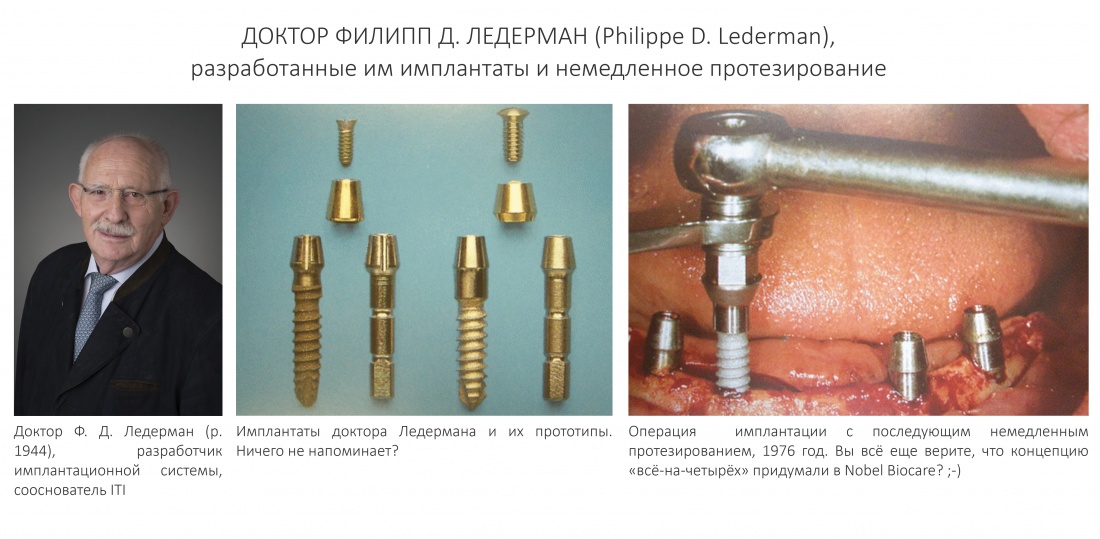
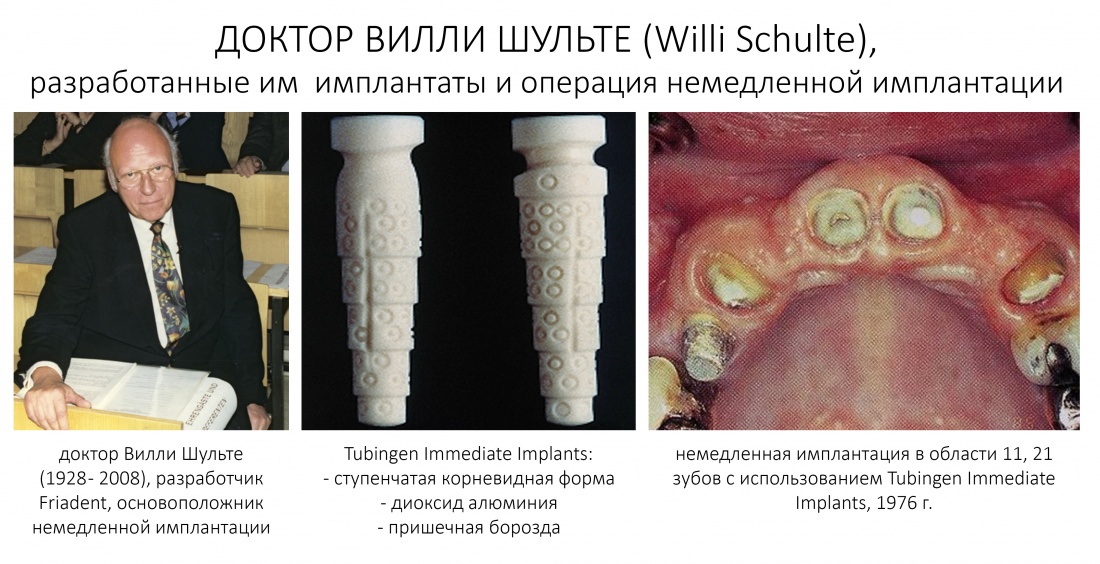
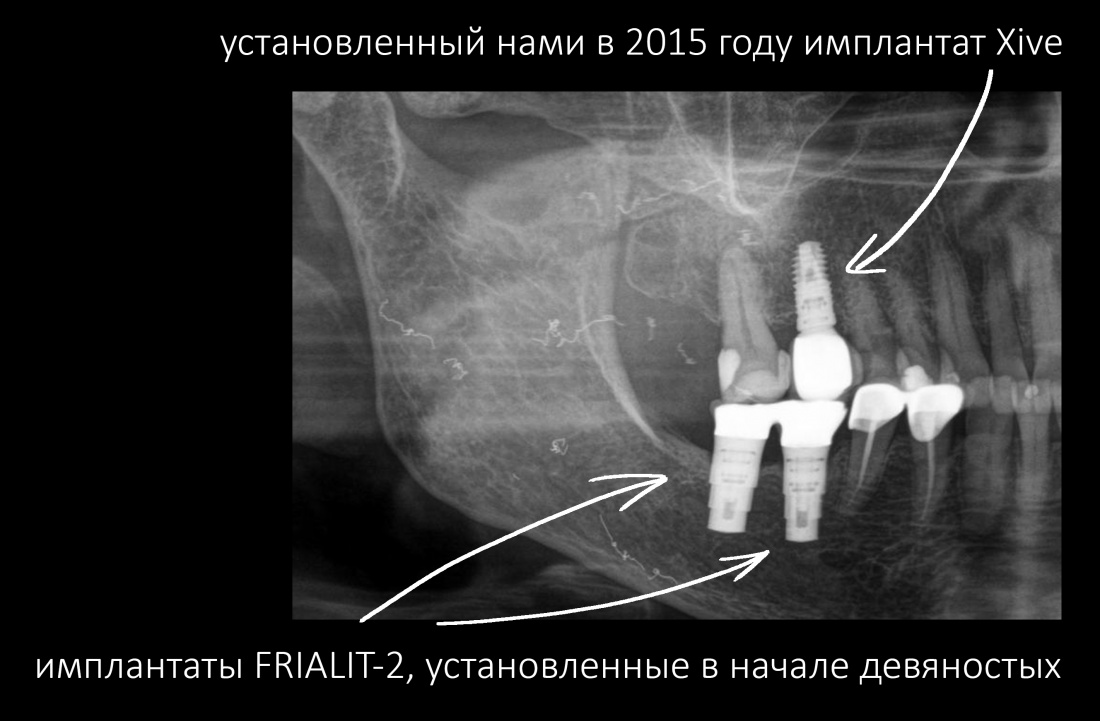
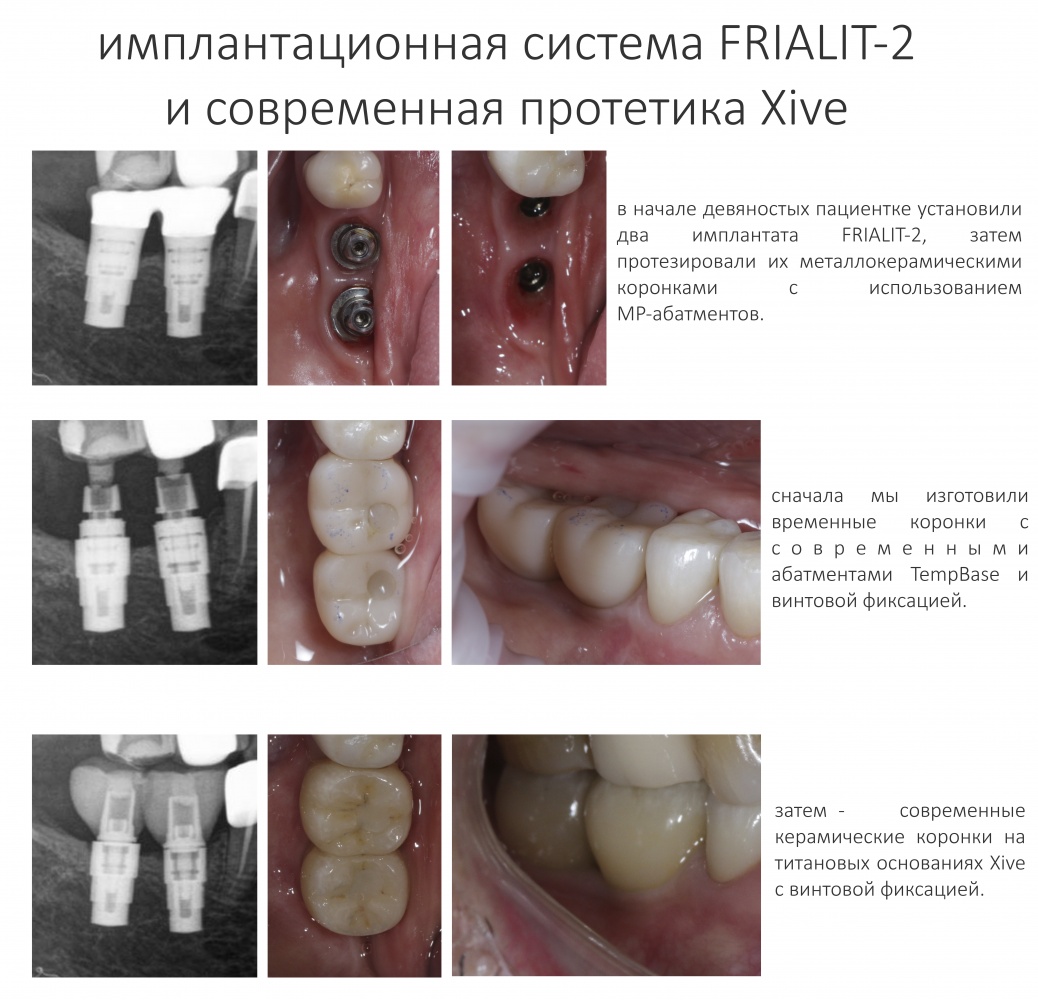
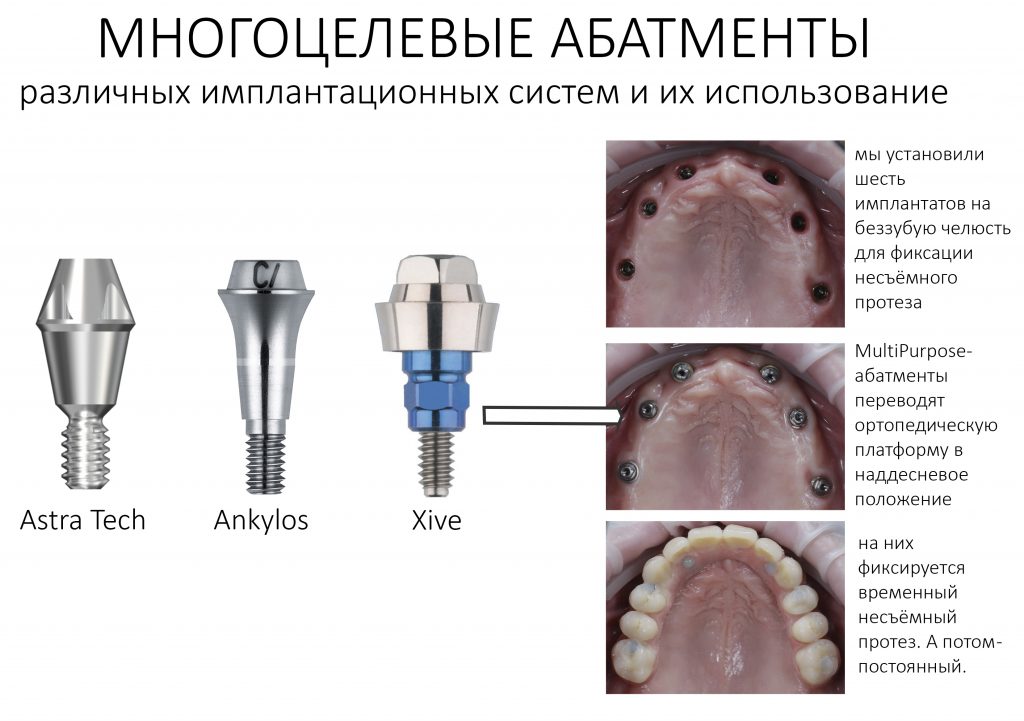
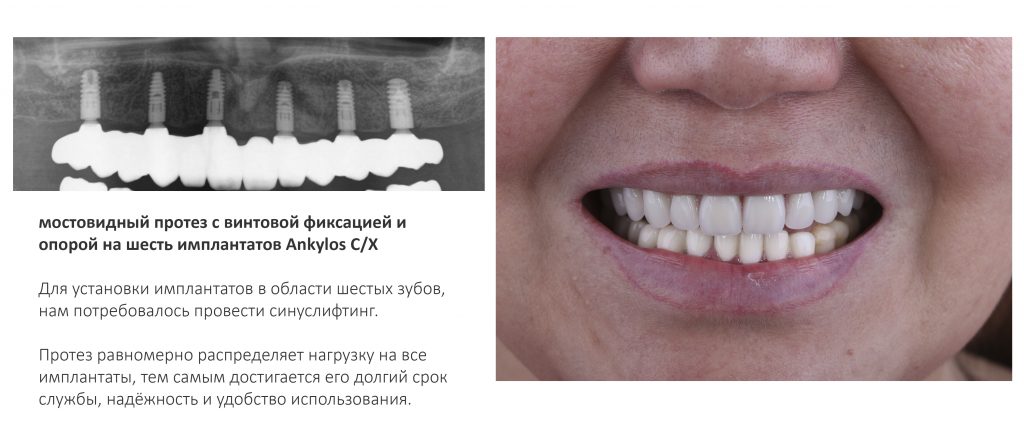
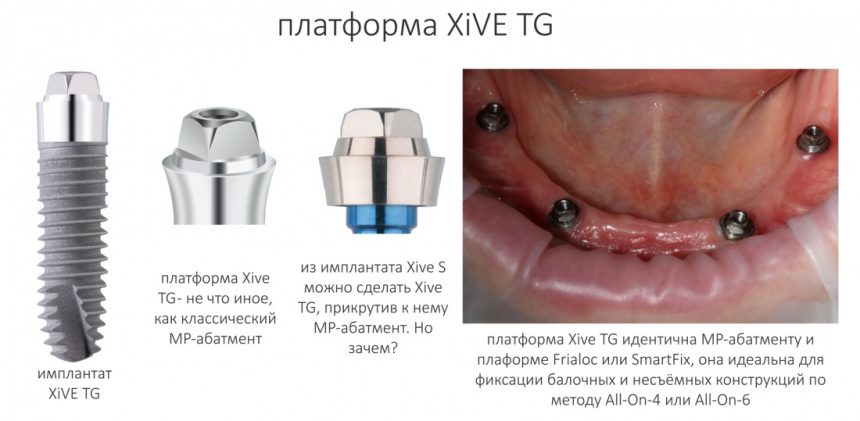
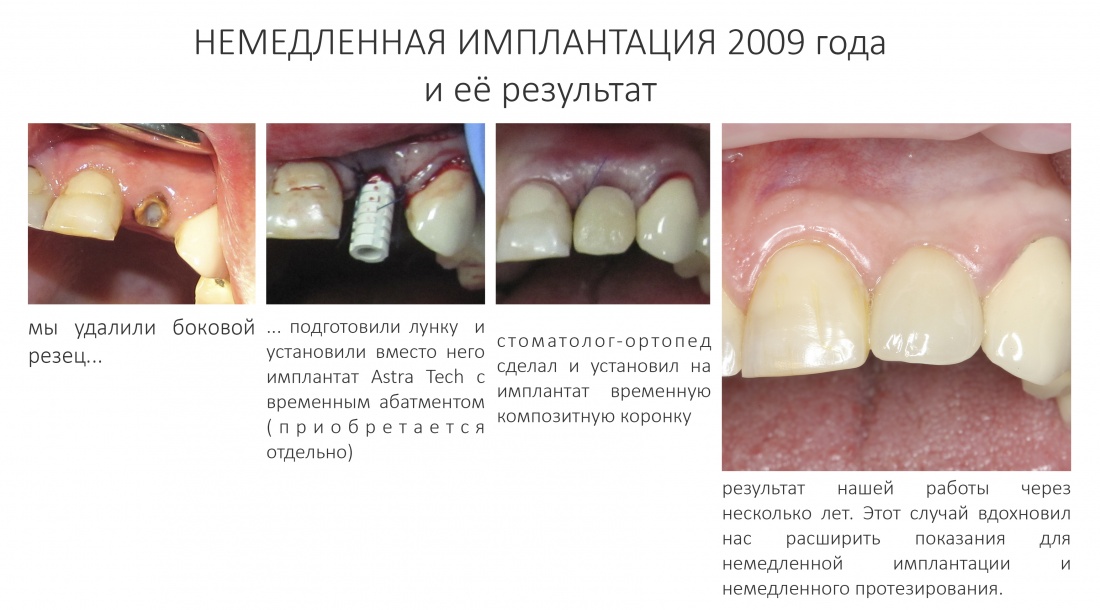
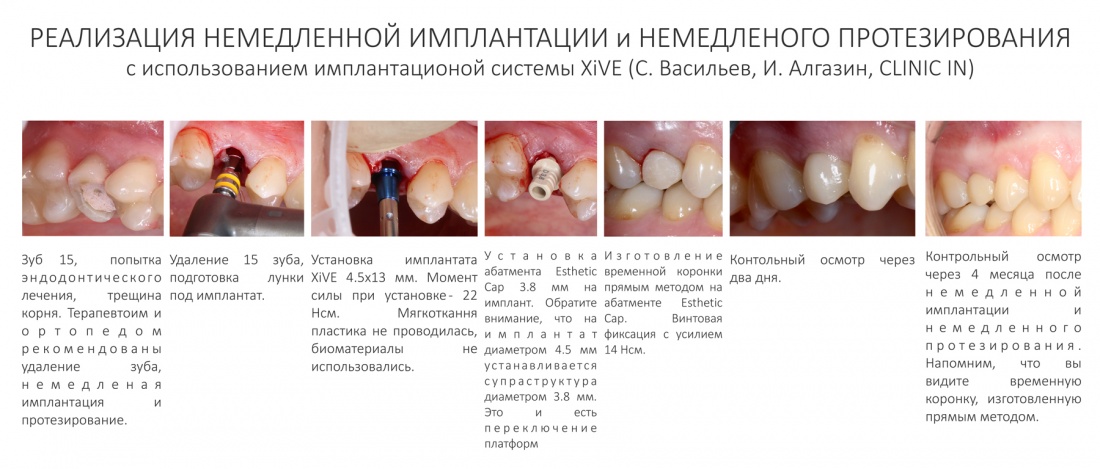
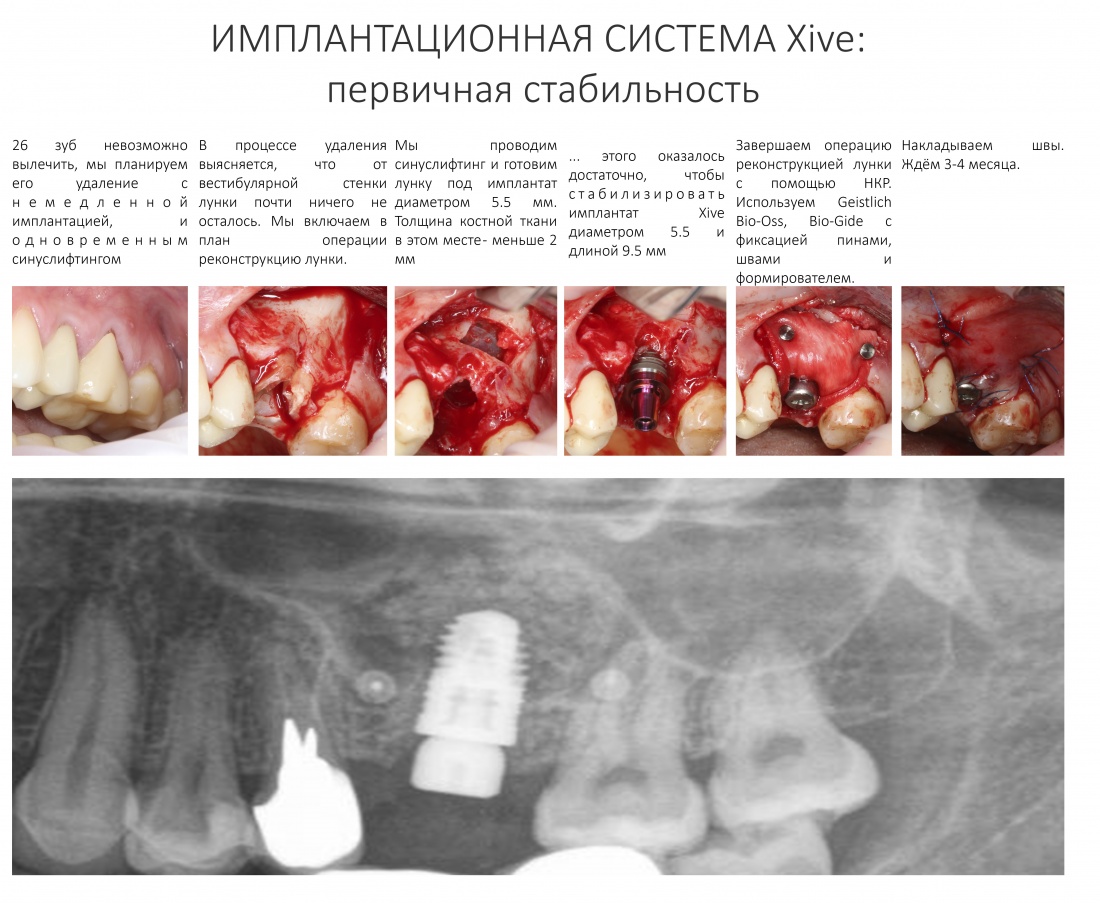
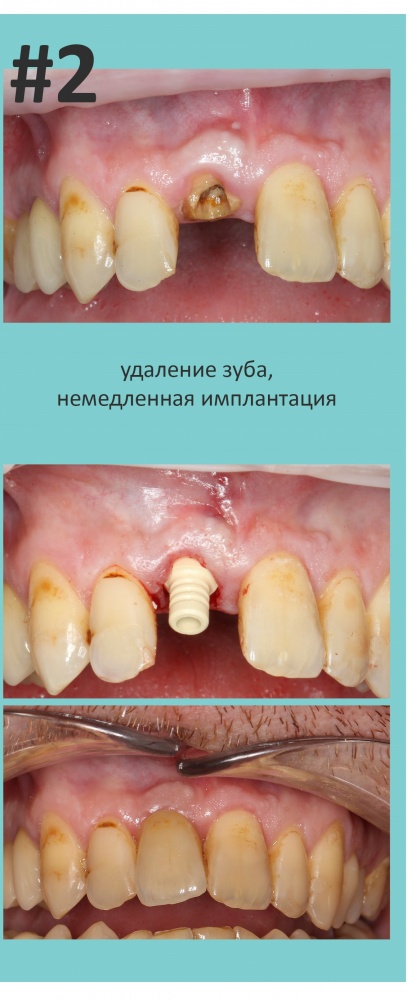
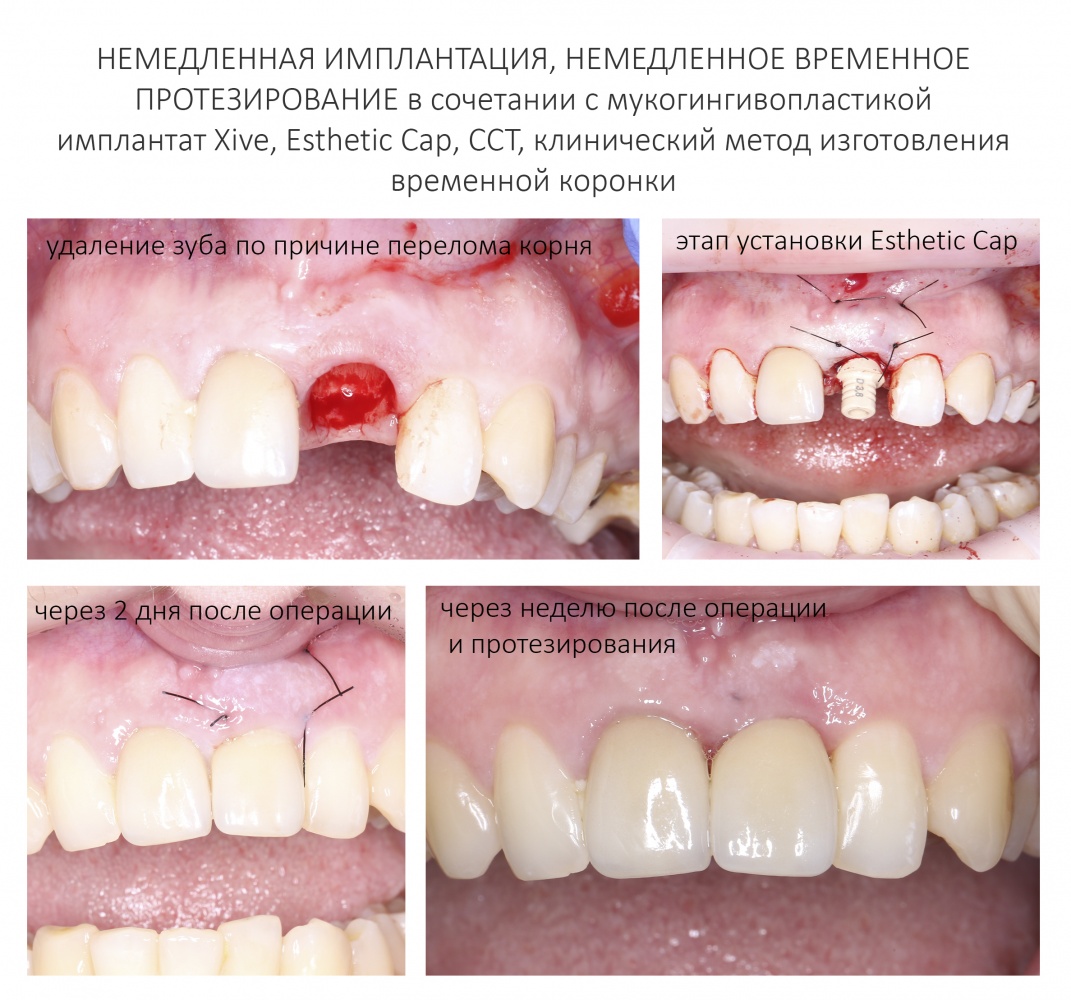
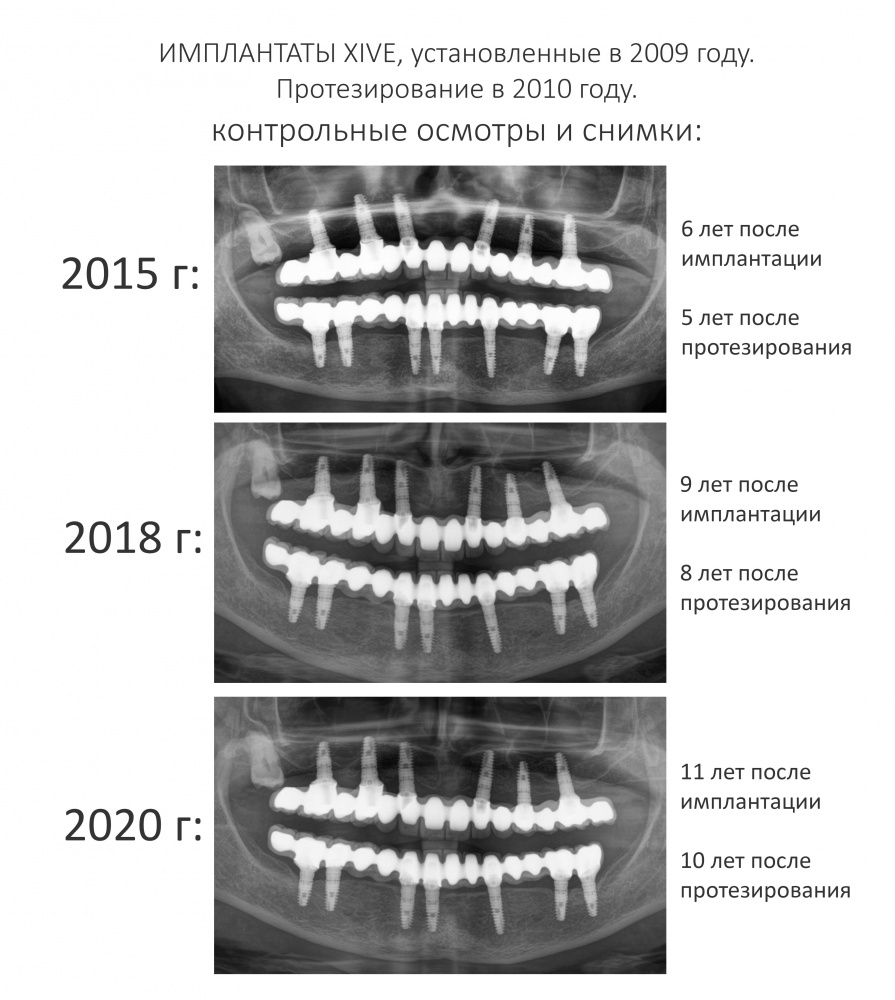
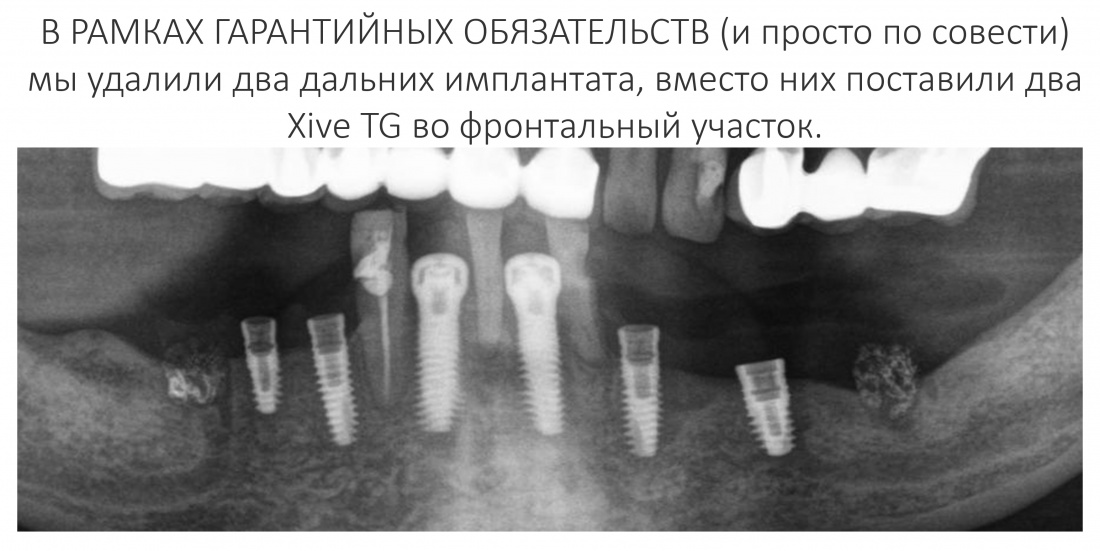
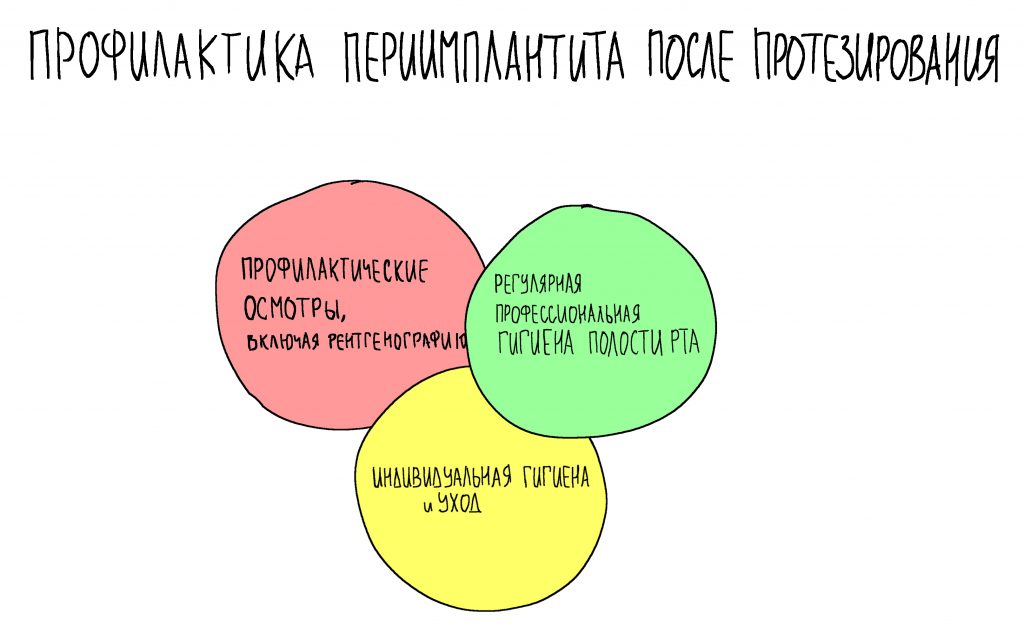
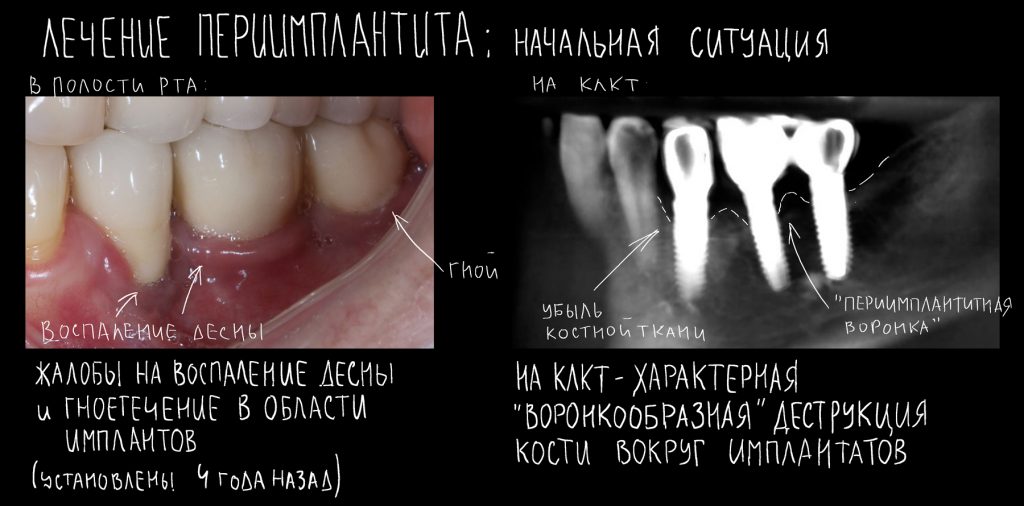
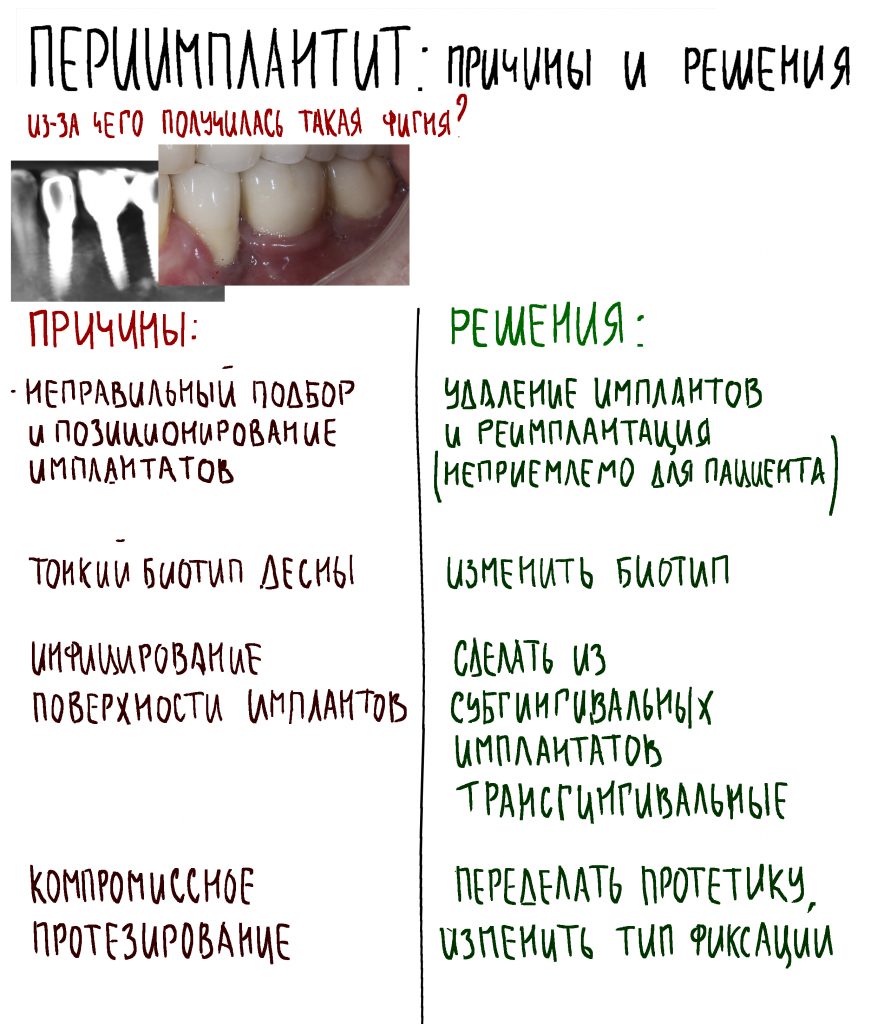
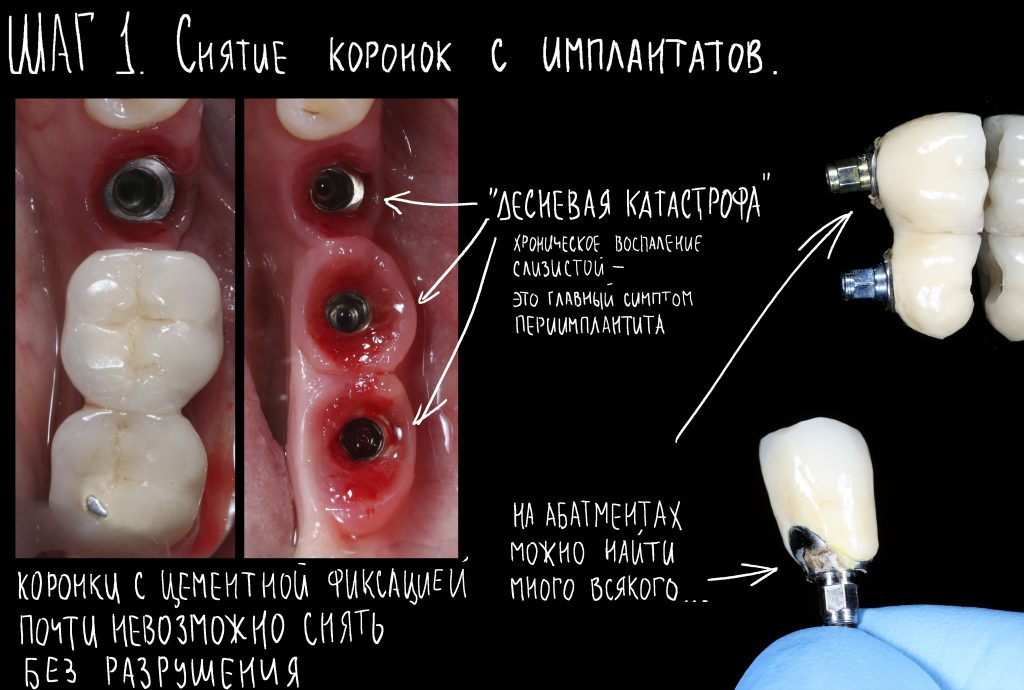
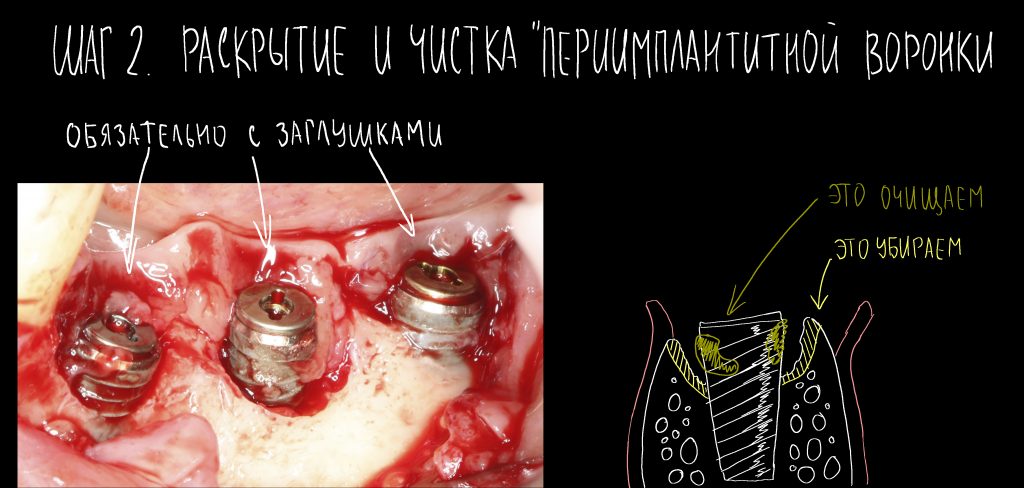
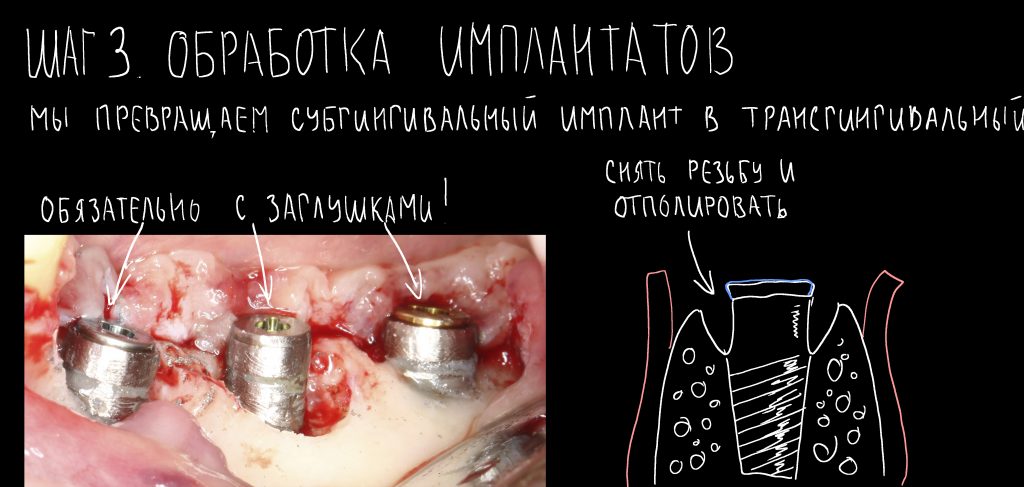
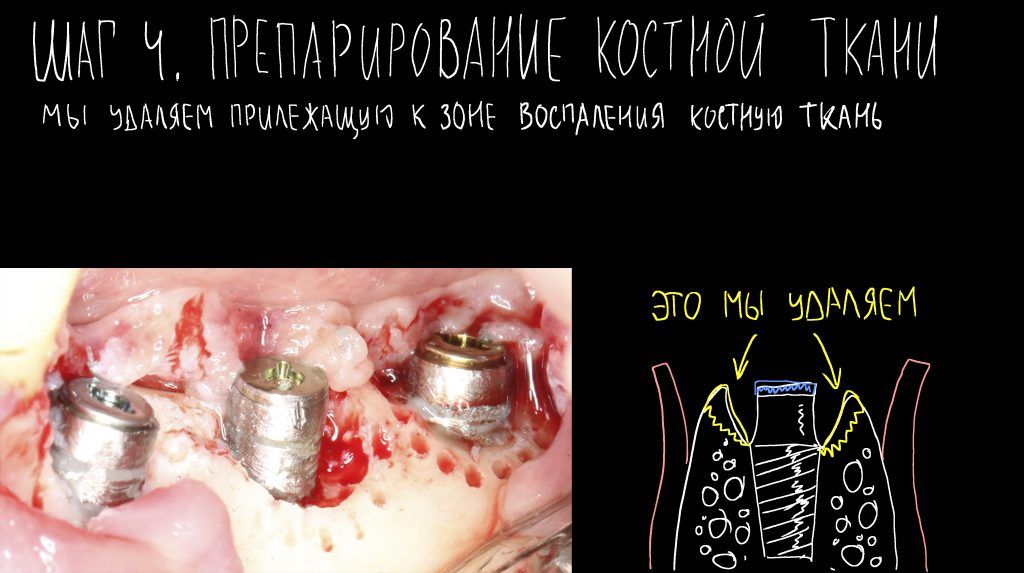
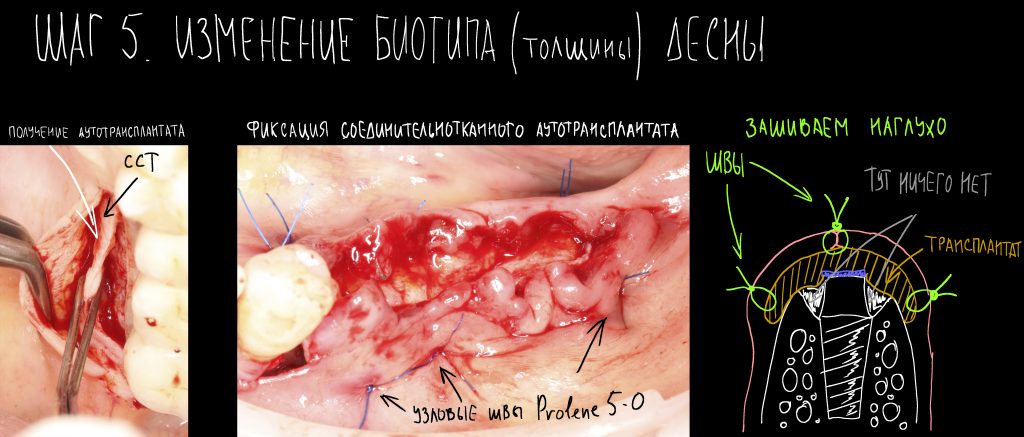
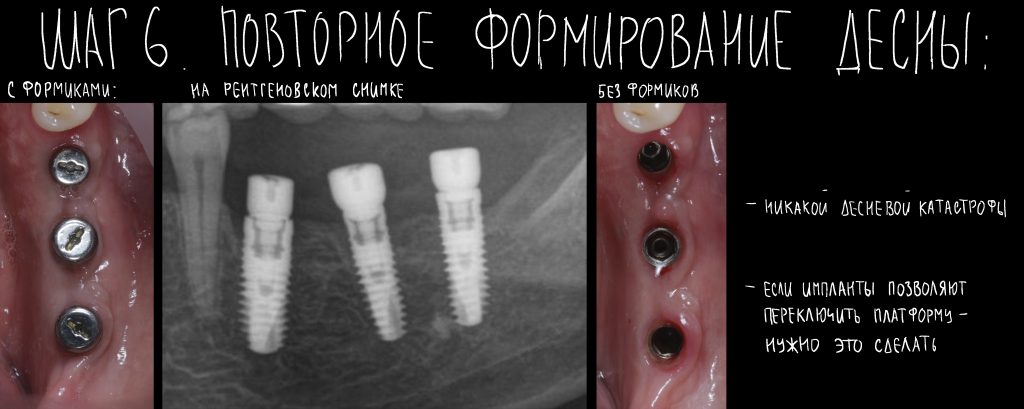
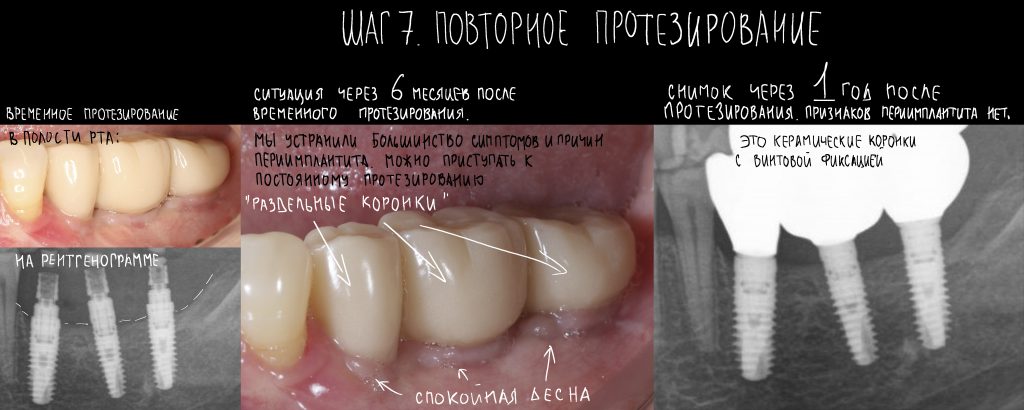
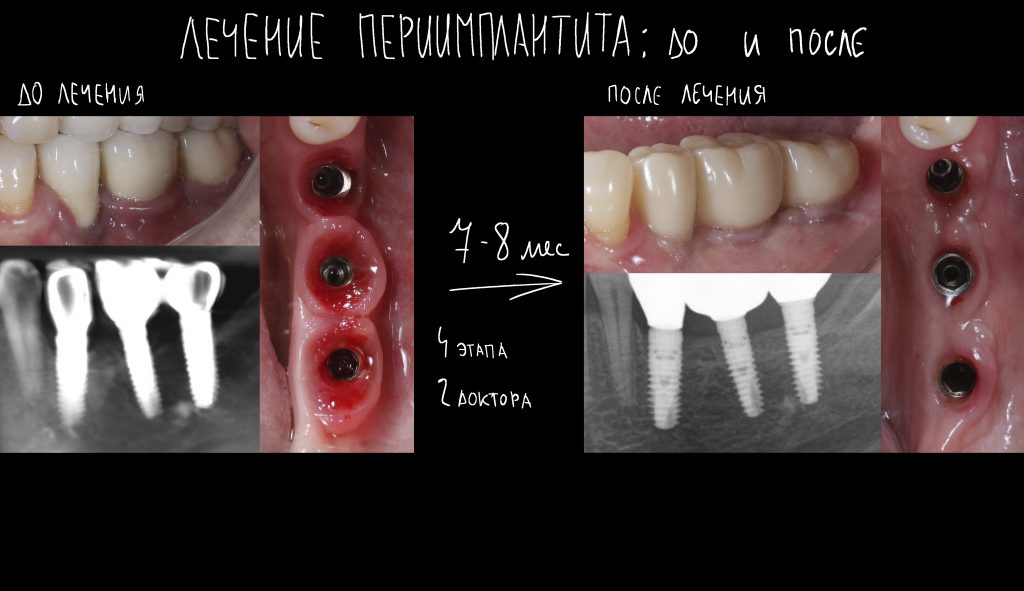
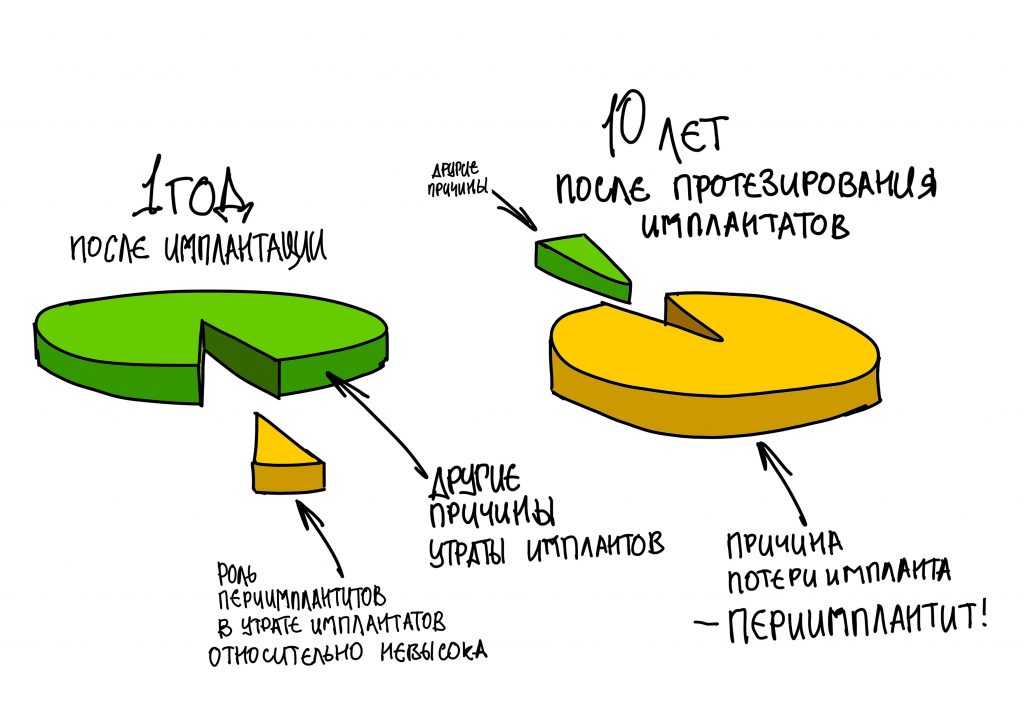
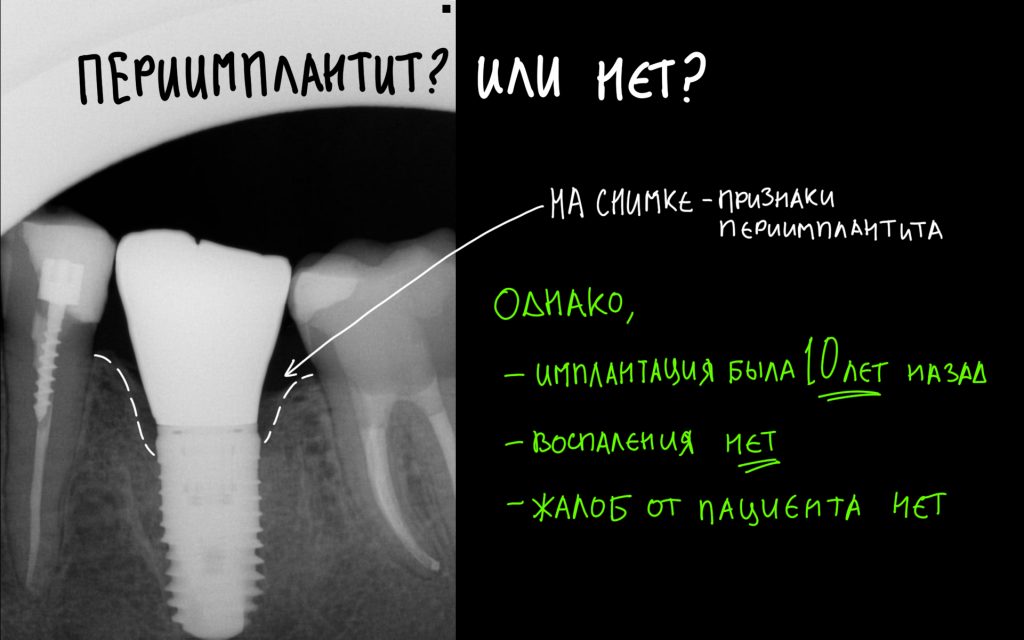
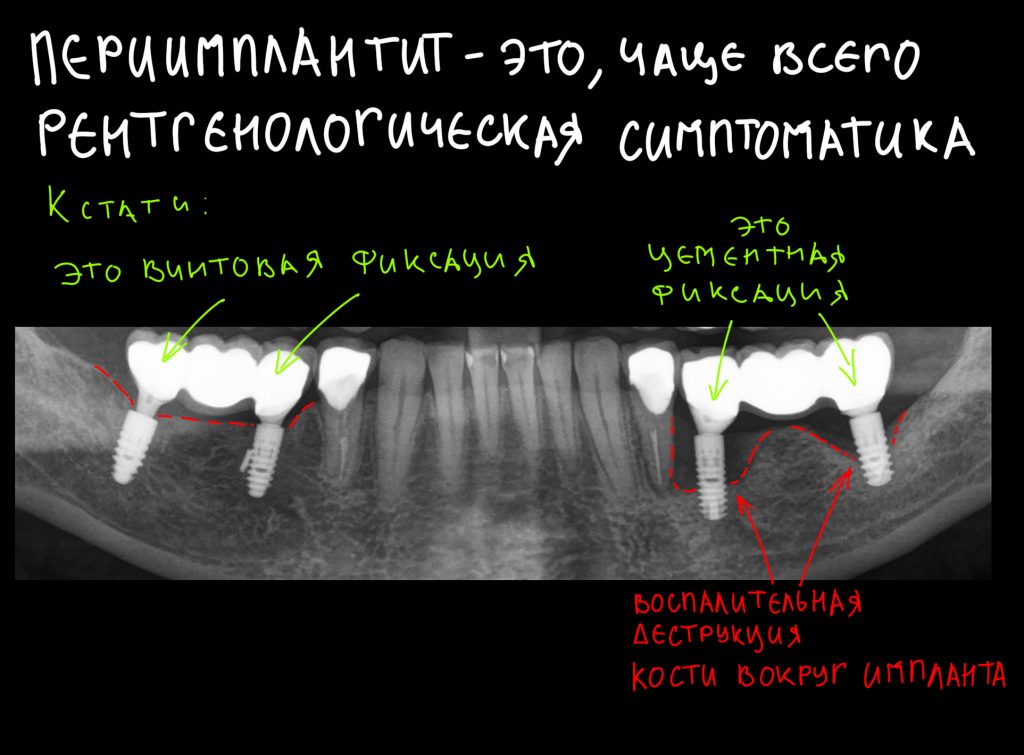
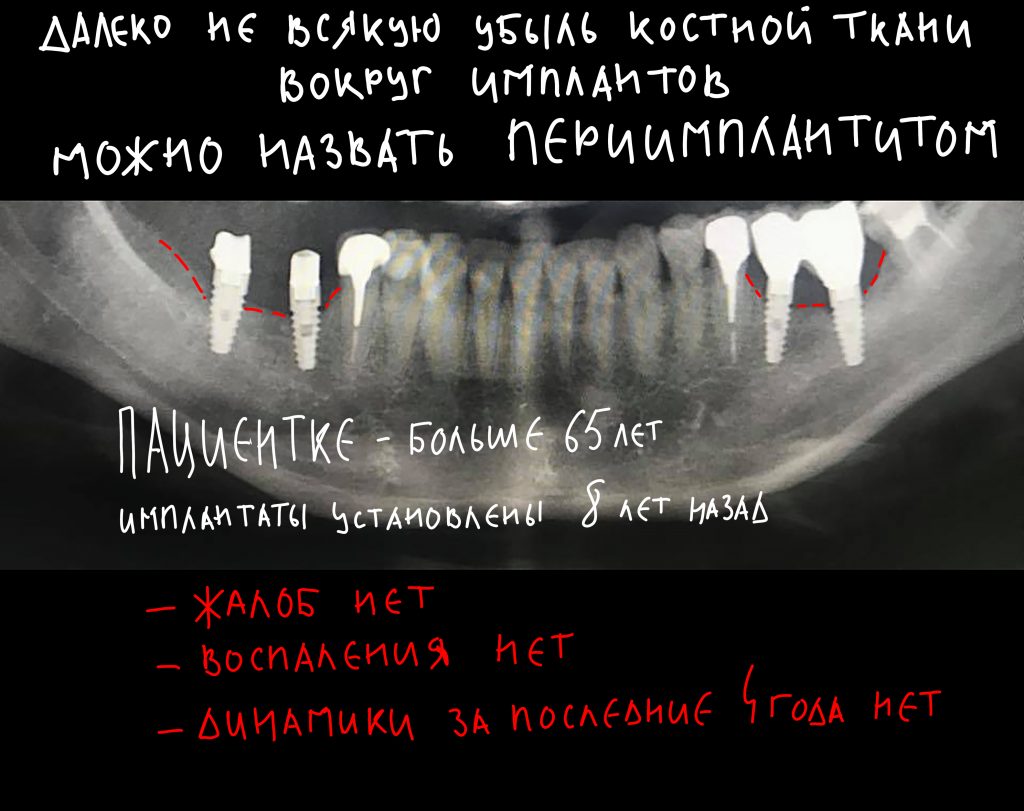
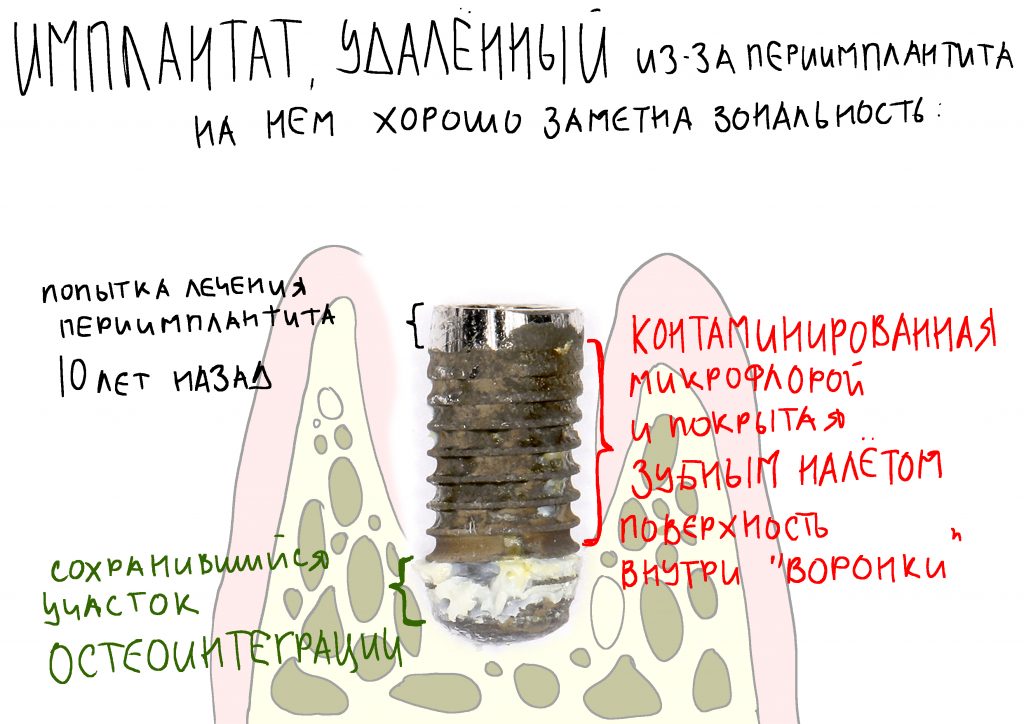
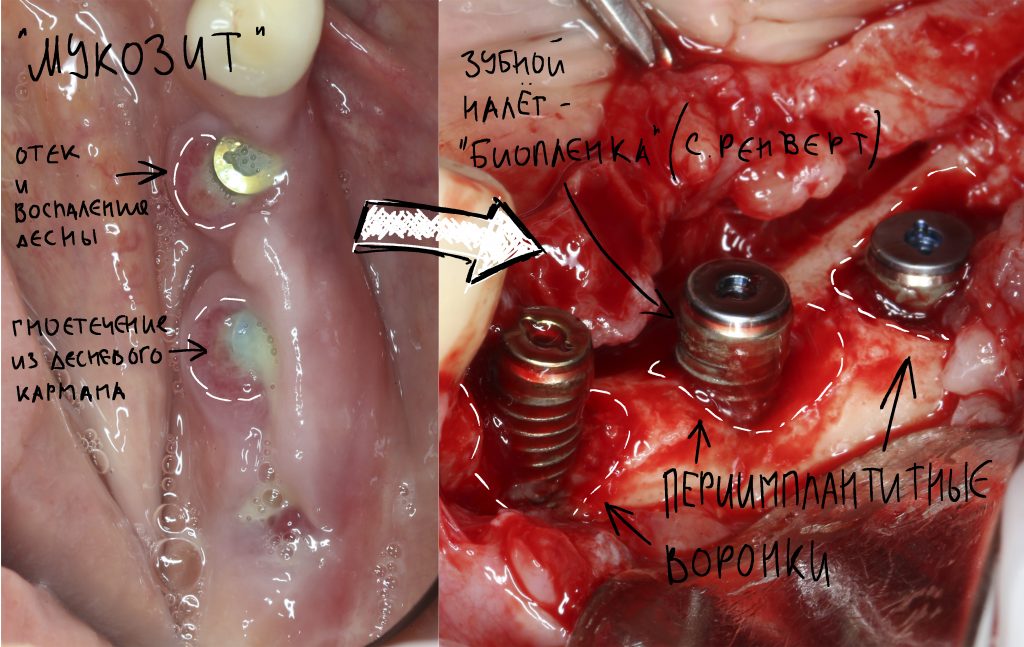
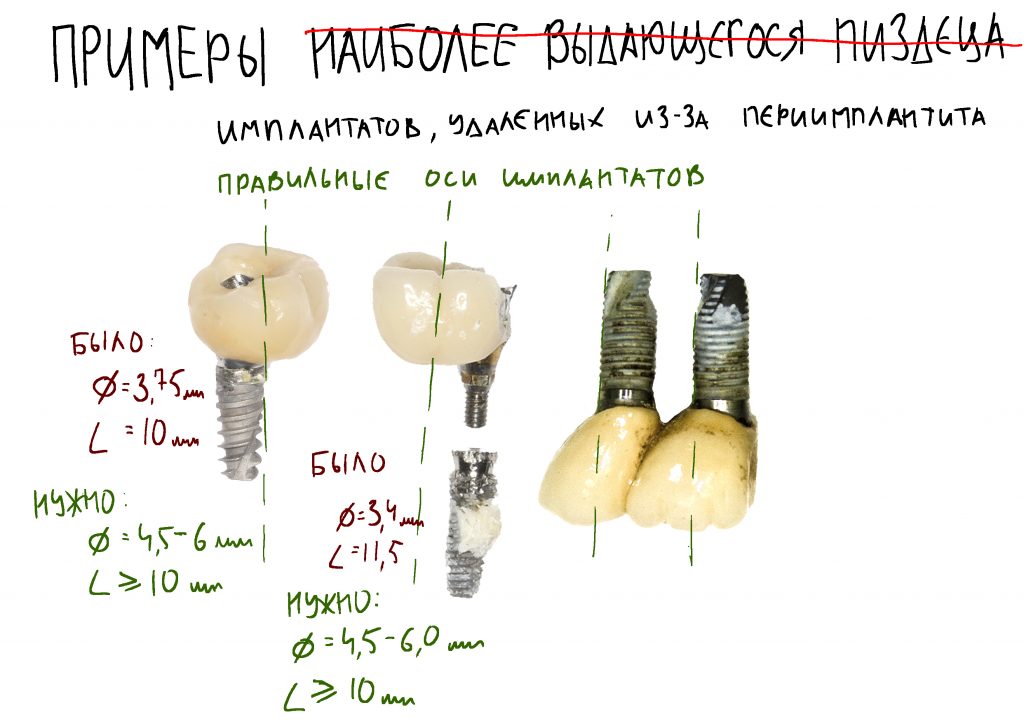
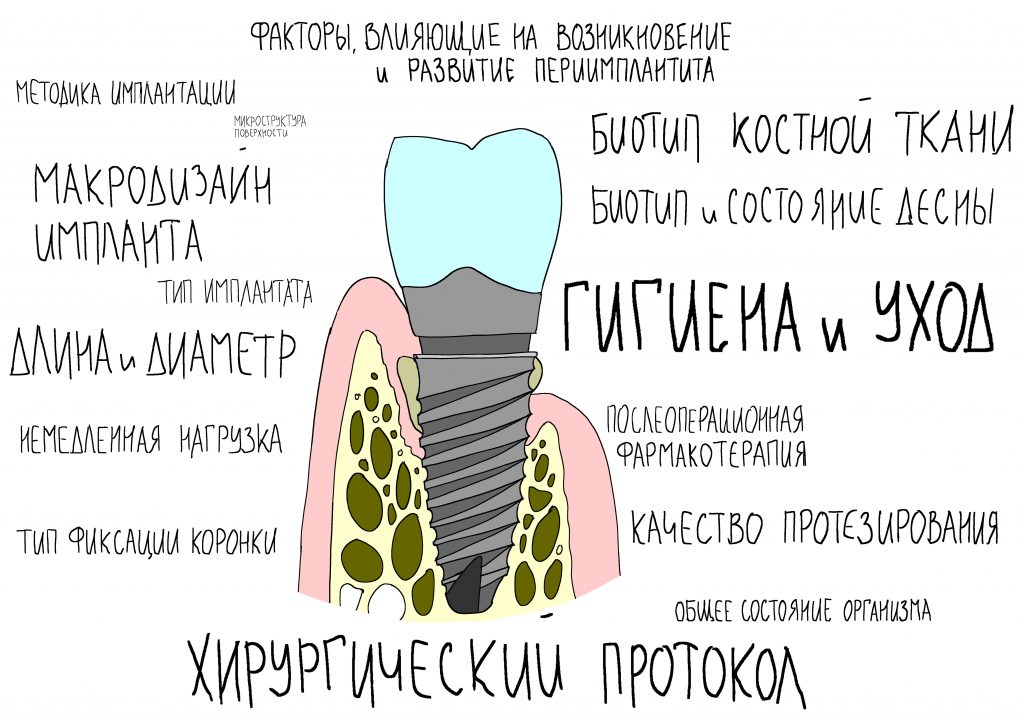
Эпиграфом к сегодняшней статье я поставлю древнее изречение:
«Если не знаешь, что делать — не делай ничего, ибо сделаешь только хуже».
По идее, он должен быть в конце статьи, но я опасаюсь, что из-за объема, сложности, важности и минимума картинок, её осилят не только лишь все. Вообще, мало кто может её осилить (с). Я бы хотел обратить на эпиграф внимание той части своих коллег, которая считает, что стоматология — это бизнес, а не медицина. Не умеете, не знаете, сомневаетесь — не беритесь. Цена ошибки в работе с пациентами на антиостеопорозной терапии очень высока.
А вообще, статья про бисфосфонаты, которая к сегодняшнему моменту стала самой цитируемой и читаемой на нашем сайте, появилась не просто так. Ей предшествовали большая исследовательская работа, изучение научной литературы, беседы с врачами нестоматологических специальностей, представителями фармкомпаний и т. д. В итоге мы сформулировали правила, ставшие обязательными в стоматологическом лечении принимающих бисфосфонаты пациентов. Следуя им, мы приняли несколько десятков таких пациентов за пару лет, многим из которых провели имплантацию и даже остеопластические операции — без каких-либо проблем.
Но… мало, кто знает, что в этом есть немалая заслуга хитрожопого одесского болтуна, которого у нас по недоразумению считают «специалистом по стоматологической реабилитации пациентов с тяжелыми хроническими заболеваниями» и даже «стоматологом».
Я и Финкельштейн.
В предыдущей статье я упоминал о своем знакомстве с бисфосфонатами, которое закончилось, мягко говоря, не очень хорошо. Однажды обжегшись на молоке, я стал дуть на воду и в какой-то момент я решил вообще не брать пациентов с подобным анамнезом. А пациенты-то идут. И всякие. В том числе, с гормональной и антиостеопорозной терапией, серьезной соматической патологией и букетом хронических болезней.
А тут в богомерзком, но тогда еще доступном Пейсбуке, нарисовался некто Финкельштейн, который, едва появившись в российском интернет-пространстве, начал активно рекламировать себя как «гуру по стоматологическому ведению пациентов с тяжелыми болезнями и т. д., и PhD, и MD…». Так хитрожопый хуйпоймикто из Одессы (харьковский еврей, если быть точным) стал настоящей звездой российской стоматологии и отправился в гастроли по российским городам и весям, дабы учить неразумных русских стоматологов премудростям украинско-еврейской медицины… Интересен тот факт, что никто из тех, кто организовывал гастроли этого болтуна, ни разу не поинтересовался его практикой, его опытом, не изучал его научную деятельность, публикации, биографию и т. д. Всем похуй, лишь бы стоматологи шли и платили бабки. Лох не мамонт, как любил говорить один известный коллега Финкельштейна.
В поисках ответов на свои тогдашние вопросы, я решил посмотреть один из вебинаров Финкельштейна, которыми он засрал все стоматологические интернеты и за которые до сих пор получает какие-то деньги. Выключил через двадцать минут, ибо вода, бред и демагогия. Ну, думаю, может это какой-то пробный вебинар? Может доктор (как я тогда полагал) специально делает вебинары для дебилов, а для умных людей пишет статьи или книги? Надо поискать! Так у меня появился исследовательский интерес к работе Финкельштейна. Замечу, что изначально я был крайне положительно, с помощью доктора Ф., я хотел въехать в тему, возможно даже пообщаться лично и направить к нему своих сложных пациентов.
Чо там с публикациями Финкельштейна в серьезных и авторитетных журналах? Забавно, что у такого выдающегося специалиста публикаций — хуй-данихуя. То, что нашел — в принципе, соответствовало информативной ценности вебинара. Уровень — спижженый из интернетов реферат второкурсника. Ну нет, думаю я, он же заявляет, что работает в серьезной организации, Тель-Авивском Университете. Я связался с Тель-Авивским Университетом, где мне ответили, что это Израиль, и что финкельштейнов у них хоть жопой жуй, но вот выдающегося Андрея Финкельштейна, «специалиста по стоматологическому лечению тяжелобольных пациентов» они не припоминают… Примерно в это же время Финкельштейн сообщил всем, что переехал в Германию и теперь работает в каком-то германском университете чуть ли не старшим научным сотрудником… На сайте самого университета, где есть большой раздел «Сотрудники» его не было, а звонить туда и что-то разведывать я посчитал излишним.
Ладно, интернеты — это зло, здесь все врут. Я решил связаться с Финкельштейном лично и спросить его, сможет ли он, такой крутой специалист по онкологиям, лучевым терапиям и этим вашим остеопорозам, принять моих пациентов. Причем, сильно обеспеченных пациентов, готовых прилететь ради такого дела в Германию и оплатить его финкельнштейнов труд по первой самой кошерной категории. И даже в шекелях. Замечу, что я очень настойчиво просил. А Финкельштейн…. отказался. Сославшись на дикую занятость, плотный график и бесконечные гастроли, он предложил отправить моих суперкрутых пациентов каким-то другим докторам. Даже телефона кафедры не оставил. Я было сунулся в те клиники, где он «ведет медицинскую деятельность», но… результат оказался немного предсказуем.
Чуть позже я пытался найти информацию о лечебной деятельности Андрея Финкельштейна: клинические случаи, фото «до/после», конкретные примеры проведенного лечения… но ничего не нашел. Воистину говорят, кто ничего не умеет — тот учит.
Андрей Финкельштейн — это всего лишь один из толпы безответственных болтунов, очередной из десятков инфоцыган, превративших наше последипломное образование в гребанный стыд. Все эти персонажи гастролируют по нашей стране, не имея ни преподавательской аккредитации, ни лицензии на образовательную деятельность, не выплачивая налоги и, что самое страшное — не обременяя себя никакой ответственностью за информацию, которую они продают аудитории за немаленькие деньги. Я даже не знаю, кто в этом больше виноват — все эти «Академии» и «Институты», которым пофиг, кого тащить, лишь бы собралась аудитория. Или мы, готовые хавать говно, лишь бы не сидеть за книгами и журналами. Уровень последипломного образования во многом определяет качество стоматологической помощи населению, а потому с этими модными аквадискотеками для стоматологов пора бы что-то делать. Иначе будет совсем поздно.
Ценный и важный комментарий профессора Ferkel Von Pfennig: от себя добавлю, что в свободное от инфоцыганства время Финкельштейн периодически звонит вам от имени Центробанка и говорит, что у вашей сим-карты заканчивается срок действия.
А на самом деле…
Всё намного проще, чем вы можете себе представить. В сегодняшней статье я расскажу вам о ключевых проблемах, сопровождающих стоматологический приём пациентов на антиостеопорозной терапии и приводящих, в конечном итоге, к развитию бисфосфонатного остеонекроза челюстей. Решив их, вы сделаете хорошее дело и сможете принимать пациентов, принимающих бисфосфонаты в обычном режиме. В конце концов, это ненормально, когда люди вынуждены ехать из Новосибирска или Астаны к нам в Москву ради обычного удаления обычного зуба. Или госпитализироваться ради 15-минутной операции в отделение челюстно-лицевой хирургии на неделю-две. Между нами, госпитализация в ОЧЛХ никак, абсолютно никак не гарантирует отсутствие осложнений. Кроме того, наш и не только наш опыт свидетельствует о том, что челюстно-лицевые хирурги в основной своей массе вообще не умеют удалять зубы мудрости.
Это публикация для моих коллег, врачей-стоматологов. Также я считаю, что она будет полезна и пациентам, оказавшимся между Сциллой и Харибдой, риском развития остеонекроза после удаления зуба и переломом шейки бедра из-за остеопороза. В общем, приведенная ниже информация будет полезна всем. Пусть даже она бесплатная. Надеюсь, её не спиздят и не начнут продавать за деньги, как было с предыдущей статьей.
И начну я с важного замечания:
Даже скрупулезное и тщательное следование всем рекомендациям из этой или вот этой статьи, хоть и существенно снижает риск развития постоперационных осложнений, но никак не гарантирует полное их отсутствие. Начиная работу с пациентом, принимающим бисфосфонаты или Деносумаб, подписывая с ним Договор, ИДС и план лечения, вы берете на себя ответственность за его здоровье.
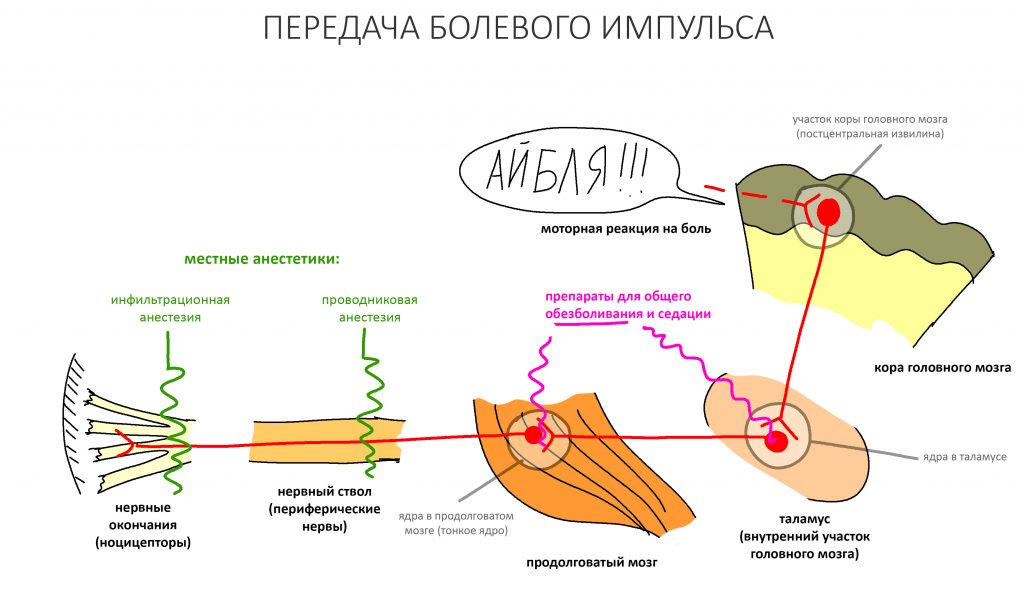
Проблема 1. Стоматологи ничего не знают о бисфосфонатах.
Много раз на своих лекциях, услышав о том, что «прием бисфосфонатов — это противопоказания к имплантации зубов», я просил аудиторию назвать два-три препарата из этой группы. И редко, очень редко слышал что-то про заледроновую кислоту и «Пролиа», который, кстати, бисфосфонатом не является. Второй вопрос окончательно ставил толпу докторов — да, докторов, а не студентов! — в тупик: «А каков механизм действия бисфосфонатов?». Ответом всегда (!) было молчание. Справедливости ради замечу, что в последнее время ситуация исправляется — и в этом есть маааааленькая моя заслуга.
Неизвестное вызывает две противоположные реакции — либо страх, либо пофигизм. И то, и другое в медицине катастрофически опасно.
Стоматолог, краем уха слышавший о бисфосфонатах и остеонекрозе, при встрече с пациентом на антиостеопорозной терапии делает полные ужаса глаза и выдает ему направление в отделение ЧЛХ. С учетом того, что в большой больнице наверняка найдется человек, который «в теме», это выглядит не самым плохим вариантом. Намного хуже, если недостаток знаний компенсируется мифами Древней Греции интернетов и финкельштейновыми тиктоками. В этом случае остеонекроз после стоматологических манипуляций практически неизбежен.
Доктор, который никогда не слышал о бисфосфонатах и не знает, какие опасности влечет их приём, просто проигнорирует информацию от пациента о том, что тот находится на антиостеопорозной терапии, из-за чего простым удалением простого зуба вполне может сделать его инвалидом.
Решение проблемы.
Изучение матчасти. Замечу, что ни эта, ни даже эта статья не могут считаться матчастью. Но их можно рассматривать как отправную точку, первый верстовой камень в изучении остеопороза и бисфосфонатов. Это то, с чего этого начать. Но дальше — самообразование, самообразование и самообразование, причем без всяких инфоцыган.
Есть интернет, где есть масса научных публикаций по антиостеопорозной терапии. Там же есть профильные журналы для специалистов. Например журнал «Остеопороз и остеопатии», который я обязательно рекомендую к изучению. На маркетплейсах можно купить учебники по клинической фармакологии, патофизиологии, патогистологии и биохимии. Мы живем в хорошее время, когда нет ничего такого, чего нельзя было бы изучить своими силами. Практически бесплатно, без меня и финкельштейнов.
Проблема 2. Слабое взаимодействие стоматологов в врачами других специальностей и наоборот.
Недавно я стал свидетелем чуда. Астанинский эндокринолог прежде, чем назначить пациентке бисфосфонатную терапию, отправил её на санацию полости рта со словами: «Вылечите зубы сейчас, поскольку потом это будет невозможно!» Честно говоря, я б этому доктору поставил памятник.
Ведь если бы все эндокринологи, онкологи и просто травматологи поступали так, как этот доктор — у нас бы не было никаких проблем и связанных с приемом бисфосфонатов осложнений. Бисфосфонатный остеонекроз был бы чем-то вроде натуральной оспы — все знают, что она есть, но никто никогда вживую не видел.
Что может быть проще, чем сказать пациенту:
— У вас остеопороз, я планирую назначить вам бисфосфонаты или деносумаб. На их фоне могут быть серьезные осложнения после имплантации или удаления зуба. Пожалуйста, сходите к стоматологу, вылечите зубы, принесите справку о санации — и я назначу вам антиостеопорозную терапию.
Но за всё время работы с пациентами на бисфосфонатах, я лишь раз слышал что-то подобное. От эндокринолога из Астаны.
Я думаю, что мы, стоматологи, сами в этом виноваты. Своими образом жизни, отношением к профессии и поведением, мы заслужили чуть ли не презрительное отношение со стороны всего медицинского сообщества. «Курица — не птица, а стоматолог — не врач». И действительно, нас не воспринимают как врачей.
Справедливости ради замечу, что и стоматологи не особо стремятся дружить с врачами других специальностей. За исключением разве, что оториноларингологов и неврологов. Но почему-то ни в неврологию, ни в ринологию особо вникать не хотят. Не говоря уже о других медицинских науках.
Решение проблемы.
Наконец, понять и принять, что стоматология — это часть медицины. Настроить устойчивые каналы взаимодействия с врачами нестоматологического профиля и не стесняться обращаться к ним за советами. В случае появления пациента с особенностями здоровья (к таковым можно отнести людей на антиостеопорозной терапии) — проконсультироваться с коллегами и получить от них рекомендации по предоперационной подготовке и послеоперационной реабилитации. Действовать согласованно. Научиться работать в команде с другими специалистами. Быть скромнее.
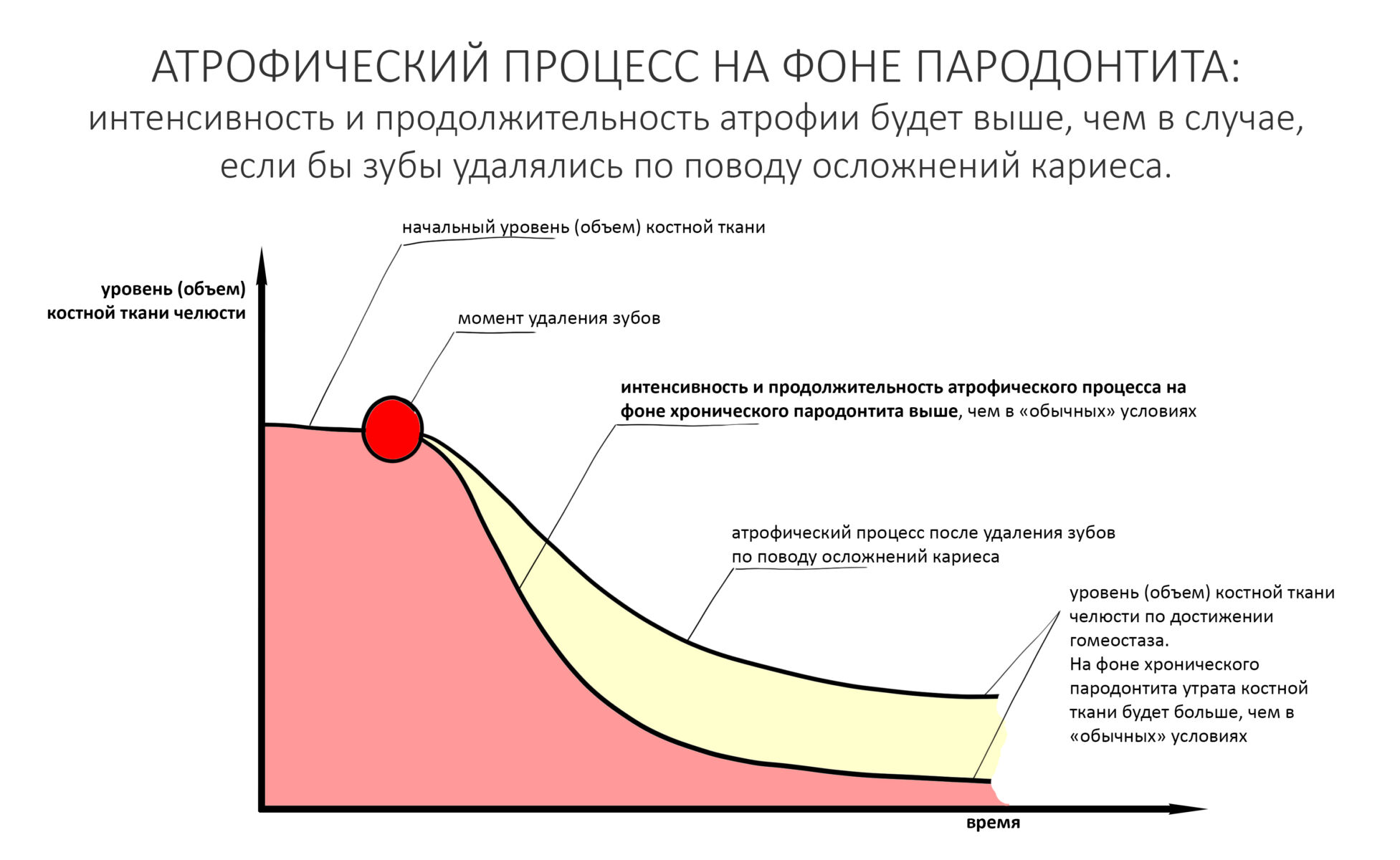
Проблема 3. Значительная инертность в фармакокинетике антиостеопорозных препаратов и медленный обмен веществ в костной ткани.
Бисфосфонаты не назначают просто так. Это не прихоть пациента и не следствие «теплых» отношений доктора с бигфармой, пусть даже в 90% случаев их прием является профилактическим. Задача бисфосфонатов — снижение риска переломов костей у онкологических пациентов, женщин в постменопаузе, людей с тяжелыми хроническими заболеваниями, нарушениями обмена веществ, на гормонотерапии и т. д. Перелом шейки бедра или позвонков мгновенно превращает активную семидесятилетнюю бабушку в беспомощного инвалида, и велика вероятность того, что свой семьдесят первый день рождения такая бабушка уже не встретит. Поэтому антиостеопорозную терапию назначают пожизненно, и к ней нужно относиться очень ответственно, ни в коем случае не отменять и не прекращать прием без указаний лечащего врача.
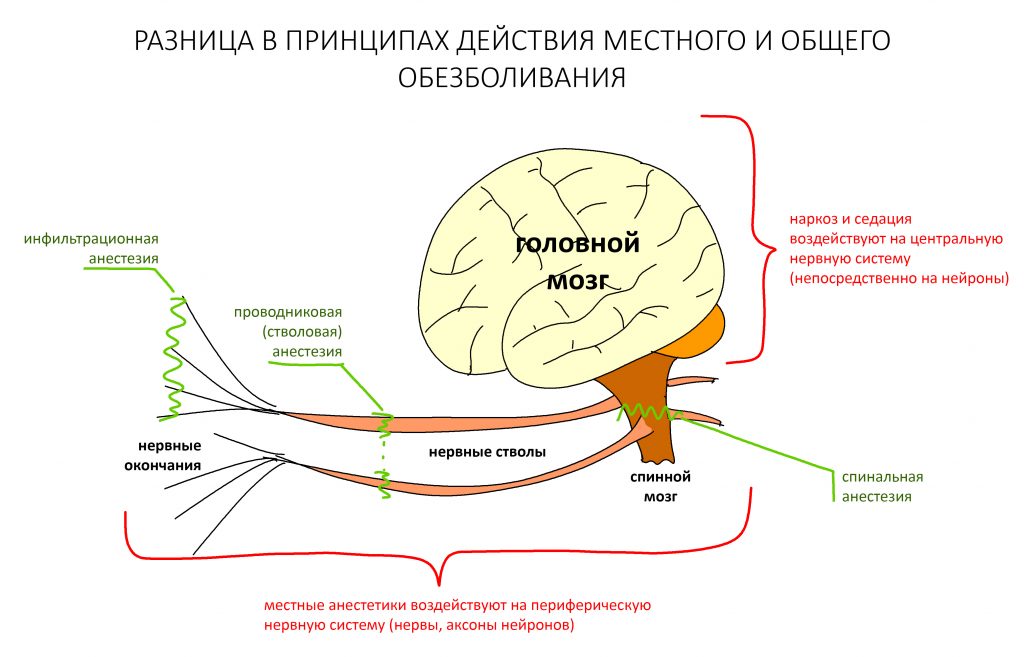
Где-то здесь, вот в этой статье>> показаны различия в механизмах работы бисфосфонатов и Деносумаба (Пролиа, Эксджива).
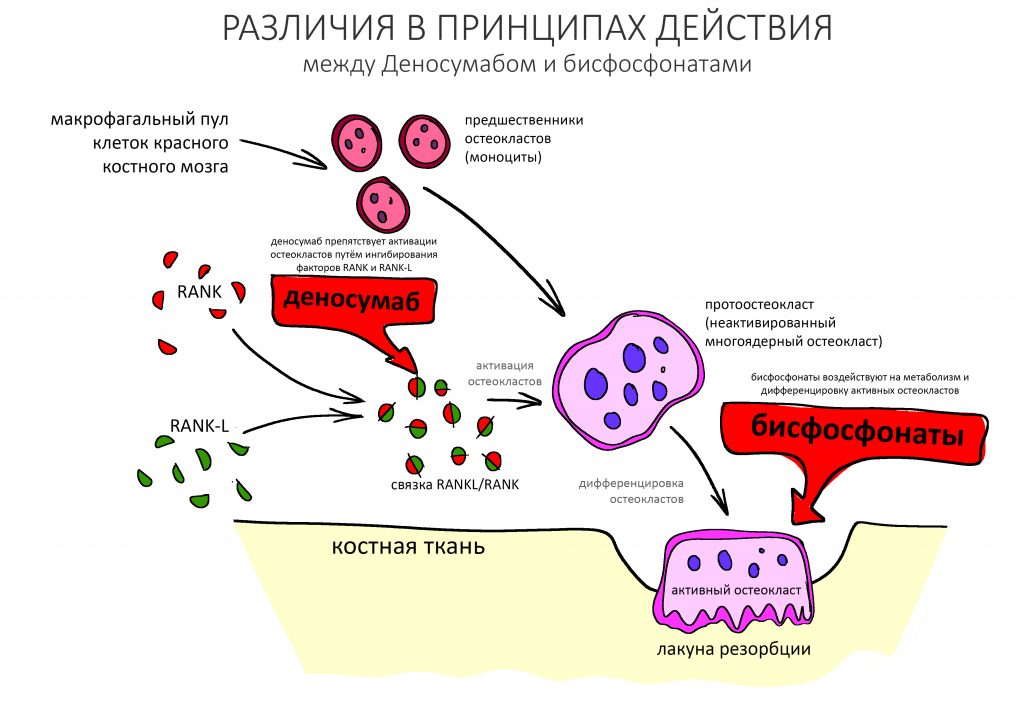
Если лень читать, кратко напомню. Например, чтобы золедроновая кислота начала «работать», её молекулы должны встроиться в остеоматрикс. Поскольку обмен веществ в костной ткани идет очень медленно, это занимает весьма длительное время. Если пациентке сегодня прокапали Акласту, то более-менее заметные изменения минеральной плотности кости появятся не ранее, чем через 6-12 недель — тогда, когда будет достигнута минимальная лечебная концентрация золедроната в костном матриксе.
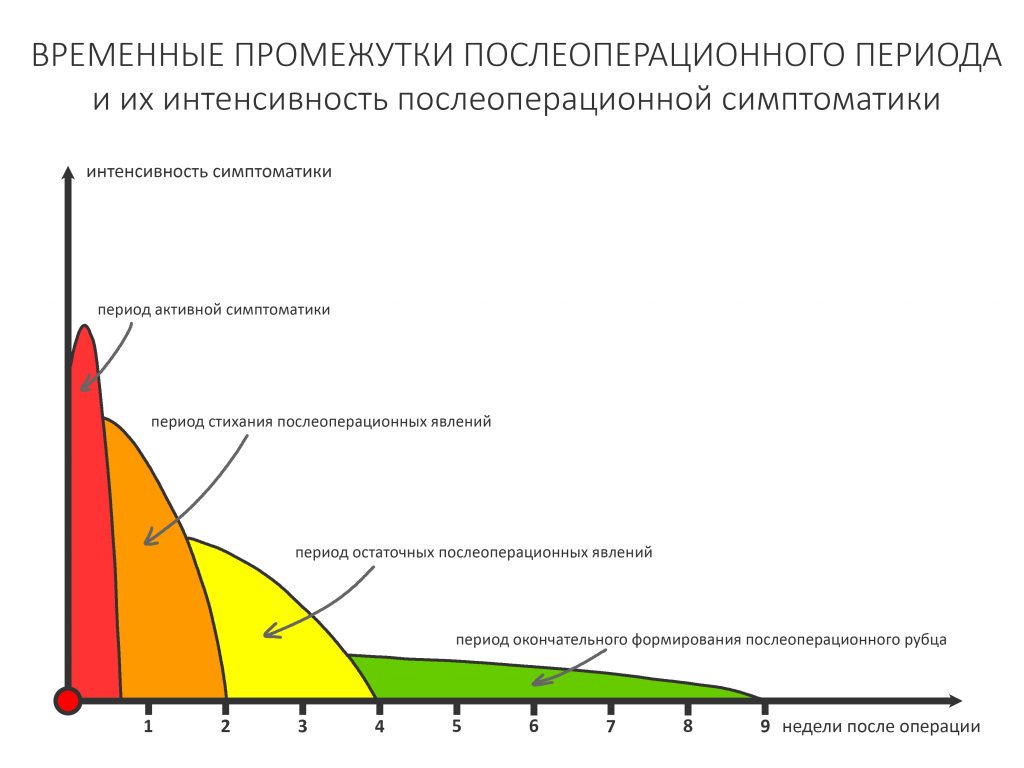
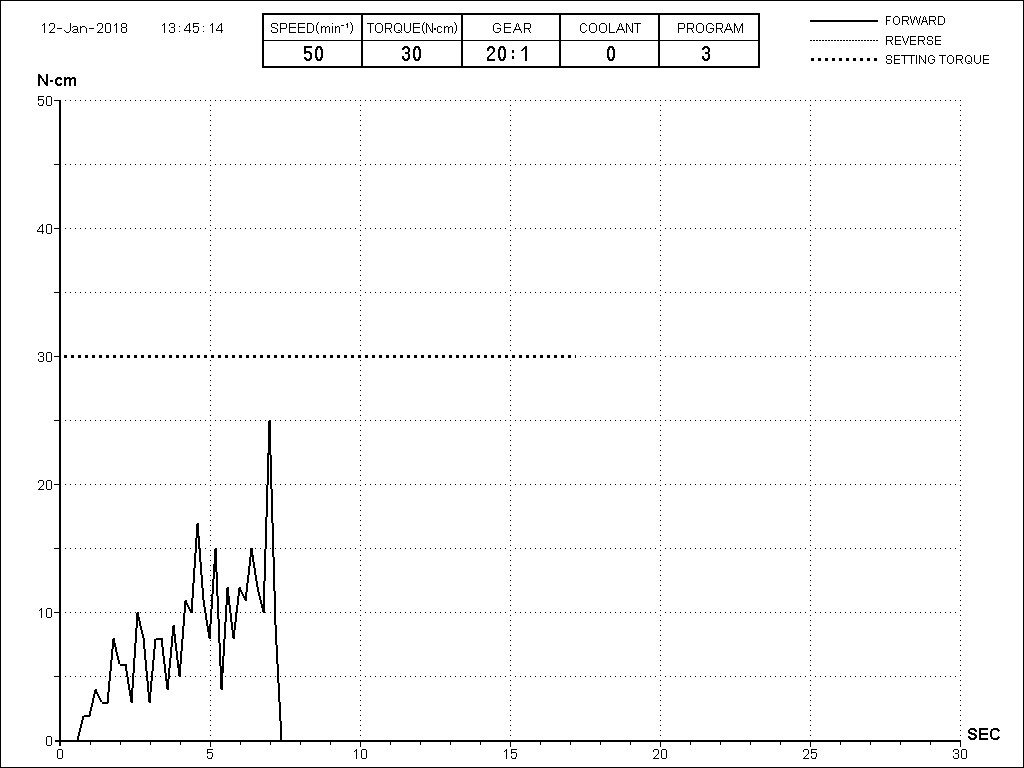
Судя по комментариям к предыдущей статье, много вопросов было к этому графику:
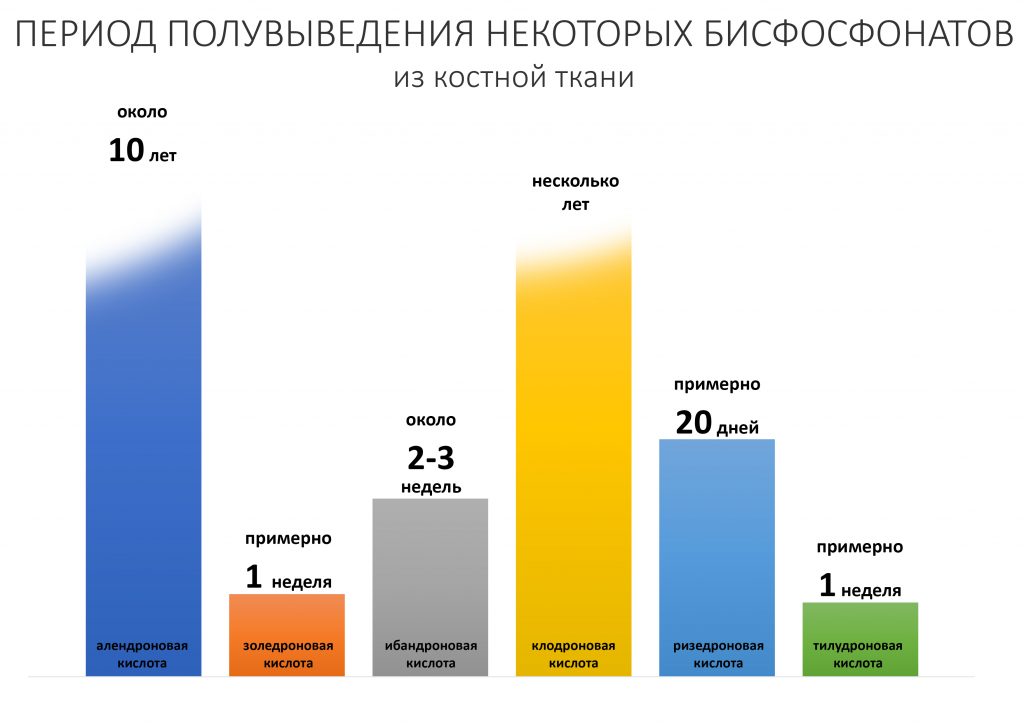
Я соглашусь, что противоречия есть — в том числе в таблице, по которой я этот график построил («Бисфосфонатная терапия остеопороза», Лiкарь, 2014).

Попытки разобраться в этих противоречиях лишь усугубили ситуацию, поскольку в разных источниках приводятся совершенно разные цифры и сроки для одних и тех же препаратов. Я склонен полагать, что однозначного мнения по поводу метаболизма бисфосфонатов в костной ткани нет, а связано это, опять же, с крайне медленным обменом веществ в кости и сложностью проведения подобных исследований. В общих чертах, динамика концентрации бисфосфонатов выглядит таким образом:
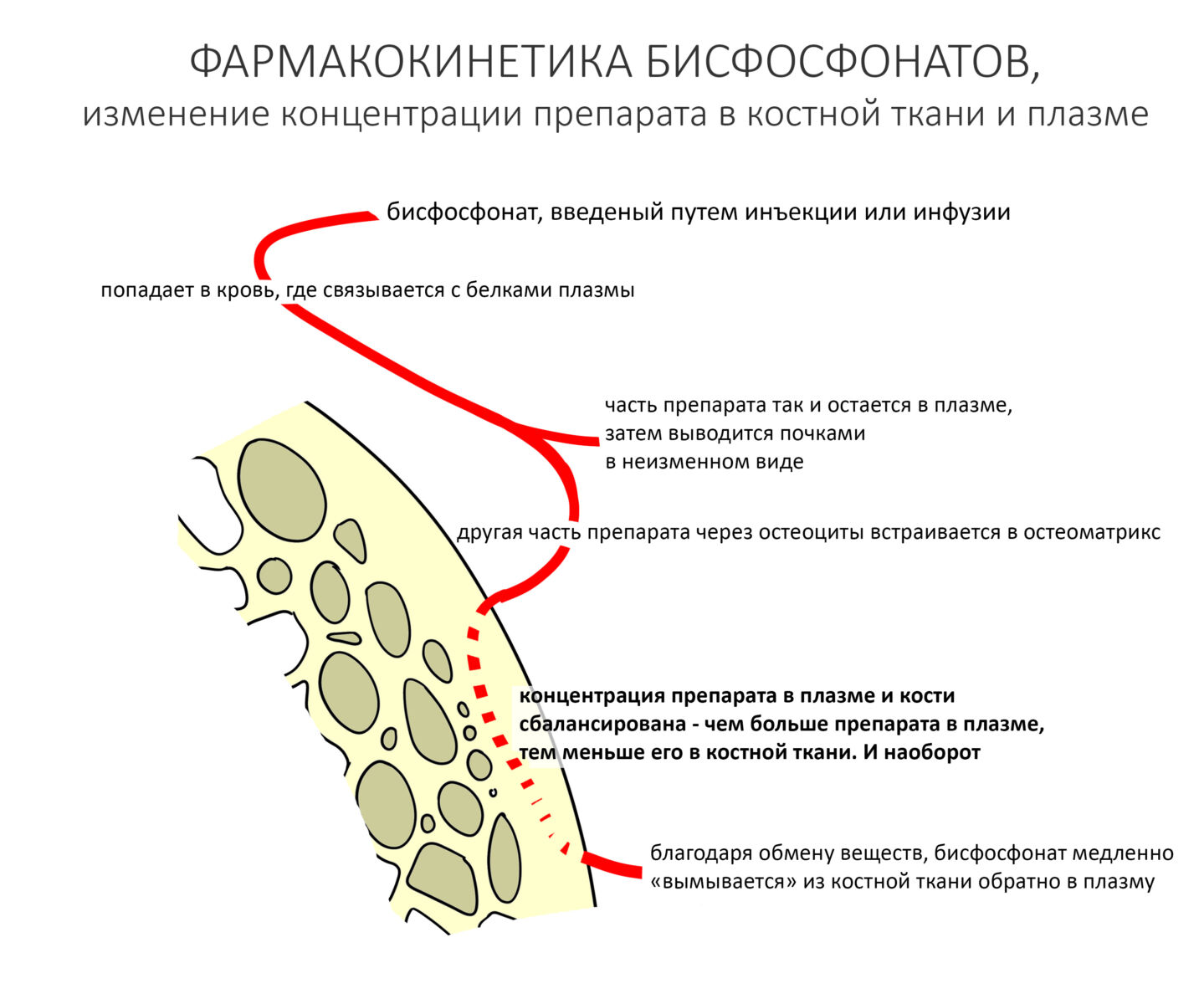
В связи с чем, я считаю прекращение приема антиостеопорозных препаратов с целью проведения стоматологических хирургических вмешательств не только нецелесообразным, но также бесполезным и даже опасным.
Собственно, в чем заключается опасность? Представьте себе, что стоматолог отменяет назначенные другим доктором бисфосфонаты. Удаляет зуб, всё идет нормально. Проходит месяц, пациент падает, ломает шейку бедра и становится инвалидом. Можно сколько угодно рассуждать о том, что прямой связи между отменой антиостеопорозных препаратов и травмой нет, что принимай он бисфосфонаты — при таком падении он стопудово себе что-нибудь бы сломал. В глазах пациента виноват будет именно стоматолог, который вышел за пределы своей компетенции и отменил то, что он не назначал.
Решение проблемы.
Повторюсь, отмена антиостеопорозной терапии не только нецелесообразна и бессмысленна, но и опасна. Тем более, если говорить о краткосрочной отмене, на месяц-год, ради проведения стоматологического лечения. Поэтому не нужно ничего отменять.
Нормальное стоматологическое лечение, включая хирургическую санацию полости рта, можно проводить даже на фоне текущей антиостеопорозной терапии.
Проблема 4. Инфекция
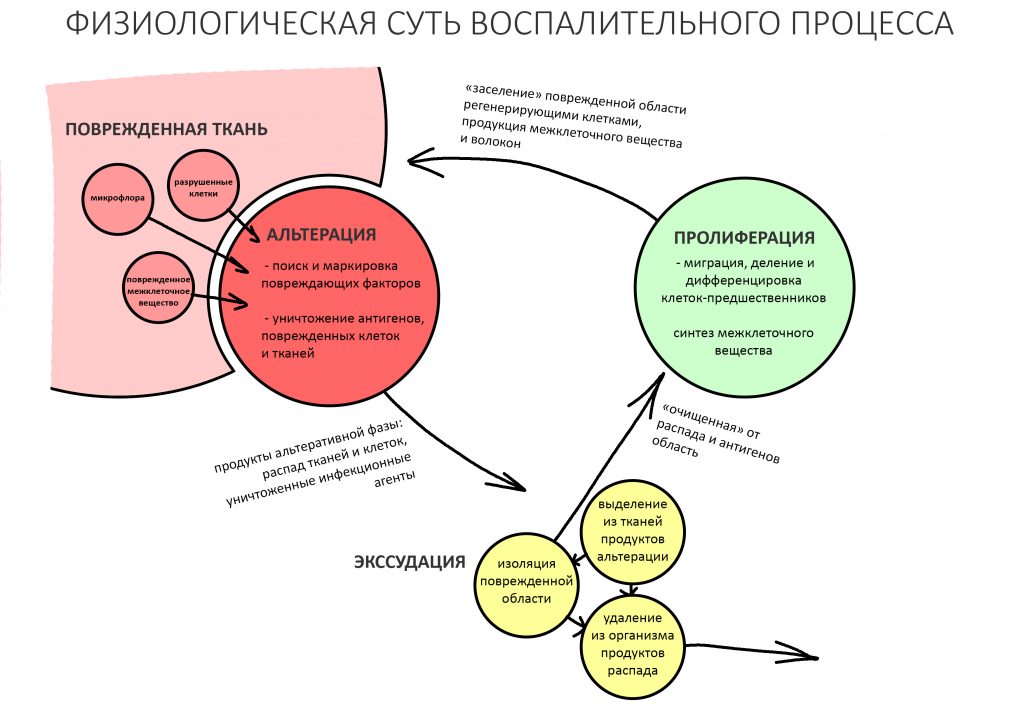
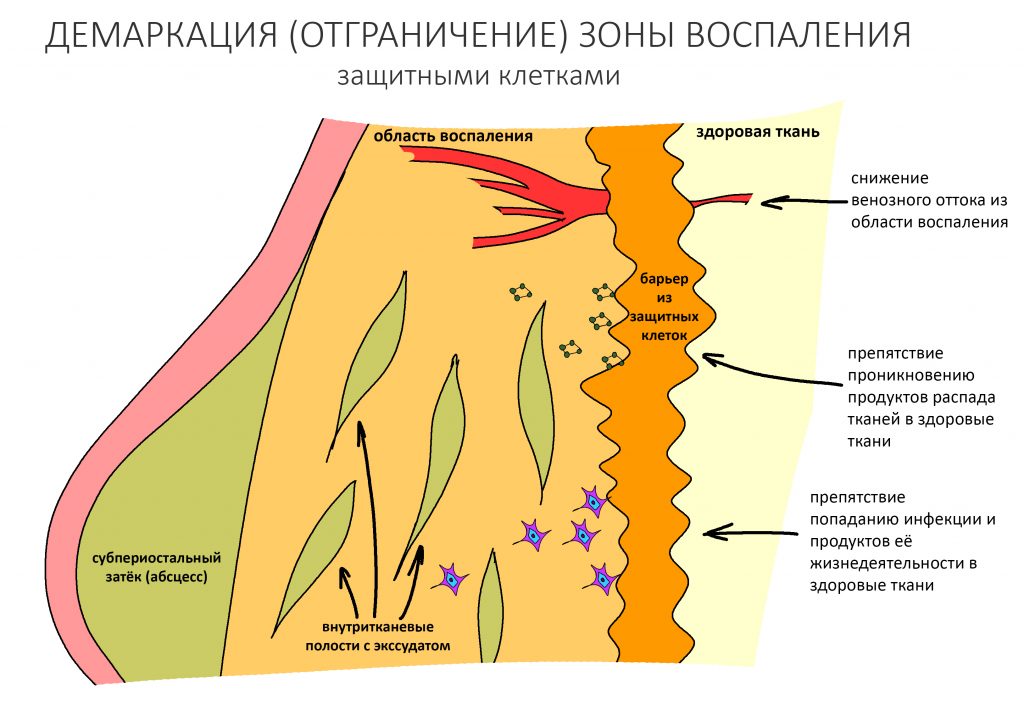
Вот тут важно понять, что сами по себе ни бисфосфонаты, ни деносумаб не вызывают остеонекроз. Его причиной является инфекция, а точнее — микрофлора полости рта, которая в обычных условиях никакого вреда человеку не причиняет. Остеокласты — это не только клетки, обновляющие костную ткань. Это еще и клетки-защитники костной ткани от всякой дряни. Антиостеопорозные препараты подавляют активность остеокластов, в результате чего челюстная кость легко инфицируется, развивается остеомиелит. Лунка удаленного зуба, пусть и прикрытая кровяным сгустком — это отличные входные ворота для инфекции.
Решение проблемы.
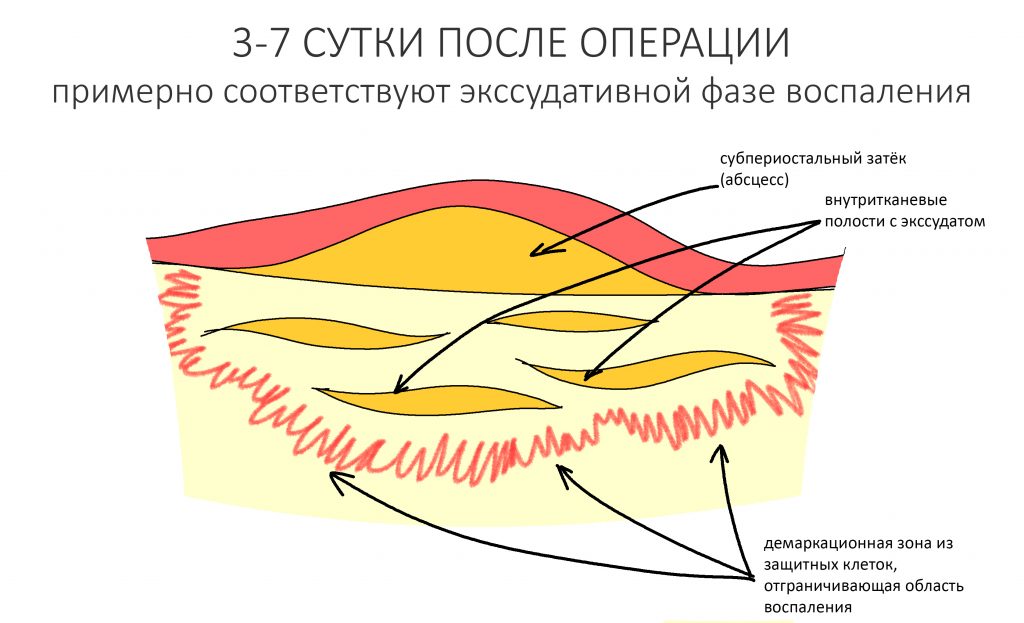
Если мы не допустим инфицирования костной ткани после удаления зуба/имплантации/остеопластической операции и т. д., то сведем к минимум риск развития бисфосфонатного остеонекроза челюсти. Поэтому вся особенность работы с пациентами на антиостеопорозной терапии как раз и состоит в постоянной и планомерной борьбе с инфекцией.
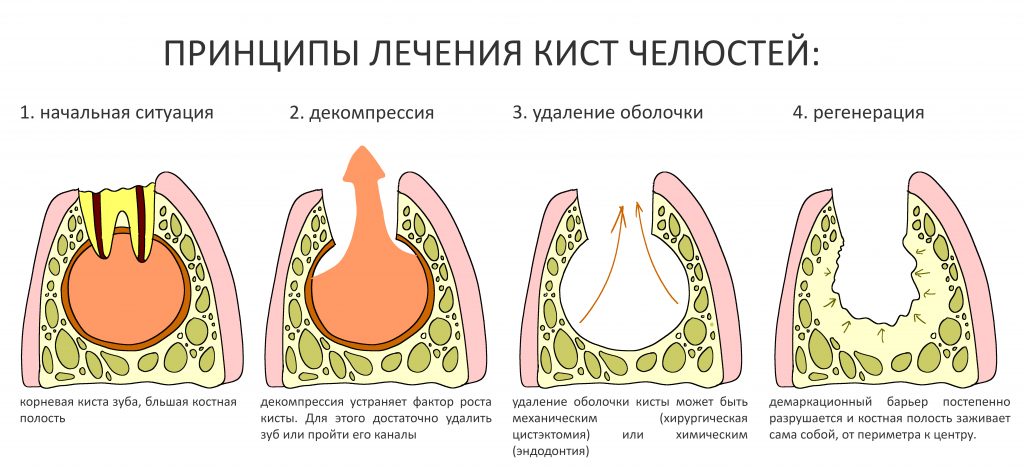
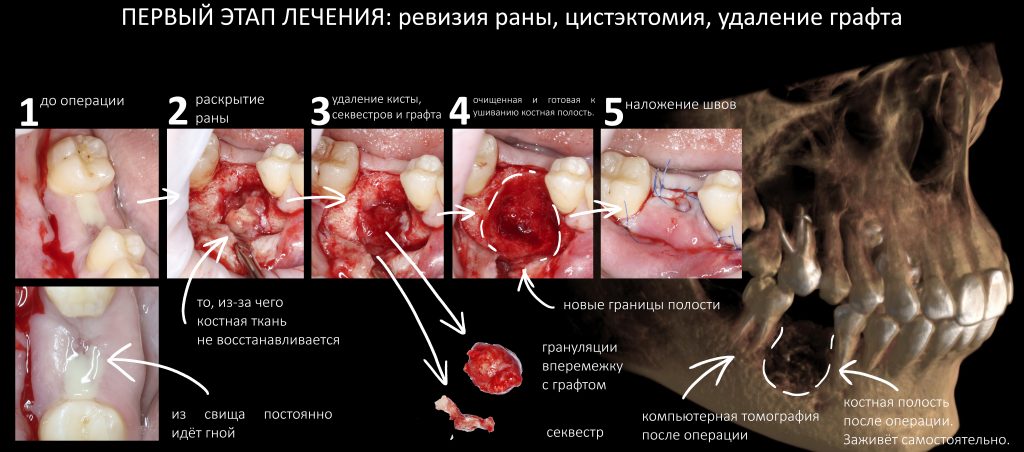
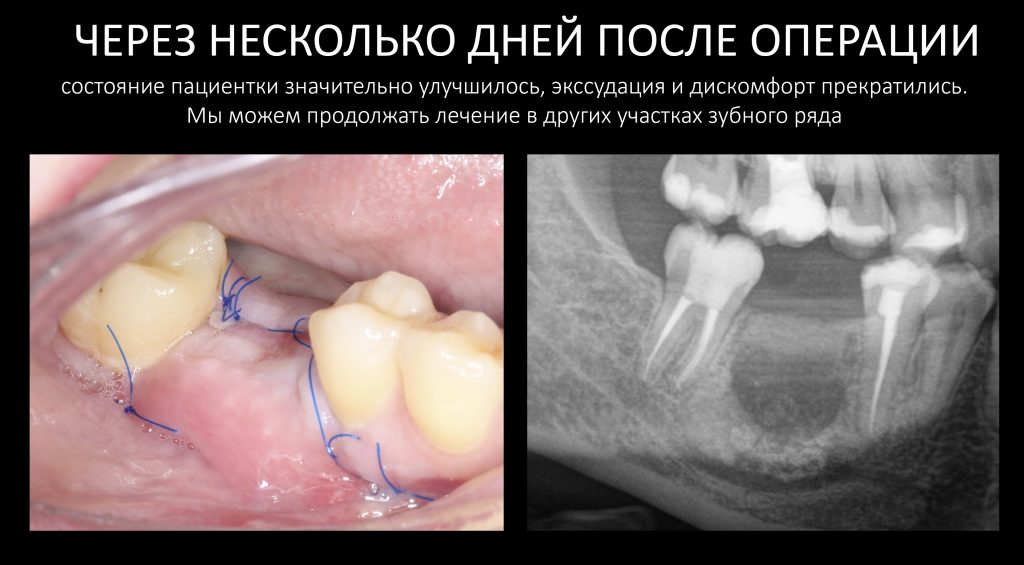
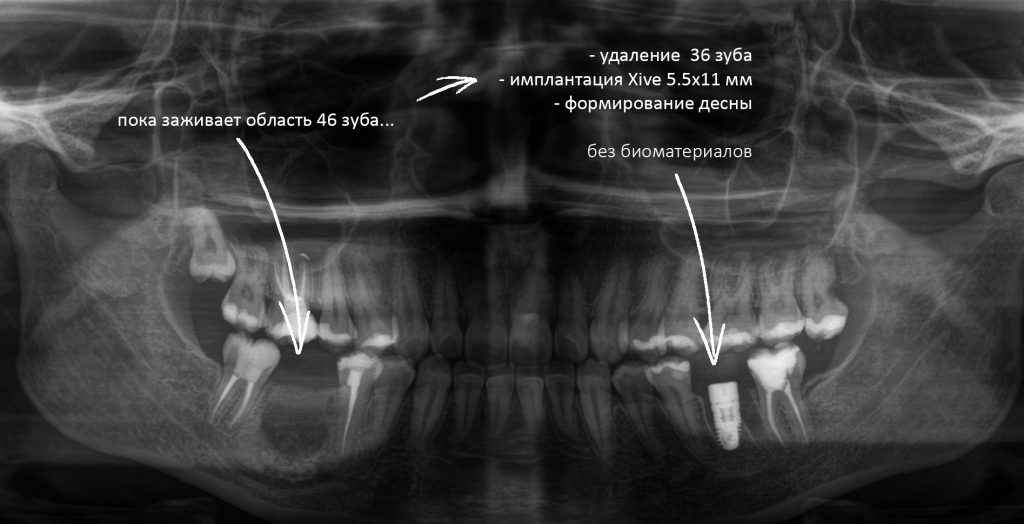
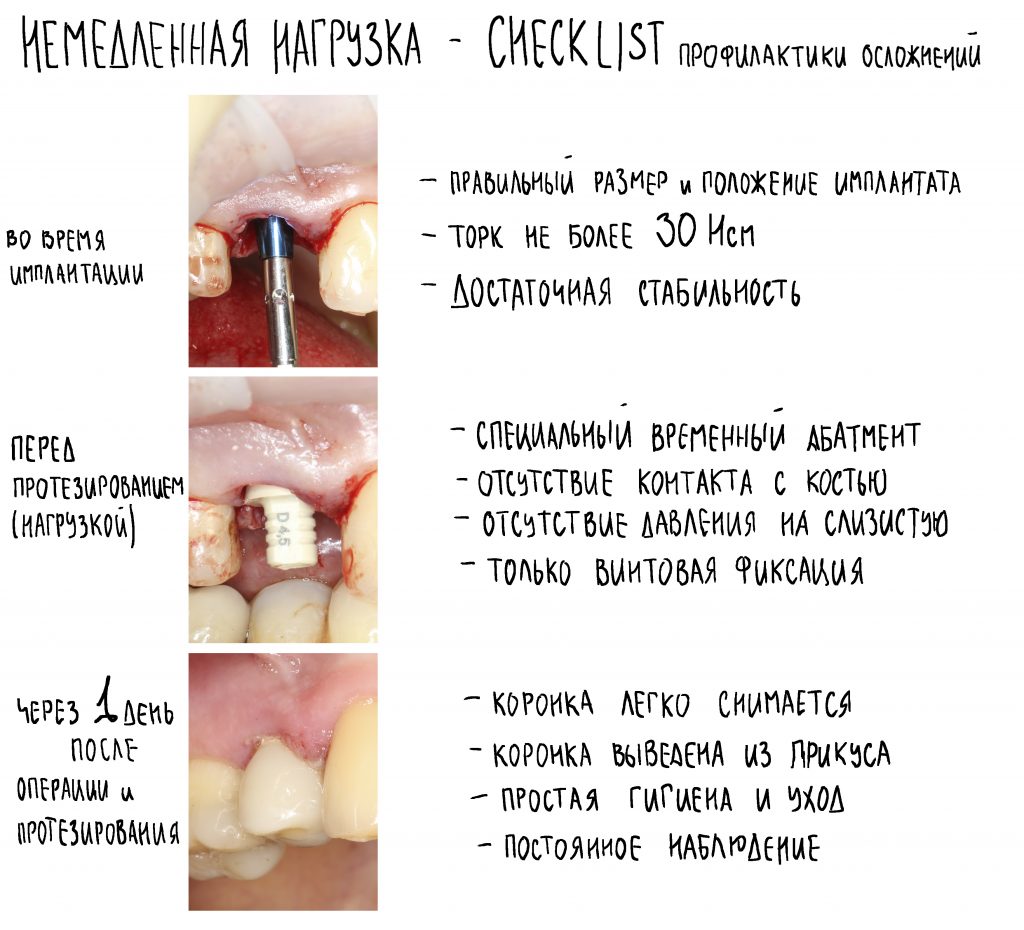
На рисунке ниже представлена схема того, как мы это делаем:
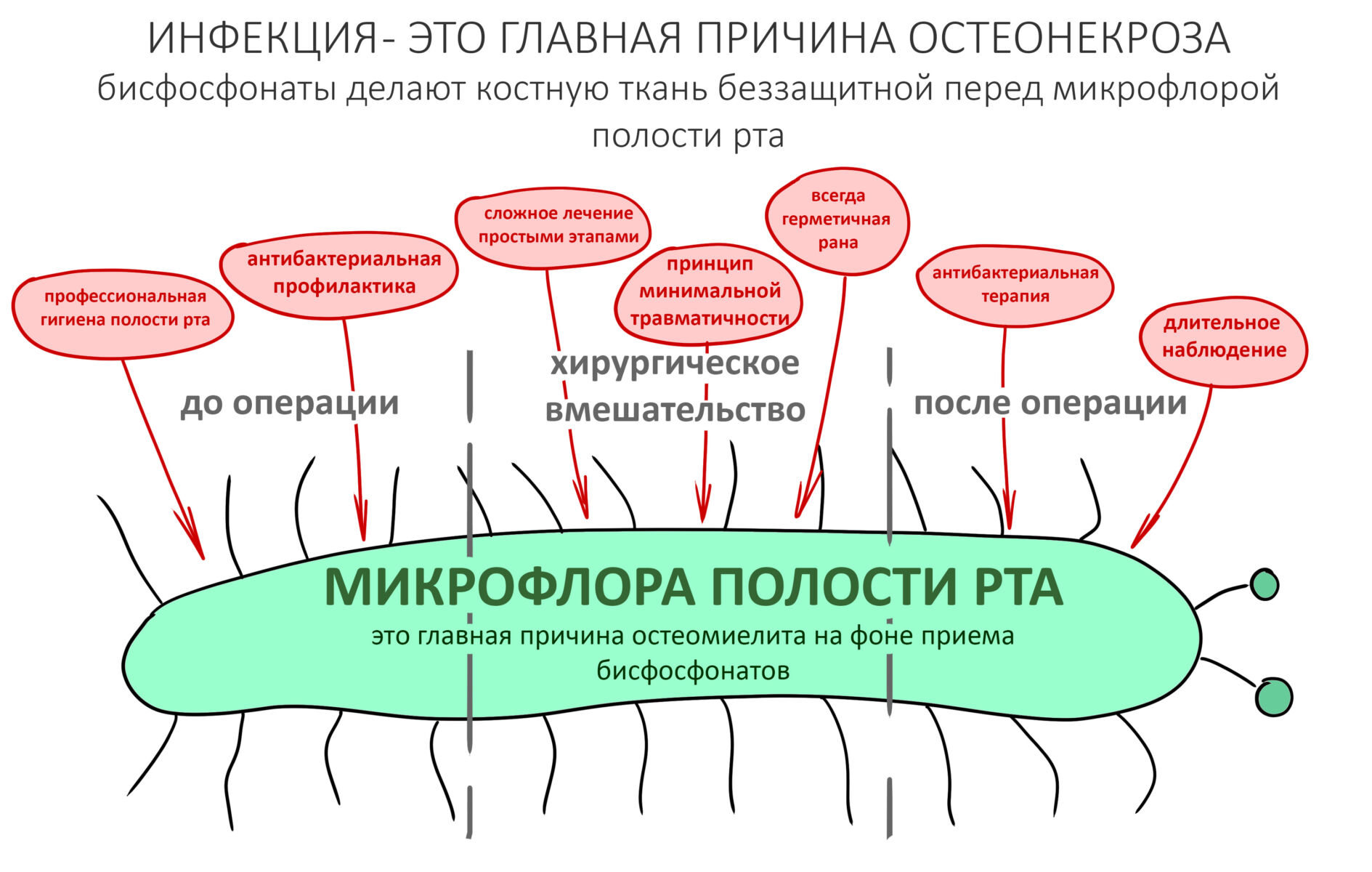
Четвертую проблему и методы её решения стоит разобрать подробнее, поскольку пофигистическое отношение к ней — основная причина развития осложнений у пациентов на антиостеопорозной терапии.
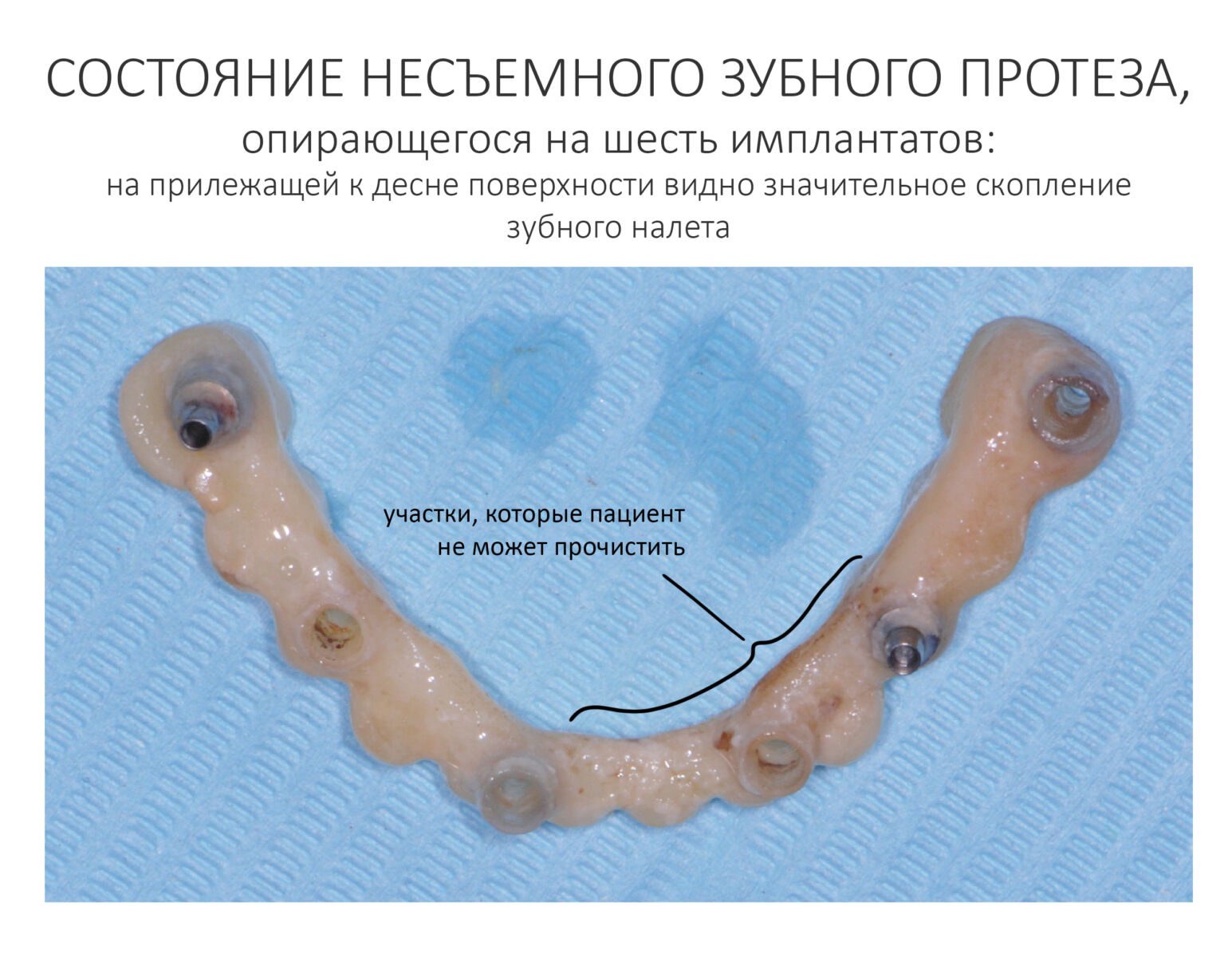
Гигиена — наше всё. Логика предельно проста — чем меньше в полости рта зубного налета, тем меньше микрофлоры, потенциальной причины постоперационных инфекционно-воспалительных осложнений, то бишь остеомиелита. Несмотря на невозможность создания стерильных условий в полости рта из-за постоянно проживающих там микробов (т. н. «нормальная микрофлора»), в наших силах свести связанные с инфекцией риски к минимуму.
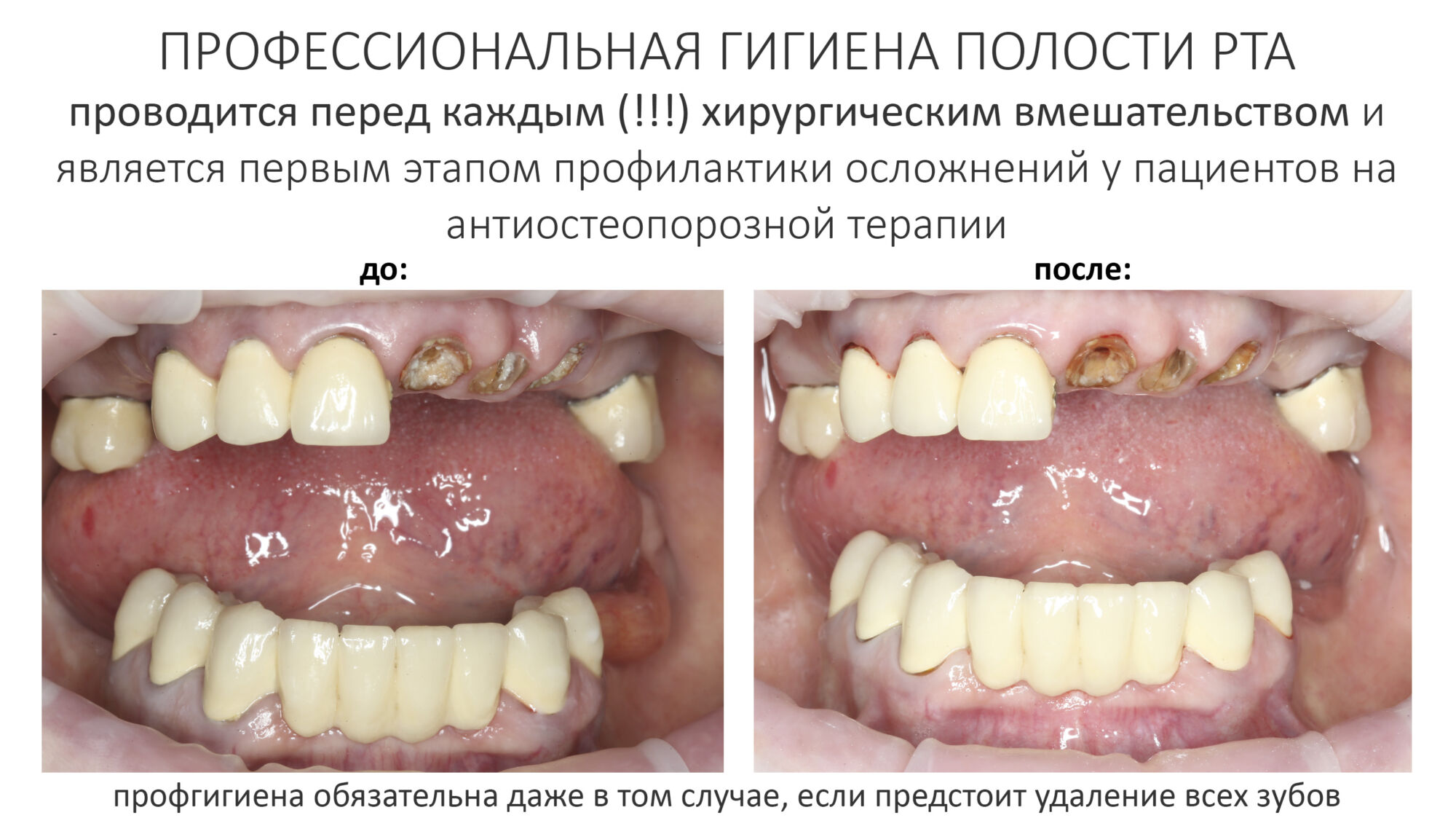
Для этого на день-два до назначенной хирургической операции, удаления или имплантации, пациент проходит процедуру профессиональной гигиены полости рта. Она проводится по принципу «осторожно, но тщательно», потому я бы категорически не рекомендовал подходить к ней наплевательски и проводить её по ДМС в надежде сэкономить немного денег.
И вот, почему.
Во-первых, профгигиена — это всегда больше, чем сколупать твердый зубной налет ультразвуком и помазать зубы фторлаком. В случае с пациентами на бисфосфонатах, халтурная гигиена представляет серьезную опасность — не полированные и не дочищённые зубы, тем более прокрытые какой-нибудь хуйней, собирают мягкий зубной налет значительно быстрее. Таким образом, к моменту операции полость рта пациента может вновь «зарасти» зубными отложениями, и вместо запланированного хирургического лечения пациенту предстоит повторная профгигиена полости рта — но уже с учетом наших требований.
Во-вторых, имеются сведения о развитии бисфосфонатного некроза челюсти после травмы десны. Следовательно, излишнее усердие и рукожопость гигиениста, когда после профгигиены пациент сначала плюется кровью, а затем две недели ходит с отекшей десной, могут привести к осложнениям сами по себе, без всяких хирургических операций.
Поэтому профессиональную гигиену перед хирургическим лечением пациентов на бисфосфонатах может проводить только стоматолог-гигиенист высокой квалификации, способный, с одной стороны, тщательно убрать весь твердый и мягкий зубной налет, с другой — не разодрать при этом слизистую на британский флаг.
К счастью, такие гигиенисты есть в Уютной КЛИНИКЕ ИН, поэтому те из наших пациентов, кто не любит рисковать, проходят профгигиену только в стенах нашей клиники.
Напоследок добавлю, что профгигиена проводится перед каждым хирургическим вмешательством: сначала перед удалением зуба, затем перед установкой имплантатов, затем перед установкой формирователей десны… Если в обычных условиях пациенту достаточно две процедуры в год, то при хирургическом лечении пациентов на бисфосфонатах их число привязывается к количеству хирургических операций — до четырех-пяти в год.
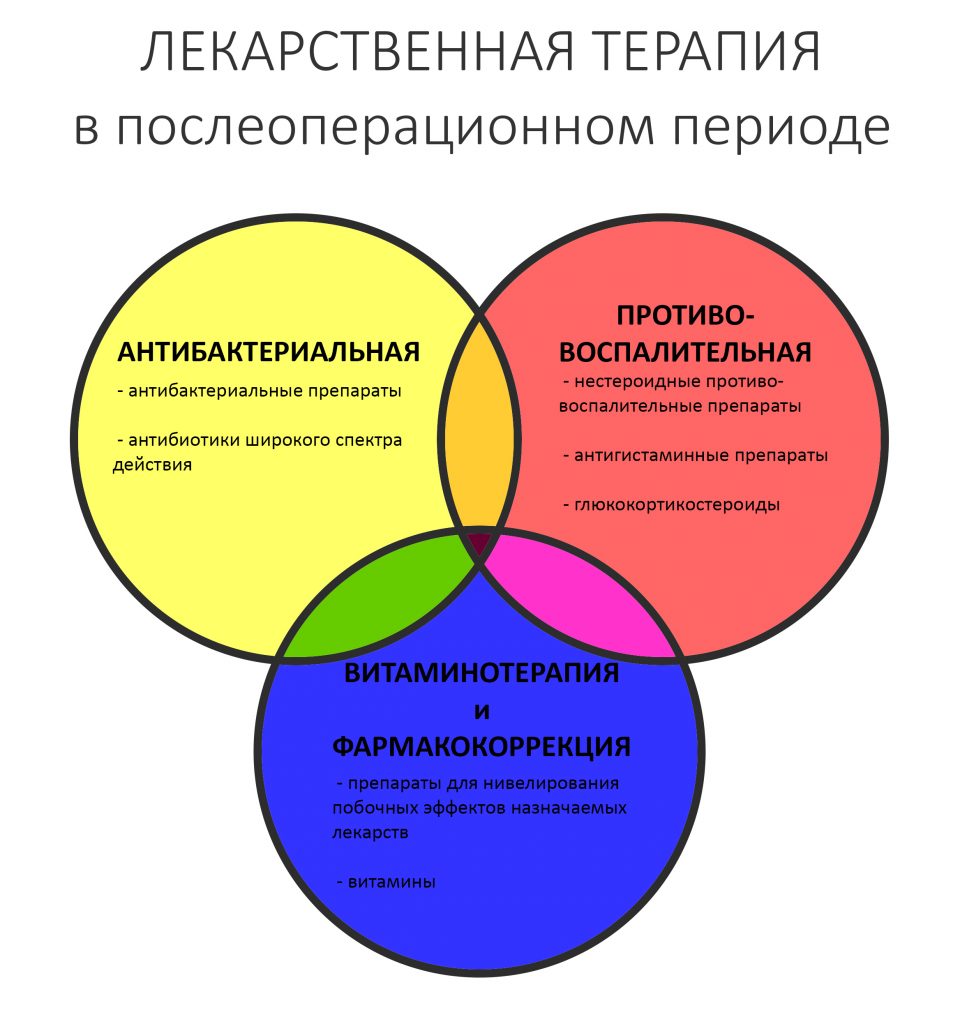
Антибактериальная профилактика.
Если во всех других ситуациях антибактериальная профилактика — это предмет дискуссии и назначений, типа «А чо, хуже ж не будет?», то при работе с пациентами на антиостеопорозной терапии она является обязательной частью предоперационной подготовки.
Как я заметил чуть выше, привести полость рта в стерильное состояние практически невозможно. Во время хирургического вмешательства, будь то удаление зуба или имплантация, ротовая жидкость, содержащая микробы, в любом случае будет попадать в операционную рану. Суть антибактериальной профилактики состоит в том, чтобы к моменту операции создать в крови максимальную концентрацию антибактериального препарата, то бишь антибиотика.
Для того, чтобы сделать это правильно, необходимо представлять себе фармакокинетику («путешествие» в организме) назначаемых препаратов. Для большинства лекарств она выглядит следующим образом:
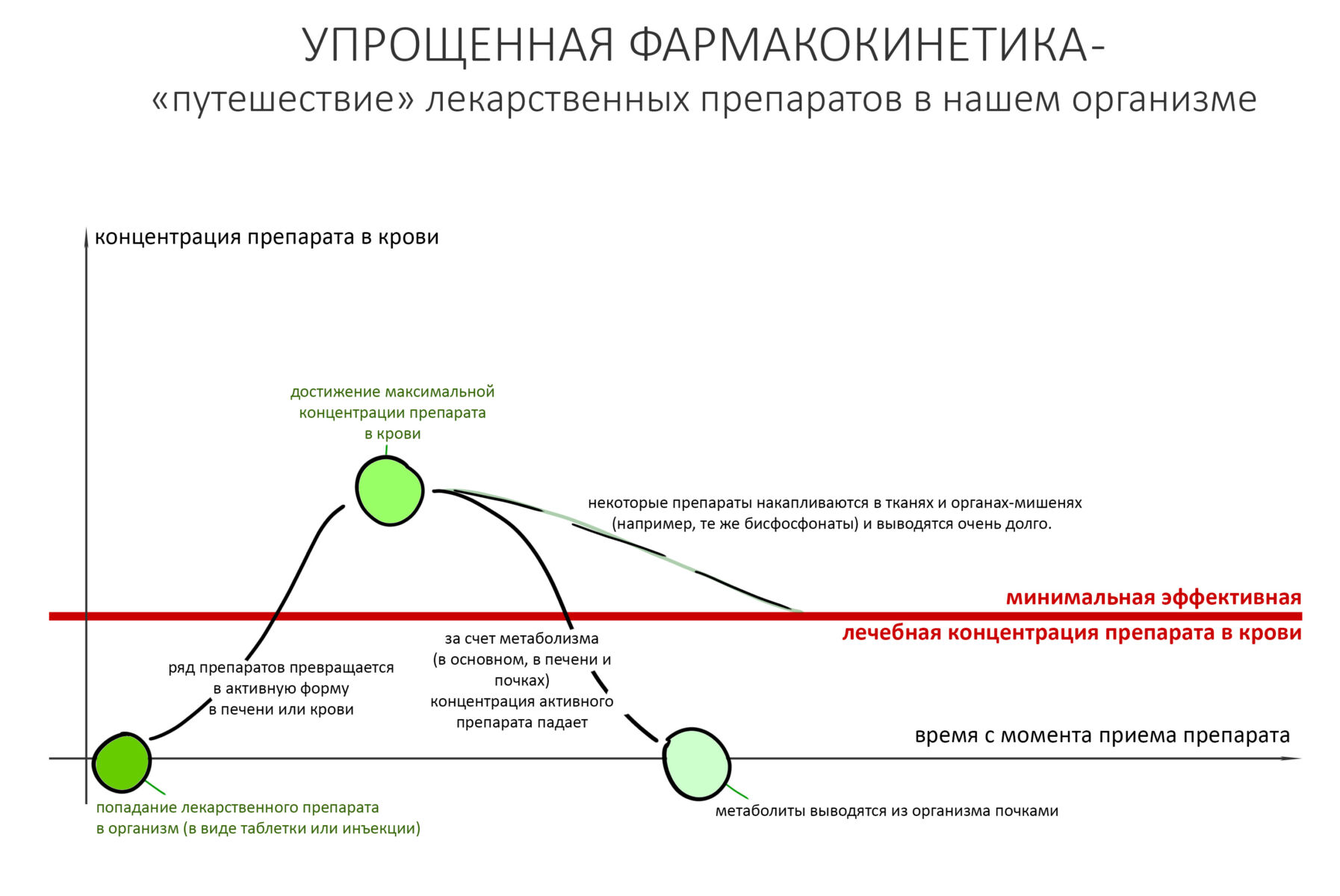
Как правило, антибиотики в таблетках — это сложные соли. Чтобы перейти в активное состояние, соль антибиотика должна пройти ряд трансформаций в организме: гидролиз, частичный метаболизм в печени, связывание с т. н. «транспортными белками плазмы», распределение в организме, «диффузия» в ткани и т. д. Все эти процессы занимают некоторое время, в фармакокинетике определяемое как время достижения максимальной концентрации в плазме, Сmax. Ежу понятно, что Сmax держится лишь непродолжительное время, затем за счет работы почек и печени концентрация лекарства в плазме начинает снижаться. Собственно, поэтому нельзя принять таблетку «раз и навсегда», мы вынуждены принимать лекарства курсом с определенной периодичностью, которая напрямую связана с временем достижения и поддержания Cmax.
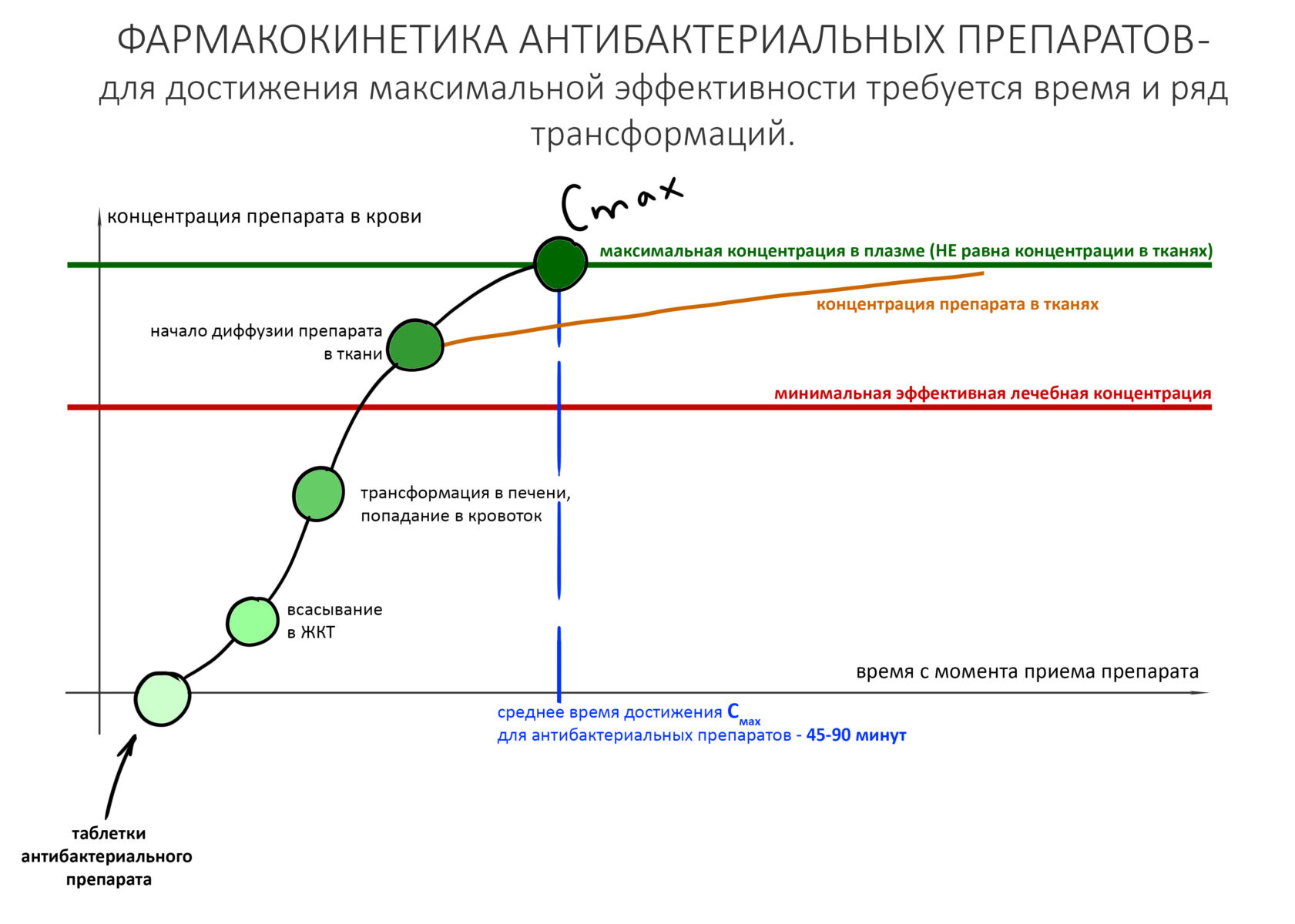
Но одного лишь достижения максимума в плазме недостаточно, чтобы достичь нужного эффекта антибактериальной профилактики. Распределение лекарственного препарата по организму также требует времени, причем есть взаимосвязь между интенсивностью кровоснабжения органов и тканей и скоростью проникновения в них лекарственных препаратов. На всякий случай напомню, что костная ткань кровоснабжается крайне плохо, обмен веществ в ней идет очень медленно. Поэтому для того, чтобы назначенный для антибиотикопрофилактики препарат более-менее внятно распределился в костной ткани, одного приема за час до операции явно недостаточно.
Мы назначаем антибактериальную профилактику за 1-2 дня. Обычно сразу после профгигиены — и это, кстати, позволяет прикрыть риски осложнений, связанные с травмой десны во время профессиональной чистки зубов.
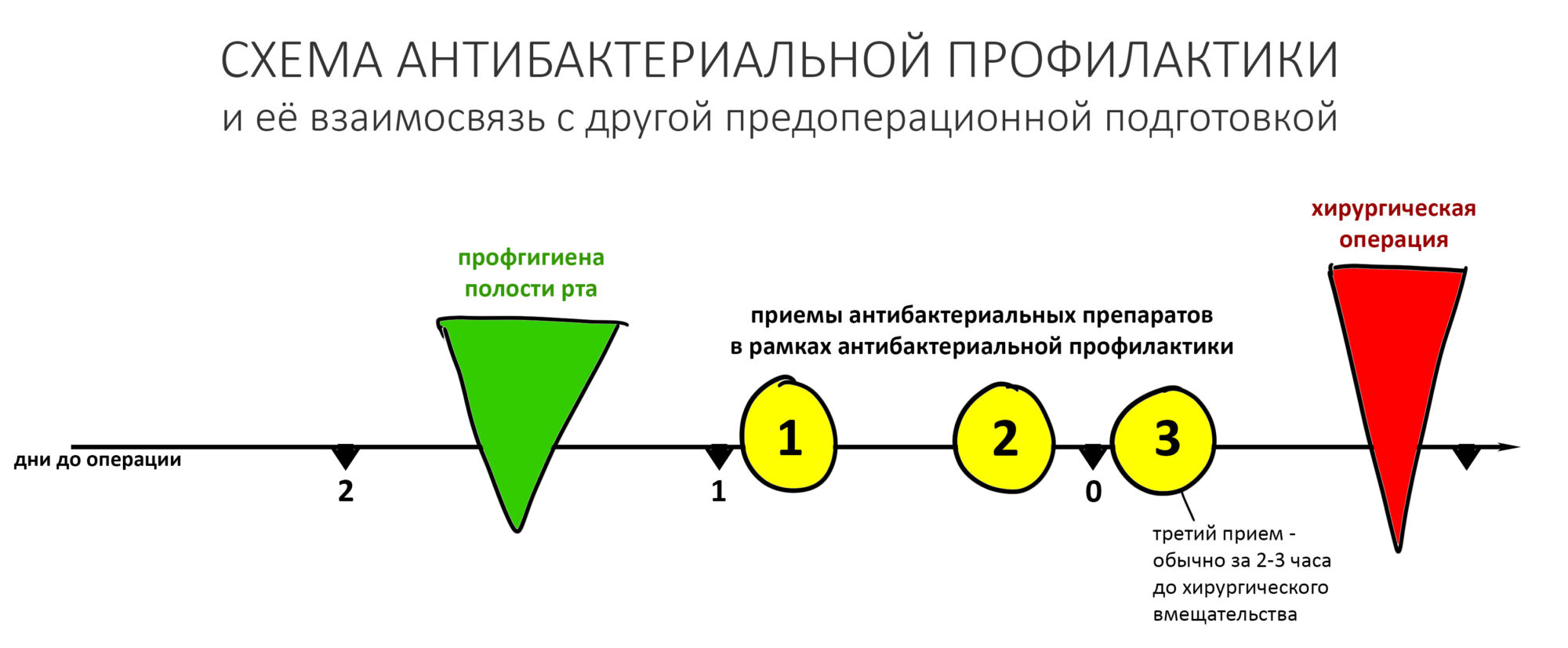
Для этого выбираем препарат широкого спектра действия. При отсутствии противопоказаний, предпочтение отдаем защищенным бета-лактамным антибиотикам: есть в каждой аптеке, стоят недорого, хорошо изучены, имеют широкий диапазон дозировок…
На всякий случай напомню, что лечение людей — это не экзамен по фармакологии и не работа фармпредставителем. Не нужно выёбываться своими фармакологическими знаниями и думать, что чем дороже лекарственный препарат, тем он эффективнее. Если назначенное лекарство — дорогое/дефицитное/неудобное в приеме/с неясной эффективностью — никто его принимать не будет. Причем, пациент с высокой степенью вероятности соврет, что всё принимал а вы будете ломать голову над тем, почему всё идет не по плану.
Антибактериальный препарат назначается по обычной схеме приема (см. инструкцию), один, два или три раза в день за сутки или двое до хирургического вмешательства. Иногда его приём дополняют антигистаминными, противовоспалительными средствами, даже пробиотиками — но на мой взгляд, чем меньше лекарств принимает пациент, тем лучше для всех. Пробиотики, все эти ваши линексы и бифиформы в этом плане — вообще спорная, очень спорная тема.
Важная ремарка: Намного правильнее сочетать прием антибиотиков с антигрибковыми препаратами вроде флюконазола - для профилактики кандидоза, случающегося намного чаще любых других дисбактериозов.
Минимальный травматизм и сокращенный объем хирургических вмешательств
Пожалуй, самое сложное из всех решений четвертой проблемы. С одной стороны, сокращение числа хирургических вмешательств понятно: меньше процедур профгигиены, меньше лекарственных препаратов, меньше операций… — следовательно, меньше риск осложнений, верно? На деле всё выходит иначе.
В какой-то из своих статей я приводил пример того, что сложение рисков не то же самое, что сложение чисел. Так, три последовательные хирургические операции всегда будут иметь меньше рисков, чем одна большая, из трех хирургических этапов:
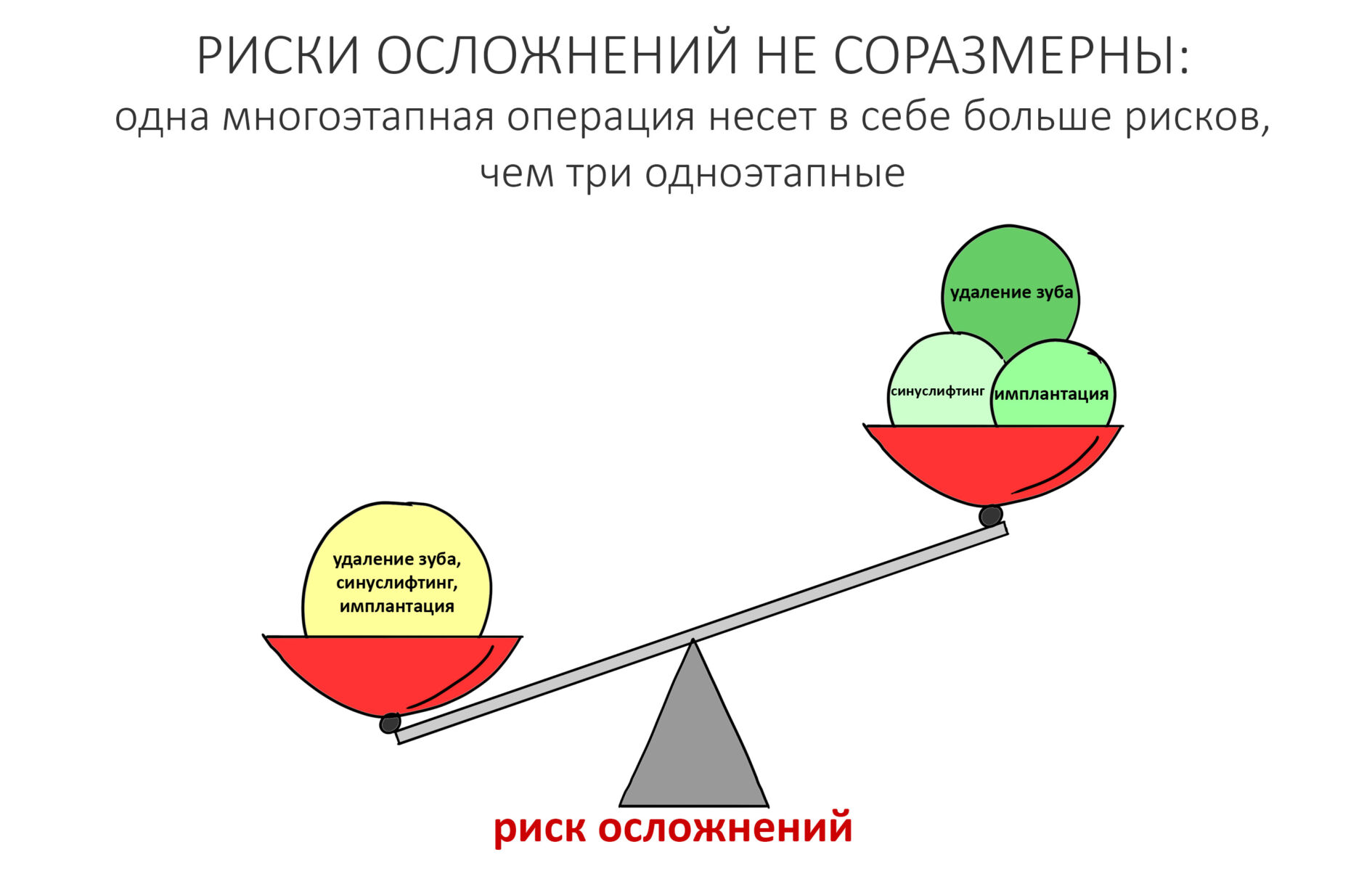
Думаю, все согласятся с тем, что последовательные хирургические вмешательства, вроде «удаление зуба — синуслифтинг — имплантация — формирователь десны» будут сопровождаться намного меньшей вероятностью осложнений, чем если бы мы провели удаление зуба, имплантацию с синуслифтингом и формированием десны за один этап. Так вот, если в случае со здоровыми людьми целесообразность подобных усложений еще можно обсуждать, то в контексте темы лечение по принципу «всё и сразу» — верный путь к пиздецу к проблемам.
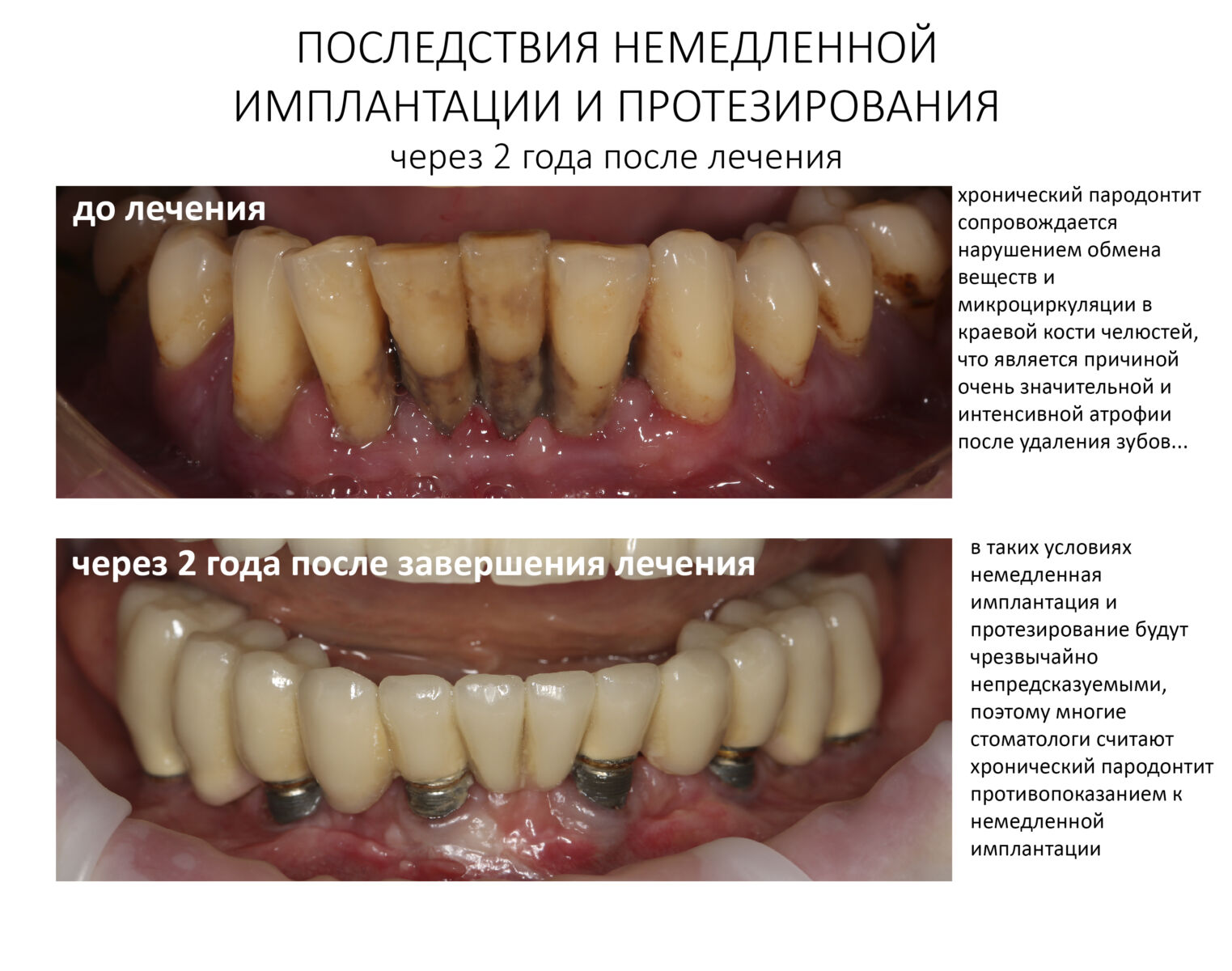
Иными словами, даже в благоприятных условиях, когда, на первый взгляд, можно провести ту же немедленную имплантацию, лучше пойти наиболее консервативным путем: сначала удаление зуба, затем через 2 месяца — имплантация с закрытым ведением имплантата, затем еще через 3-4 — установка формирователя десны и протезирование.
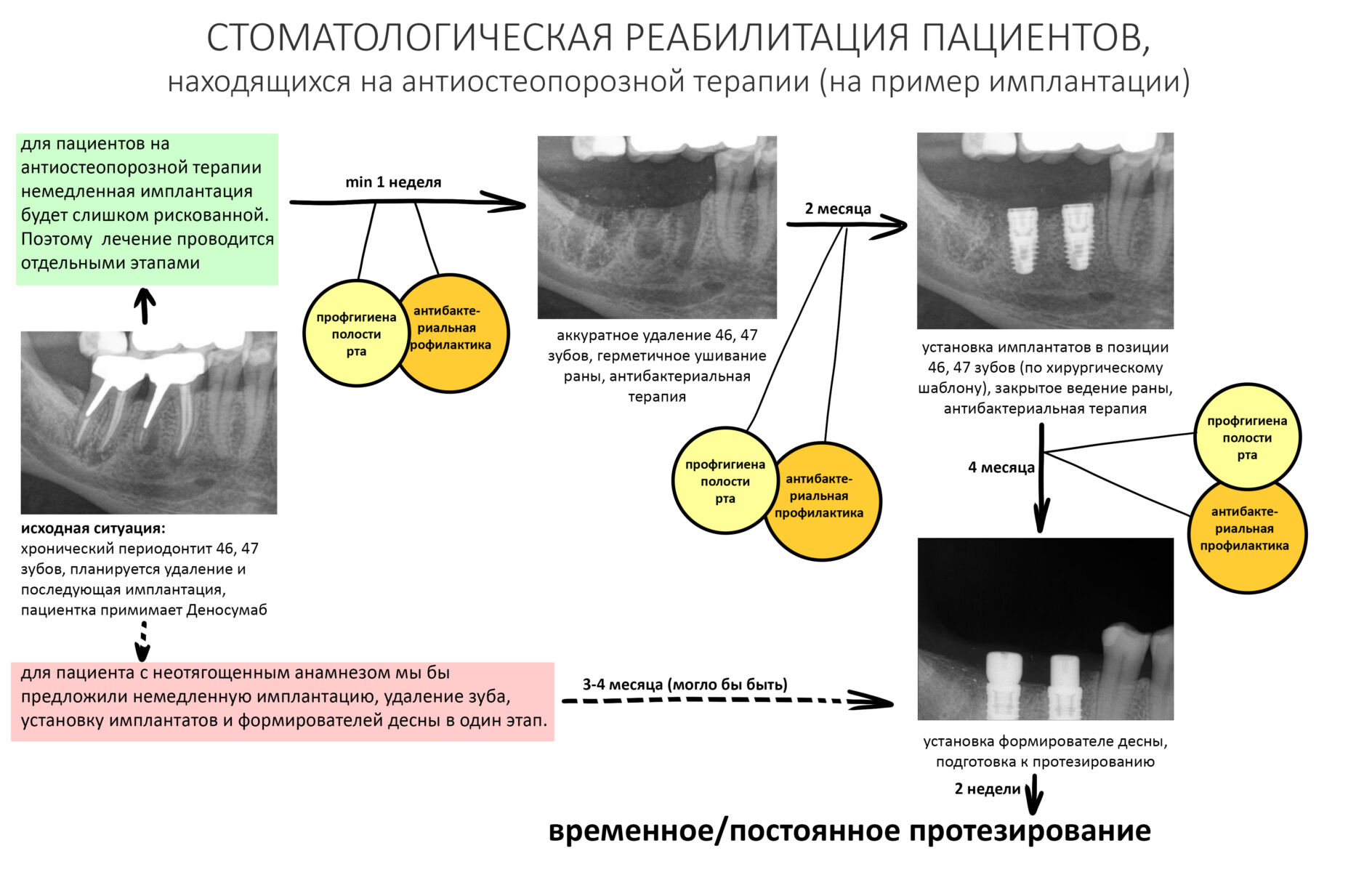
Да, такой консервативный и осторожный подход значительно, иногда в два раза, удлиняет время стоматологической реабилитации, но тут поспешишь — людей насмешишь. Напомню, что ошибки в лечению людей на остеопорозной терапии стоят очень и очень дорого.
Вторым важным моментом является поиск разумных компромиссов — т. е. выбор таких вариантов лечения, которыми, возможно не будет достигнут «идеальный» (с точки зрения врача) результат, но при этом все риски будут сведены к минимуму. Например, при выраженной атрофии костной ткани по высоте мы бы разложили лечение на два этапа — сначала провели бы «наращивание костной ткани», затем -имплантацию и протезирование. Для пациентов, принимающих бисфосфонаты, подобный план лечения будет несоразмерным рискам, поэтому в их лечении мы пойдем на компромисс, будем использовать имплантаты поменьше и потоньше, в разумных пределах нарушая имплантологическое правило №2, возможно даже компенсируем атрофию «искусственной десной» — безусловно, такой вариант хирургического лечения будет для них значительно более безопасным.
Вместе с тем, у нас есть значительный позитивный опыт проведения остеопластических операций (наращивание костной ткани и синуслифтинг) у пациентов на антиостеопорозной терапии. Но это не отменяет того, что проведение таких вмешательств должно быть сведено к минимуму — вплоть до отказа в пользу других, пусть и компромиссных вариантов лечения.
Третий момент имеет значение для имплантологического лечения — это грамотное и тщательное планирование предстоящих операций, в т. ч. с использованием хирургических шаблонов.
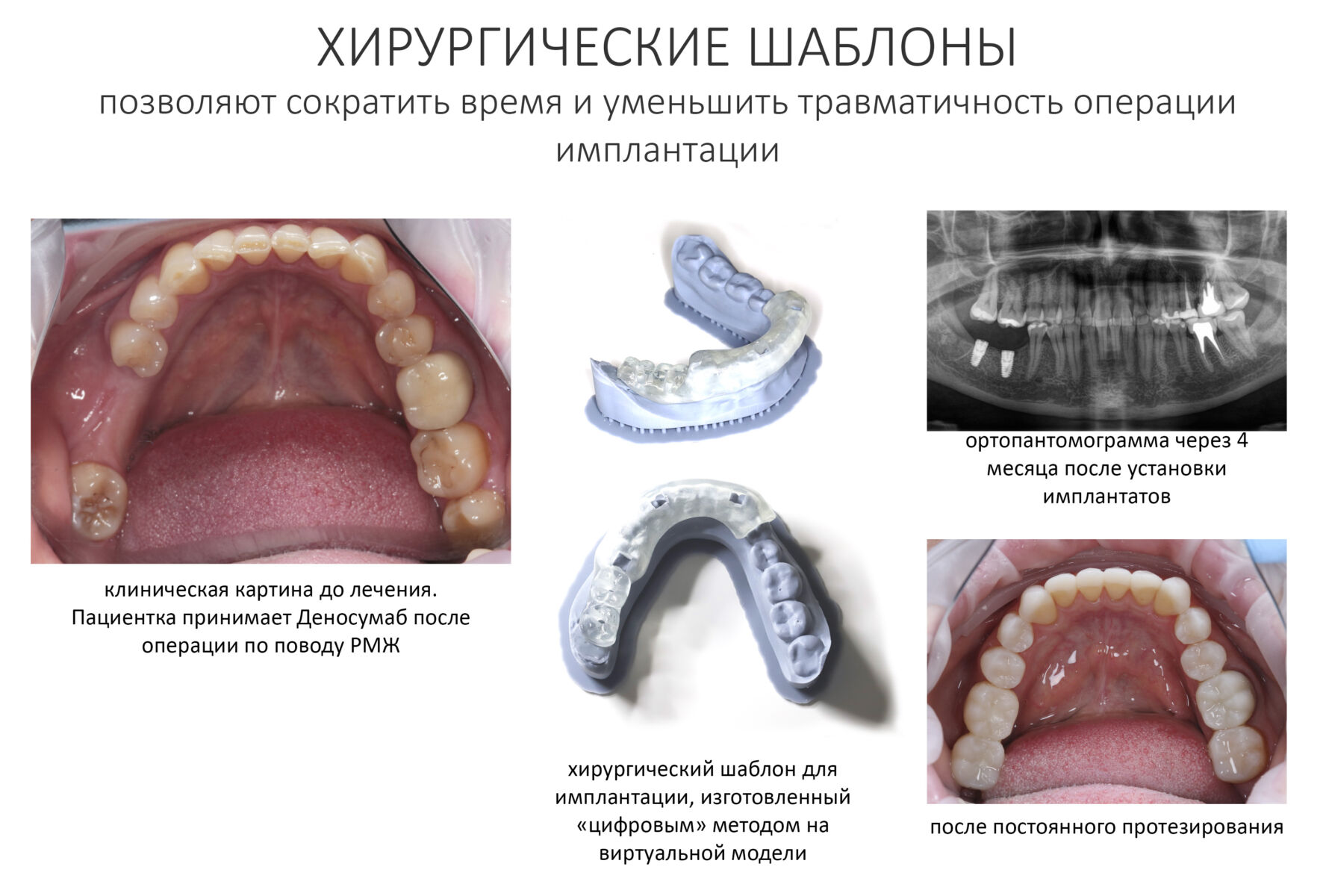
Точные и хорошо спроектированные хирургические шаблоны для имплантации позволяют не только правильно позиционировать имплантаты, тут мы и без сопливых справляемся. Намного важнее, что их использование сокращает время хирургической операции и снижает её травматичность путем уменьшения размера операционной раны. Мы не теряем время на этап позиционирования и примерок, у нас нет необходимости в большой ране — мы можем сделать разрез точно под лунку имплантата. Конечно, такие технологии хороши и для полностью здоровых пациентов, но в случае с людьми, принимающими бисфосфонаты, их использование более, чем целесообразно.
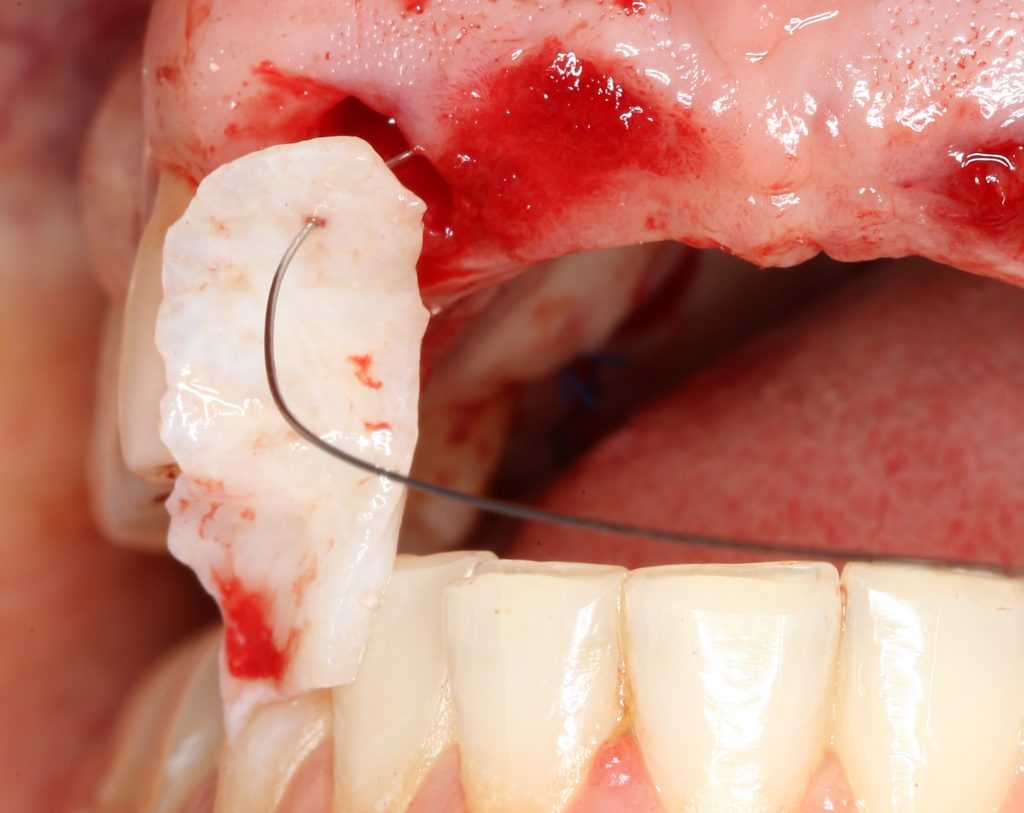
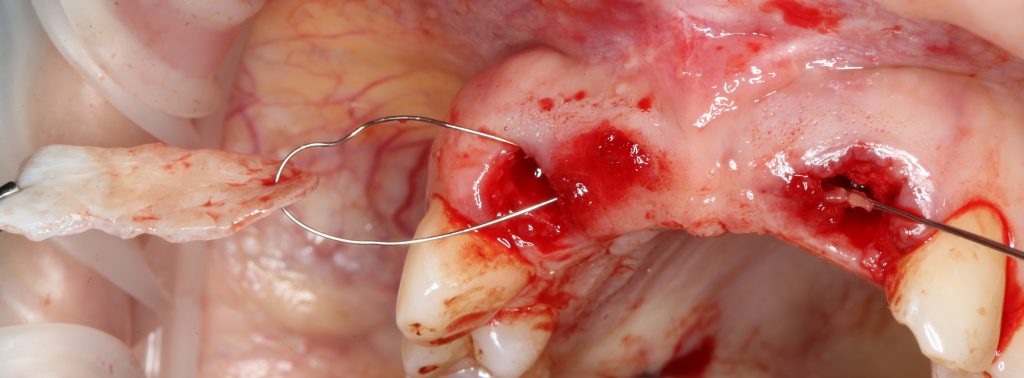
Герметичное ушивание операционной раны или лунок удаленных зубов
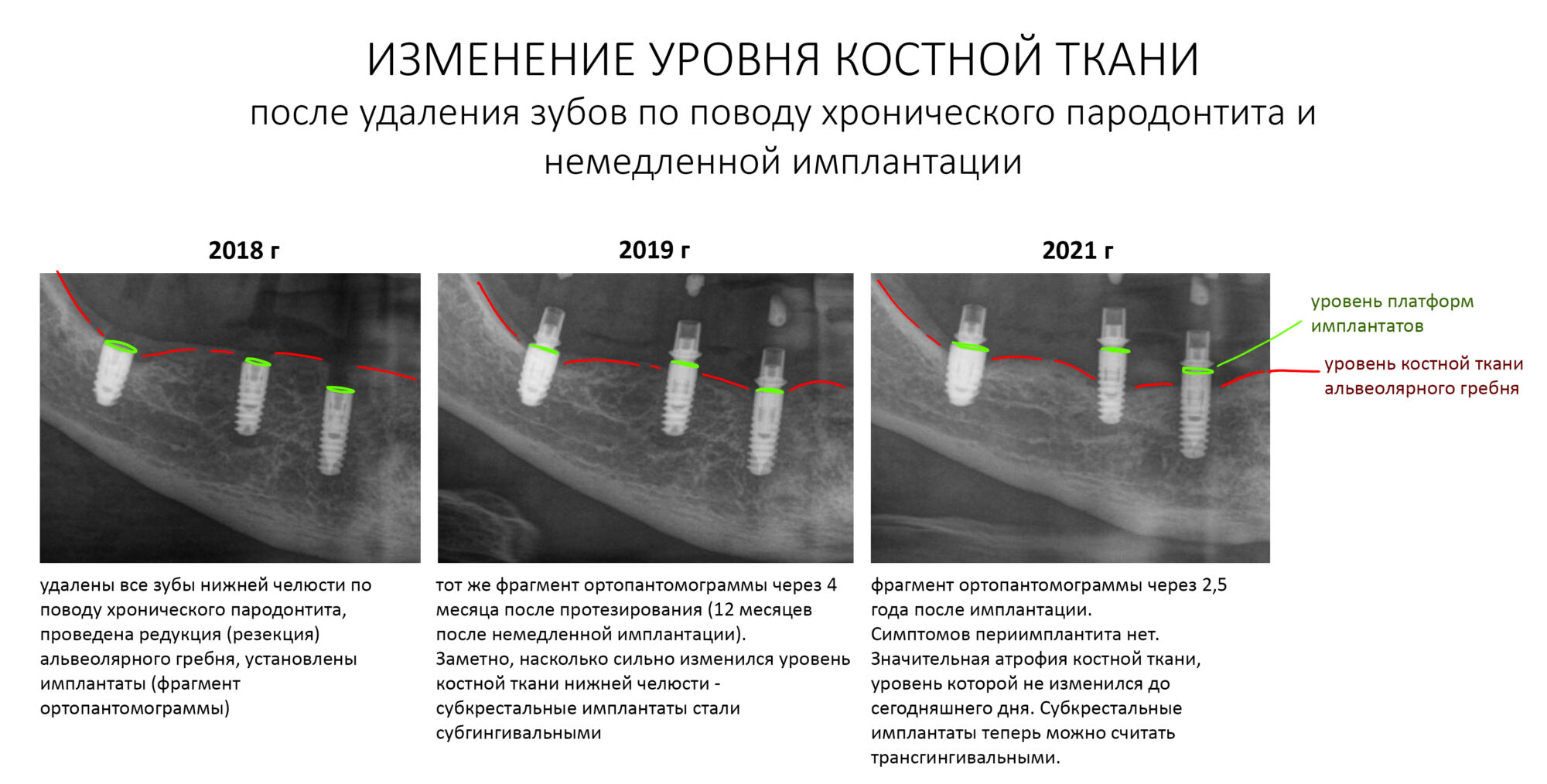
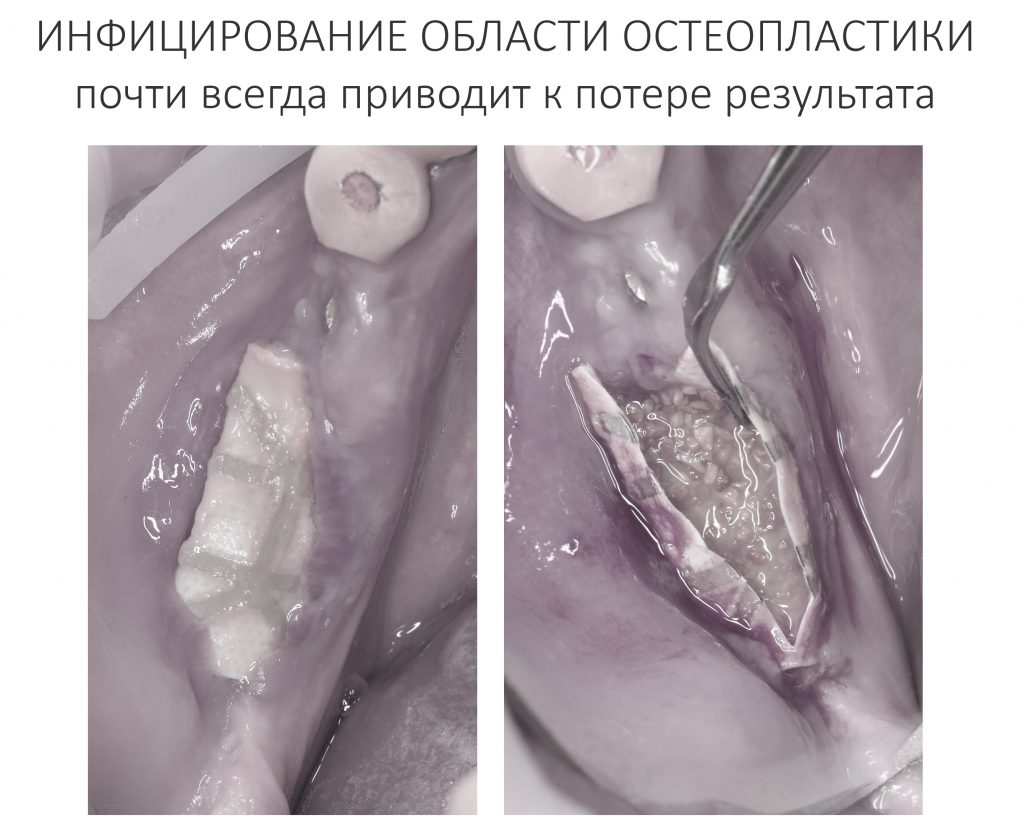
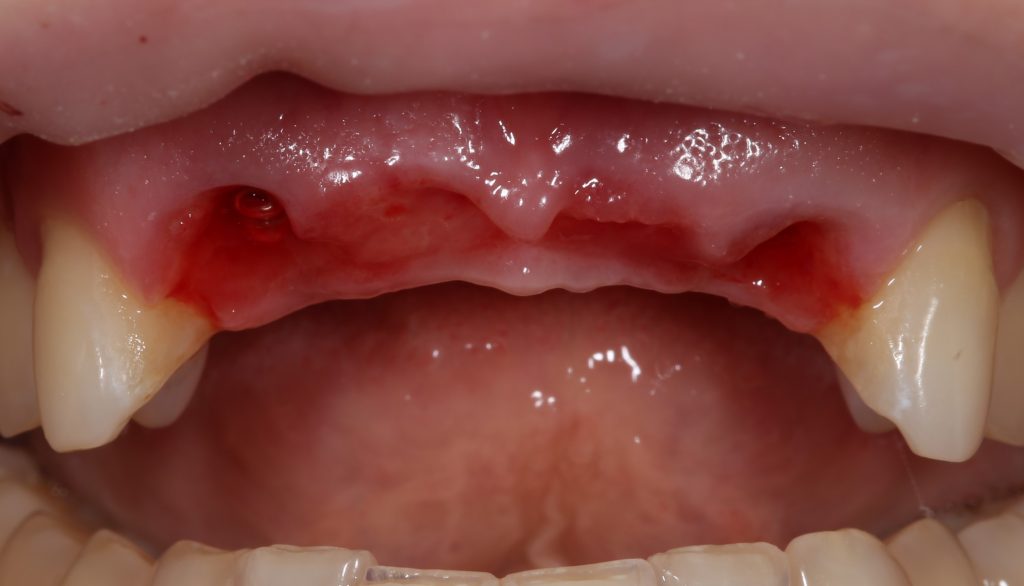
В этом состоит едва ли не главное отличие в хирургическом лечении пациентов на антиостеопорозной терапии. Если в нормальных условиях мы обычно оставляем лунки удаленных зубов открытыми «под кровяным сгустком» в надежде на заживление вторичным натяжением, то в случае с бисфосфонатами всё иначе. Инфицирование кровяного сгустка = инфицирование костных стенок лунки — стопроцентный остеонекроз.
Удаление зубов у пациентов, принимающих бисфосфонаты.
Во-первых, само удаление должно быть максимально аккуратным и щадящим. Как это сделать — читайте здесь>>, тут есть очень полезная и доступная статья.
Во-вторых, максимальное сохранение окружающей десны зуб — это наше всё. Если в процессе удаления разорвать десну на британский флаг, то, как нам подсказывает доктор Ясенхуй, о герметичном ушивании лунок можно забыть. Поэтому удаление зубов проводится методом фрагментации и с предварительным удалением коронковой части — так лучше видно десну и меньше шансов её повредить.
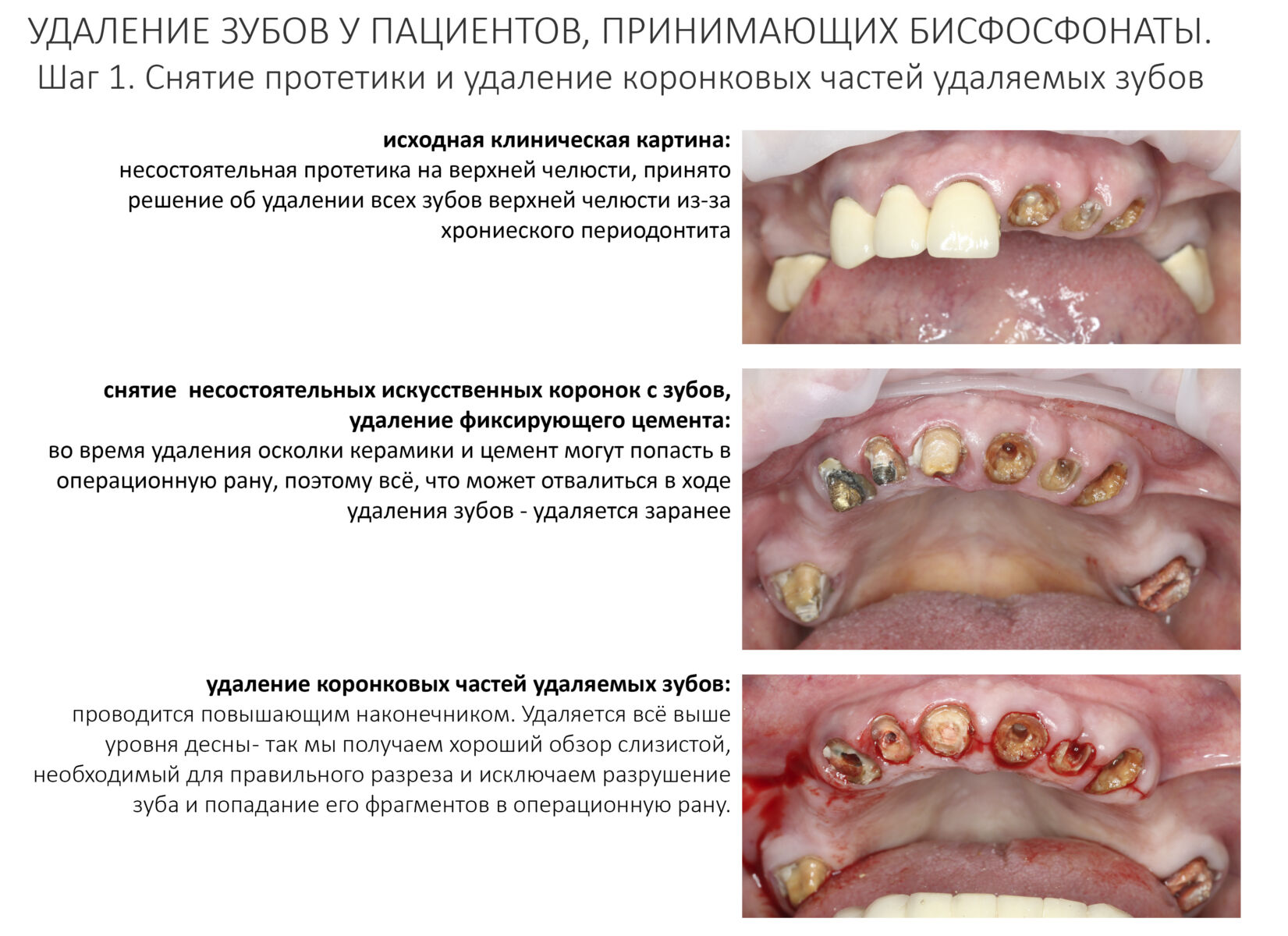
Нужно следить за тем, чтобы опилки от пломб, коронок и самих зубов не попали в лунки.
Далее — разрез. Он всегда более обширный, нежели при обычном удалении зубов, поскольку слизистую для ушивания лунки нужно мобилизовать. Намного удобнее проводить разрезы и формировать лоскуты до удаления корней зубов, сразу после «отпиливания» коронковых частей».
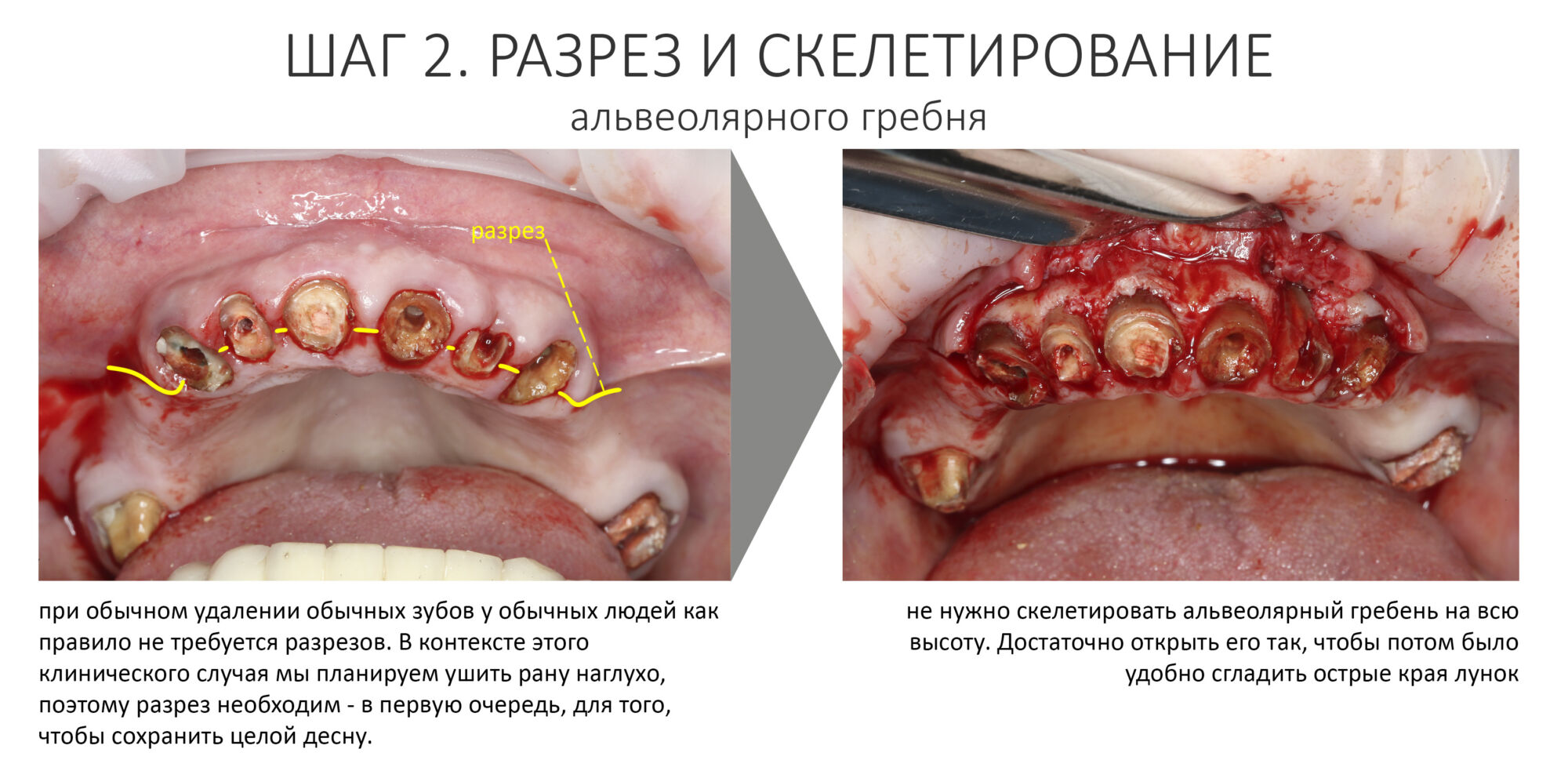
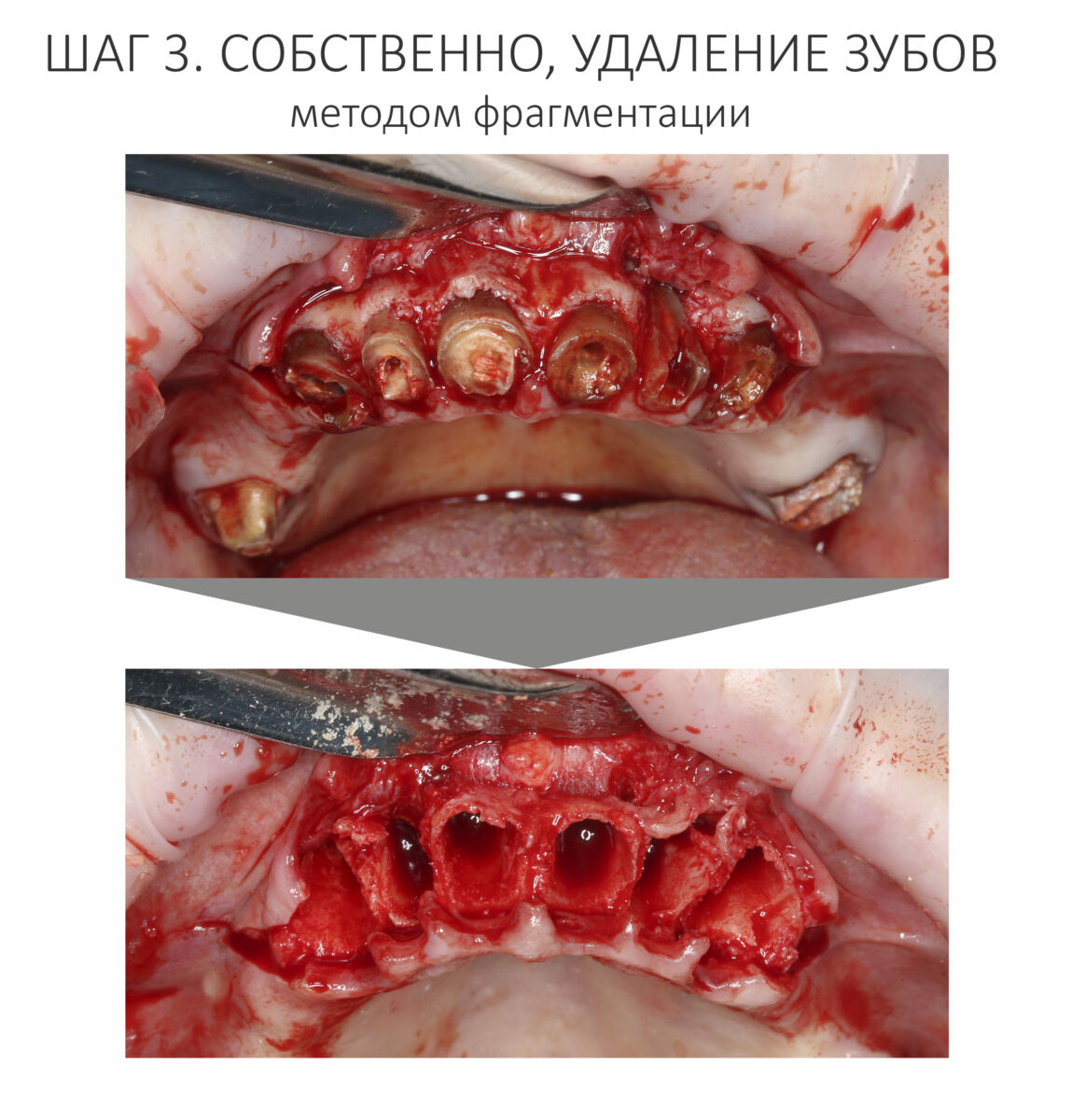
Корни зубов удаляются всё тем же методом фрагментации. Так, чтобы стенки лунки остались целыми. Как это сделать — написано тут>>.
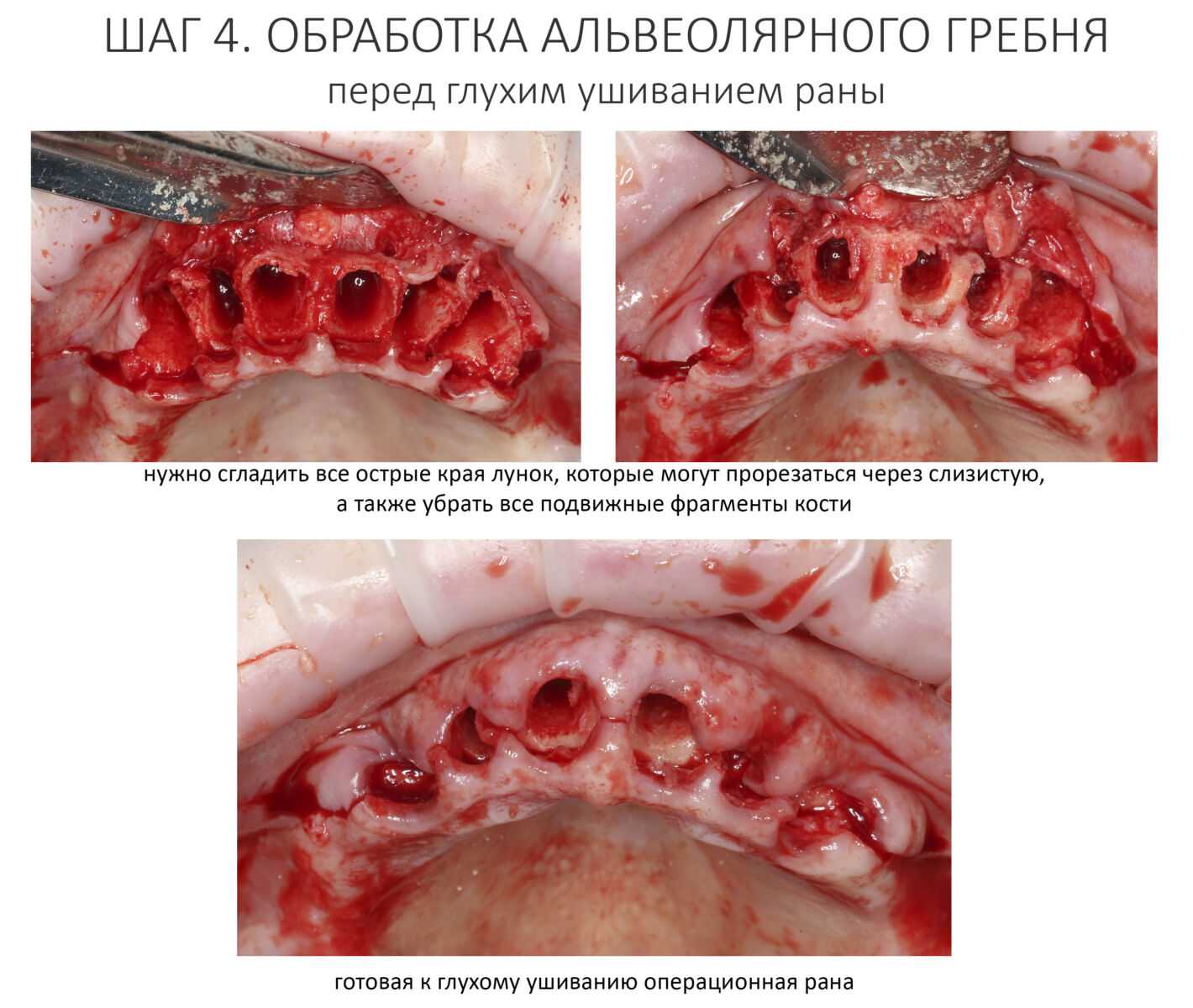
После удаления корней зубов нужно резецировать и сгладить все острые края лунок, которые могут прорезаться в процессе заживления. И конечно же убрать все подвижные фрагменты кости, если таковые имеются.
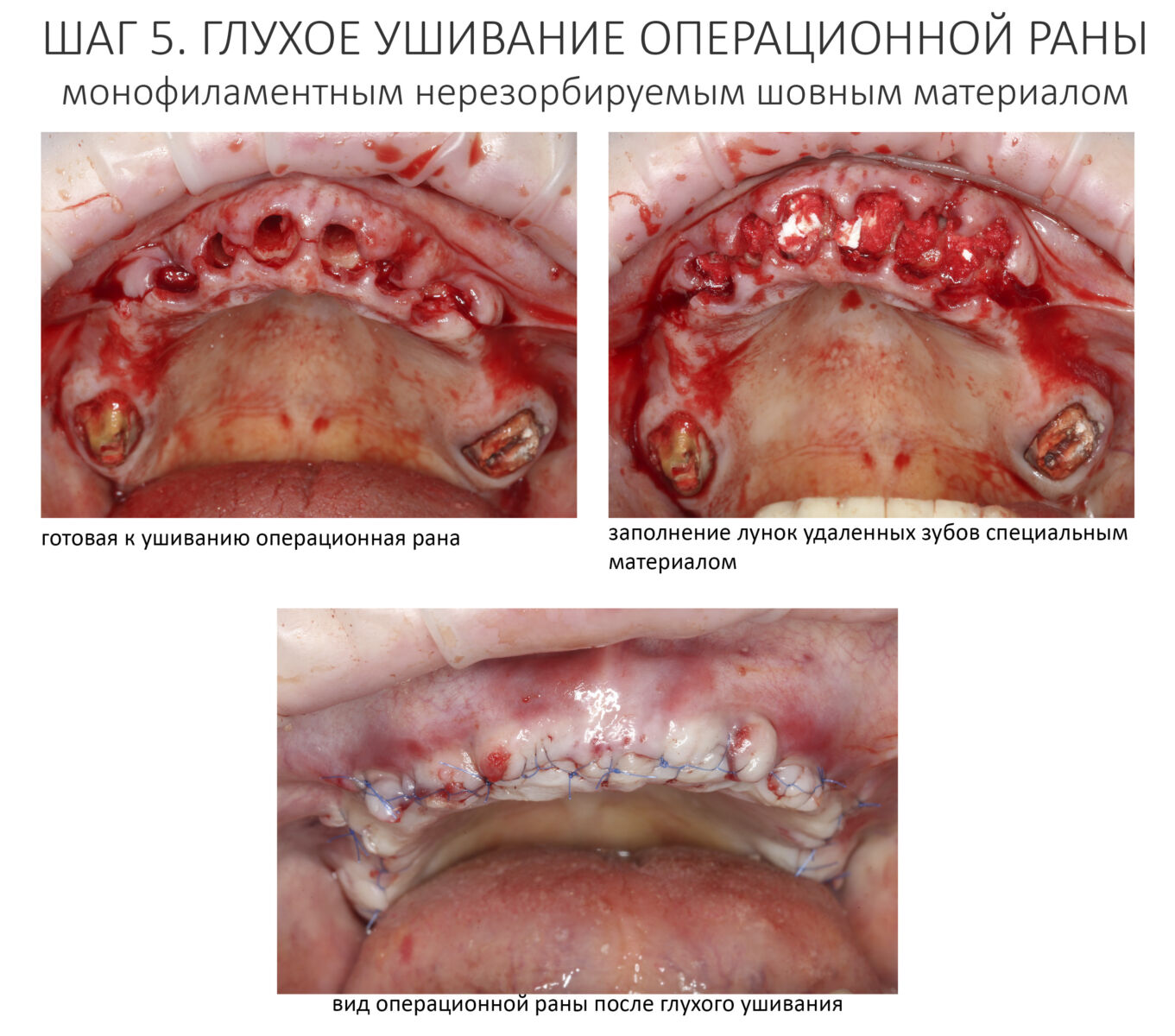
Операция заканчивается ревизией лунок, заполнением их специальными препаратами и наложением швов. Операционная рана наглухо ушивается нерезорбируемым монофиламентным шовным материалом.
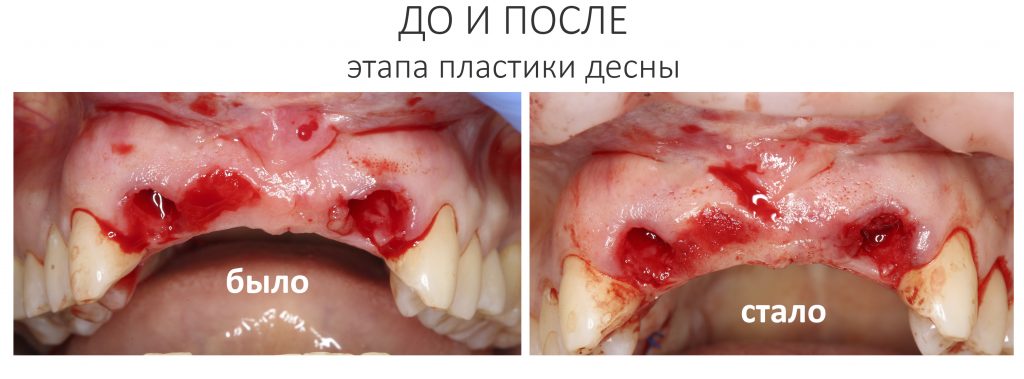
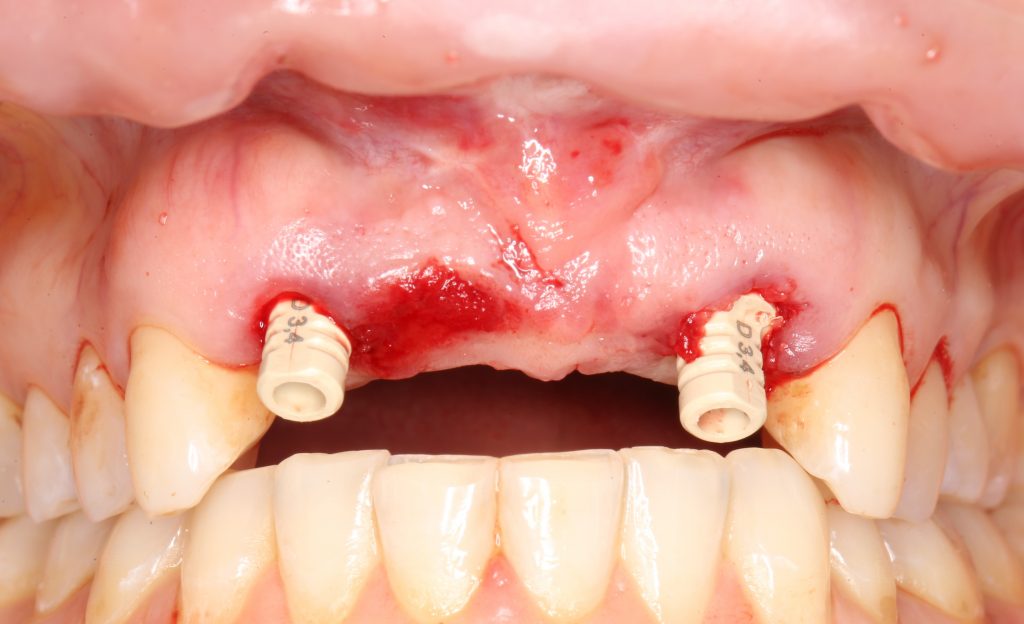
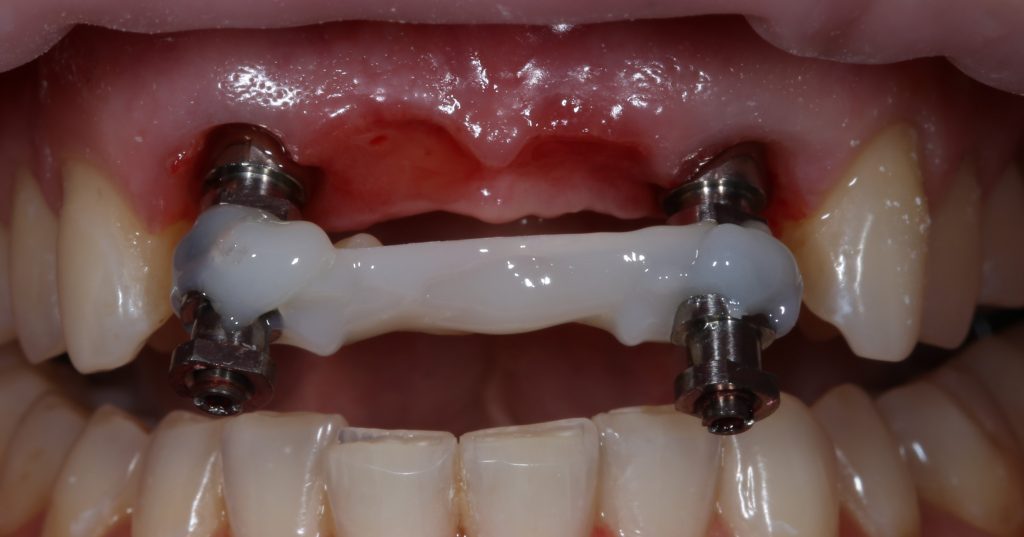
Имплантация, остеопластика, синуслифтинг и т. д.
Еще раз подчеркну, что проводить имплантологическое лечение и наращивание костной ткани пациентам, принимающим бисфосфонаты МОЖНО, если осторожно. Более того, с точки зрения рисков развития осложнений, имплантация выглядит более безопасной, нежели удаление зуба. Хотя бы потому, что ушить рану при отсроченной имплантации проще, чем лунку после удаления зуба.
Ежу понятно, что в этом случае исключаются все варианты открытого ведения установленного имплантата: немедленная имплантация, немедленное протезирование, формирование десневой манжеты и т. д. Только заглушка и глухие швы после имплантации.
Вторым, уже упоминавшимся нюансом является отказ от лечения по принципу «всё и сразу» даже в ситуациях, когда это возможно:
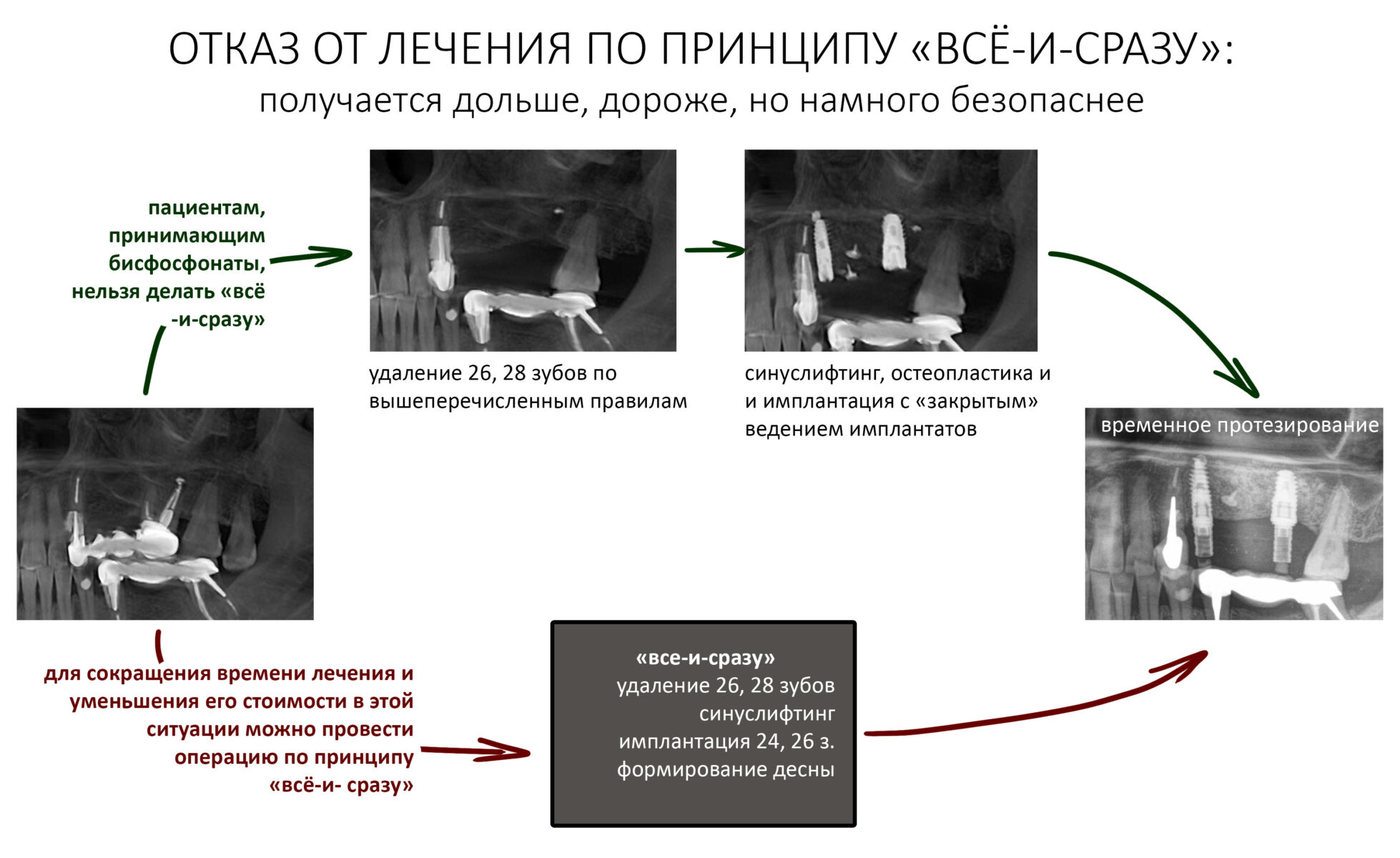
Другими словами, если в нормальных условиях мы бы объединили синуслифтинг и имплантацию в одно хирургическое вмешательство, то в случае лечения пациентов, принимающих бисфосфонаты, лучше делать всё последовательно.
Третий пункт, — и мы про это тоже говорили, — это приоритет малотравматичных, пусть и компромиссных по результату методов лечения. Например, если в тех же нормальных условиях мы будем следовать имплантологическому правилу №2, то при лечении пациентов на антиостеопорозной терапии от него можно отступить в разумных пределах: использовать имплантаты меньших длины и диаметра, установить их в компромиссное положение и т. д.
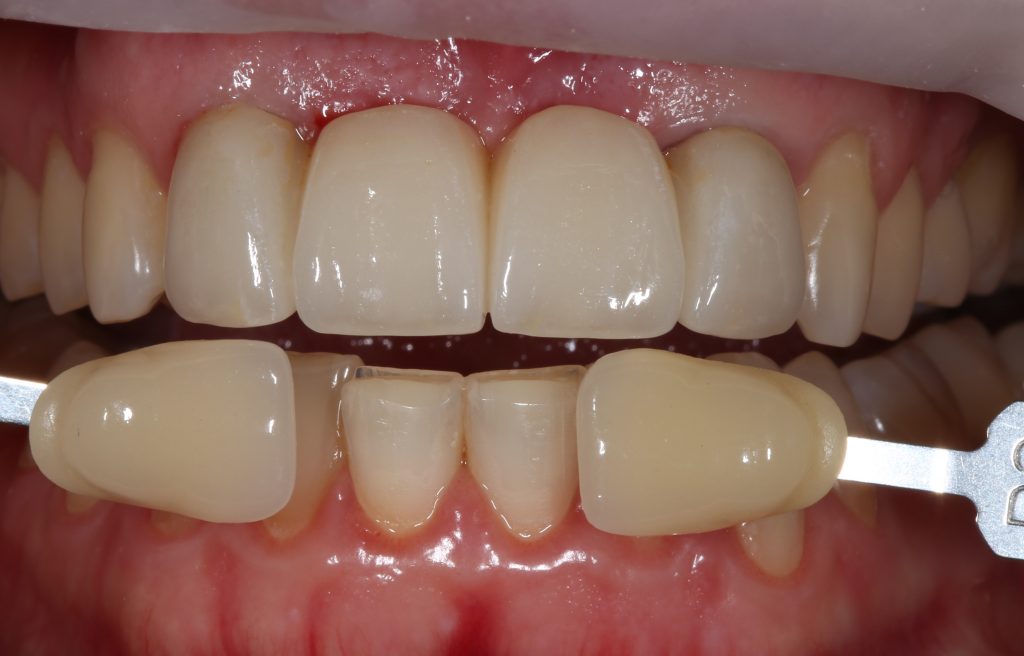
Антибактериальная и противовоспалительная терапия является обязательной во всех случаях хирургического лечения пациентов на бисфосфонатах. Даже если речь идет о самой простой установке формирователя десны — нам нужны герметичные швы и прикрытие антибиотиками в послеоперационном периоде.
При условии хорошей переносимости, пациент может продолжить прием антибактериального препарата, назначенного для антибактериальной профилактики. Срок, дозировка и частота приёма антибиотиков устанавливаются индивидуально в зависимости от клинической ситуации.
На всякий случай напомню, что не нужно назначать дорогостоящие, дефицитные и неудобные для приема лекарственные препараты. Если пациенту-мужчине назначить «Зицефту» в вагинальных свечах, то вряд ли он будет его принимать.
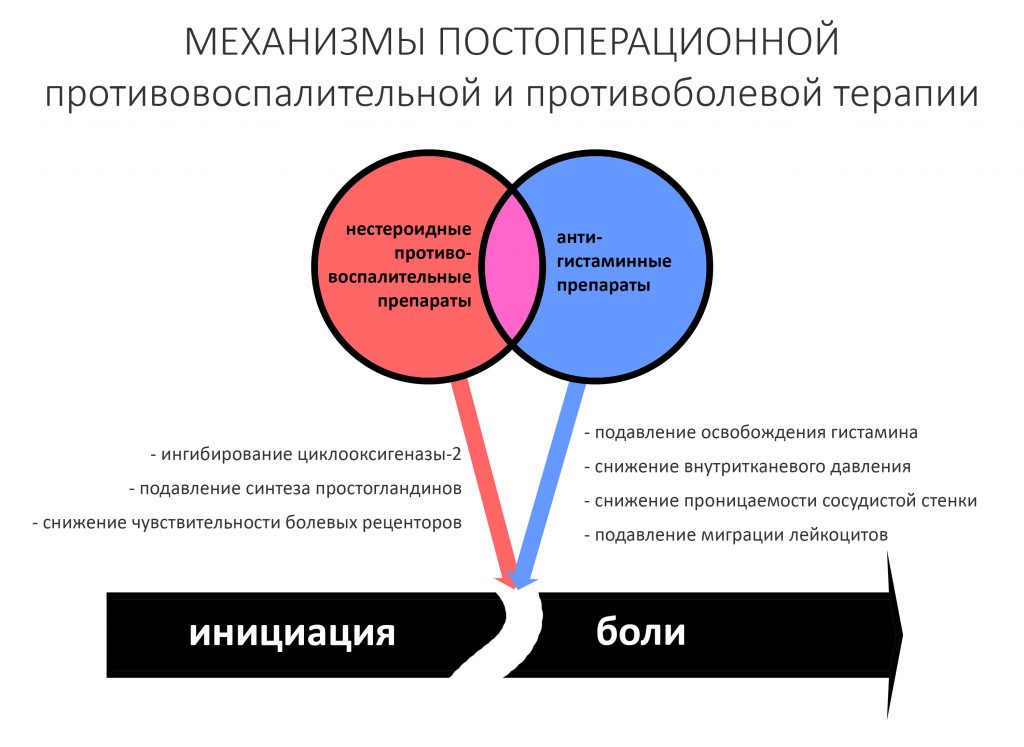
Следует быть осторожным с противоболевой и противовоспалительной терапией. Лично мне категорически не нравится увлечение коллег противовоспалительными кортикостероидами и каким-то дикими НПВС. Также я считают совершенной дичью инъекции дексаметазона в область раны и не понимаю, какие цели сия инъекция преследует.
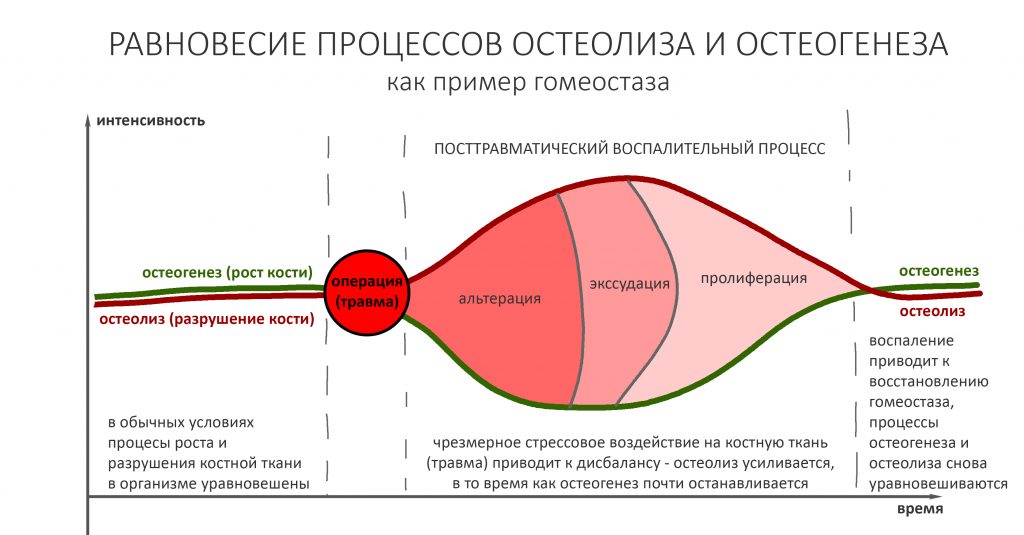
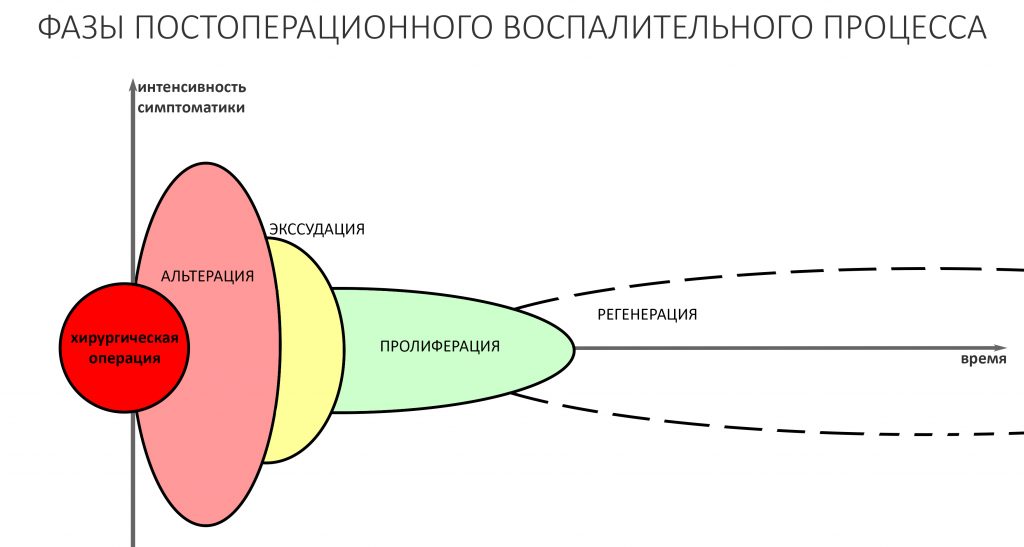
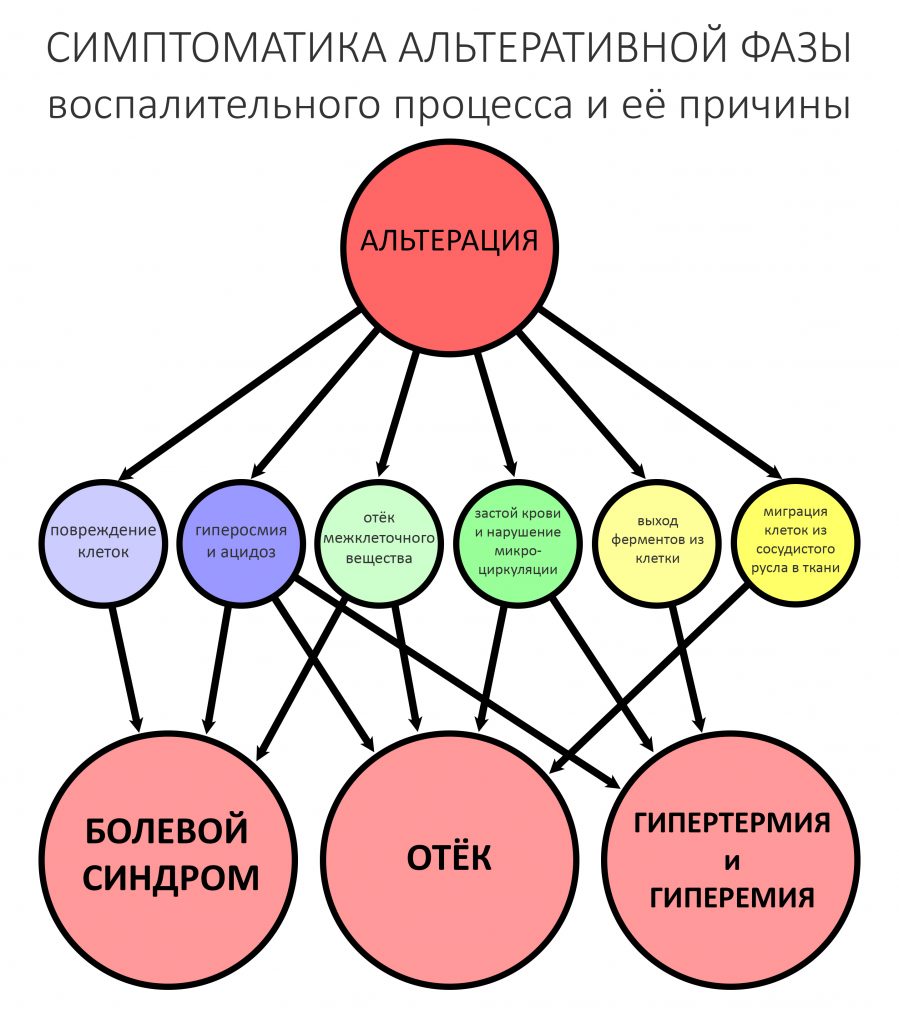
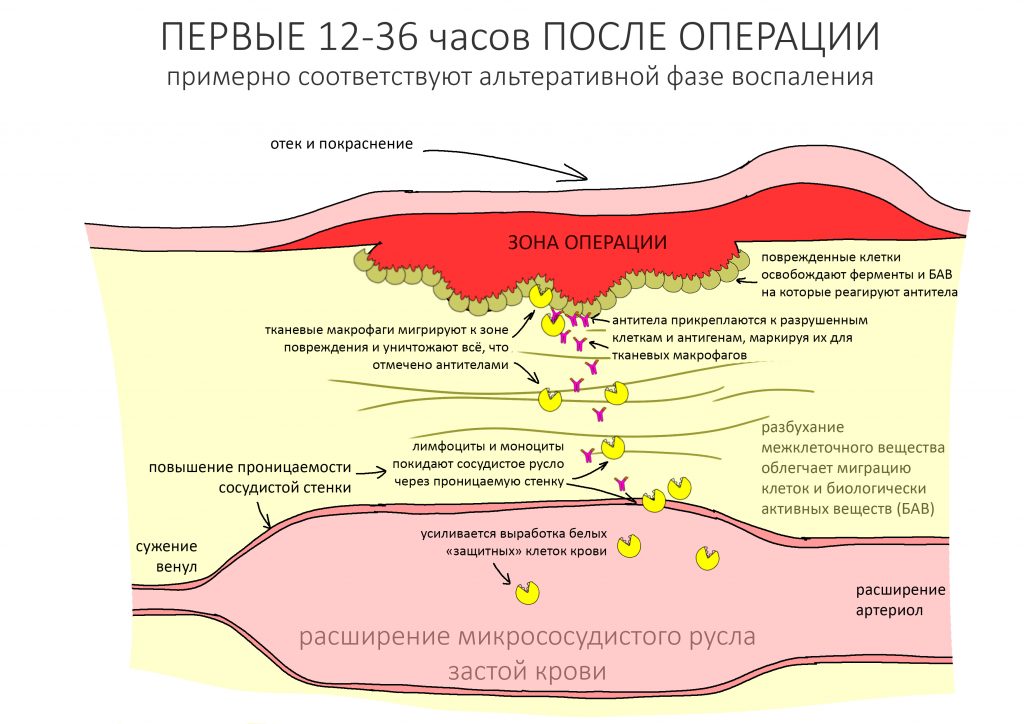
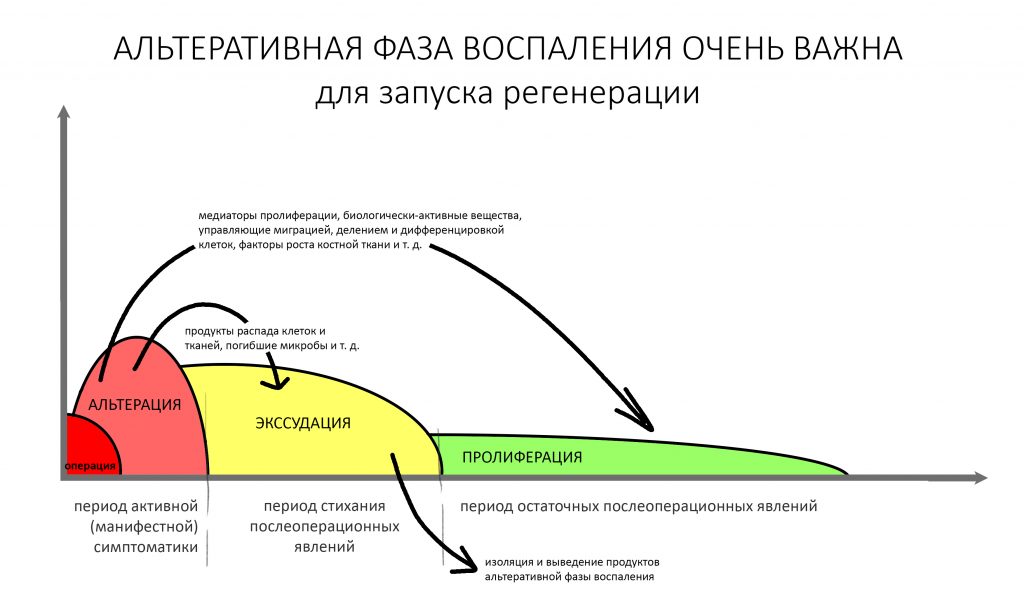
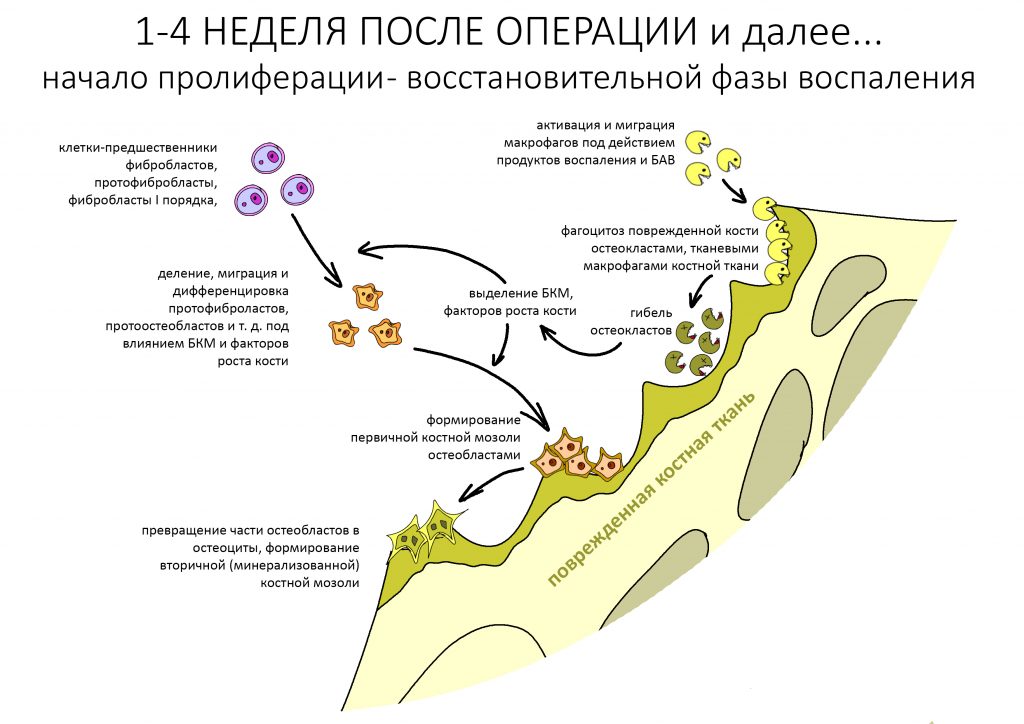
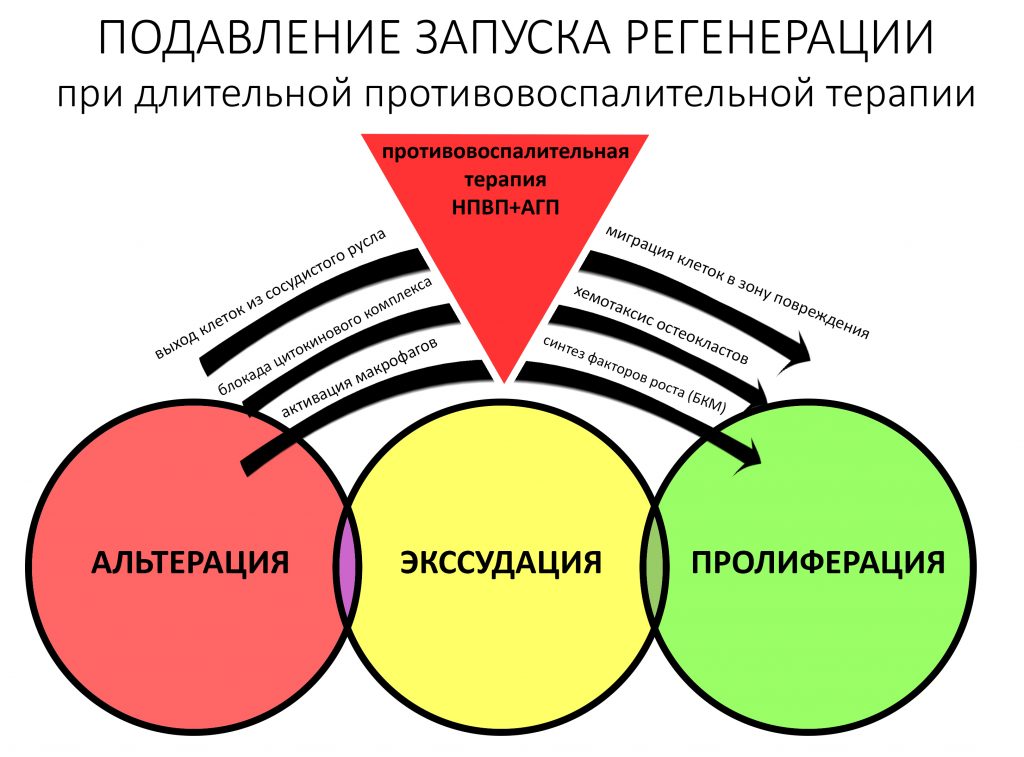
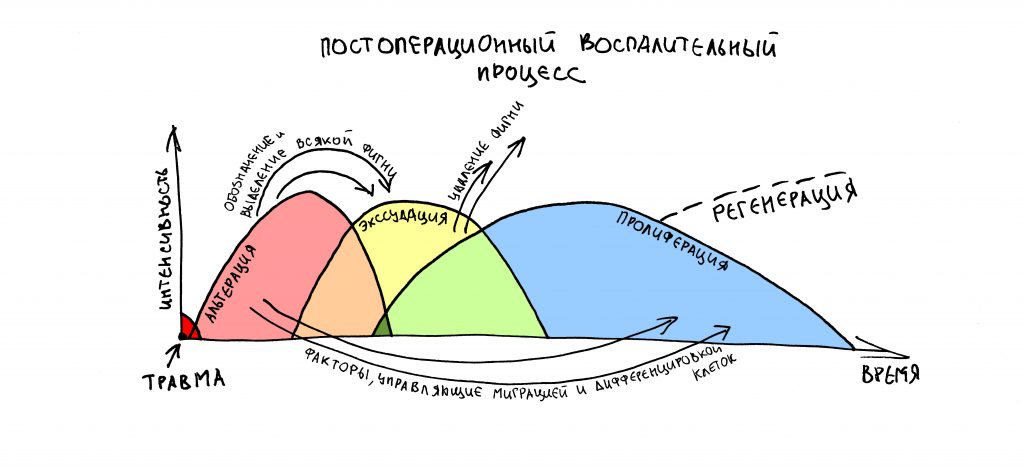
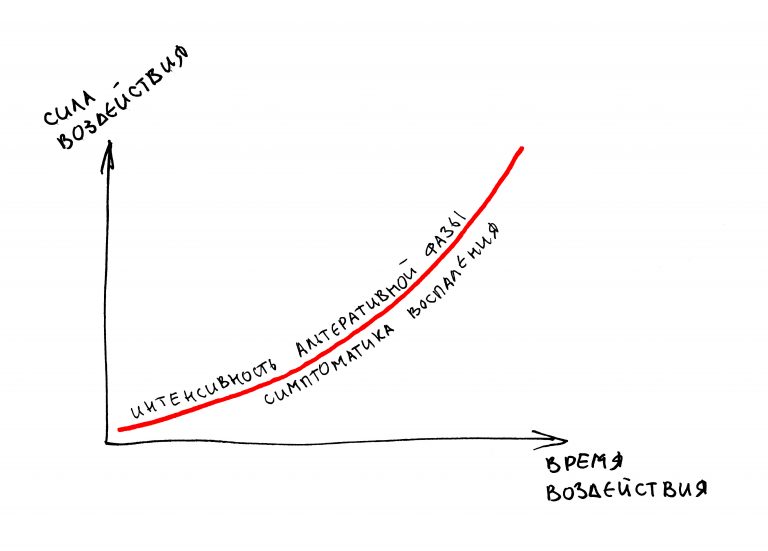
Запомните — что посттравматическое воспаление — это не инфекционно-воспалительный процесс. Основными его инициаторами (флогогенами) являются продукты распада поврежденных в ходе операции (травмы) клеток и тканей, а не микрофлора полости рта. Воспаление является необходимым для последующей регенерации, поскольку все факторы, управляющие заживлением тканей, образуются именно во время посттравматического воспаления:
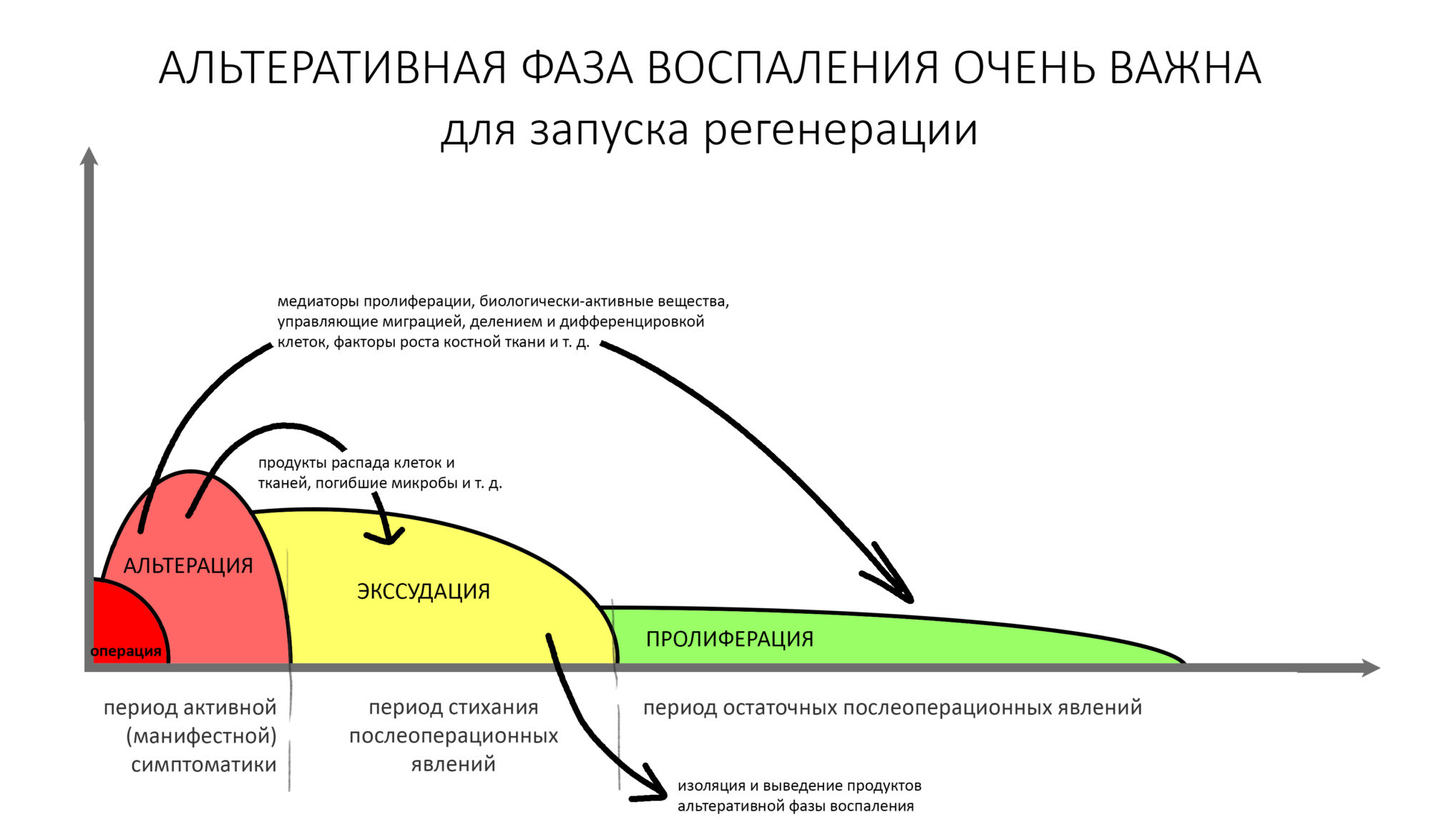
Соответственно, подавляя воспалительный процесс с помощью лекарств, мы подавляем и последующую регенерацию. Наколов в рану Дексаметазона и загрузив его Найзом вперемежку с Кетаролом, мы можем подавить воспаление так, что рана или лунка зуба просто не будут заживать. На мой взгляд, гораздо правильнее не бороться с нормальной посттравматической симптоматикой, а разъяснять пациенту её суть.
Например, отек. Никто не любит, когда после операции отекает щека и десна вокруг раны. Все считают, что отек — это плохо. На самом деле, отек после операции — это нормально. Отек является следствием расширения сосудов, размягчения межклеточного вещества, «стаза» крови и т. д. — в совокупности все эти процессы облегчают миграцию клеток (в т. ч. защитных и профибробластов), необходимых для регенерации. Нет отека, клеток мало — получается задница с заживлением.
Другое дело, что за посттравматическим воспалением нужно следить и не допускать его перехода в инфекционно-воспалительный процесс… а с этой целью мы как раз и проводим антибактериальную профилактику, добиваемся хоть какой-то герметичности постоперационной раны, назначаем антибиотики после операции и т. д. Если мы всё сделаем правильно, то образовавшиеся в первую фазу воспаления биологически активные вещества инициируют последующую регенерацию, заживление лунки зуба, интеграцию имплантата, графта и т. д. В противном случае, в погоне за послеоперационным комфортом с помощью избыточной фармакотерапии можно начудить так, что у пациента вообще ничего заживать не будет.
Как и любой хронический инфекционно-воспалительный процесс, этот ваш страшный бисфосфонатный остеомиелит не случается мгновенно. Поначалу он не имеет яркой симптоматики и может быть неотличим от затянувшегося по каким-то причинам послеоперационного воспаления. А потом бабах! и начинается секвестрация. А это уже плохо, очень плохо.
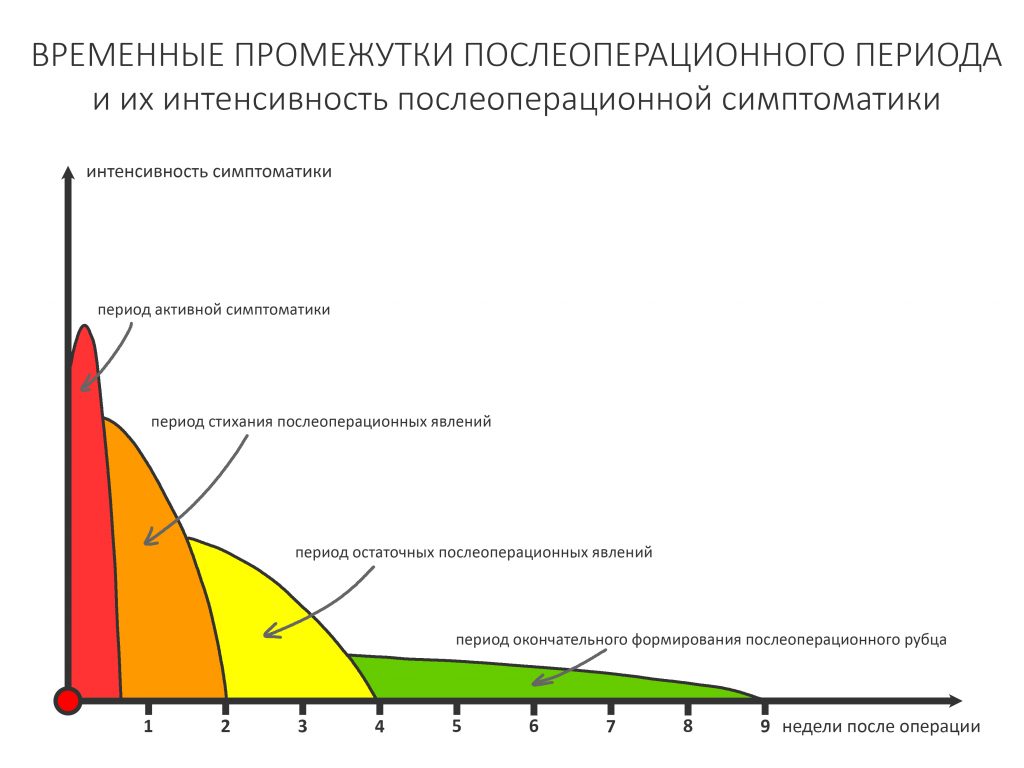
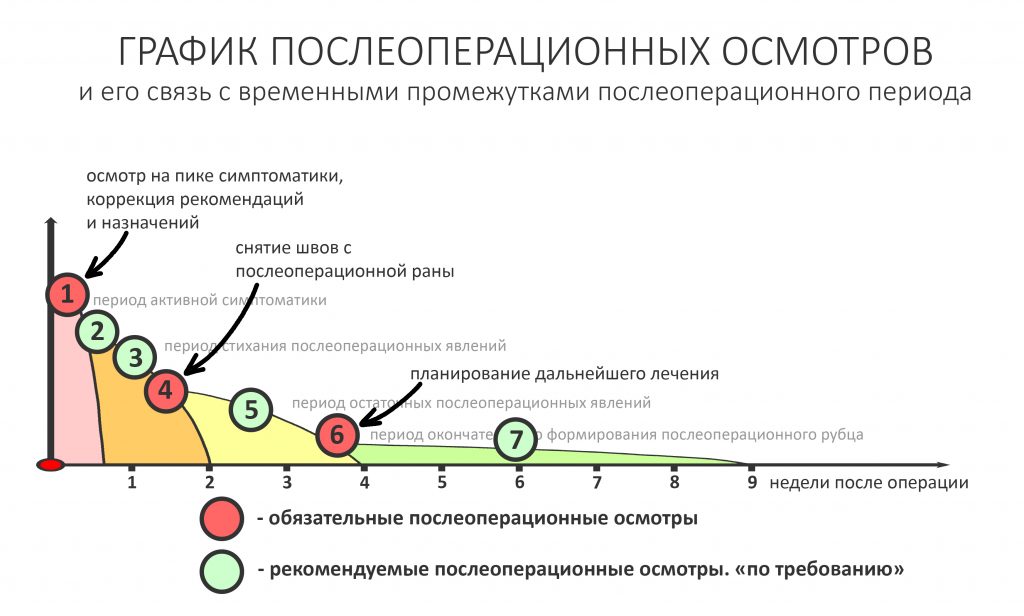
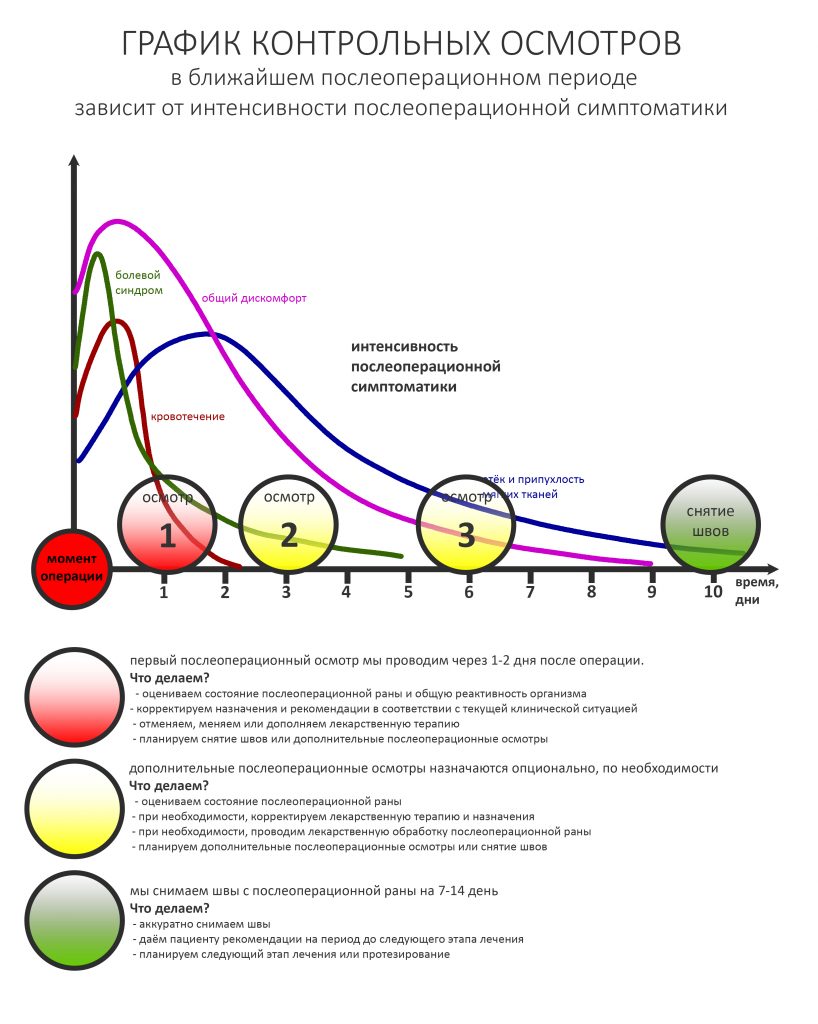
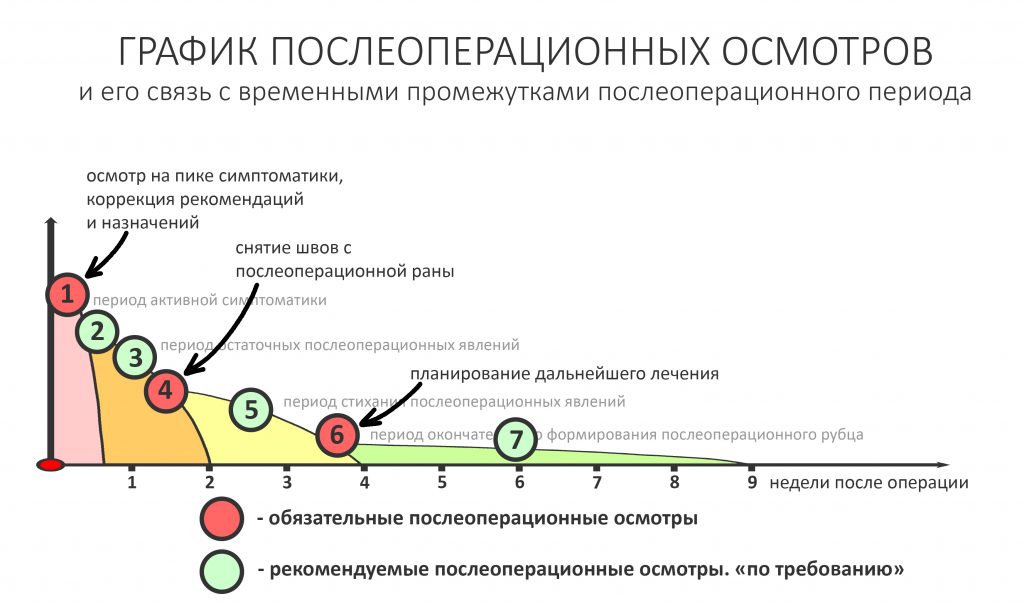
График обычного наблюдения обычного пациента в обычных условиях обычно выглядит следующим образом:
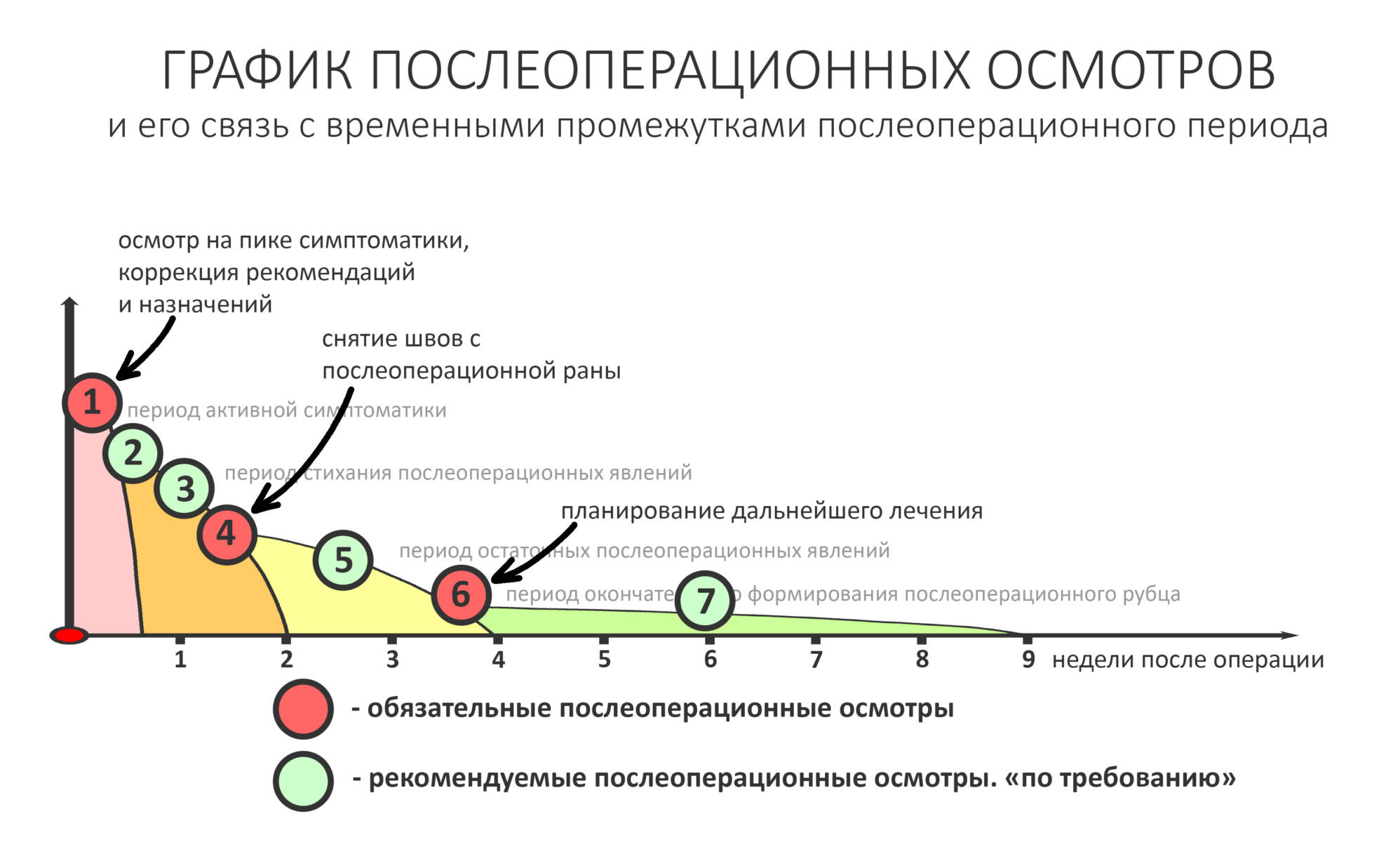
Например, после удаления зуба достаточно двух осмотров в течение недели (трех, если требуется снять швы), далее через полтора-два месяца можно планировать установку имплантатов. Чуть более продолжительного наблюдения и большего внимания требуют пациенты после дентальной имплантации или остеопластических операций — как правило, трех-четырех осмотров в течение двух недель.
Так вот, у пациентов, принимающих бисфосфонаты «опасный период», когда что-то может пойти не так, длится дольше. В среднем, около двух месяцев, в течение которых человек должен регулярно посещать стоматолога-специалиста. От обычного ведения обычных пациентов (см. выше) график осмотров пациентов на антиостеопорозной терапии будет отличаться тем, что все приемы, обозначенные зеленым кружком из «рекомендуемых» превращаются в «обязательные»:
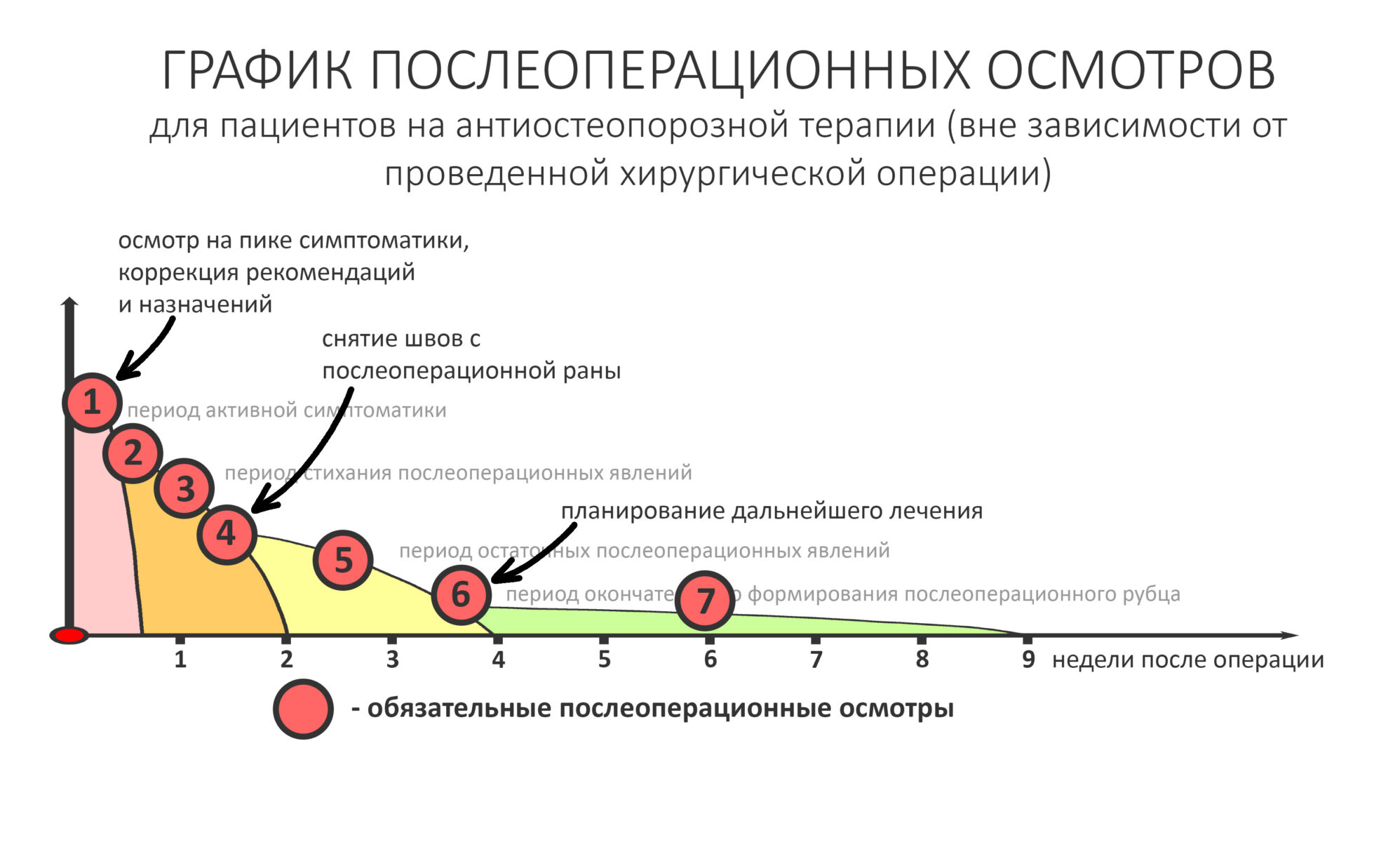
Следовательно, как у врача, так и у пациента должна быть возможность для следования рекомендациям, посещения приёмов и, в случае необходимости, реализации мер «оперативного реагирования» на возникающие проблемы. НЕ СТОИТ, категорически не стоит брать таких пациентов, если у вас нет возможности осматривать его каждые несколько дней.
Ну, а пациентам я рекомендую избегать врачей, работающих на аутсорсе и клиник, где нет штатных специалистов и где хирург приходит только под пациентов.
На этой ноте мы подходим к одной из главных проблем, способной свести на нет любые усилия врача.
Проблема 5. Пофигизм со стороны пациентов
Если честно, то пофигизм со стороны пациентов на бисфосфонатах, встречается намного реже пофигизма врачей. Но всё же имеет место быть — и в этих случаях он может сыграть крайне негативную роль, даже поставить под угрозу жизнь и здоровье самого пациента. В качестве примера я мог бы привести историю моего коллеги и его пациента, на тот момент известного артиста. Пациент мало того, что не рассказал о проводимой ему антиостеопорозной терапии по поводу онкологии, так еще и категорически сопротивлялся назначению ему антибактериальных препаратов, игнорировал рекомендации доктора, пропускал осмотры и т. д. Итог такого отношения — остеомиелит, сепсис, реанимация, смерть. И памятник на одной из улиц Москвы.
Мне сложно представить, что человек может забить на рекомендации и назначения врача, невыполнение которых может привести к серьезным проблемам со здоровьем, вплоть до инвалидности и летального исхода. Это ж каким недалеким человеком надо быть, чтобы скрыть постоянный прием лекарств и серьезные хронические заболевания, наврать про проведенную антибактериальную профилактику, а после операции — проигнорировать прием лекарств и рекомендации по режиму, не приезжать на послеоперационные осмотры и т. д. У любого из моих коллег найдутся истории про таких пациентов, что говорит о существовании, пусть и нечастой, но системной проблемы.
12 лет назад в моей практике была история, когда 20-летний пациент «забыл» указать, что принимает Варфарин (аналог гепарина, сильно снижает свертываемость крови), как в анкете пациента, так и во время опроса. Мы удалили быстро и легко удалили зуб, но уже через 2 часа пациент приехал в клинику с полным ртом крови. Обычные средства и методы остановки кровотечения в его случае оказались бесполезными, а за эти пару часов молодой человек потерял больше литра крови. Мы поставили капельницу и вызвали скорую, которая увезла парня прямиком в реанимацию. Он остался жив, потом ходил на осмотры, и всё с ним было в порядке. Но эта история — наглядный пример того, что стоматология — это медицина, и как во всей медицине, мелочей в ней нет и быть не может.
Решение проблемы.
Первое и, пожалуй, самое важное — если доктор дает вам рекомендации и делает назначения, то он делает это не просто так. Если он что-то спрашивает, то значит это «что-то» имеет значение для безопасности вашего лечения. Если он направляет вас на дополнительные консультации или обследование, то только с одной целью — решить вашу проблему с минимальными последствиями. Медицина, в целом, и хирургия, в частности, не очень полезны для здоровья — неспроста же существует поговорка «одно лечим, другое калечим». Так вот, главной задачей вашего доктора является максимальное снижение вот этого «калечим».
Во-вторых, ваши политические, религиозные или этические взгляды, а то и просто непонимание рекомендаций и назначений — это не повод их не выполнять. Мне сложно представить, что взрослый человек может сказать что-то вроде: «Я принципиально не принимаю антибиотики потому, что их испытывают на маленьких беззащитных белых мышатах», но подобное приходилось слышать и не только мне. Фанаты гомеопатии, БАДов, остеопатии, натуропатии, любители подышать маткой и поедатели солнечной энергии — это тема отдельного разговора, но… если они вынуждены обращаться к нормальному доктору, то всё вышеперечисленное им уже не помогло. К дыханию маткой, приему фуфломицинов и поднятию чакр можно вернуться после нормального лечения, а сейчас будьте добры, делайте то, что врач прописал.
В-третьих, как я уже сказал, в медицине мелочей нет. Вы не сможете самостоятельно определить, что важно, а что не очень. Поэтому максимально серьезно отнеситесь к заполнению анкеты пациента и сбору анамнеза, т. е. к опросу перед лечением. Рассказывайте всё, предельно честно и откровенно. Если подводит память — заранее сделайте список принимаемых вами препаратов. Возьмите все имеющиеся у вас данные по проводимому лечению: рецепты, выписки, справки и т. д. Ваш доктор сам отделит нужное от ненужного — но это лучше, чем отвечать «не знаю» на вопросы о лекарствах и заболеваниях из анкеты. А потом удивляться, почему всё идет не так.
В-четвертых, я прекрасно понимаю, что недоверие к рекомендациям и назначениям и как следствие, их невыполнение, — проблема отсутствия доверия между врачом и пациентом. Если доктор не убедил вас следовать его правилам, если не обосновал и не разъяснил необходимость тех же антибиотиков — так может, ну его нафиг? Врач, которому вы не доверяете, не сможет вам помочь.
Итого, с учетом вышесказанного:
— Не надо прекращать прием бисфосфонатов или Деносумаба. Они никак не мешают предполагаемому стоматологическому лечению, в то же время их отмена подвергает вас риску по совершенно другим, не связанным со стоматологией, причинам.
— Перед визитом в клинику захватите всю возможную информацию о проводимом ранее и сейчас лечении. Чем больше — тем лучше. Врач сам разберется и отделит важное от несущественного.
— Постарайтесь максимально подробно заполнить анкету пациента и ответить на вопросы врача при сборе анамнеза. Не нужно стесняться, смущаться или что-то скрывать. Понятие этики и врачебной тайны нам не чуждо — как минимум, для стоматологов в нашей уютной Клинике ИН.
— Если вы по каким-то причинам не смогли выполнить предоперационные назначения врача, например в плане антибактериальной профилактики — не надо лгать, что «усё принимали и усё норм». Не успели провести профгигиену — то же самое, хотя хирург перед операцией легко может определить, была профессиональная чистка зубов или её не было. И то, насколько профессиональной она была (проблема всех профгигиен по ДМС). Своей ложью вы создаете огромные риски для предстоящего лечения, и если что-то вдруг пойдет не так — в этом будете виноваты только вы. Не успели, не сделали, забыли — такое бывает. Мы, конечно, пофыркаем из-за сорванного приёма, возможно даже покроем вас тихим матом (про себя), но перенесем хирургическую операцию на другое время. Ибо безопасность — наше всё.
— Послеоперационные рекомендации и назначения нацелены на профилактику и снижение рисков возможных осложнений. Если вдруг вы потеряли выданную вам памятку — это ни в коем случае не повод их не выполнять. Просто позвоните в клинику, мы пришлем вам новую. Если уже после первого приёма вы поняли, что назначенные вам не подходят из-за выраженных побочных эффектов — это не повод прекращать терапию. Просто свяжитесь с доктором и попросите заменить назначенные препараты на другие. Вы веган, антиглобалист, защитник прав животных, сектант, и вообще человек с активной гражданской позицией — это не повод не принимать лекарства и не выполнять назначения. Потому что осложнения, инвалидность и, возможно, смерть в дальнейшем помешают вам бороться со всем плохим против всего хорошего.
— Частые послеоперационные осмотры — это вовсе не от того, что мы по вам скучаем. Нет, конечно мы скучаем, но их цель — распознать ранние стадии возможных осложнений, внести коррективы в послеоперационное лечение так, чтобы они не привели ни к чему серьезному. Положив болт на осмотры, вы остаетесь без контроля со стороны врача — и вряд ли сможете понять по симптоматике, если что-то пойдет не так. Точнее, вы поймете, но будет уже поздно. Если не получается приехать — позвоните в клинику, запишитесь на следующий день. Нет вашего хирурга — пофиг, вас посмотрит другой доктор. В конце концов, свяжитесь с вашим доктором, пусть скажет, что вам делать, если приехать не получается.
— Наконец, желание всё сделать «быстро, недорого и желательно качественно» и связанное с этим давление на доктора — это кратчайший, быстрый, недорогой и стопроцентно результативный путь к проблемам и осложнениям. Сроки послеоперационной реабилитации, длительные периоды между лечебными этапами придуманы не для того, чтобы доктор успел съездить в отпуск и как следует от вас отдохнуть. Нужно понимать, что ваш врач, как и вы, заинтересован в скорейшем завершении вашего лечения, но… он не может заставить ваш организм регенерировать и адаптироваться быстрее заложенной природой программы. Нет никаких оснований полагать, что регенерация у вас как у героя Marvel — быстрее и эффективнее, чем у обычных людей.
Проблема 6. Ответственность и последствия
Как я отметил в самом начале этой статьи, полное и даже избыточное следование вышеуказанным рекомендациям, хоть и существенно снижает риск осложнений, но никак не гарантирует стопроцентное их отсутствие. Иными словами, бисфосфонатный остеонекроз может случиться, несмотря на всеобщие усилия. В связи с этим, логичным является вопрос. Точнее, два вопроса:
1. Кто виноват?
Это как раз тот случай, когда один хирург в поле — ни разу не воин. В контексте бисфосфонатной темы успешный результат лечения — это результат слаженной работы, полного взаимопонимания и взаимодействия между пациентом и лечащими врачами, эндокринологом/онкологом/гинекологом/терапевтом, гигиенистом и т. д. Как распределить между пациентом и таким количеством врачей ответственность за возможные осложнения? Допустим, что семейный врач всё расписал, дал рекомендации и подтвердил возможность хирургического лечения, гигиенист всё тщательно вычистил, научил пациента индивидуальной гигиене полости рта, стоматолог-хирург принял всех необходимые меры профилактики осложнений, включая антибактериальную профилактику, закрытое ведение раны и постоперационную терапию, но… через пару-тройку недель в области вмешательства появляются свищи, а затем и секвестры… Кого тут можно назначить виноватым?
Как бы вам ни хотелось кого-то «проучить», но виноватых тут нет. Как нет кармы, сглаза, влияния Луны и ретроградного Меркурия.
Случилось то, что случилось. Это медицина. Иногда от неё погибают люди.
2. Что делать?
Если бисфосфонатный остеомиелит всё же случился, то стоит отложить поиск и «наказание» виноватых. Тем более, что виноватых вообще может не быть, а промедление чревато серьезным ухудшением ситуации.
Первое и самое главное — если, на ваш взгляд, что-то пошло не так, не нужно затягивать с обращением к врачу. Это как раз тот случай, когда лучше перебдеть, чем недобдеть. Вот почему после хирургических операций я прошу пациента всегда быть на связи, обязательно сообщать о любых изменениях в самочувствии и иметь возможность приехать в клинику в любой момент в течение, как минимум, месяца после вмешательства. «Неудобно беспокоить…», «стесняюсь…», «да ну, мелочи…» — забудьте про это. И мне, и другим врачам будет намного спокойнее, если мы будем знать, что вы не постесняетесь беспокоить нас даже по мелочам.
Важно: первые симптомы бисфосфонатного остеонекроза на ранних стадиях может определить только врач. Пациенты замечают проблему лишь тогда, когда её уже невозможно исправить.
Второе и не менее важное — не нужно воспринимать направление в стационар как перекладывание ответственности. На самом деле, вылечить остеомиелит в условиях амбулаторной поликлиники (даже очень крутой) очень сложно, практически невозможно. Вместе с тем, промедление чревато серьезными проблемами, поэтому чем раньше начнется квалифицированное и компетентное (я подчеркну) лечение — тем меньшими будут последствия остеомиелита. Затем на реабилитацию можно вернуться к своему доктору — в конце концов, нельзя же ходить без зубов.
К сожалению, лечение уже развившегося бисфосфонатного некроза выходит за рамки моей компетенции, им занимаются специалисты других специальностей. Поэтому рассказать о том, как его ПРАВИЛЬНО лечить, я не могу. В общих чертах, оно сложное, долгое и симптоматическое, включает в себя ревизию и обработку раны, удаление секвестров, массированную антибактериальную терапию, физиотерапию, гипероксигенацию и другие процедуры, направленные на улучшение микроциркуляции в проблемной области и т. д.
Другими словами бисфосфонатный некроз челюсти легче предотвратить, приняв необходимые меры на этапах стоматологического лечения, нежели потом встречаться с ним лично. И если написанная мной огромная статья в пятьдесят страниц машинописного текста поможет кому-нибудь из вас избежать проблем — значит, не зря я потратил на неё столько времени и сил.
Заключение.
Завершая эту немаленькую, как говорит профессор Ferkel Von Pfennig, «простыню», я хочу поблагодарить всех своих пациентов, которые прочитали предыдущую публикацию, доверились нашей уютной КЛИНИКЕ ИН, а позже приложили максимум усилий для соблюдения наших требований и рекомендаций. Только благодаря вам я могу назвать свой опыт не только поучительным, но и положительным.
Обращаясь к остальным, я могу сказать лишь одно:
Не отчаивайтесь.
Антиостеопорозная терапия — это не приговор и не повод откладывать необходимое стоматологическое лечение на «когда-нибудь». Поймите, наконец, что лучше не станет, пока вы не соберетесь и не начнете действовать. Найдите хорошего врача «в теме», наладьте взаимодействие, не будьте пофигистами — и всё будет хорошо!
Спасибо, что дочитали до конца. Готов ответить на Ваши вопросы в комментариях прямо под этой статьей.
И не забудьте подписаться на наш Телеграм-канал, где всё это можно обсуждать в более неформальном ключе.
С уважением, Станислав Васильев, шеф КЛИНИКИ ИН
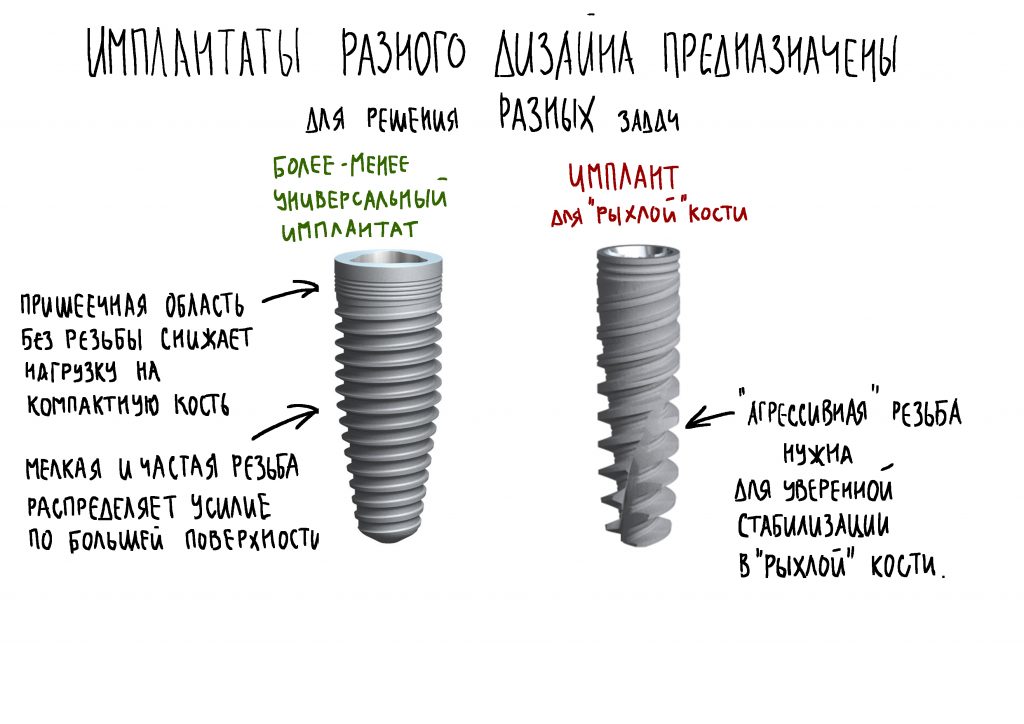
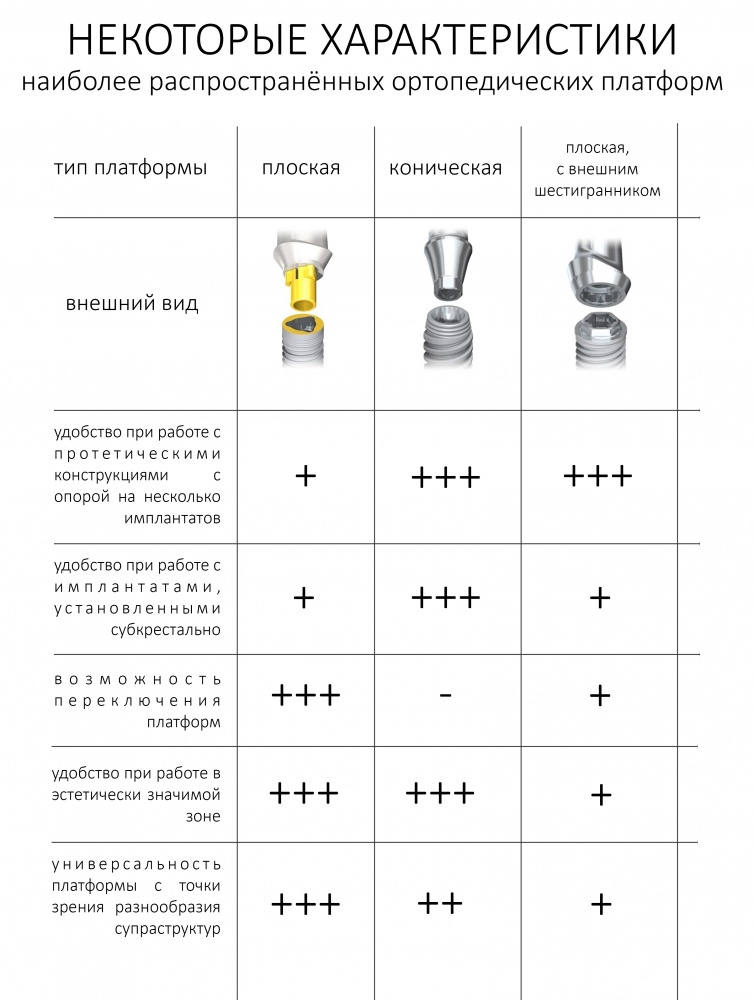
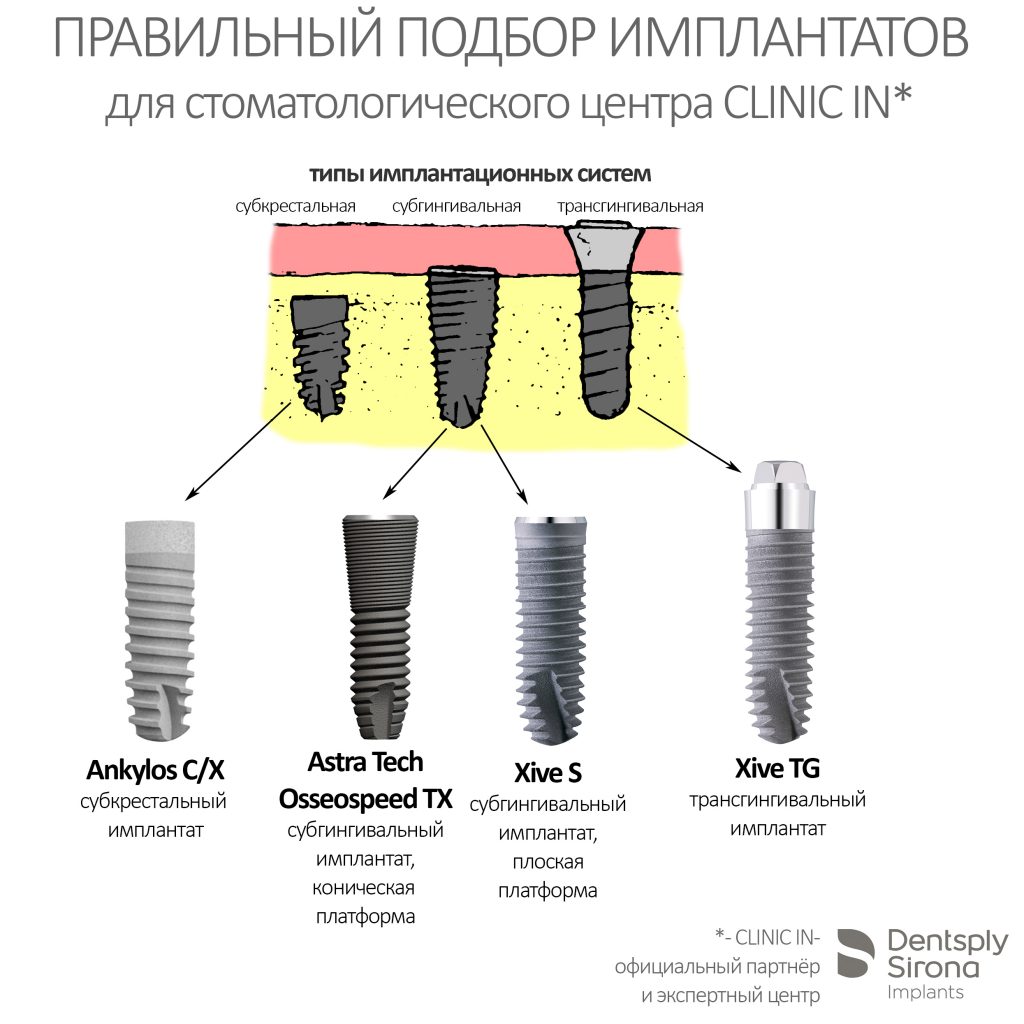
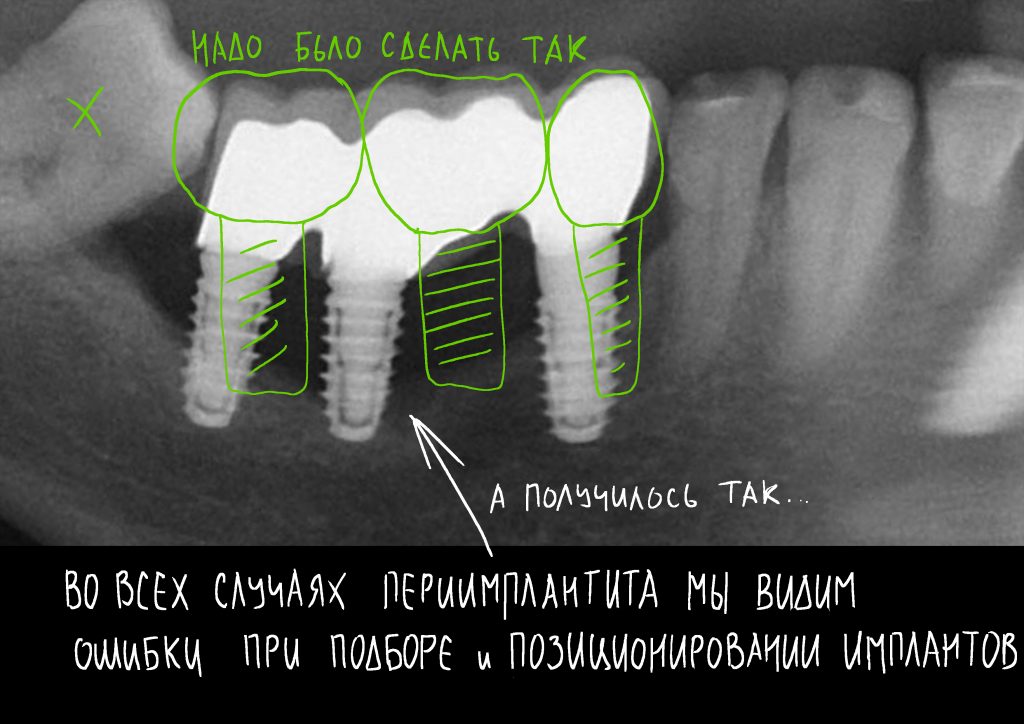
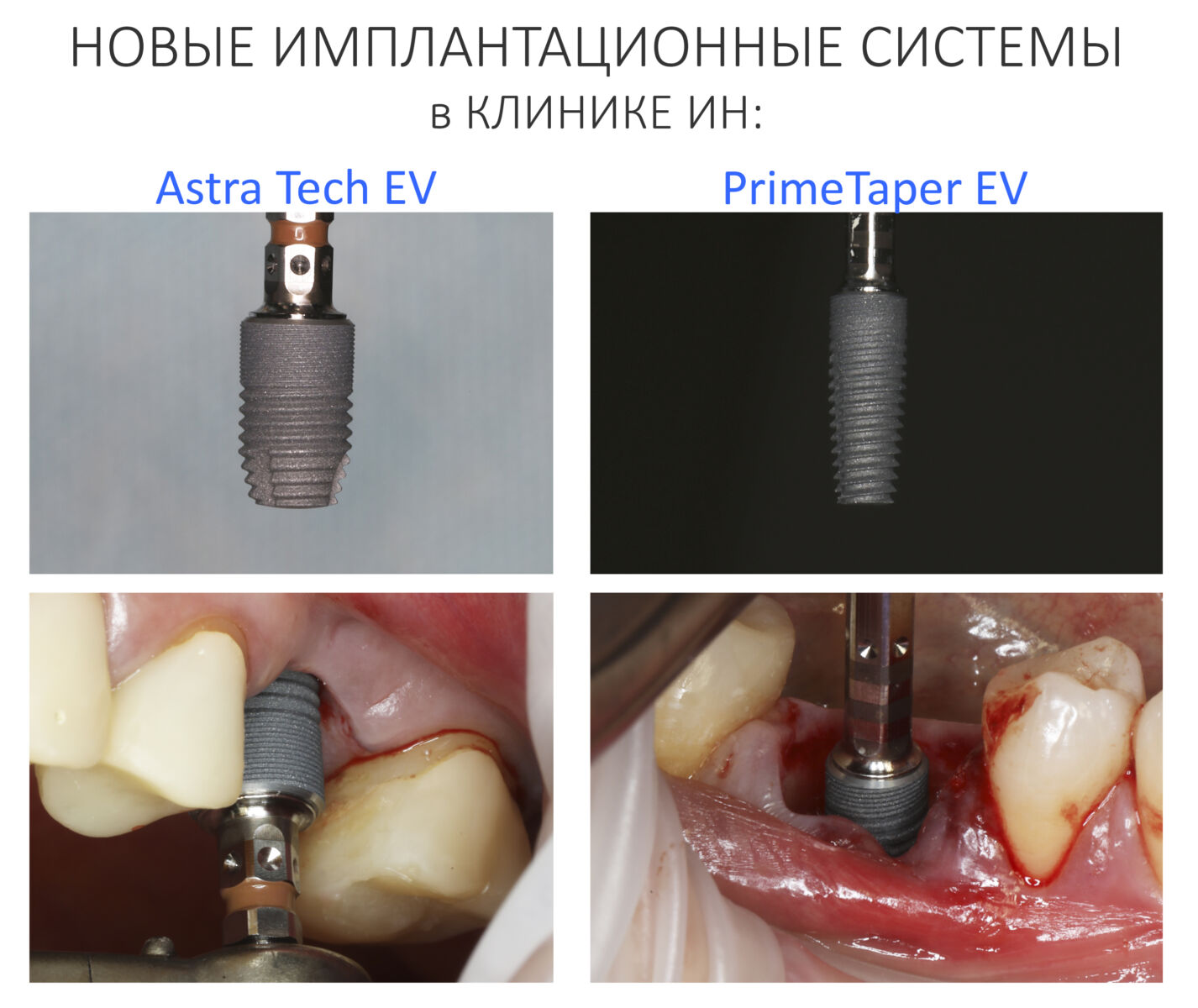 Мы работаем с новыми имплантами уже полгода, накопили приличный опыт их использования, дотошно их изучили и уверенно можем утверждать, что получили в свои руки мощный инструмент стоматологической реабилитации. Поэтому в следующем году тебя ждет не одна и не две публикации о новых имплантационных системах Dentsply Sirona Implants. Они появятся сразу, как мы получим внятные долгосрочные результаты их применения.
Мы работаем с новыми имплантами уже полгода, накопили приличный опыт их использования, дотошно их изучили и уверенно можем утверждать, что получили в свои руки мощный инструмент стоматологической реабилитации. Поэтому в следующем году тебя ждет не одна и не две публикации о новых имплантационных системах Dentsply Sirona Implants. Они появятся сразу, как мы получим внятные долгосрочные результаты их применения. Новым 2026 Годом! Желаю всем удачи, улыбок, солнечного
Новым 2026 Годом! Желаю всем удачи, улыбок, солнечного  настроения, спокойствия на душе и конечно здоровья! Ваш Иван Алгазин П. С. В 2026ом году обещаю наполнять раздел по Протезированию. Впереди много дел. Обнимаю
настроения, спокойствия на душе и конечно здоровья! Ваш Иван Алгазин П. С. В 2026ом году обещаю наполнять раздел по Протезированию. Впереди много дел. Обнимаю