Превед! Меня зовут Станислав Васильев, я имплантолог, шеф стоматологического центра CLINIC IN, ментор и лектор компании Dentsply Sirona Implants и просто хороший человек. Таки да, врождённая скромность не позволяет мне подробно рассказывать о навешанных на меня свистелках-перделках, поэтому сосредоточимся на том, из-за чего вы оказались на этой странице — на имплантации зубов.
Ниже я постараюсь дать ответ на основные вопросы, интересующие моих пациентов. Помимо этого, расскажу вам о том, что большинство докторов предпочитает умалчивать: об осложнениях и рисках, сроках службы имплантатов, различиях между ними и влиянии этих различий на долгосрочные результаты имплантологического лечения.
Итак,
Имплантология — древняя наука?
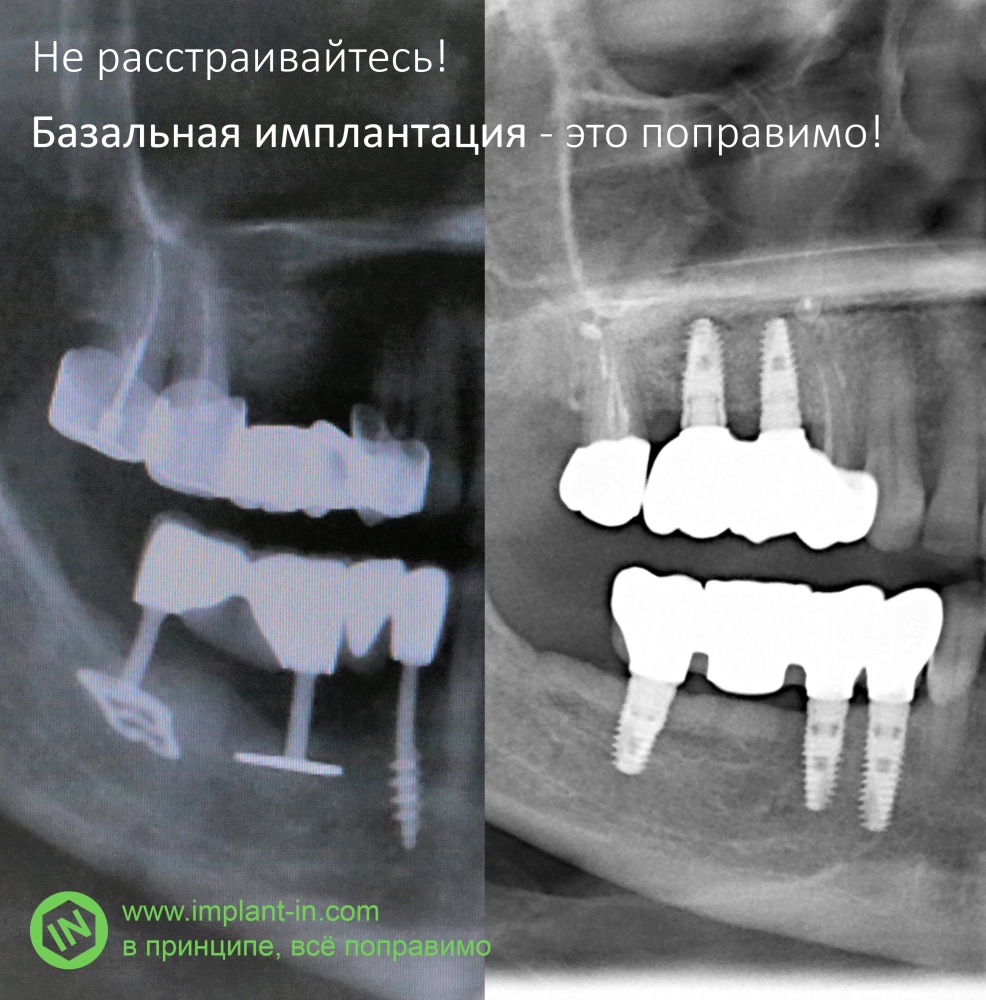
Вопреки распространённому мнению, достаточно древняя. Более-менее вменяемый клинический подход к имплантологическому лечению сформировался аж в начале прошлого века, примерно тогда-же появились первые серийные имплантаты фабричного производства (а еще раньше, в XIX веке были единичные попытки использования кустарных имплантатов). Однако, существовавший в то время «механический» (т. е. основанный на удержании имплантата в кости исключительно формой и силой трения) подход к стабилизации имплантатов, делал эту методику ненадежной и недолговечной. Как ни странно, местами он сохранился и до наших дней. Пример тому — знаменитая «базальная имплантация», по сути являющаяся лишь повторением методов имплантации, имевших распространение в первой половине двадцатого века.

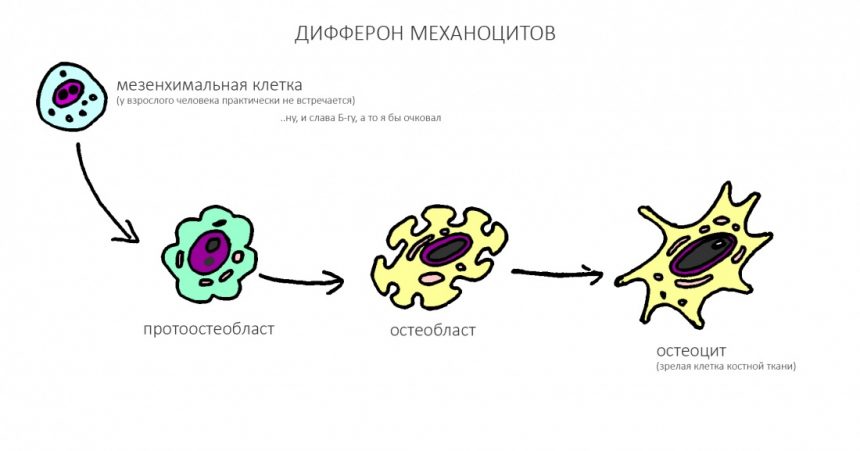
История современной имплантологии насчитывает несколько десятилетий. Точкой её отсчёта можно считать открытие П.-И. Браннемарком в 60-х годах прошлого века явления остеоинтеграции, «сращения» костной ткани со специально обработанной титановой поверхностью. Это в корне изменило подход к имплантологическому лечению: если ранее имплантат рассматривался как внедрённая в организм, но, всё же, чужеродная (и от того, не самая надёжная) опора, то с этого момента его можно было считать частью организма, поскольку он действительно срастался с живой тканью, и выделить его было не так уж и просто.
Благодаря браннемарковому открытию, сильно меняются и сами имплантаты. В частности:
— с помощью различных методик (травление, пескоструйная обработка и т. д.) увеличивается площадь поверхности имплантата. Да, та самая шероховатая поверхность, ставшая для нас нормой, появилась именно тогда.
— совершенствуется форма имплантатов (в целью повышения первичной стабильности) и меняется хирургический протокол (для снижения травматичности при установке). Появляется привычная нам корневидная форма, иногда с винтовой насечкой, иногда без. Необходимость в дисках, дырках и прочих извращениях постепенно отпадает.
— появляются новые этапы в работе — в частности, формирование десны, а между коронкой и имплантатом появляется «посредник» — абатмент. Всё это существенно расширяет универсальность имплантации как метода, существенно снижает риски и повышает надёжность протетических конструкций с опорой на импланты.
Благодаря этому, уже в 70-х годах прошлого века, результативность имплантологического лечения существенно превысила «традиционные» методы протезирования, съёмные и несъёмные протезы с опорой на естественные зубы. А в 1986 году профессор В. Морган (разработчик системы Bicon, США), торжественно заявил, что
имплантат служит дольше, чем эндодонтически леченный зуб!
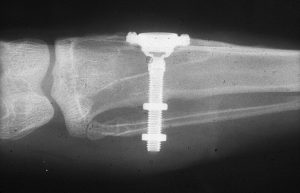
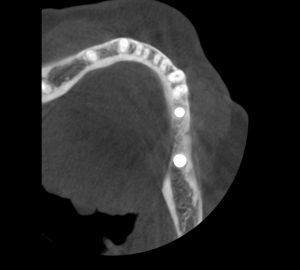
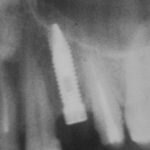
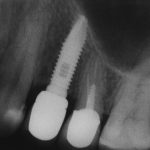
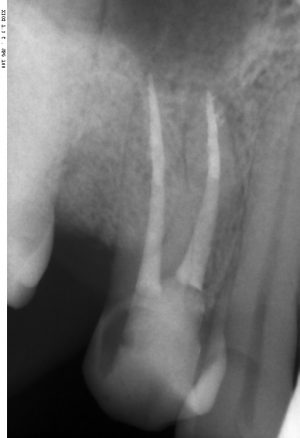
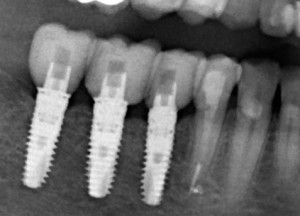
Не скажу, что я с этим согласен. Особенно на фоне успехов современной эндодонтии. Но действительно, большинство имплантатов, установленных в 70-80-х годах прошлого века, т. е. 30-40 лет назад, вполне себе стоят и функционируют. У меня даже есть по этому поводу живые примеры:
В нашу страну имплантация пришла с некоторым запозданием, её широкое распространение и развитие началось в середине девяностых годов. С одной стороны, мы тормоза и это плохо. С другой, отсутствие внятной замены естественным зубам стимулировало нас, стоматологов, сохранять зубы до последнего. И, если в Европах и прочих США тупо удаляли даже пульпитные зубы, то в нашей стране были резекции-гемисекции, лечение прикорневых кист по Овруцкому и т. д. Таки да, в плане сохранения зубов — мы впереди планеты всей.
Какие бывают имплантаты и чем они отличаются между собой?
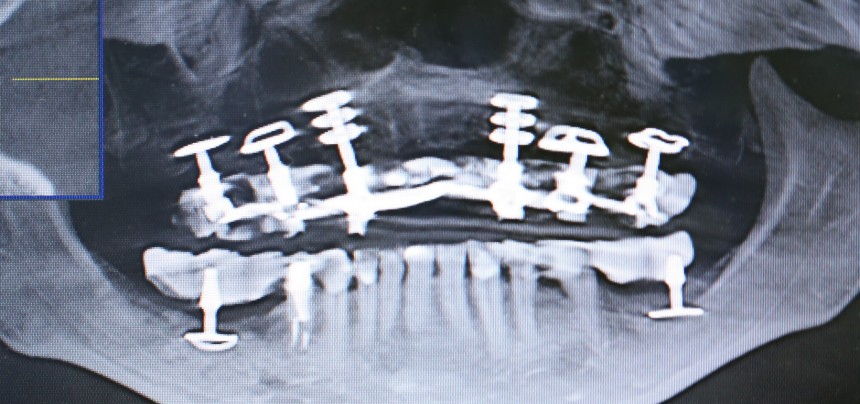
Оставим в стороне вколачиваемые, базальные, неметаллические и прочие виды имплантатов нетрадиционной сексуальной ориентации. Рассмотрим корневидные винтовые имплантаты, которые занимают сейчас 99% рынка и, соответственно, в такой же пропорции предлагаются пациентам.
В общих чертах, их можно разделить на три типа:
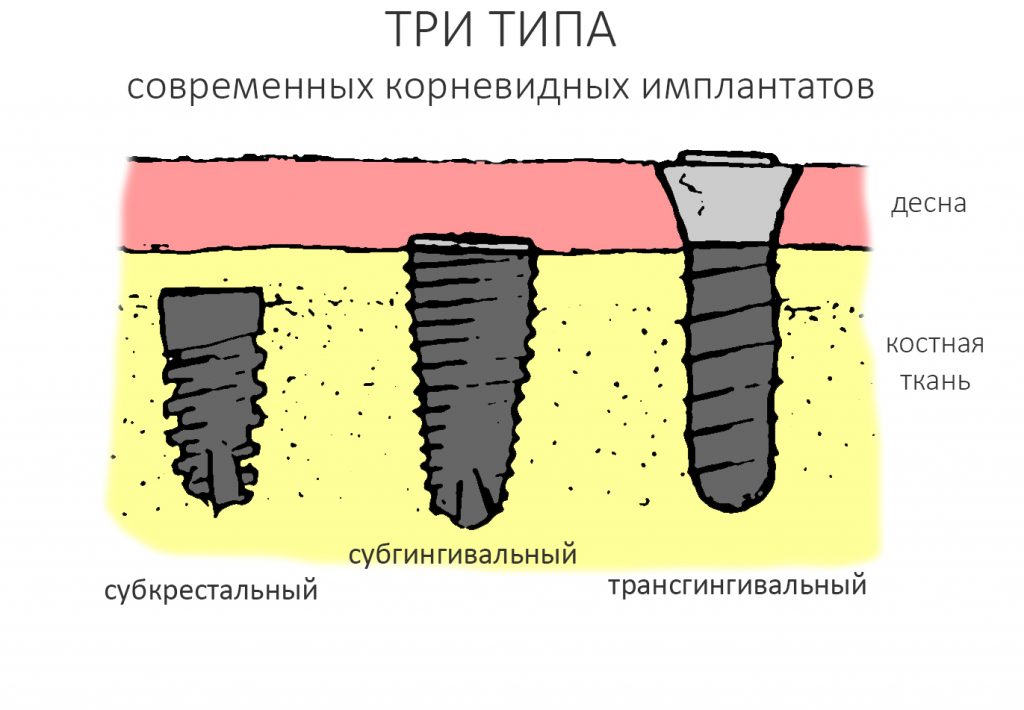
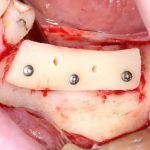
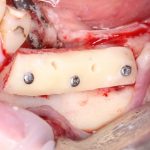
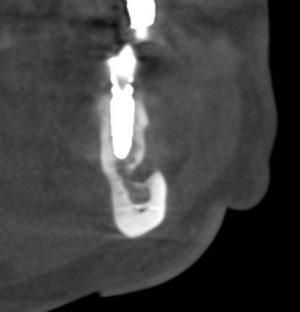
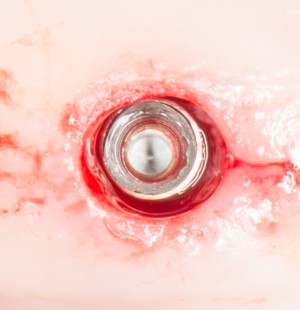
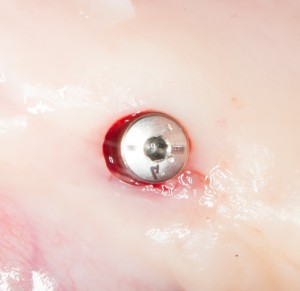
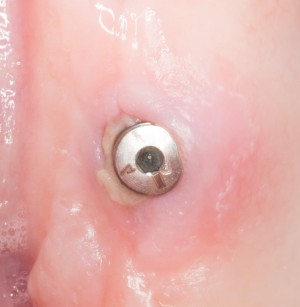
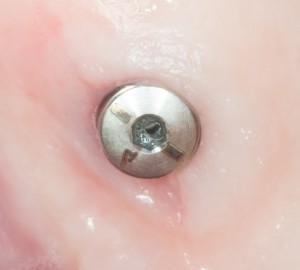
Субкрестальный тип предполагает полное погружение имплантата в толщу костной ткани. При этом, его ортопедическая платформа оказывается ниже уровня кости, отсюда и название. В нашей клинике мы используем субкрестальные имплантаты Ankylos компании Dentsply Sirona Implants. Это позволяет решать довольно сложные клинические задачи с минимальными усилиями:

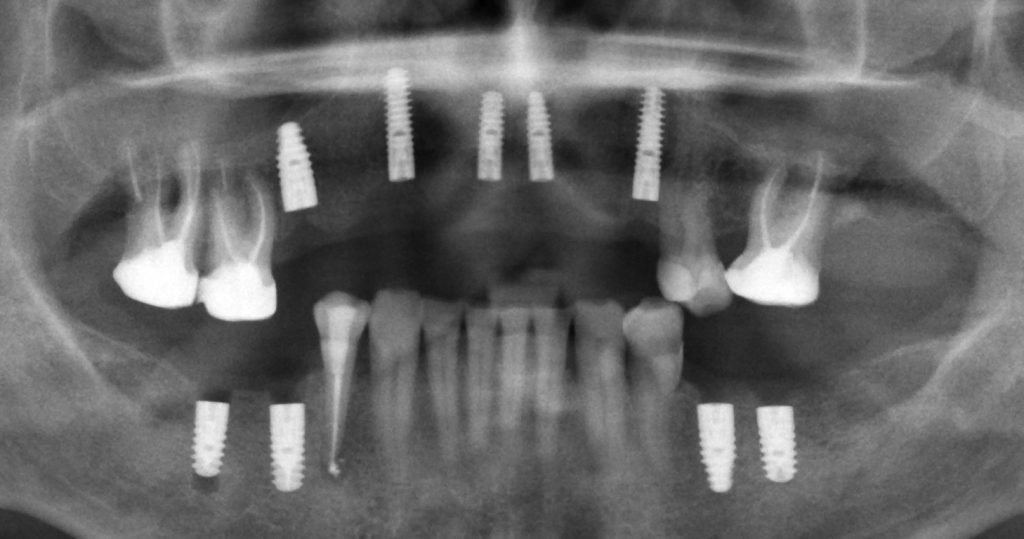
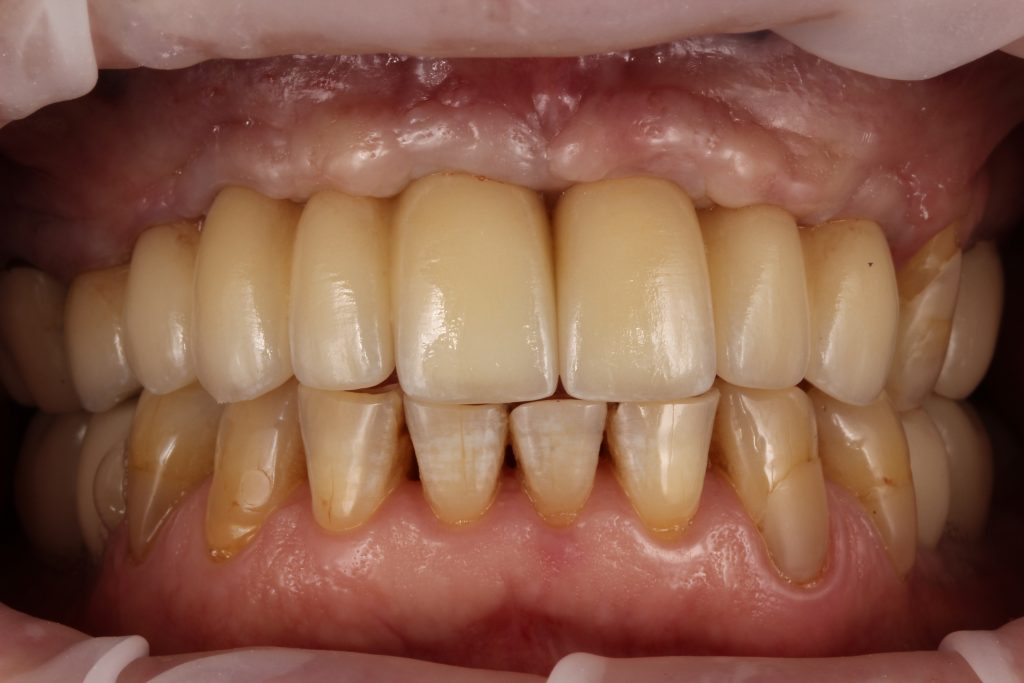
Субгингивальные имплантаты являются самыми распространёнными и, по разным оценкам, занимают до 95% рынка. Причина тому — их универсальность, надёжность и вариабельность. Мы используем две имплантационные системы Dentsply Sirona Implants: XiVE и Astratech. Поэтому у нас всегда есть выбор, и мы легко можем подобрать наиболее оптимальную имплантационную систему под конкретную клиническую ситуацию:
Вот Astratech (правильно читается «Астратек», а не «Астратеч»):

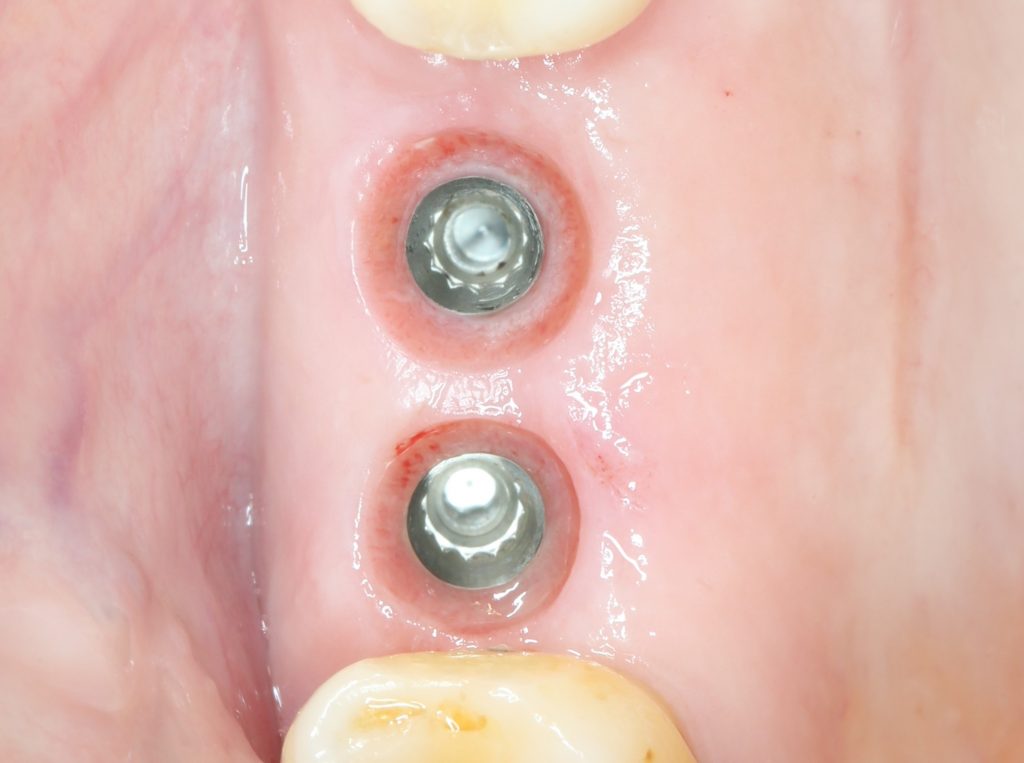
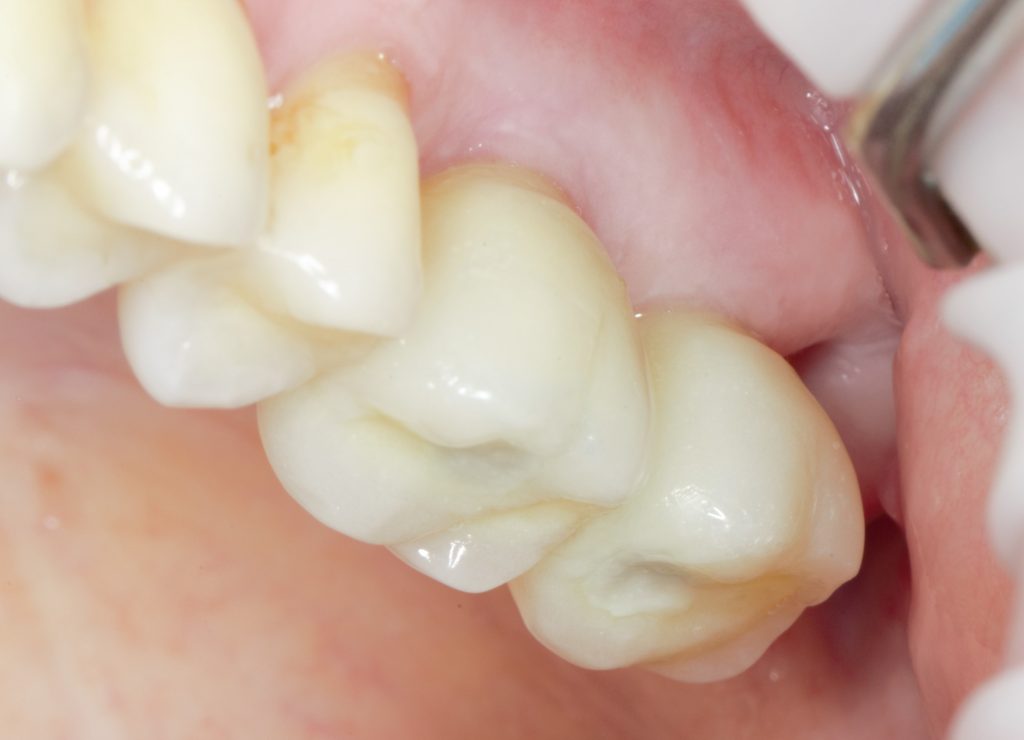
А вот и XiVE (правильно читается «Ксайв», а не «Иксайв»):

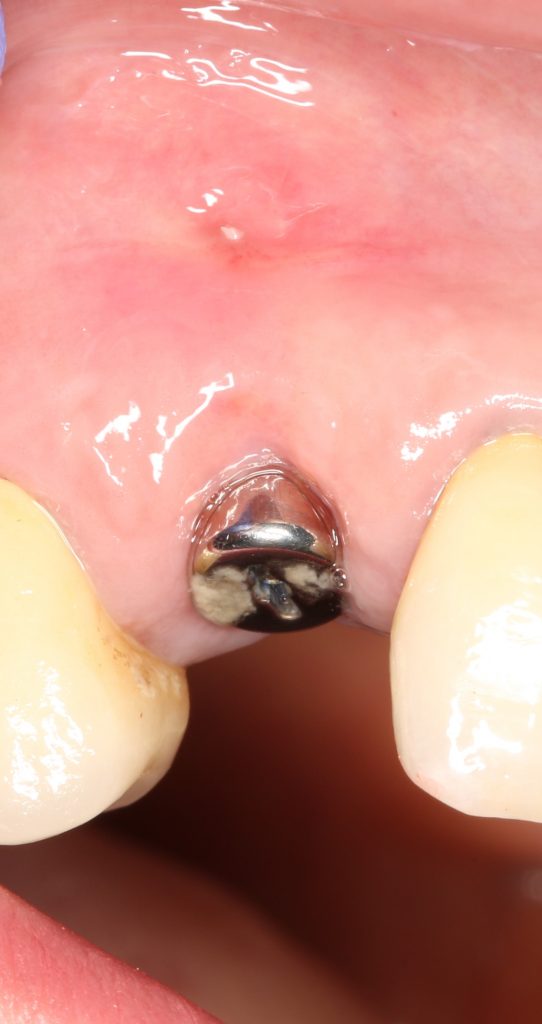
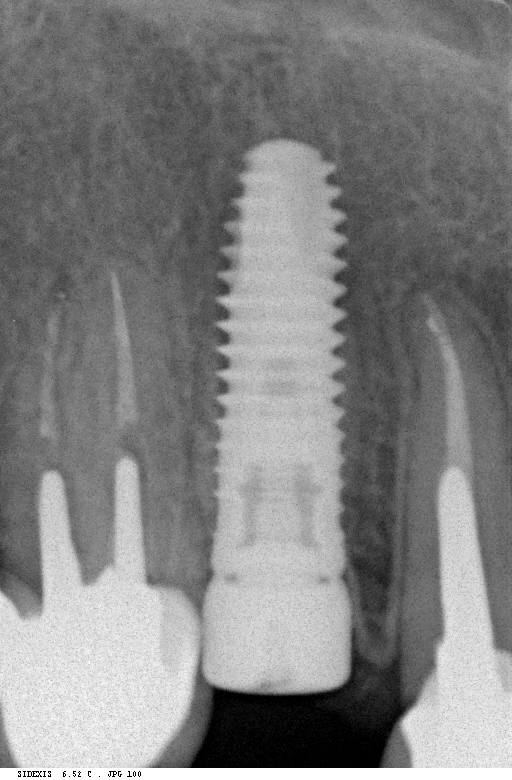
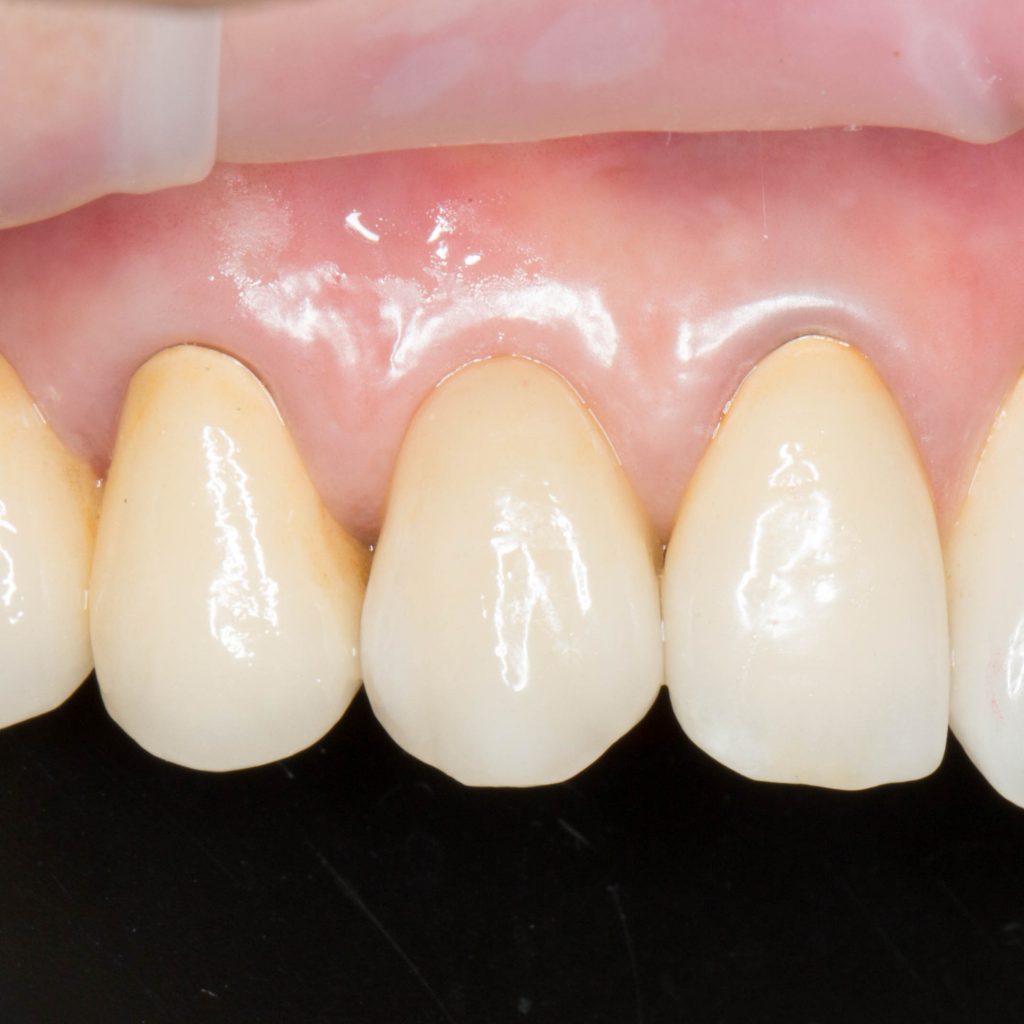
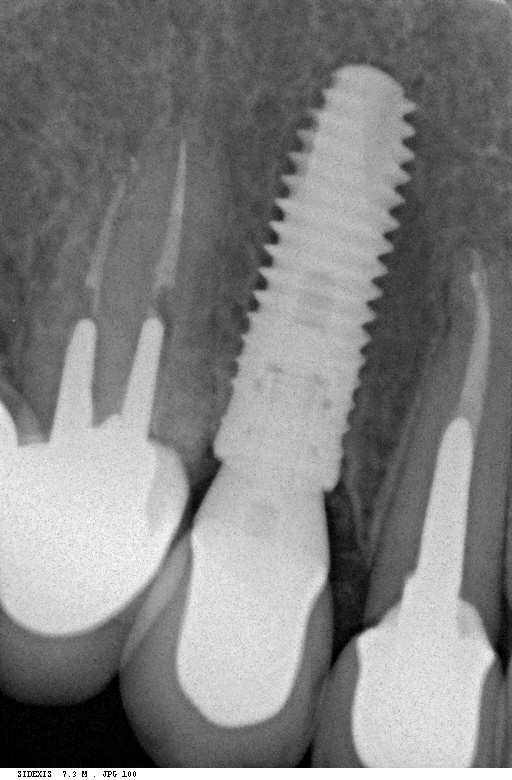
Посмотреть больше работ с этими имплантационными системами можно на моём личном сайте www.2026.implant-in.com, по соответствующим тегам: ankylos, astratech, xive.
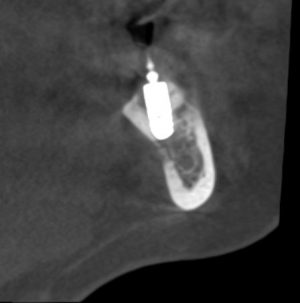
Трансгингивальные импланты отличаются наддесневым положением платформы. Это позволяет отказаться от использования абатмента, сократить этапность и стоимость имплантологического лечения, в некоторых случаях — повысить его надёжность, но… показания к использованию трансгингивальных имплантатов существенно ограничены, поэтому используются они нечасто. В нашей клинике мы используем только один вид — XiVE TG:

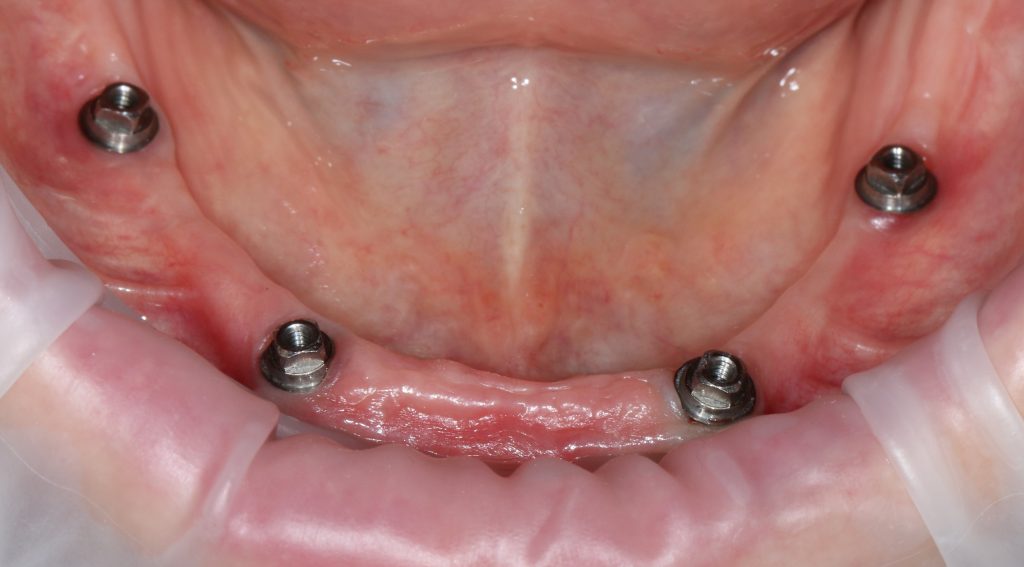
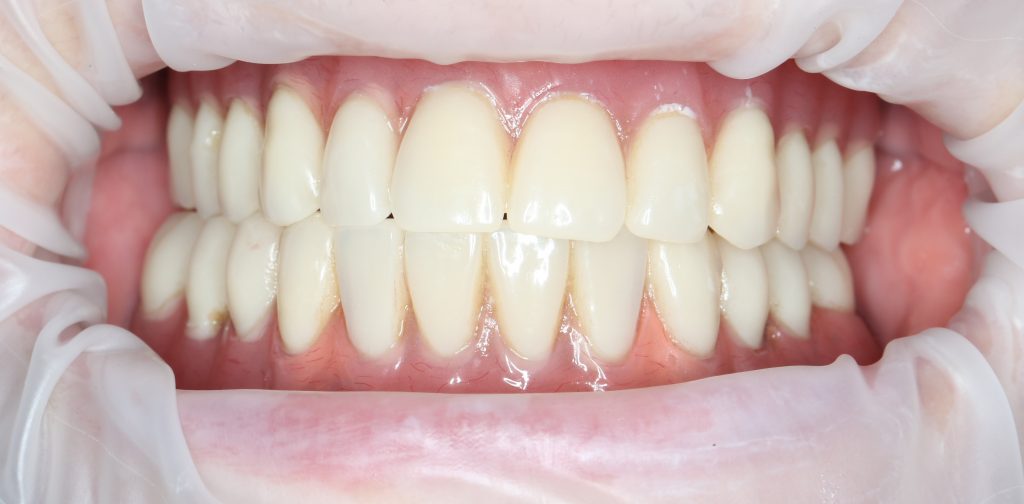
Но это еще не всё. По типу соединения «имплантат-абатмент» их также можно разделить на три вида:
Внешняя платформа или, как говорят некоторые доктора, внешний шестигранник (у нас есть XiVE TG c его внешним четырёгранником).
Плоская платформа или, как многие ошибочно её называют «шестигранник» (в нашей клинике это XiVE).
Коническая платформа или, по-другому, «конус» — на сегодняшний день, наиболее простая в работе платформа имплантата. Ankylos и Astratech как раз имеют конические платформы, пусть и весьма разные между собой.
Все остальные «параметры», такие как производитель, страна происхождения, стоимость и т. п. не имеют для клинического применения никакого значения и являются, скорее всего, просто маркетинговыми уловками. Я уверен, что ни один доктор не сможет вам объяснить конкретную разницу между корейским и американским имплантатом, и то, как эта разница отразится на результате имплантологического лечения. А всё потому, что принципиально никакой разницы нет.
Да, иногда пациентам внушают — вот это «премиум-импланты», а это «бюджетные». На самом деле, нет никаких «премиум» или «нищебродских», «элитных» или «пролетариатских» имплантационных систем. И вообще, стоимость имплантологического лечения мало зависит от стоимости имплантации. Но об этом поговорим позже, в конце статьи.
Я уже упоминал о том, что в нашей клинике мы используем три имплантационные системы Dentsply Sirona Implants: XiVE, Astratech, Ankylos. Несмотря на то, что по себестоимости они сильно отличаются, операция имплантации в нашей клинике стоит одинаково с любой имплантационной системой — 40 тыс. рублей (если речь идёт о простой имплантации) и 55 тыс. рублей (если в процессе операции будут проводиться дополнительные манипуляции). Это даёт нам, имплантологам CLINIC IN, возможность выбирать имплантационную систему по клиническим показаниям, а не по стоимости. Что, во-первых, справедливо по отношению к вам, уважаемые пациенты, а во-вторых, существенно облегчает нашу работу — ведь получить хороший результат можно, используя любую имплантационную систему. Вопрос лишь в том, с какой системой сделать это проще.
Подробнее почитать про выбор имплантационной системы и про рекомендации можно здесь>>. Если лень читать сформулирую одним тезисом:
— выбирайте не имплантаты, а имплантолога. Потому что результат имплантологического лечения зависит, в первую очередь, от него, а не от марки имплантационной системы или страны происхождения имплантолога имплантов.
Какие существуют методики имплантации и как происходит их выбор?
Лазерная, векторная, немедленная, с функциональной нагрузкой, цифровая, аналоговая, скуловая, базальная, термоядерная… каких только видов имплантации сейчас не встретишь в рекламе.
По факту же, существует лишь две методики, всё остальное — лишь их нюансы.
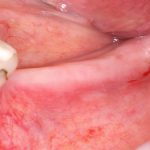
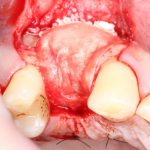
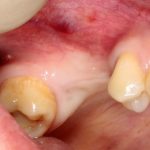
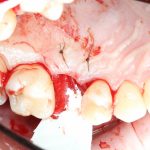
Отсроченная имплантация, проводящаяся через некоторое время после удаления зуба, обычно через 1-2 месяца. Как правило, она предполагает «закрытое» поддесневое заживление имплантата, а последующие формирование десны и протезирование проводятся только после его интеграции. Хотя, бывают и нюансы — сейчас большой интерес (и, соответственно, спрос) вызывает т. н. «немедленная нагрузка», то есть установка супраструктур (формирователей десны или временных протезов) сразу после установки имплантатов.
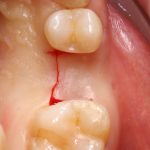
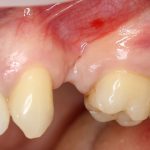
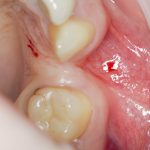
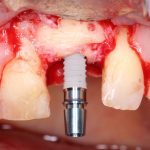
Немедленная имплантация, объединённая с удалением зуба. При такой методике немедленная нагрузка (формирователем или временной коронкой) — классика жанра:
Эти методики нельзя противопоставлять, у каждой из них есть свои показания и противопоказания. Вместе с тем, предпочтительной является именно немедленная имплантация, поскольку она предполагает меньшие травматичность и себестоимость, сокращение сроков стоматологического лечения, но самое главное — при сопоставимых рисках она даёт лучший эстетический и функциональный результат.
Но у немедленной имплантации есть два существенных минуса. В отличие от отсроченной методики, её нельзя точно спланировать, поскольку решение об установке имплантата принимается только после того, как зуб удалён (существенную роль играет качество удаления), а немедленная нагрузка (формирователь или временная коронка) возможна только при хорошей стабильности имплантата. Поэтому, начиная операцию немедленной мы сразу планируем варианты:
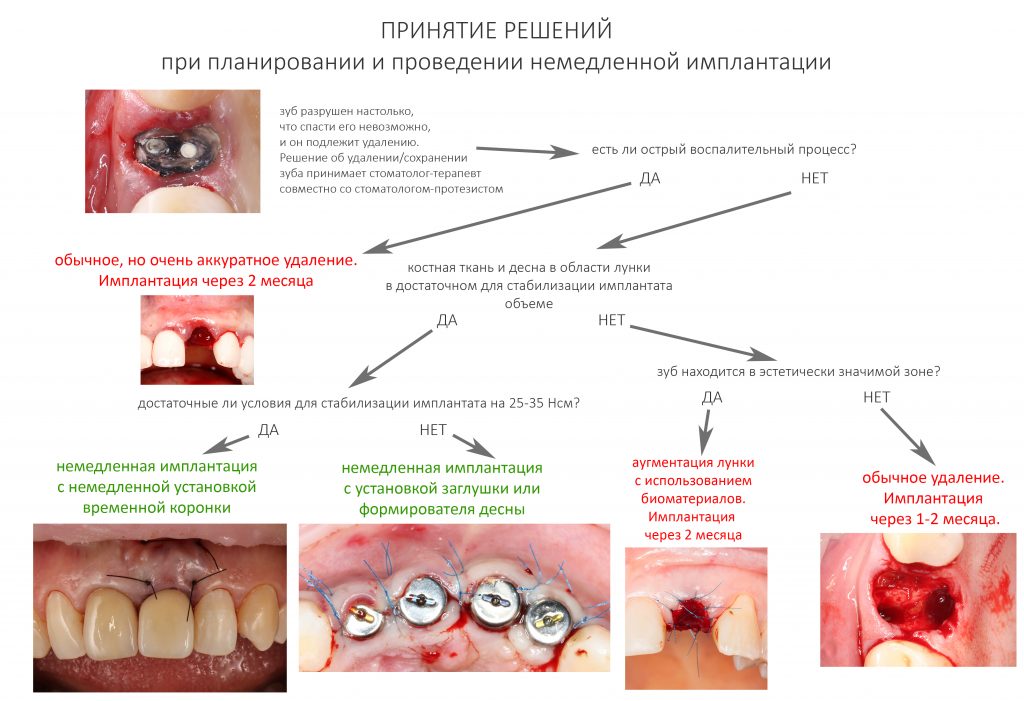
Второй, не менее значимый минус — при сочетании немедленной имплантации с остеопластическими операциями существенно возрастают риски неудачи. Конечно, это не значит, что это не возможно, но и мы, доктора, и наши пациенты должны принимать взвешенные решения относительно результата и вероятности осложнений. И не рисковать понапрасну.
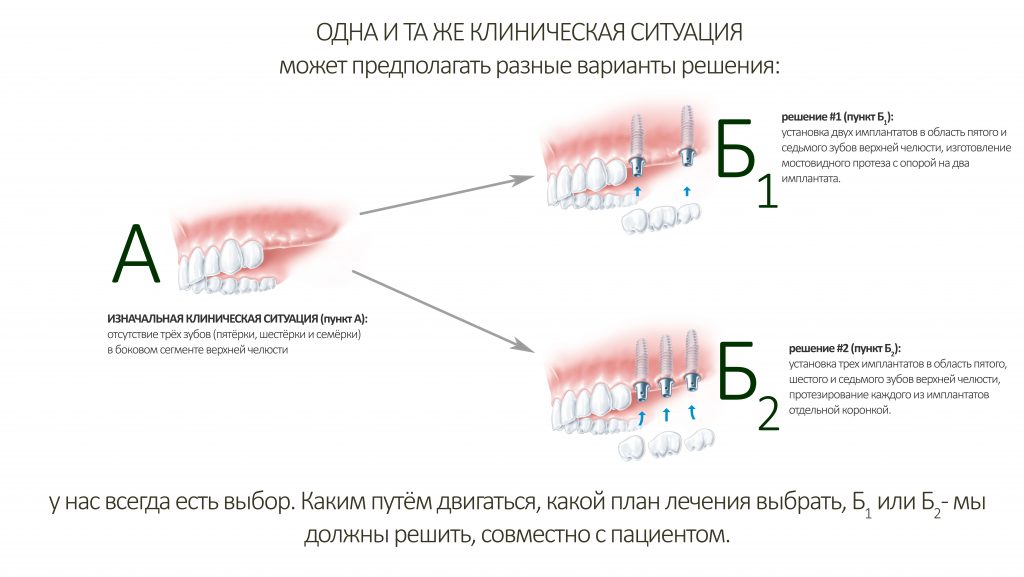
Как происходит выбор метода имплантации?
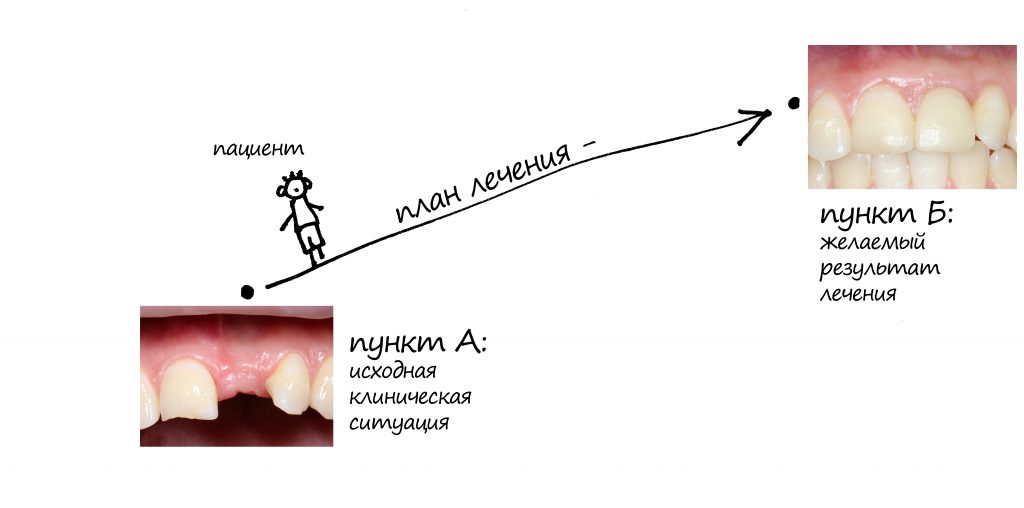
Опять же, из пункта А в пункт Б…. Выбор метода имплантации осуществляется, исходя из изначальной клинической ситуации (пункт А), с учётом планируемого результата (пункт Б). Алгоритм принятия решений относительно предельно понятен — поиск решений мы начинаем, исходя из наиболее простого, рационального и результативного способа имплантации и, если этот способ невозможен — в него вносятся усложняющие коррективы. Другими словами, если задача не имеет простого решения, предлагается чуть более сложное. Если невозможно оно — следующий уровень усложнения. И так далее.
Из всей этой ахинеи вам, дорогие друзья, нужно знать лишь одно:
каждый шаг доктора, каждый нюанс и каждое усложнение должны быть обоснованы и понятны, прежде всего, вам.
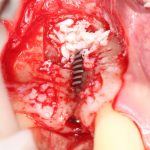
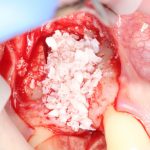
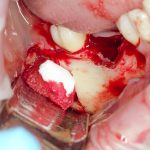
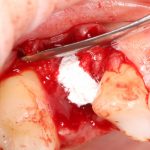
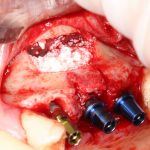
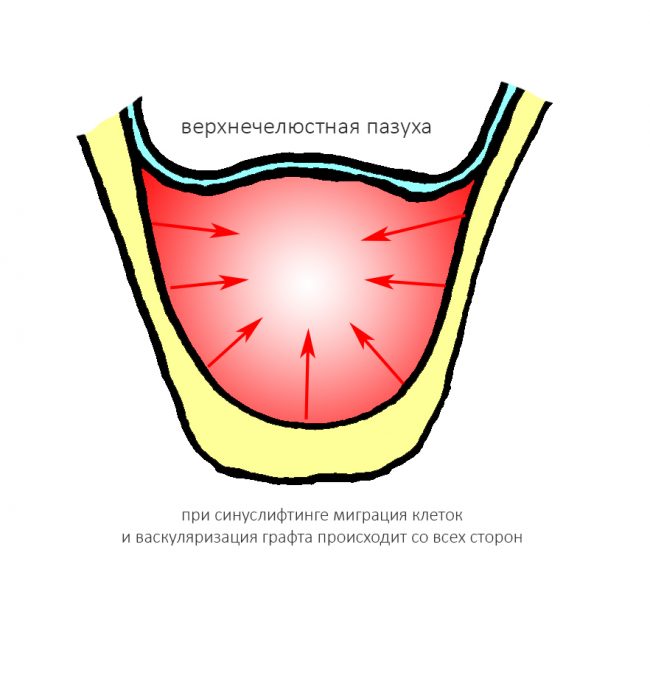
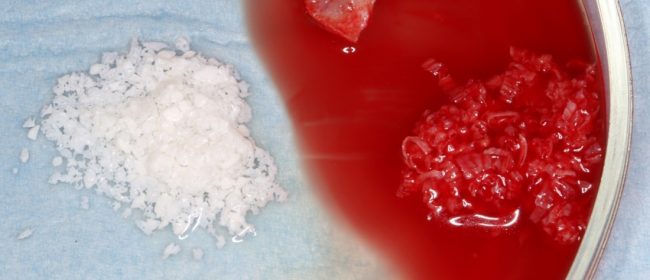
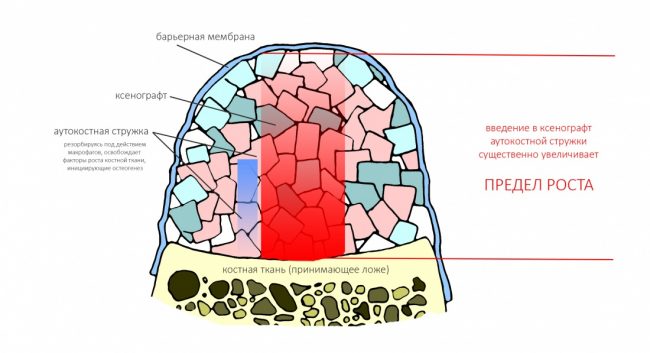
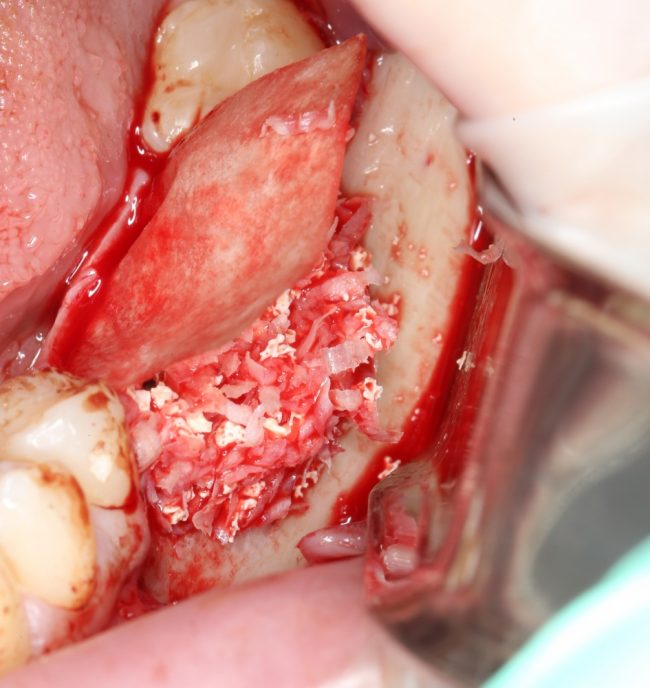
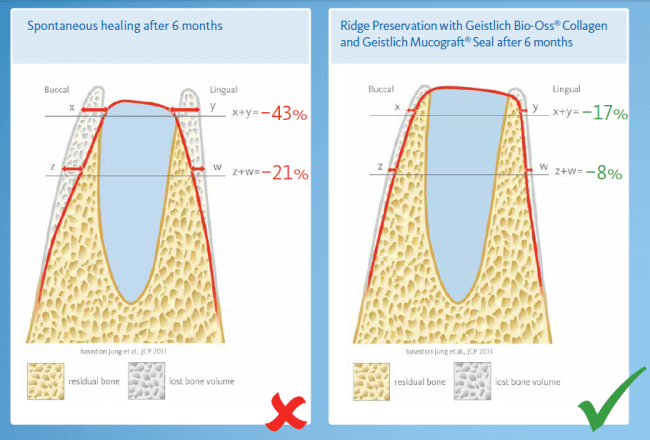
если вам что-то не понятно, а доктор не может это внятно обосновать — скорее всего, вас разводят. Простой пример — заполнение дорогостоящими биоматериалами лунок удалённых восьмых зубов не преследует иной цели, как продать вам эти самые биоматериалы. Впрочем, я об этом как-то писал.
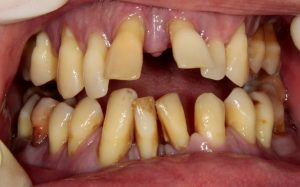
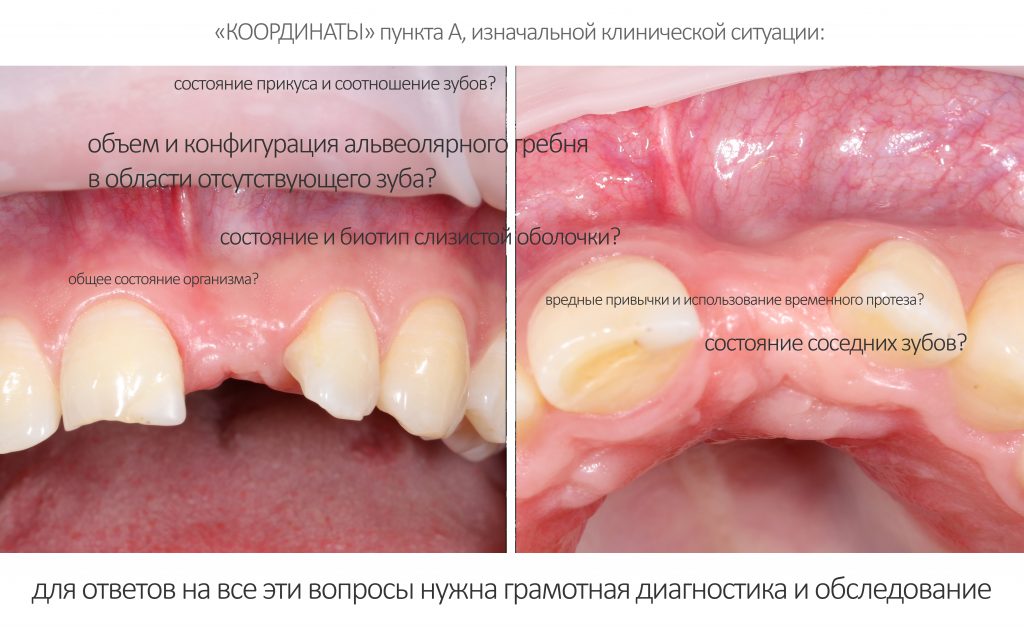
Какое обследование необходимо перед имплантацией?
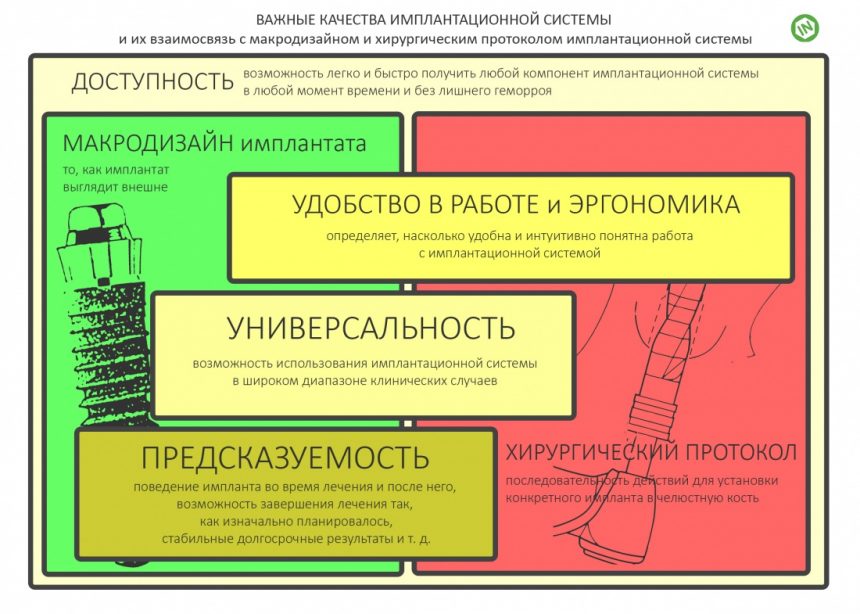
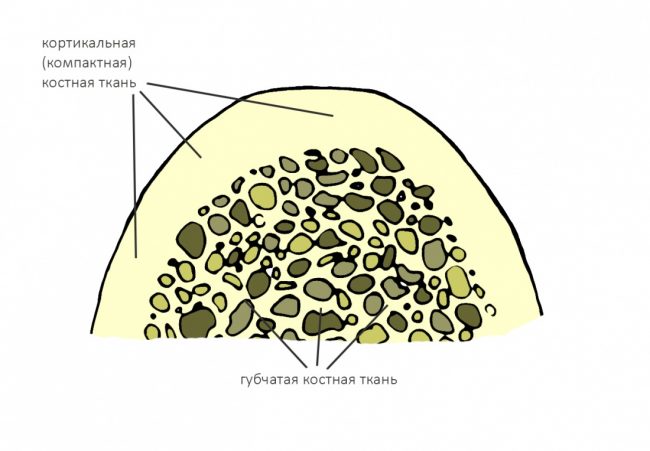
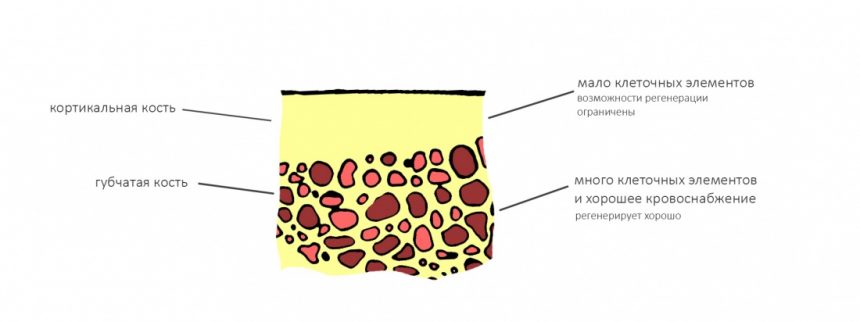
Результат имплантации во многом зависит от того, насколько правильно и тщательно проведено предоперационное обследование и планирование операции.
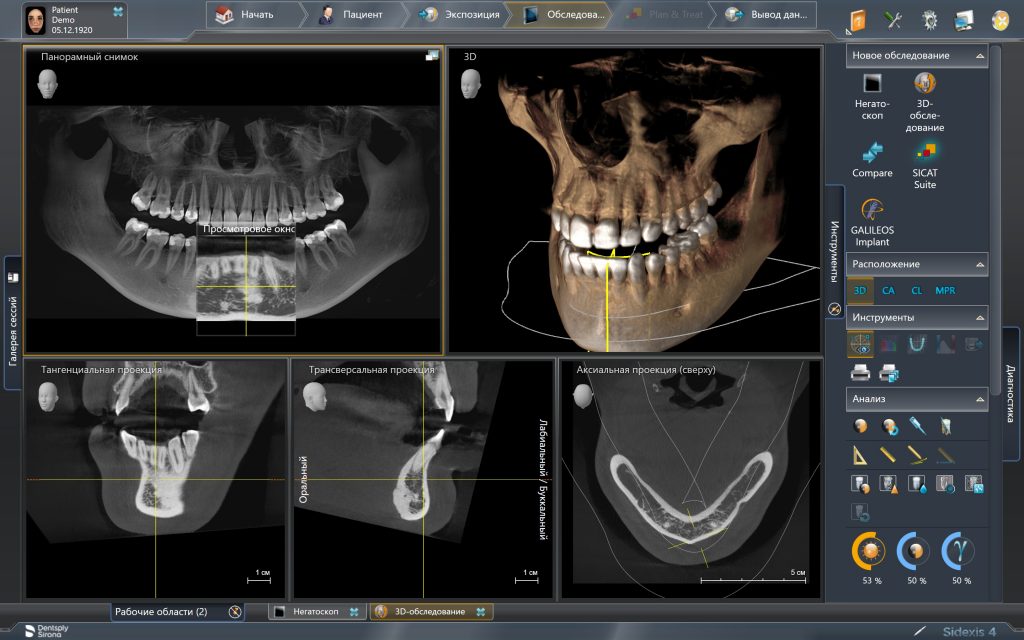
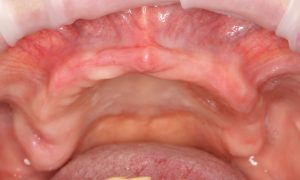
Дабы изучить изначальную клиническую ситуацию нем потребуются:
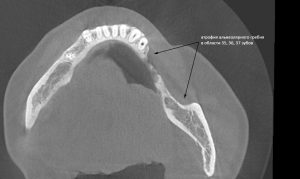
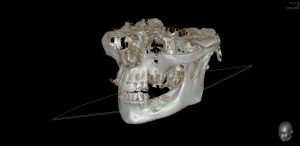
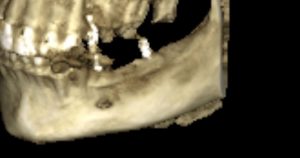
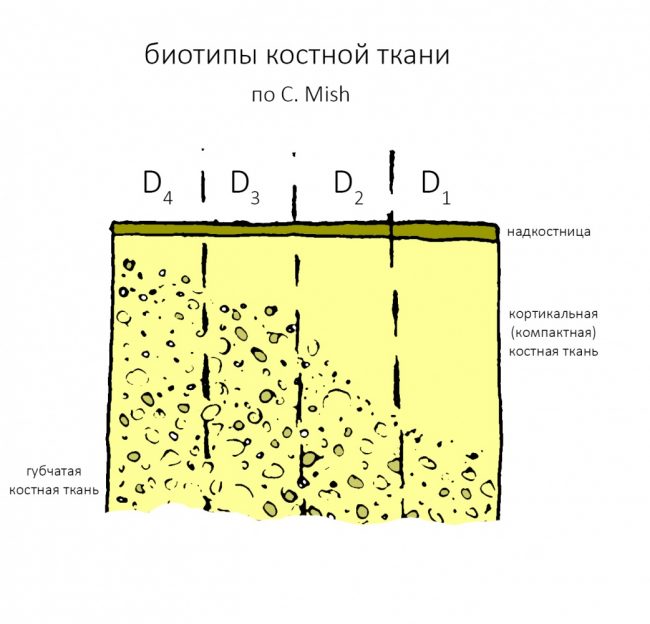
Компьютерная томография высокого разрешения — пожалуй, главный источник информации о состоянии костной ткани. В отличие от ортопантомографии, трехмерная структура (наш фейс) воссоздаётся компьютером в виде трехмерной модели (рендер-модель), поэтому искажений в КЛКТ, практически, нет. Это даёт возможность точно измерять расстояния и углы, что архиважно при планировании имплантологического лечения.
В нашем центре CLINIC IN мы проводим компьютерную томографию на новейшем томографе Dentsply Sirona SL. Стоимость КЛКТ для первичных пациентов составляет 4000 рублей. Подробности здесь>>.
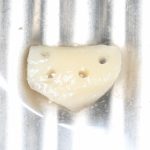
Диагностические модели нужны для оценки состояния прикуса, проведения функциональной диагностики и т. д., если таковые потребуются. При необходимости, их можно использовать для изготовления временной коронки (при немедленной имплантации), временной реставрации или хирургического шаблона.
Изготовление диагностических моделей в CLINIC IN проводится врачом-протезистом и стоит 3500-5000 рублей. Подробности здесь>>.
Кстати, о врачах-протезистах. Не стоит забывать, для чего мы вообще проводим имплантацию. Имплантат — это не самодостаточная вещь, а всего лишь универсальная и надёжная опора для зубного протеза. Поэтому
имплантация зубов неотделима от протезирования
и должна рассматриваться только в контексте оного. Вот почему при планировании имплантологического лечения необходима консультация врача-протезиста. Впрочем, я об этом тоже неоднократно писал, например здесь, «до консультации имплантолога».
Остальные консультации смежных специалистов-стоматологов (терапевта, ортодонта и т. д.) назначаются по необходимости.
Лабораторные анализы, ЭКГ, ЭЭГ и ректоманоскопия…
… насколько необходимы при планировании имплантологического лечения?
Каждый пациент, впервые оказавшись в нашем центре CLINIC IN заполняет анкету, в которой должен указать особенности своего здоровья, хронические заболевания и т. д. Мы полагаем, что честные ответы на вопросы анкеты — это, в первую очередь, безопасность самого пациента, поскольку мы не можем не учитывать состояние его организма при планировании тех или иных стоматологических манипуляций. В этом случае у нас появляется возможность скорректировать планы лечения или реабилитации с учётом данных о здоровье пациента. ТИ сделать их более безопасными и эффективными.
Однако, не все люди знают свои заболевания, некоторые даже не помнят лекарства, которые принимают ежедневно. Но, я напомню, что мы, сотрудники CLINIC IN, прежде всего, врачи, и уже потом стоматологи (да-да, в дипломе так и написано «врач-стоматолог»). Следовательно, мы должны, путём опроса на первичной консультации и осмотра, составить хотя бы приблизительное представление о состоянии здоровья обратившегося к нам человека. И, если у нас есть какие-то сомнения, то направляем пациента… нет, не на анализы. Правильнее в таких случаях обратиться к специалисту соответствующего профиля (терапевта, гастроэнтеролога, кардиолога и т. д.), который сам проведёт осмотр, назначит соответствующее обследование и лечение. Мы же от этого доктора получаем заключение о возможности проведения хирургической операции и рекомендации по послеоперационному режиму.
Согласитесь, такой подход выглядит гораздо более логичным и правильным, нежели направление пациента в ближайшую лабораторию за анализами. Поскольку сравнить, «где больше и где меньше» в результатах исследования может даже ребёнок, а вот правильно интерпретировать их, сделать выводы и назначить лечение — тут нужен доктор с соответствующей специализацией.
Противопоказания к имплантологическому лечению…
… бывают относительными и абсолютными.
Относительные противопоказания можно назвать корректируемыми, т е. устранимыми. К ним относятся заболевания и состояния, которые могут осложнить саму

операцию и послеоперационный период, но не ухудшить здоровье человека. Например, самым распространённым относительным противопоказанием является плохая гигиена полости рта. К счастью, эта проблема решается относительно просто — проведение профессиональной чистки, обучение индивидуальной гигиене и соответствующая мотивация.
Абсолютными противопоказаниями являются неустранимые заболевания и некорректируемые состояния организма человека. В этих случаях проведение хирургического вмешательства может не достичь нужно результата и, кроме того, представлять угрозу для здоровья. Например, лучевая и химиотерапия при лечении онкозаболеваний, подавляют регенеративные способности организма. А мы с вами знаем, что остеоинтеграция — это частный случай регенерации, и при её подавлении имплантаты могут просто не прижиться. Аналогичная ситуация с некоторыми аутоимунными заболеваниями — невозможно гарантировать, что всё хирургическое лечение пройдёт гладко.
К сожалению, единого мнения о противопоказаниях к имплантации нет даже у врачей имплантологов. Некоторые наши коллеги относят к абсолютным противопоказаниям курение, гепатит, ВИЧ-инфекцию, сахарный диабет, артериальную гипертензию и генитальный герпес. Почему — объяснить не могут. Нельзя, и всё на этом.
На самом деле, все абсолютные противопоказания к имплантологическому лечению можно свести к одному простому тезису:
заболевания и состояния организма, при которых нарушаются его регенеративные способности, являются противопоказанием к имплантации.
Другими словами, пока у человека делятся клетки и заживают раны — ему можно проводить имплантацию. Но если деление клеток и заживление ран прекращается, то…. сами понимаете, что происходит с таким человеком.
Как происходит планирование имплантологического лечения?
Очень просто. Представьте, что мы с вами строим дом. У нас есть некий участок земли, на котором мы хотим что-то построить. Для себя.
Никто, даже самый несведущий в строительстве человек, не бросится сходу копать котлован и заливать фундамент. Но, почему-то такой подход распространен, когда мы говорим об имплантации и собственном здоровье. Что-то вроде: «Давай поставим импланты, а потом посмотрим!». Нет. Это не наш метод.
Для начала, мы измерим наш участок, определим состояние почвы, уровень грунтовых вод и т. д. То есть, проведём геофизические и геодезические исследования. В имплантологии их роль играет диагностика: КЛКТ, диагностические модели и консультации необходимых специалистов.
Затем, мы передаём данные геофизических и геодезических исследований архитектору, который подготовит для нас проект. Или несколько проектов, на выбор. Он обязательно будет учитывать не только характеристики участка, но и наши пожелания и возможности. Применительно к имплантологии, этим занимается врач-протезист. Именно он предлагает и рассчитывает схему будущего протезирования, при этом обязательно учитывает не только особенности полости рта пациента, но и все его «хотелки».
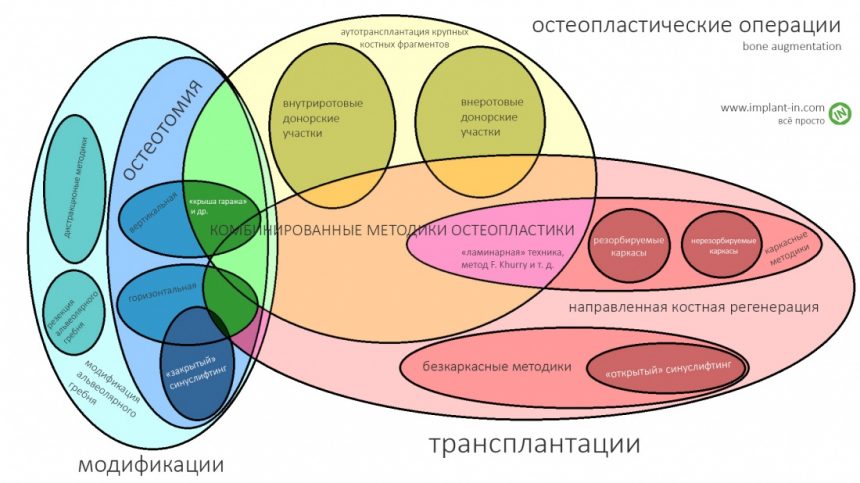
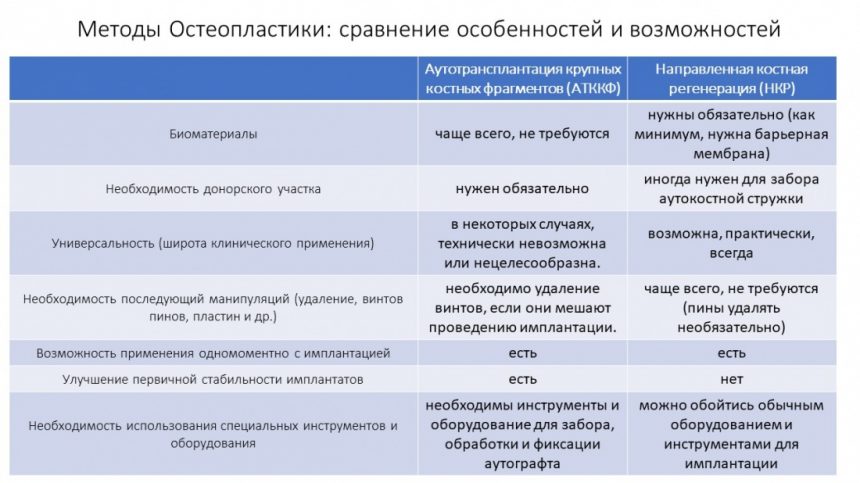
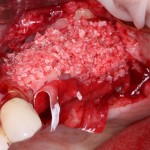
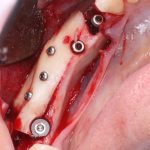
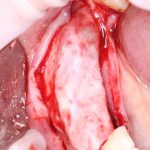
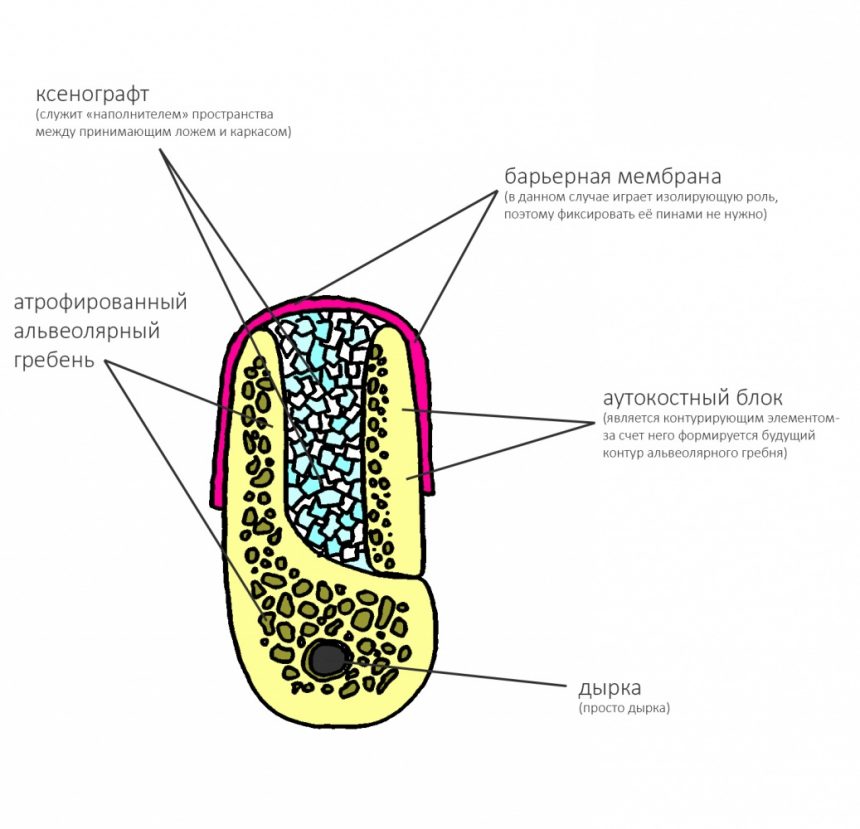
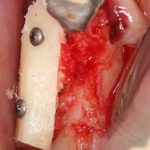
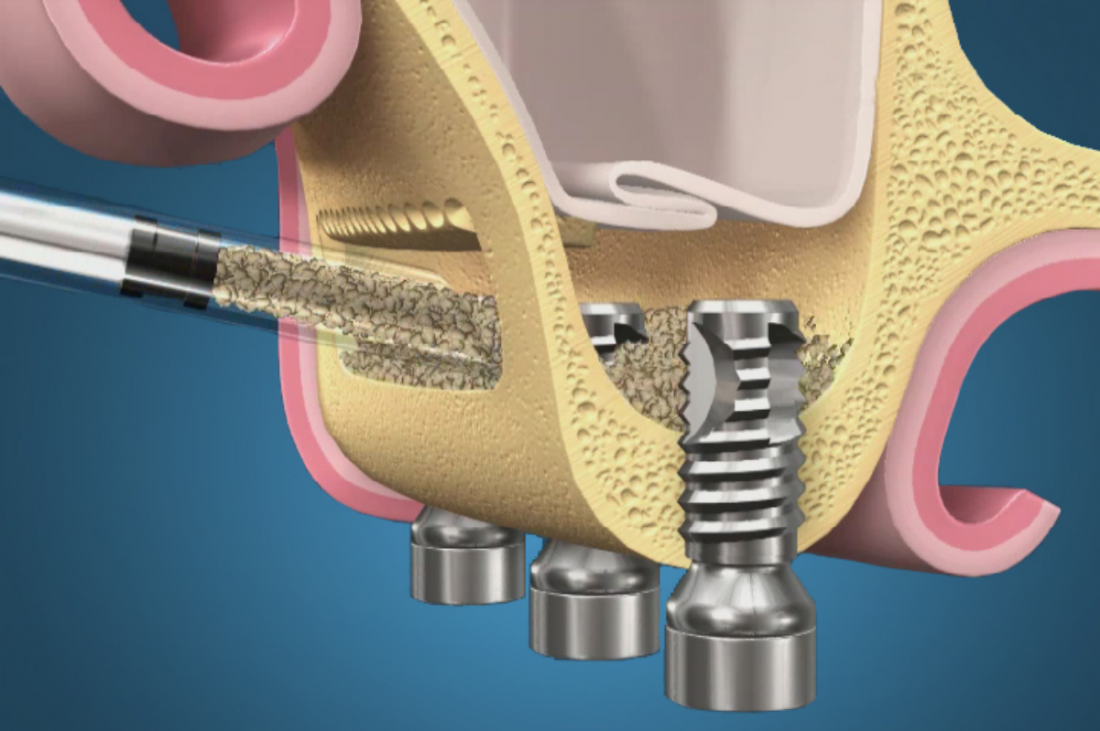
Готовый и утвержденный проект будущего дома передаётся инженеру. На основании проекта, инженер составляет план подготовки участка («здесь укрепить, здесь забить сваи, здесь срыть возвышенность»), выбирает конструкцию и схему фундамента. Если речь идёт о зубах, то имплантаты — это и есть тот самый фундамент, который нужно сделать под конкретный проект протезирования. А подготовка участка — это те самые остеопластические процедуры, с помощью которых мы «наращиваем» костную ткань и готовим её к установке имплантов.
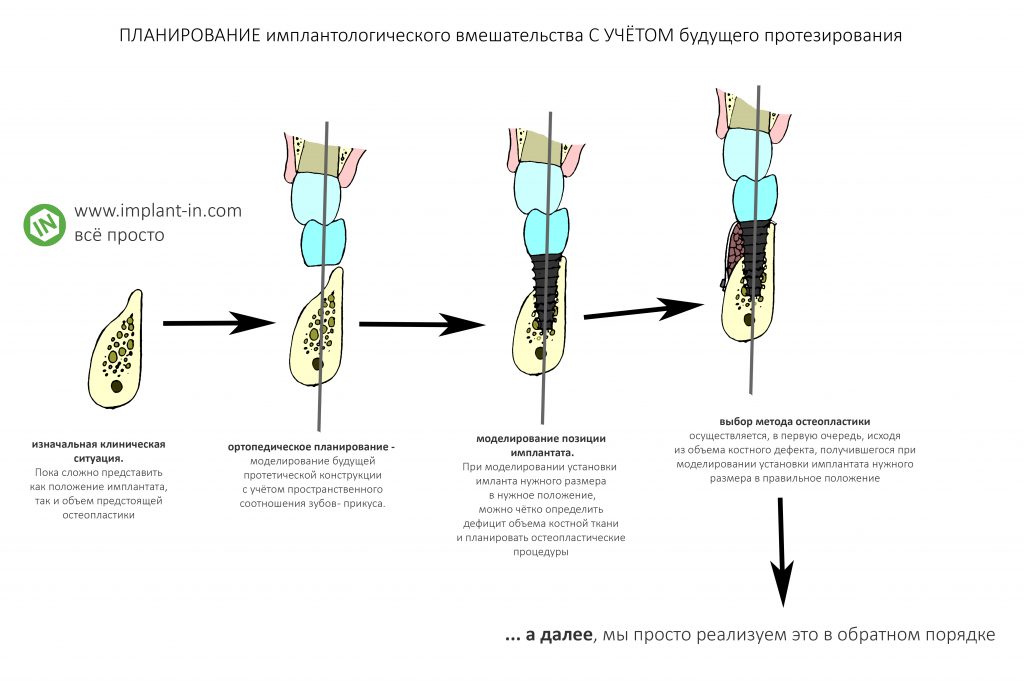
Если планирование проведено корректно, то нам остаётся лишь реализовать это в обратном порядке. Без всяких отклонений и неожиданностей.
Как проходит операция имплантации?
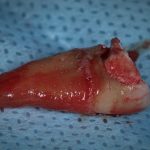
Технически операция установки имплантата намного проще, чем, например, удаление ретинированного зуба.
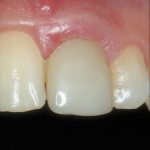
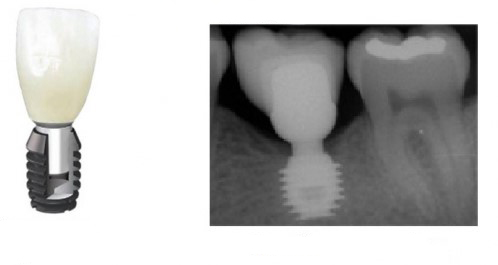
Рассмотрим вариант «классической» отсроченной имплантации с использованием имплантационной системы XiVE.
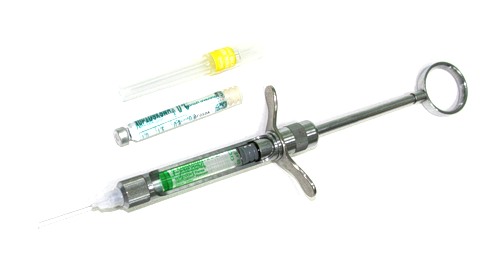
Всё начинается с анестезии. Как правило, даже самая сложная имплантологическая операция занимает не более 2 часов по времени, предполагает минимальную травматичность, поэтому для её проведения достаточно местной анестезии. К седации или наркозу мы прибегаем нечасто, в исключительных случаях. Почему? Потому что общая анестезия (седация или наркоз) мало того, что существенно дороже, так еще и более рискованны, в сравнении местной анестезией. Стоит ли переплачивать и рисковать только лишь из-за боязни?
Не думаем. что стоит.
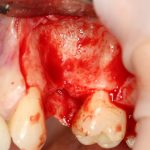
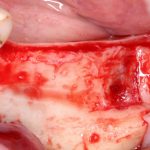
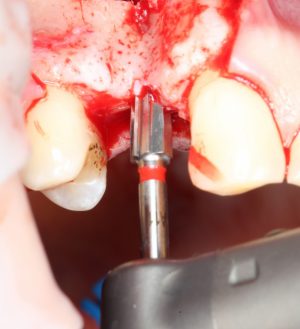
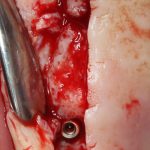
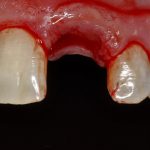
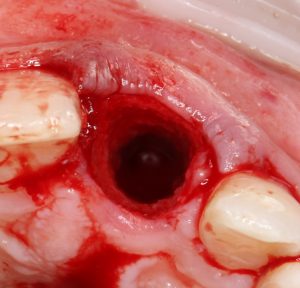
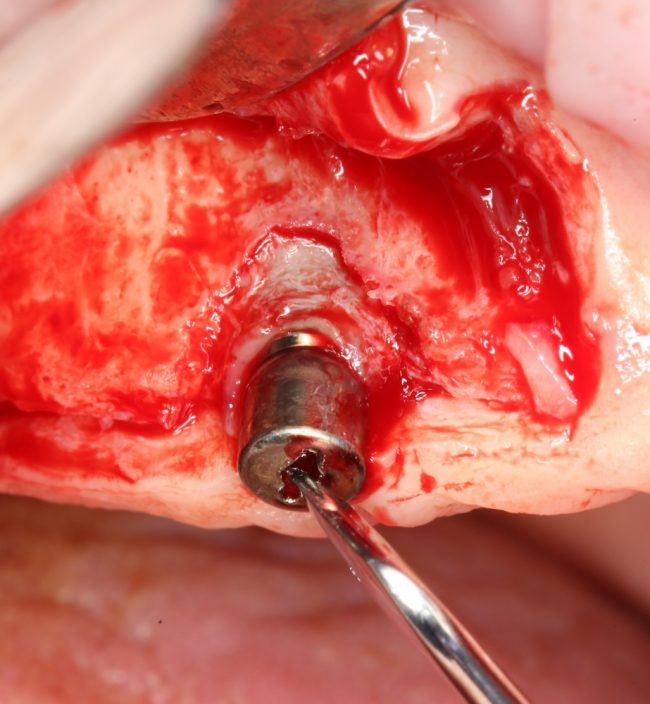
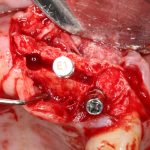
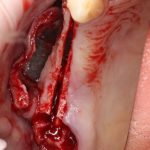
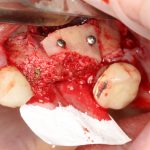
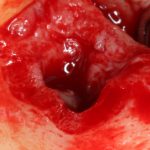
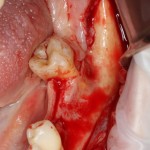
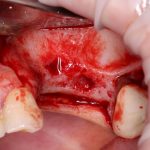
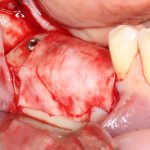
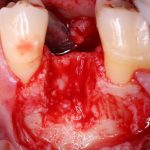
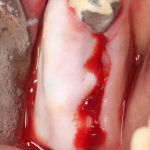
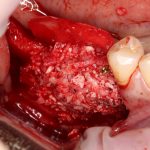
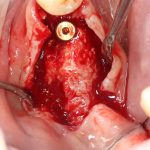
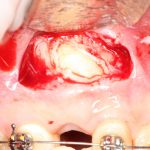
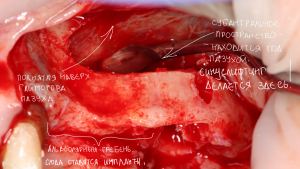
Далее, проводится разрез и скелетируется костная ткань. Напомню, что в этот момент пациент уже ничего не чувствует.
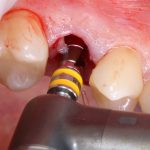
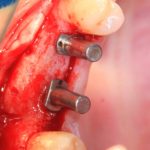
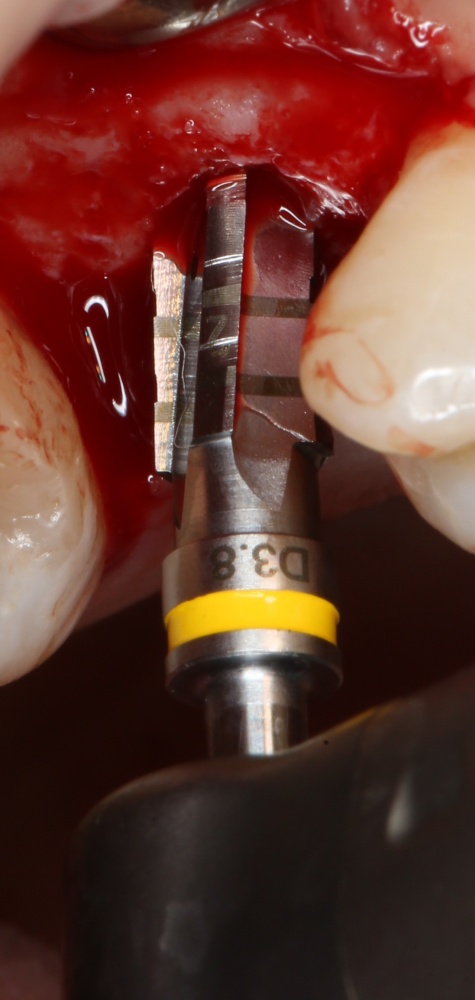
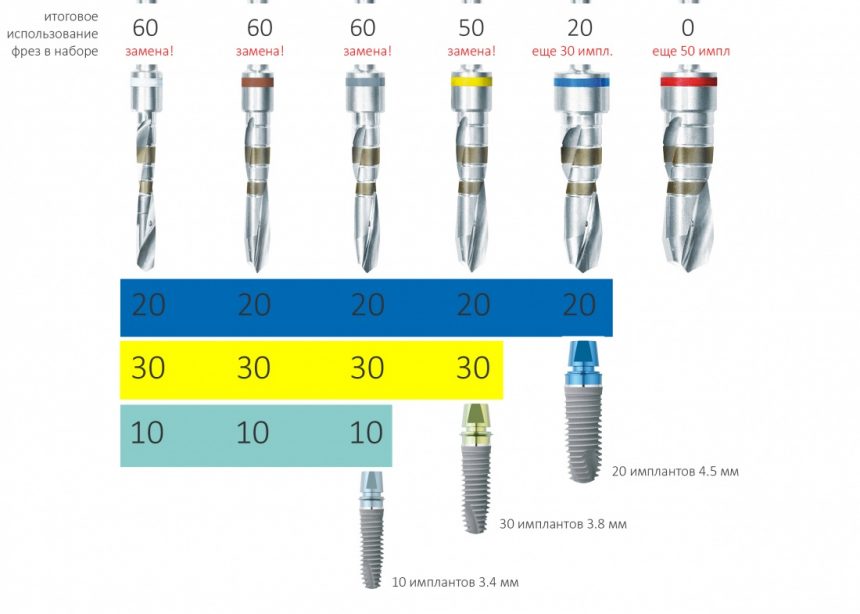
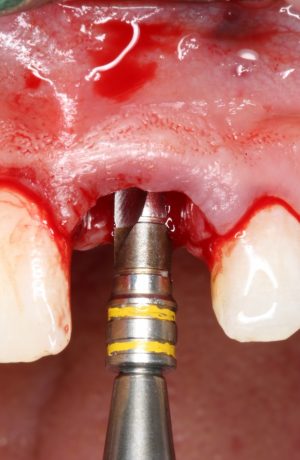
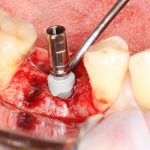
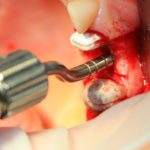
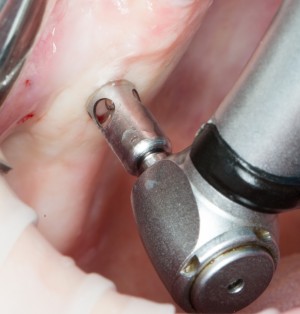
Затем, с помощью специального набора:

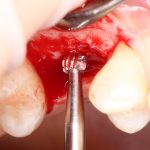
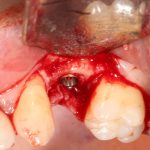
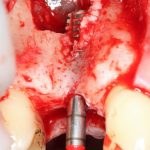
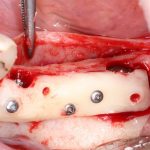
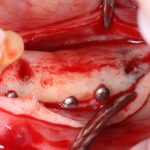
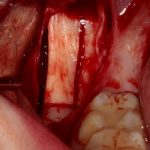
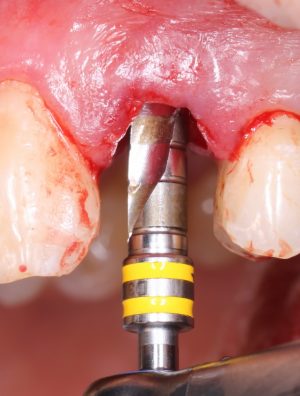
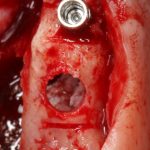
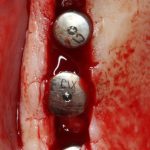
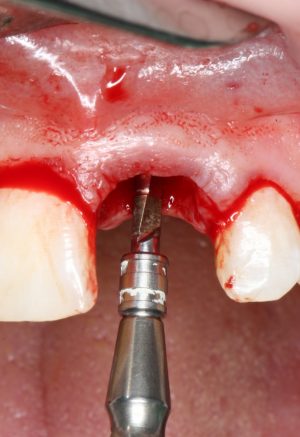
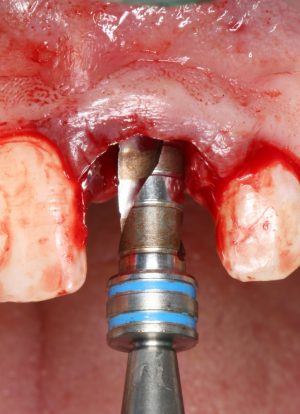
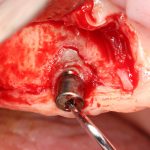
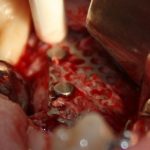
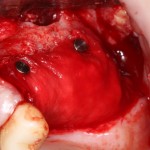
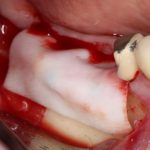
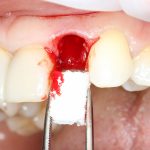
отмечается и последовательно готовится лунка под имплантат:
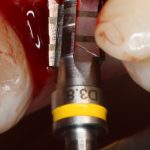
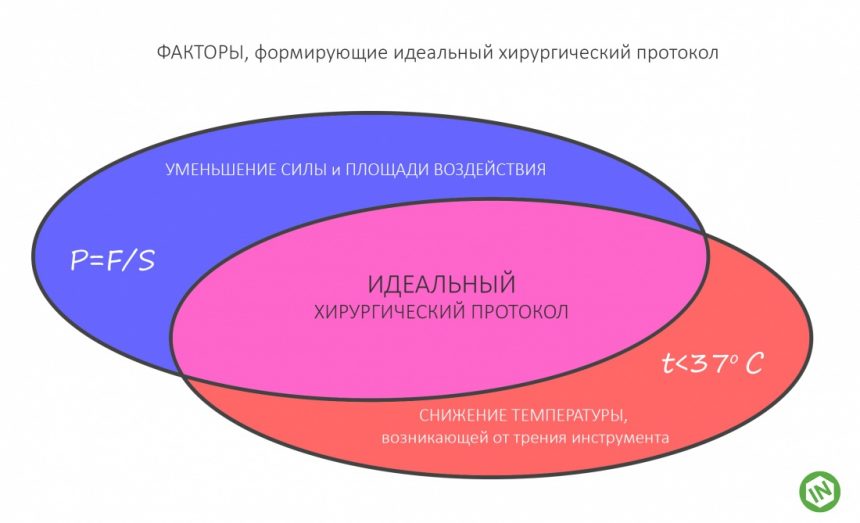
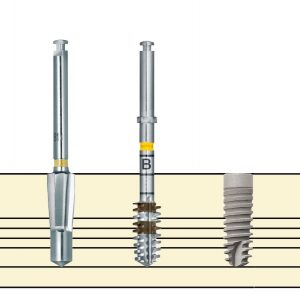
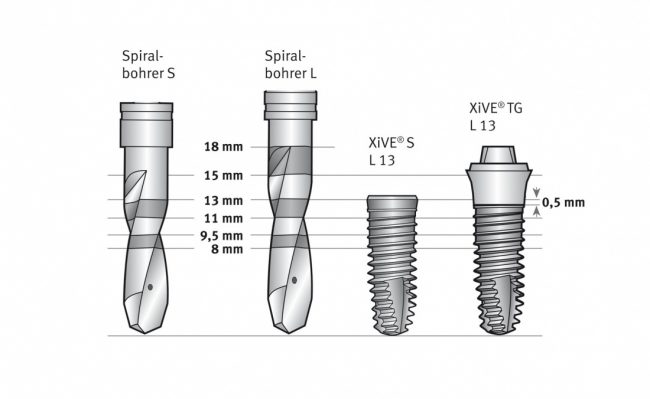
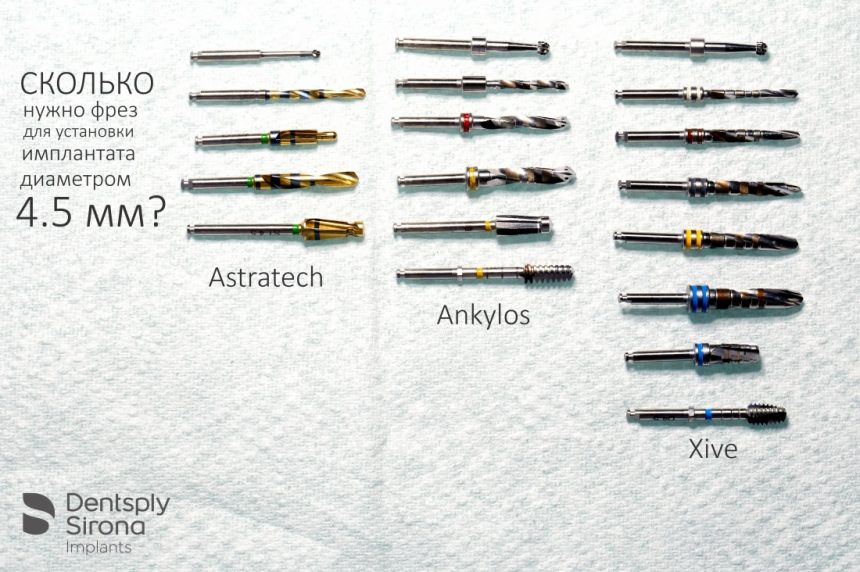
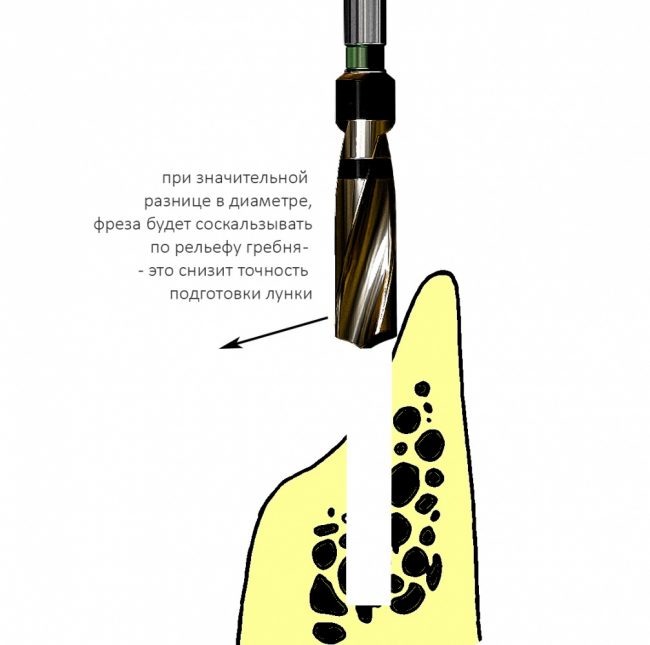
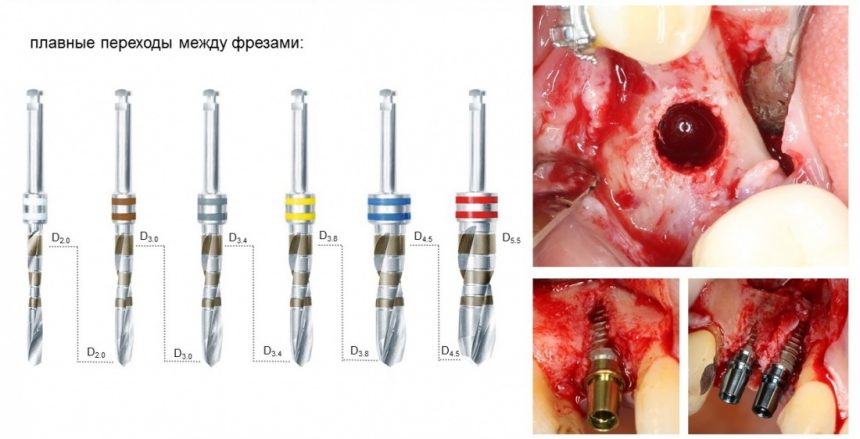
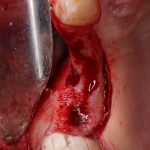
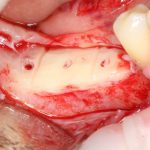
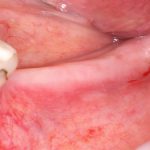
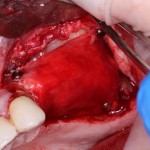
Этот процесс называется препарированием, он проводится с помощью серии охлаждаемых фрез нужного размера и длины, для вращения которых используется специальный прибор с регулируемыми оборотами и крутящим моментом:

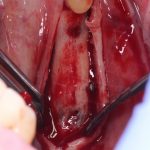
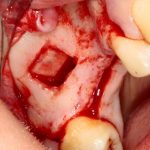
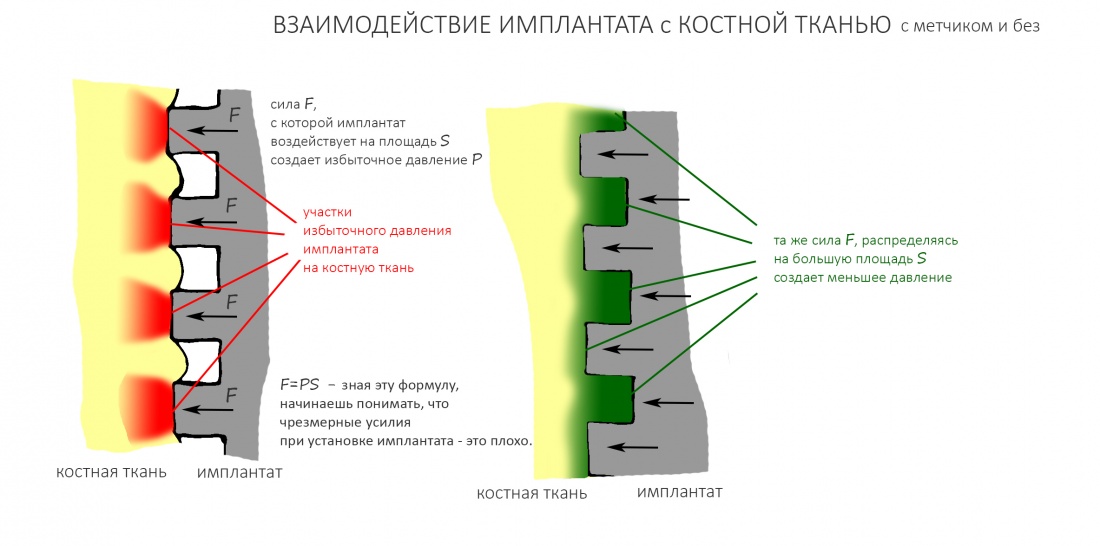
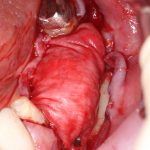
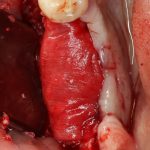
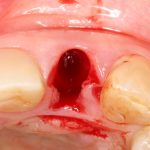
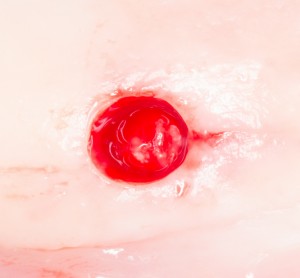
Если всё проведено правильно, то травма костной ткани настолько минимальна, что сохраняются условия для её дальнейшей регенерации:
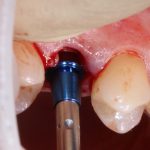
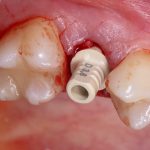
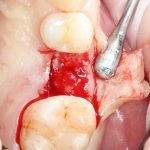
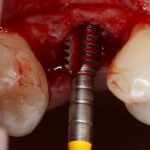
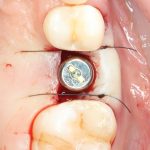
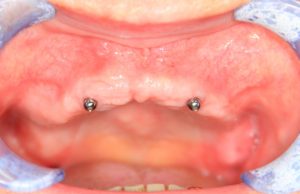
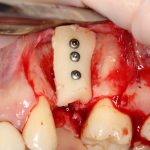
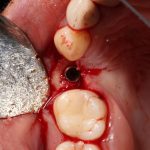
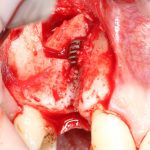
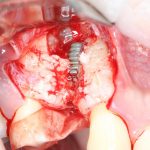
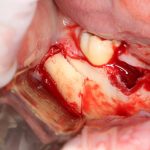
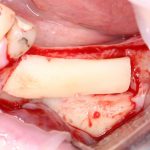
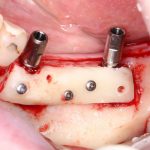
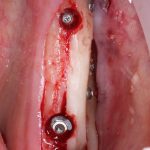
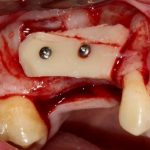
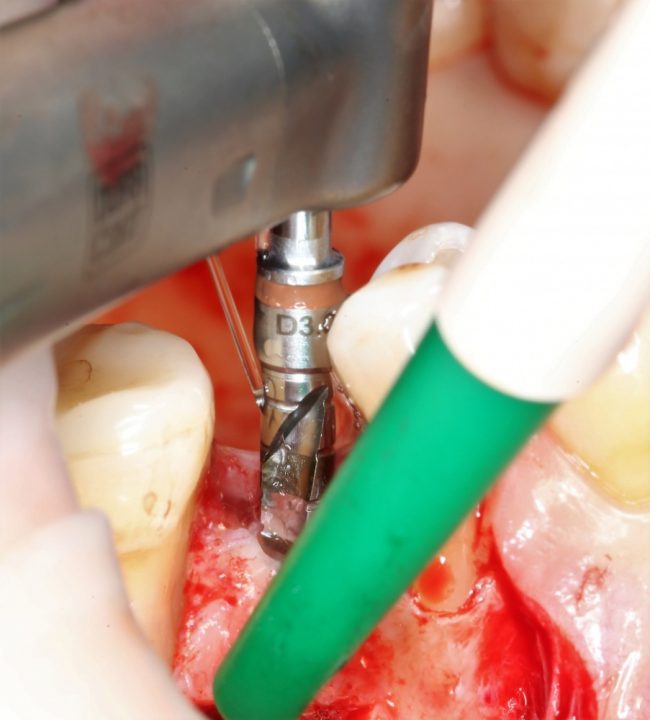
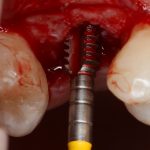
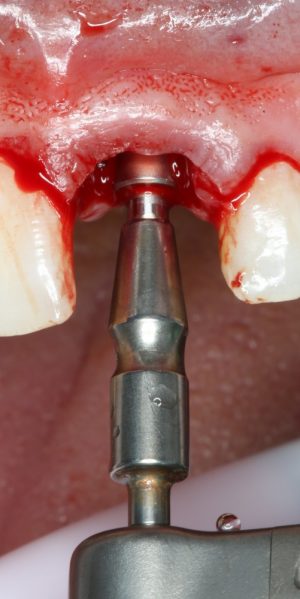
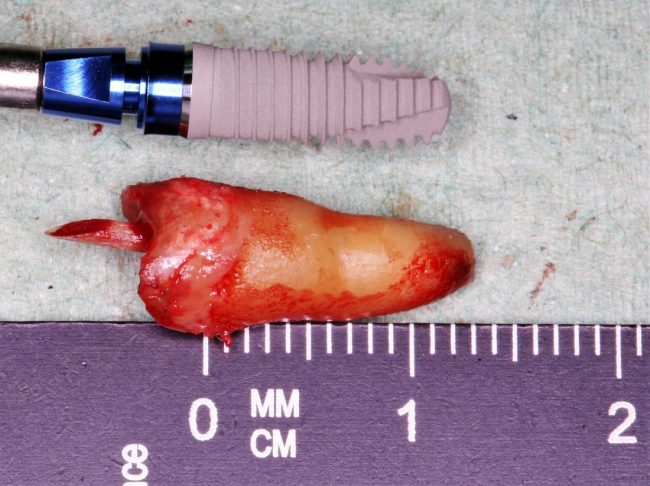
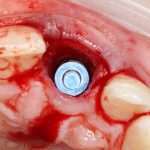
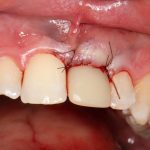
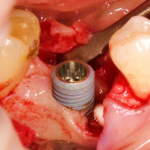
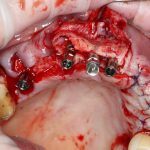
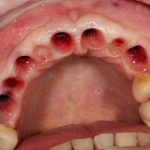
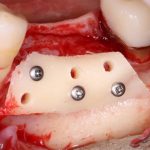
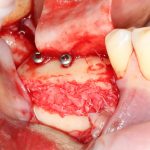
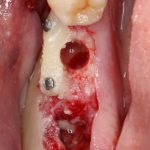
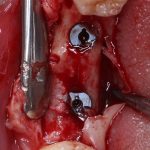
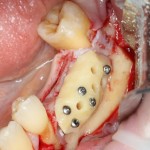
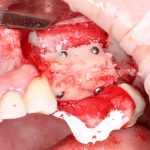
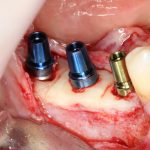
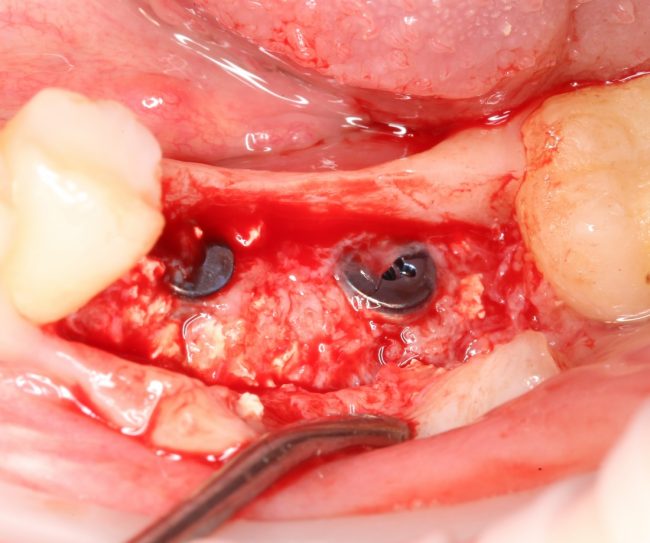
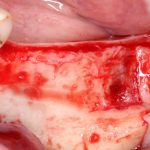
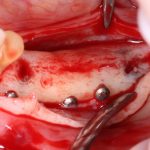
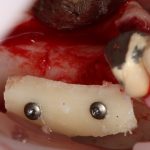
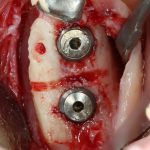
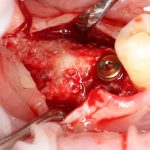
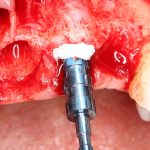
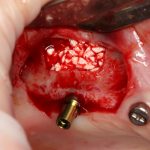
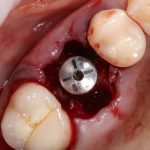
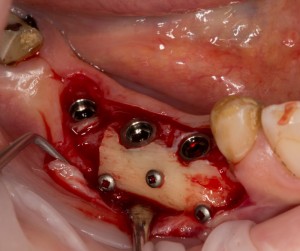
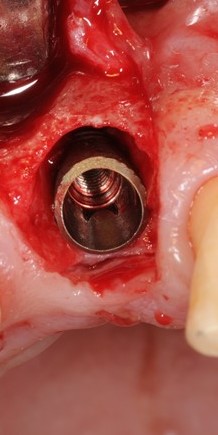
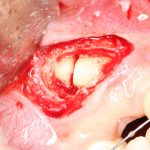
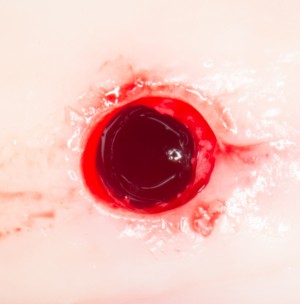
В лунку устанавливается имплантат:
При этом, соблюдается главное правило имплантологии #2:
имплантат подбирается и устанавливается индивидуально, исходя из размеров и положения естественного зуба.
Впрочем, я об этом тоже писал. Можно посмотреть здесь>>.
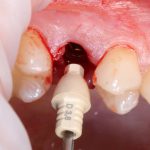
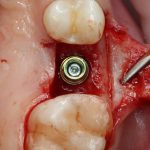
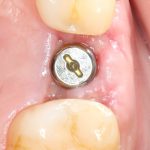
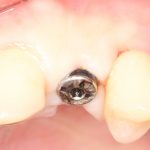
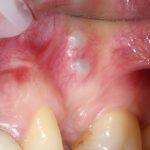
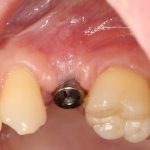
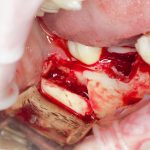
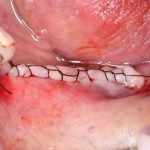
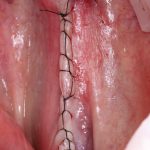
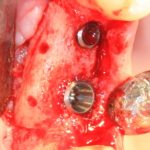
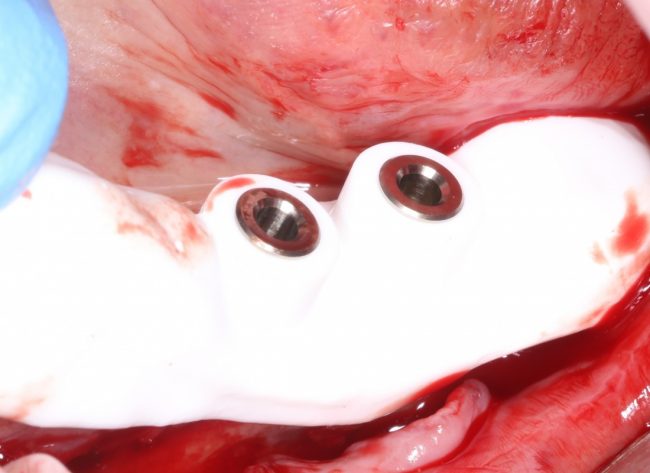
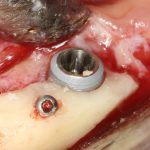
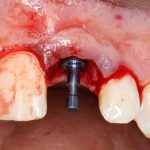
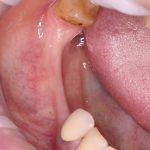
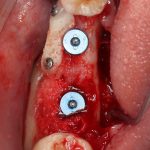
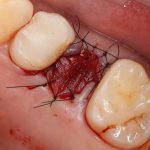
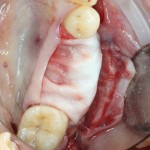
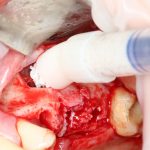
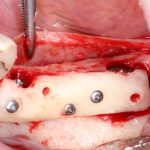
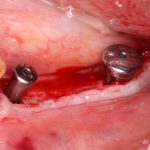
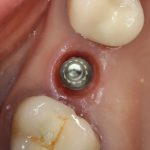
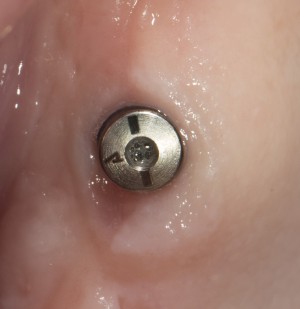
Зависимости от поставленной задачи, имплантат закрывается заглушкой, формирователем десны или временной коронкой, после чего операционная рана зашивается:
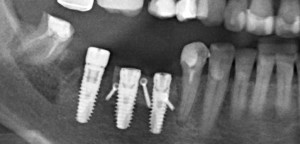
После операции обязательно делается контрольный снимок (в основном, ортопантомография), пациенту даются рекомендации и делаются назначения.
Как проходит послеоперационный период и какие рекомендации и назначения нужно соблюдать?
Реабилитация — это целая наука и искусство. Как я уже отмечал выше, можно научить обезьяну шить и резать, но хирургом она от этого не станет.
В CLINIC IN уделяют много внимания процессу реабилитации и послеоперационному периоду. Почитать об этом можно на соответствующей странице.
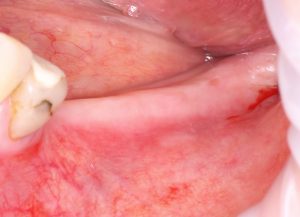
Но, если говорить в общих чертах, то, как правило, болезненность не является таким уж выраженным симптомом в послеоперационном периоде. Если операция проведена правильно, а пациент выполняет все рекомендации врача, его боль вообще не беспокоит. Основная причина для дискомфорта после имплантации — это отёк и кровотечение из послеоперационной раны. Следует помнить, что всё это является обычной реакцией организма на травму (а организм воспринимает хирургическую операцию именно как травму), поэтому главное — держать своё состояние под контролем.
Именно поэтому мы, доктора, даём вам рекомендации по послеоперационному режиму и назначаем кое-какие лекарственные препараты.
Как протезируются импланты?
Существует множество разных методик протезирования на имплантатах, предполагающих разные сроки реабилитации. Что и как применимо в вашем случае, можно обсудить лишь на очной консультации имплантолога или ортопеда.
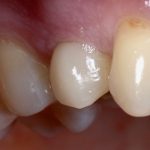
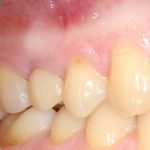
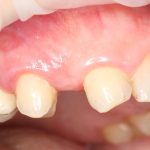
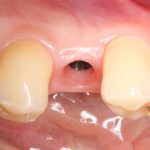
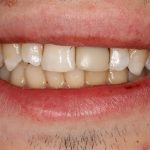
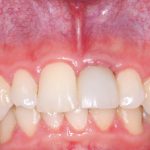
Но, в общих чертах и наиболее часто, протезирование проводится уже после интеграции имплантата, с того момента, как он окончательно «прирос» к окружающей костной ткани.
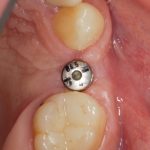
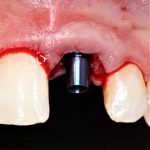
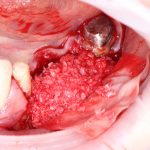
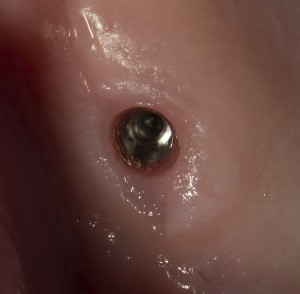
При «закрытом» заживлении, когда имплантат весь период интеграции находится под десной, сначала проводят его раскрытие и ставят формирователь десны. Его задача — сформировать вокруг ортопедической платформы плотный ободок из слизистой оболочки, куда бы не смогли попасть микробы. Кроме того, формирователь десны моделирует эстетический контур прорезывания искусственного зуба:
Период формирования десны — порядка 1-2 недель.
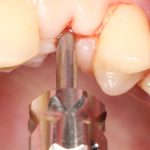
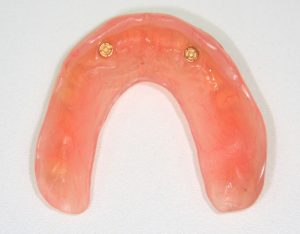
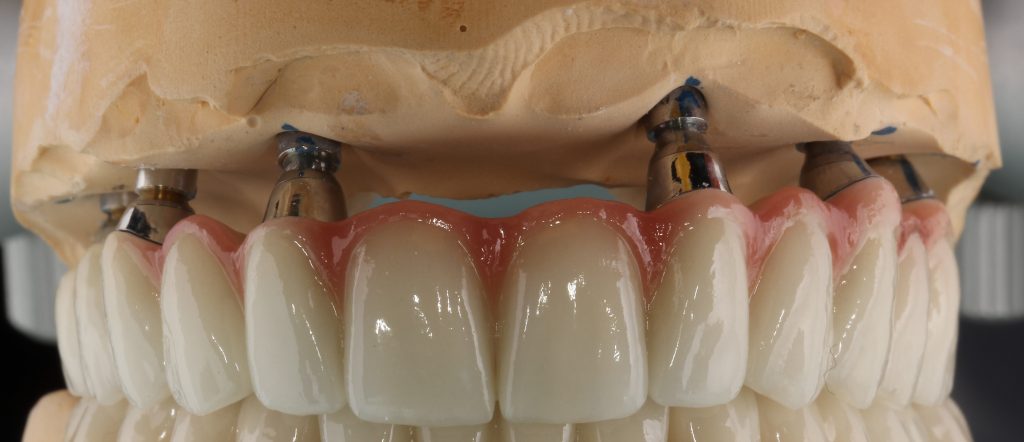
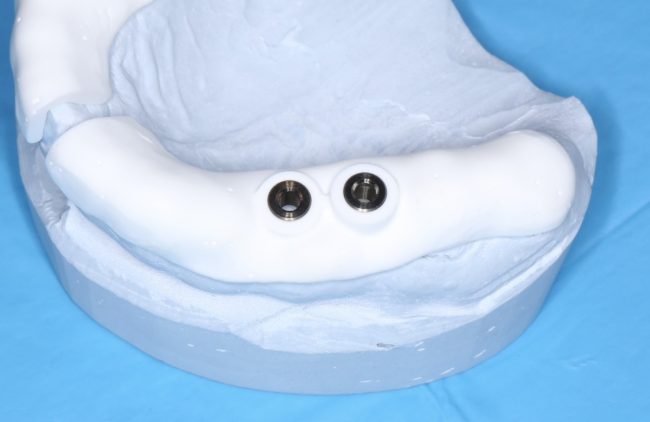
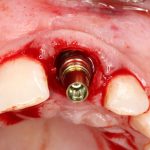
Затем, врач-протезист с помощью специального устройства, т. н. «трансфера», снимает оттиск, а зубной техник переносит положение имплантата в рабочую модель из гипса:
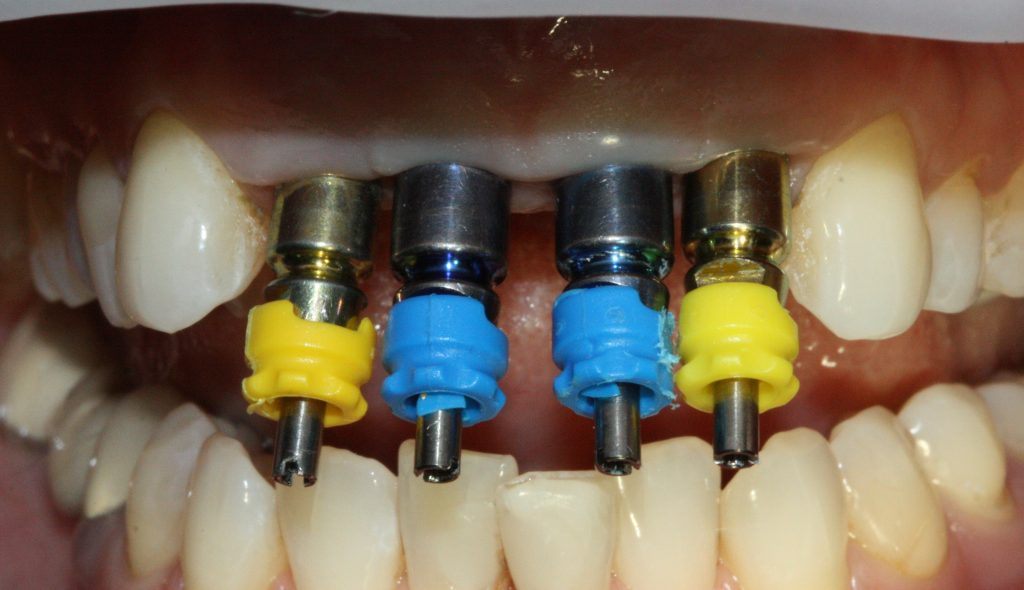
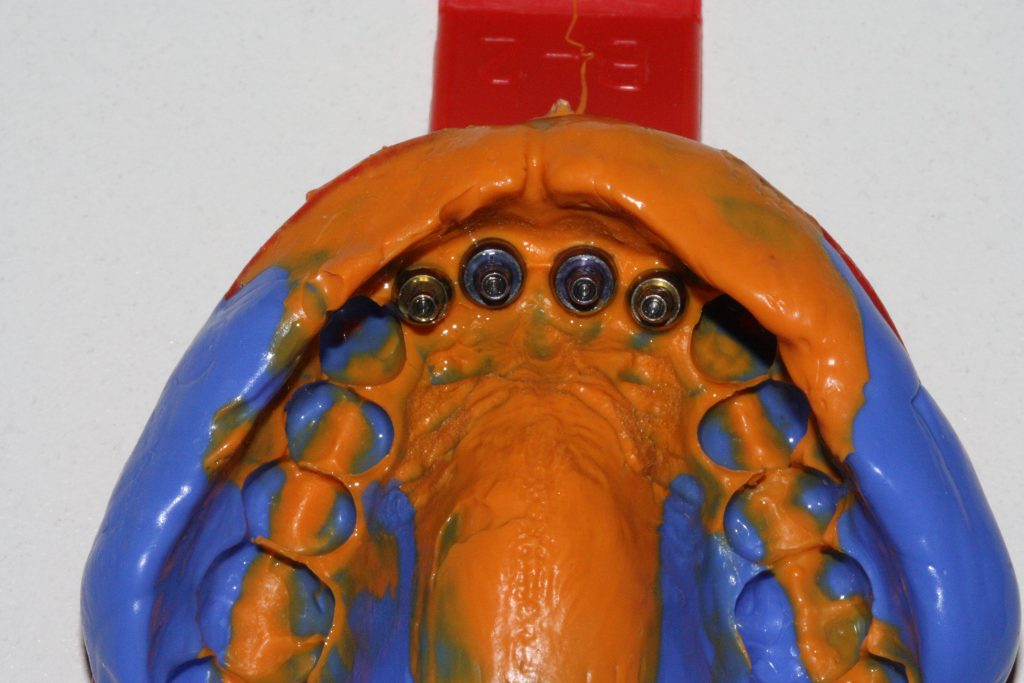
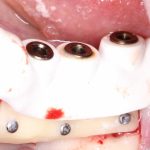
Далее, к модели, достаточно точно отражающей положение имплантата и его соотношение с соседними зубами, подбирается абатмент — промежуточная часть между коронкой и имплантатом.

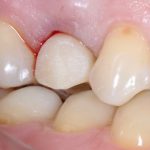
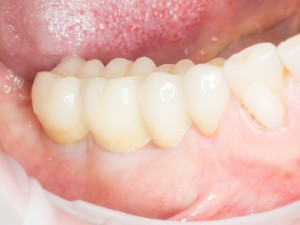
На абатменте моделируется каркас будущей коронки или протеза. Который в последующем облицовывается и передаётся врачу-протезисту для примерки в полости рта пациента:
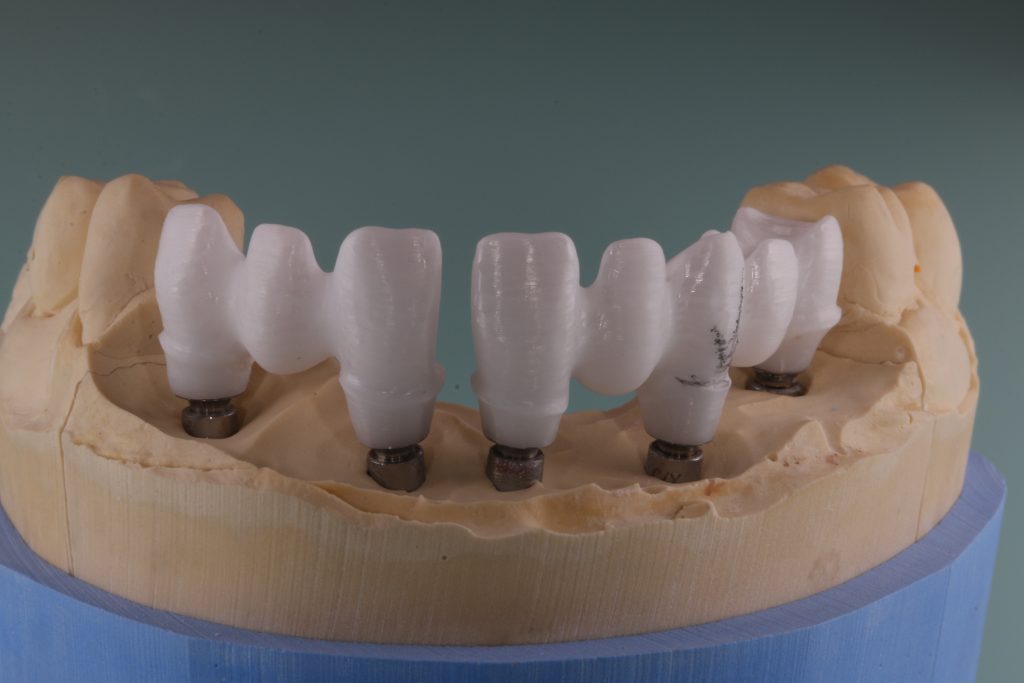
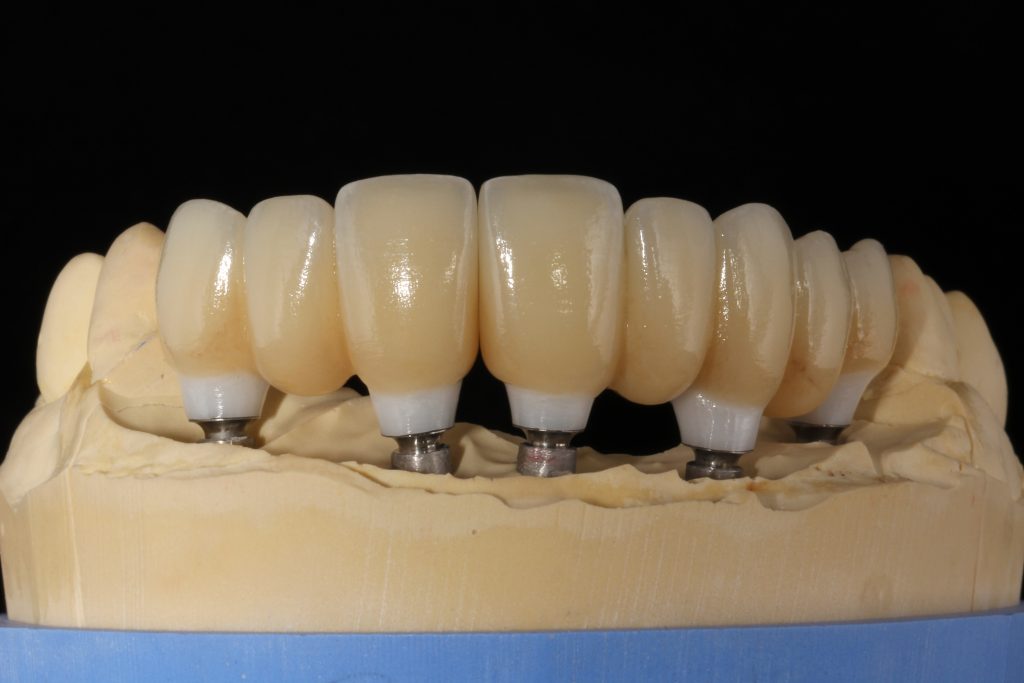
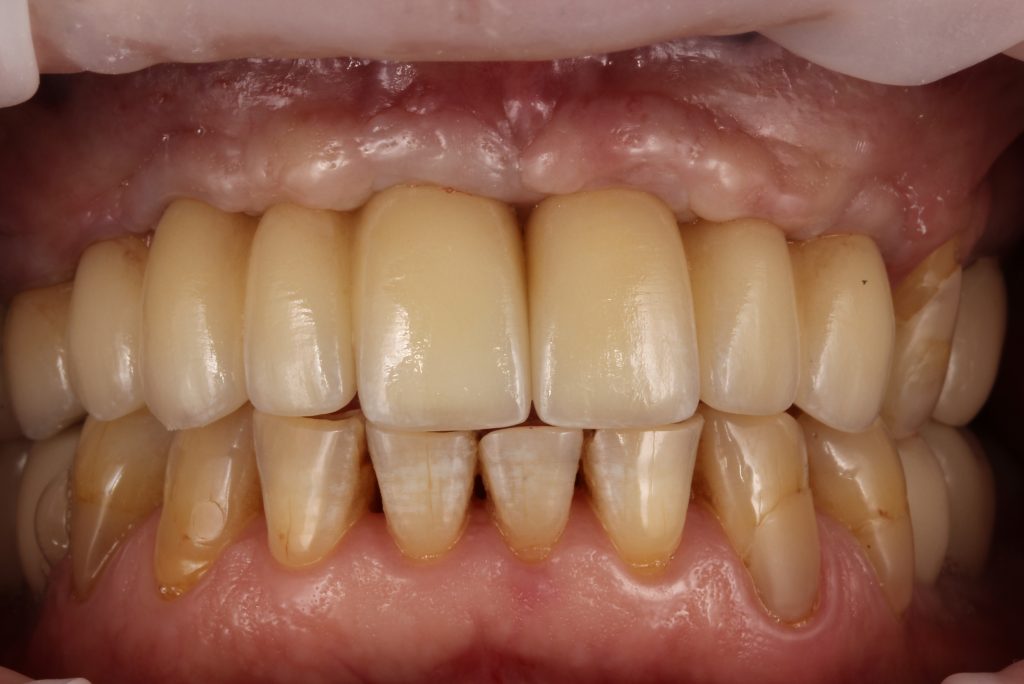
Существует несколько вариантов коронок для имплантатов, как с использованием отдельного абатмента, так и с прямой фиксацией к имплантату. Наиболее часто говорят о способах фиксации коронки на абатмент — винтом или цементом.
У каждого из этих способов есть свои плюс и минусы, поэтому их нельзя противопоставлять или однозначно сказать, что лучше. Вопрос о способе фиксации коронки лучше обсудить со своим врачом-протезистом и выбрать то, что подходит именно в вашем клиническом случае.
Каковы риски операции имплантации и какие могут быть осложнения в процессе и после имплантологического лечения?
Вопреки распространенному мнению, отторжение имплантата не является такой уж распространенной проблемой. И лечится это осложнение просто — мы удаляем неприжившийся имплантат, через некоторое время заменяем на новый, по гарантии CLINIC IN.
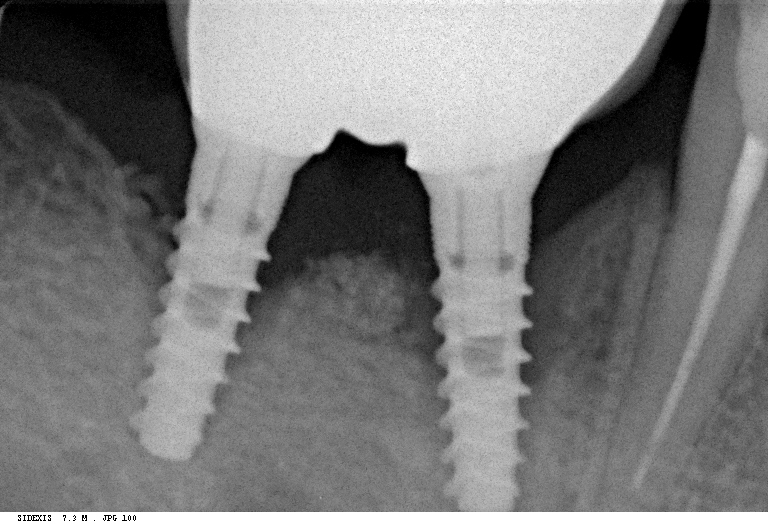
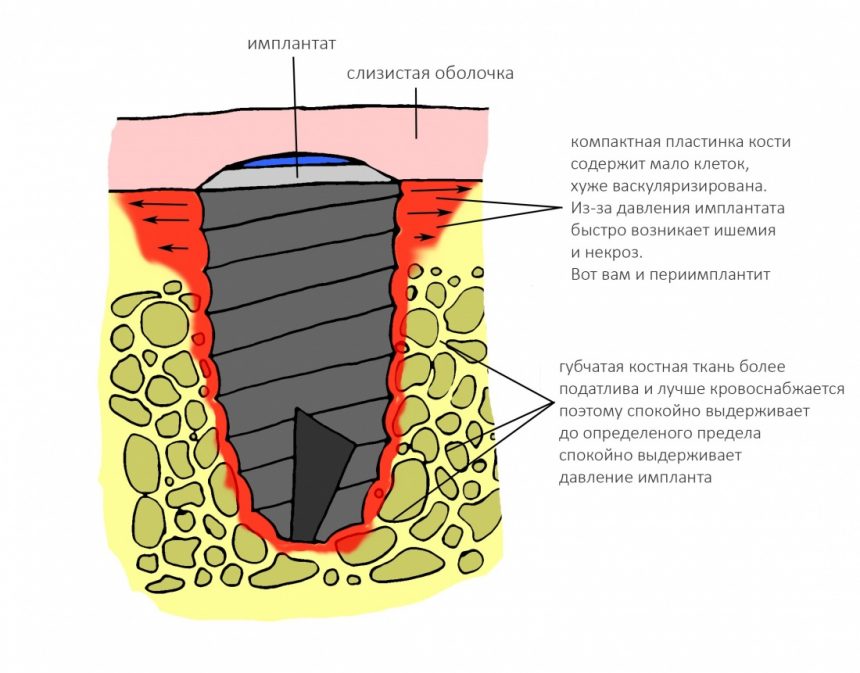
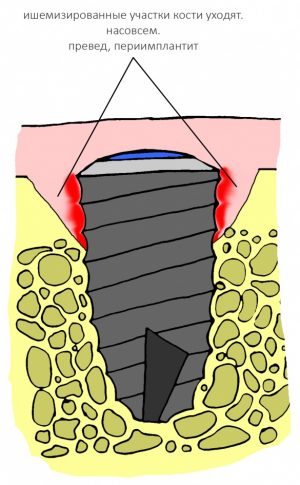
У периимплантита, воспаления окружающих имплантат тканей, сопровождающихся их убылью, есть свои известные причины, о чём мы как-нибудь поговорим. Если сильно не вникать, то периимплантит возникает из-за:
— нарушения хирургического протокола и связанной с этим излишней травмой костной ткани
— ошибок в подборе и позиционировании имплантата
— дефицита костной ткани и слизистой оболочки в области установленного имплантата
— нарушения технологии протезирования на имплантах
На ранних стадиях периимплантит успешно лечится и не представляет никакой опасности. В запущенных случаях единственный вариант лечения — удаление имплантата, повторная имплантация и протезирование.
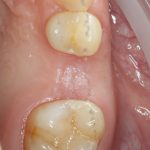
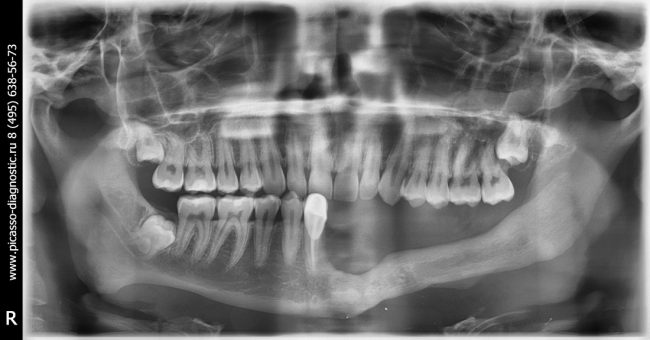
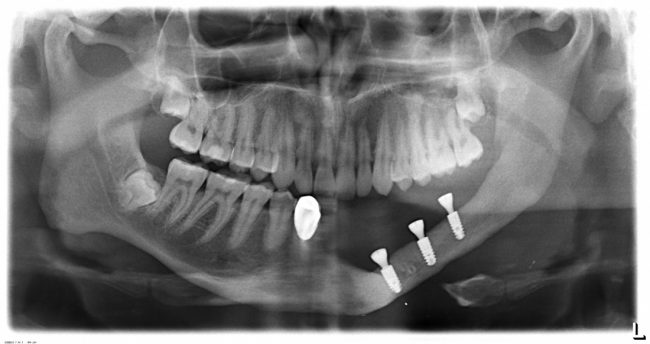
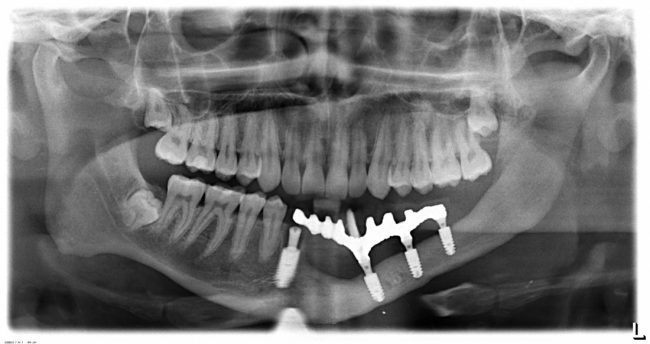
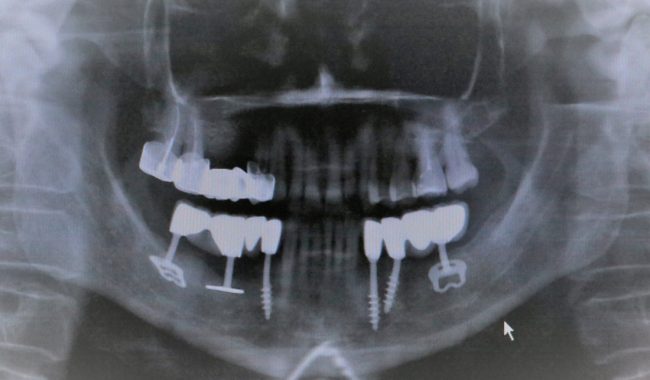
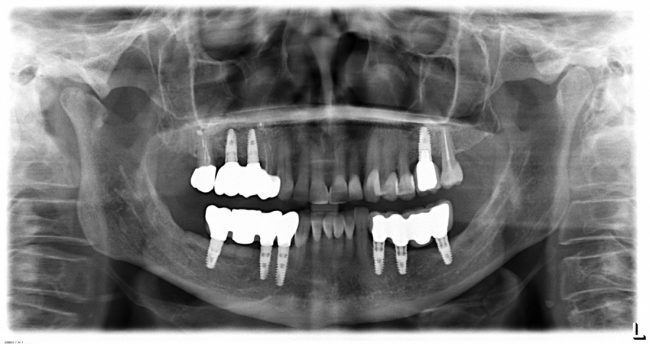
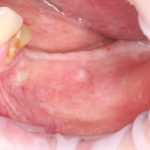
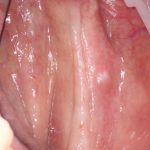
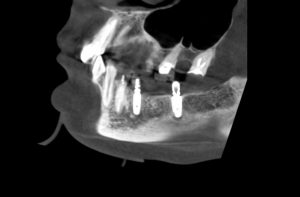
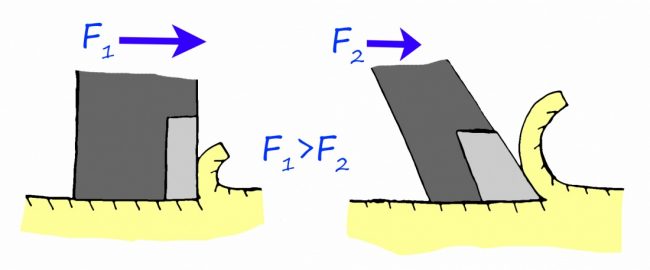
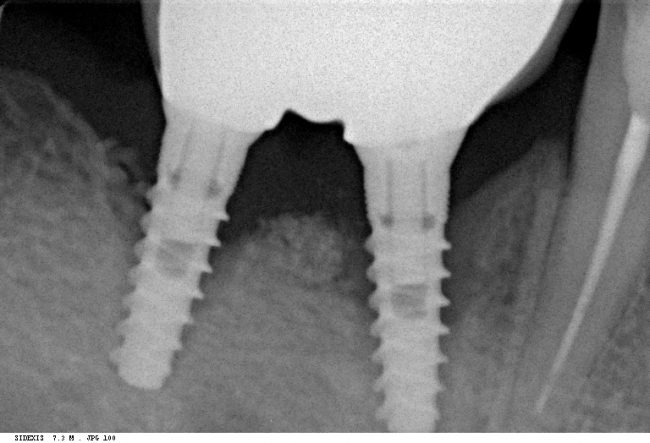
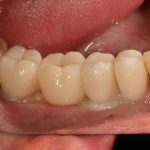
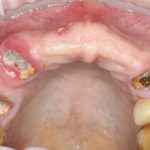
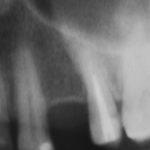
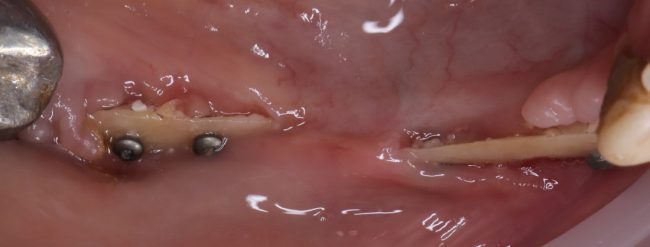
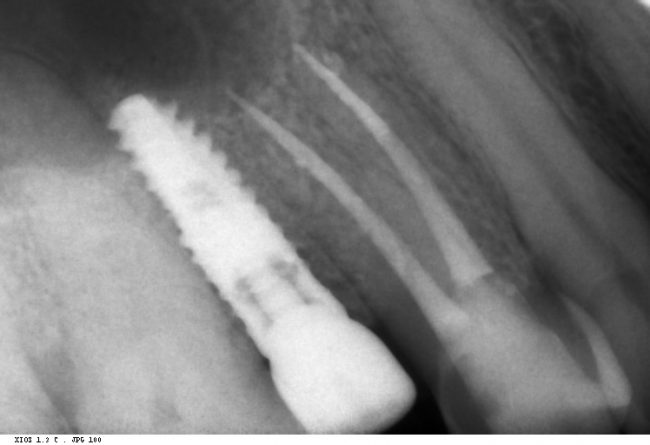
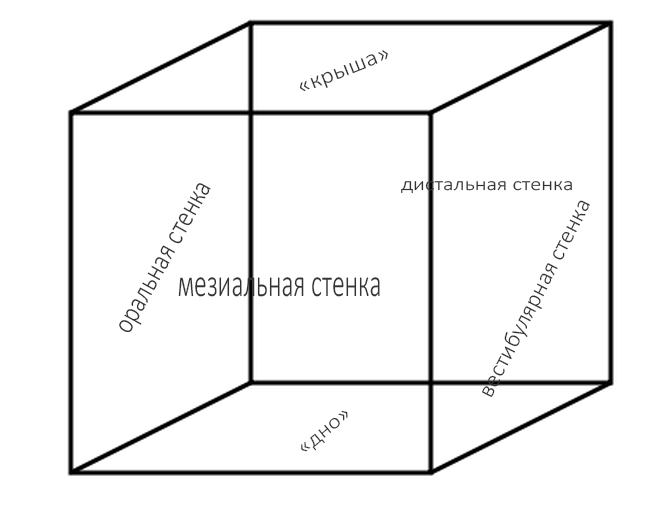
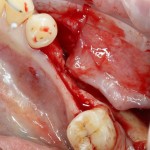
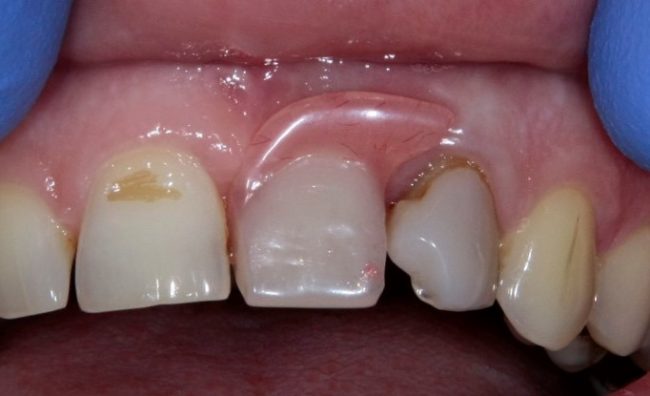
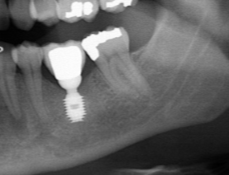
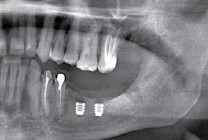
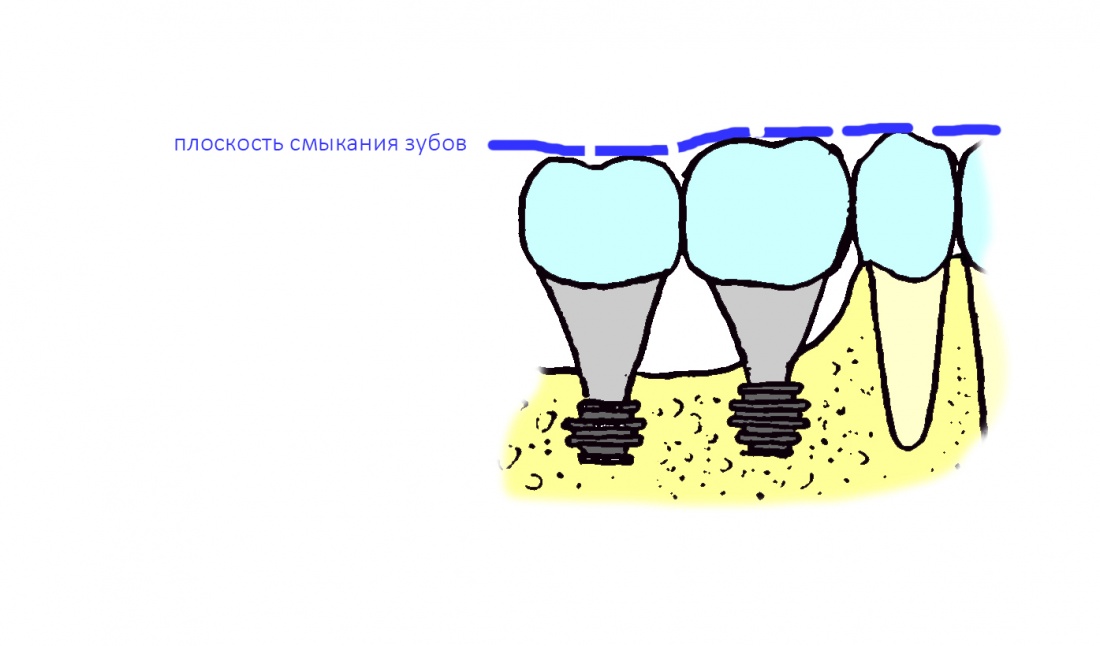
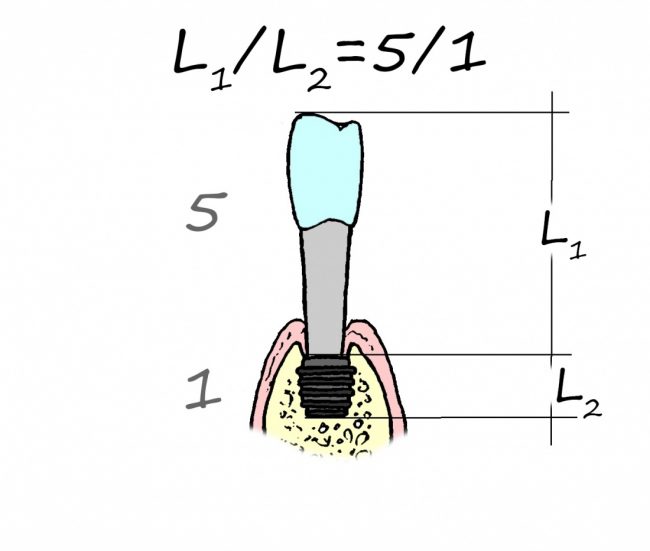
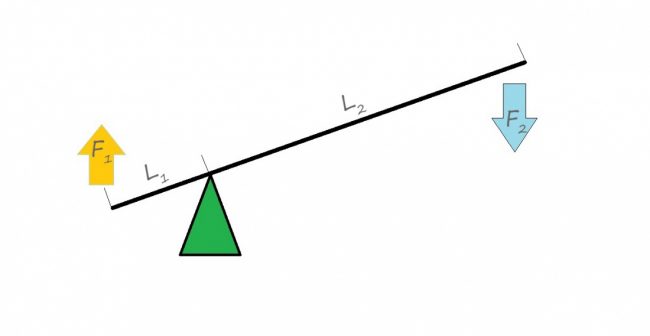
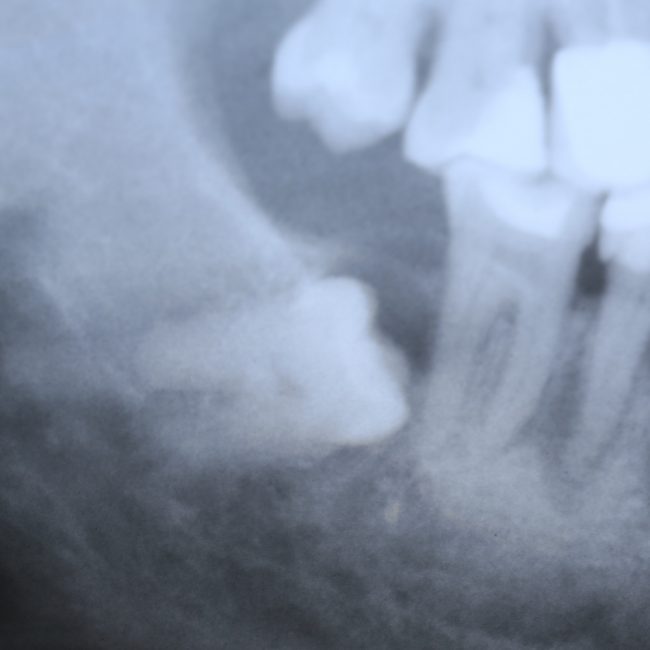
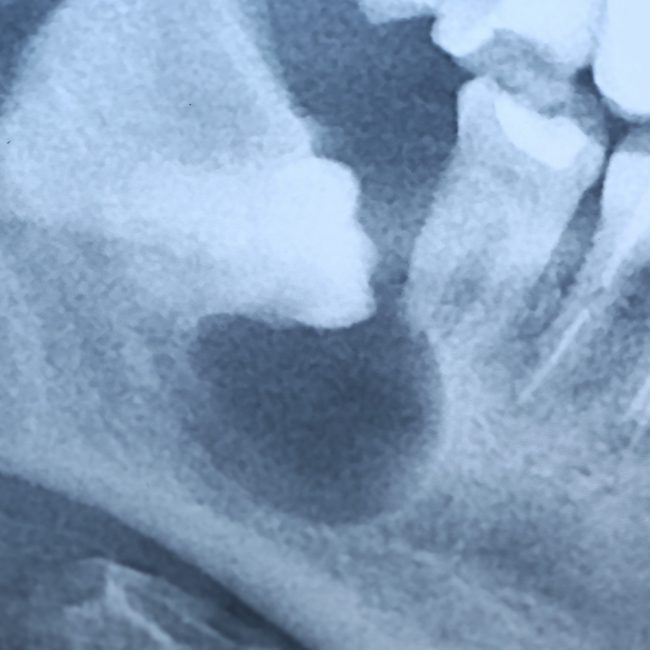
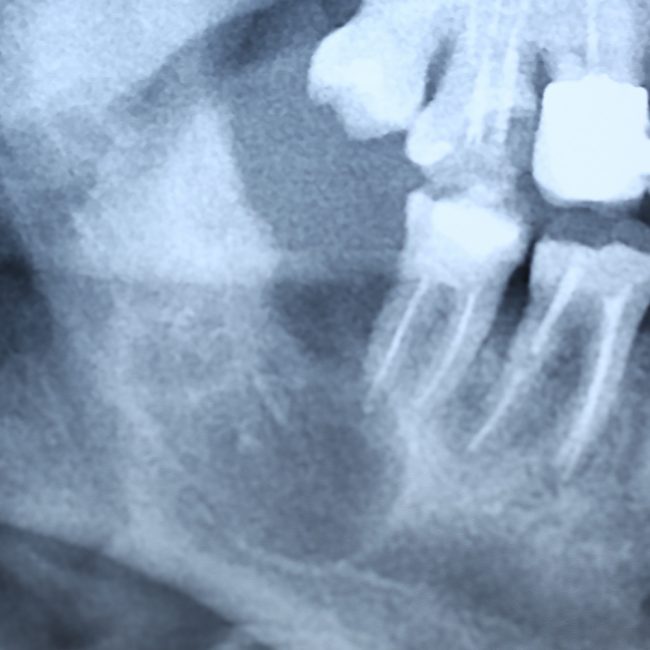
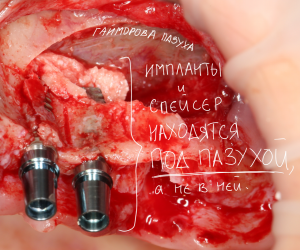
Наиболее частая проблема, возникающая после имплантации — это ошибки в позиционировании и подборе имплантата. Причём, такие ошибки могут привести к существенному удорожанию или даже к невозможности правильного протезирования. За примерами далеко ходить не нужно:
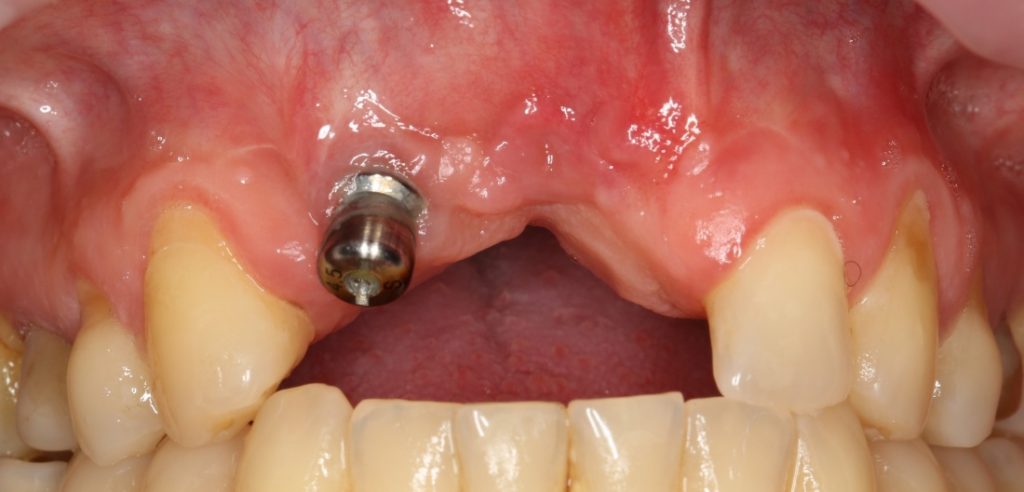
Вот почему я всегда утверждал и продолжаю утверждать, что поставить имплантат не так сложно. С этим может справиться любой. А вот поставить его правильно, сделать так, чтобы на протяжение всей жизни с ним не было никаких проблем — вот это гораздо сложнее. Именно поэтому нужно выбирать не импланты, а имплантолога.
Какие гарантии можно дать на имплантацию? И что делать, если в течение гарантийного срока с имплантатом что-то случилось?
Подробно о гарантиях CLINIC IN можно почитать здесь>>.
По факту и при соблюдении ряда условий (в первую очередь, регулярных профосмотрах и тщательной гигиене полости рта), наш центр, как и компания Dentsply Sirona Implants даёт пожизненную гарантию на установленные нами имплантаты.
Это значит, что срок службы имплантата не ограничен. И если с ним что-то происходит, мы всегда можем его заменить.
Как происходит реализация гарантии в CLINIC IN?
Допустим, у нас есть добросовестный пациент, которому мы провели имплантологическое лечение и протезирование, который регулярно посещал профилактические осмотры по индивидуальному графику, ходил на сеансы профессиональной гигиены полости рта и хорошо чистил зубы. Конечно, в таком случае риски возникновения каких-то проблем с имплантатом, буквально, никакие. Но если вдруг с его имплантом что-то случилось (я даже не знаю, что в таком случае может произойти) и имплантат приходится удалять, то происходит всё следующим образом:
- Перед удалением имплантата проводится соответствующая диагностика, составляется план лечения.
- Имплантат удаляется с помощью специального инструмента путём выкручивания. Истории про «выпиливание» и «выдалбливание» — давно в прошлом.
- Пациенту даются рекомендации, аналогичные таковым после удаления зуба. Нам необходимо время, чтобы лунка имплантата зажила прежде, чем приступать к повторной имплантации.
- Удалённый имплантат обрабатывается, стерилизуется и запаковывается. Вместе со специальным бланком претензии, сопровождающими документами и снимками, он отправляется производителю, компании Dentsply Sirona Implants. После рассмотрения претензии (обычно это занимает до 1 месяца), производитель присылает нам новый имплантат, взамен удалённого.
- Через некоторое время, обычно через 1-2 месяца, пациенту за счёт CLINIC IN проводят обследование и устанавливают новый имплантат. Если для этого требуется наращивание кости или десны — это также проводится за счёт клиники.
- Через 4-6 месяцев после установки имплантата проводится протезирование. Установленный новый имплантат также находится на гарантии как производителя, так и центра CLINIC IN.
Почему имплантация так дорого стоит?
Это один из наиболее частых вопросов, которые задают пациенты. И, нередко доктора начинают рассказывать про «премиум»- и «бюджет»-импланты, искать какие-то нелепые отмазки, пытаясь оправдать, местами, завышенную стоимость имплантологического лечения.
Я попытаюсь сделать по-другому. Как я уже писал выше, не существует имплантатов «премиум» и «бюджет». Более того, установка одного и того же имплантата в одной клинике может стоить 20 тыс. рублей, а в соседней — 200 тыс. рублей. И в одной клинике при этом вообще не будет пациентов, в то время как в соседней — запись на две недели вперёд.
Другими словами, стоимость операции имплантации не зависит от стоимости самого имплантата. В конце концов, вы покупаете медицинскую услугу (операцию), а не изделие (имплантат).
То есть, при прочих равных условиях, отличается именно стоимость медицинской услуги. А от чего она зависит и откуда такая разница в аппетитах стоматологических клиник? Тут есть несколько важных моментов:
— самая значительная статья расходов любой стоматологической клиники — это зарплата сотрудников. Естественно, она включается в стоимость медицинских услуг и, более того, составляет значимую её часть. И, как вы понимаете, действительно хороший специалист знает себе цену и вряд ли согласится работать за три рубля. Ему нужно, как минимум, тридцать, иначе соседняя клиника его перекупит. А ведь именно голова и руки этого специалиста определяют качество проводимого вам лечения. Ни кофемашина на ресепшне, не бахилоавтомат, ни керамогранит в туалете за 100500 тыщ рублей. Кадры решают всё — и поэтому в CLINIC IN приоритетное внимание уделяется именно кадрам.
— Амортизация оборудования и замена износившихся инструментов. Одно дело, если доктора работают затупившимися фрезами и кривыми инструментами, и совершенно другое — если инструменты обновляются по мере износа, а всё оборудование поддерживается в идеальном состоянии. Создавая CLINIC IN, мы потратили основную часть бюджета именно на первоклассное оборудование, которое проходит регулярное техническое обслуживание, а все наши инструменты заменяются новыми, по мере износа.
— Простой экономический закон соотношения спроса и предложения. Чем выше спрос на медицинскую услугу — тем выше её цена. И наоборот. Благодаря двум вышеозначенным моментам, на имплантологическое лечение в CLINIC IN сохраняется устойчивый спрос. В балансе стоимости и предложения, мы нашли «золотую середину», поэтому имплантация в нашем имплантологическом центре стоит от 40 до 55 тыс. рублей. И такая стоимость сохранится, как минимум, до февраля 2018 года.
Друзья, наверное, это всё, что я хотел рассказать вам об имплантологическом лечении в стоматологическом центре CLINIC IN. Хотите знать больше — приходите на очную консультацию!
Что еще можно почитать об имплантологии в CLINIC IN?
Еще до консультации имплантолога…
Стоимость имплантологического лечения в CLINIC IN
Что нужно знать о методах и планировании стоматологического лечения?
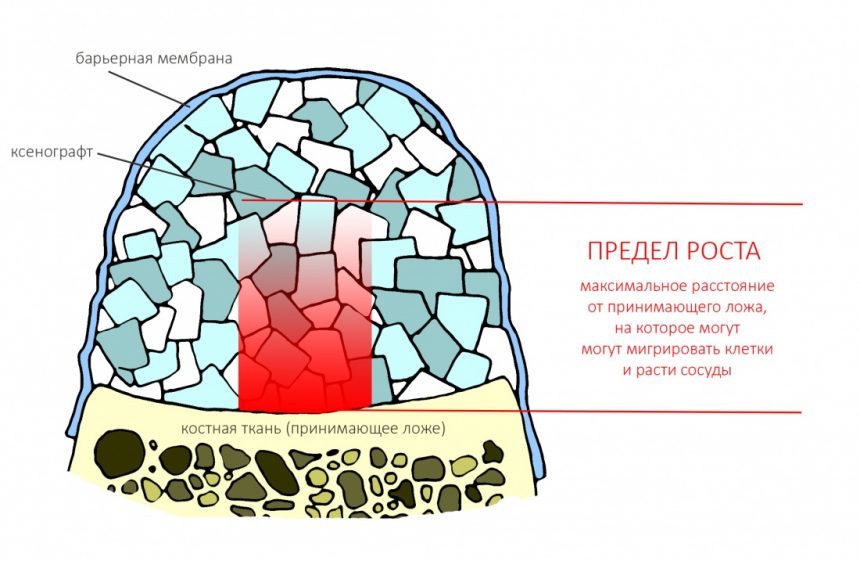
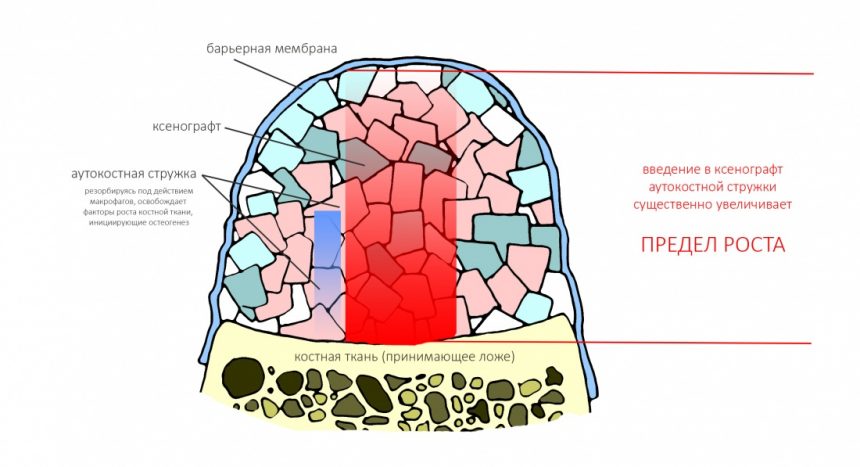
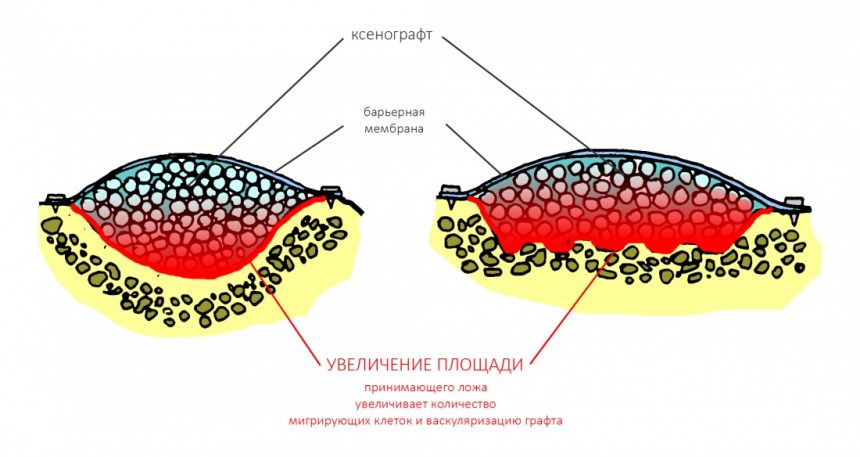
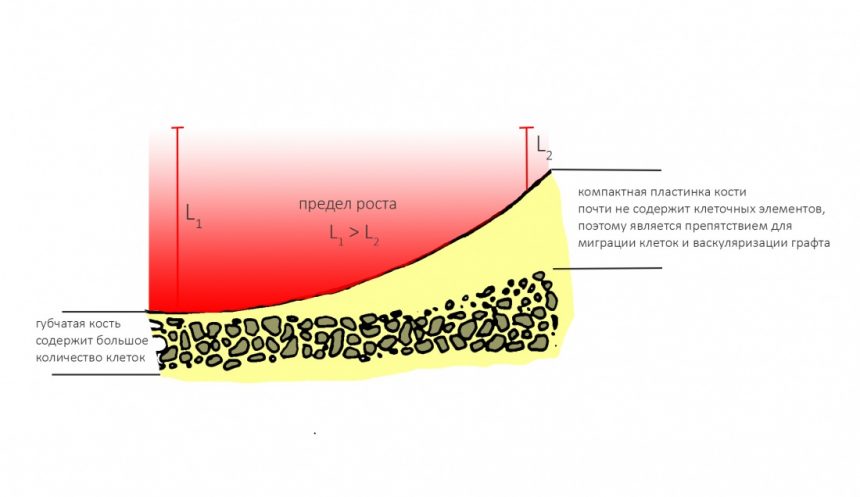
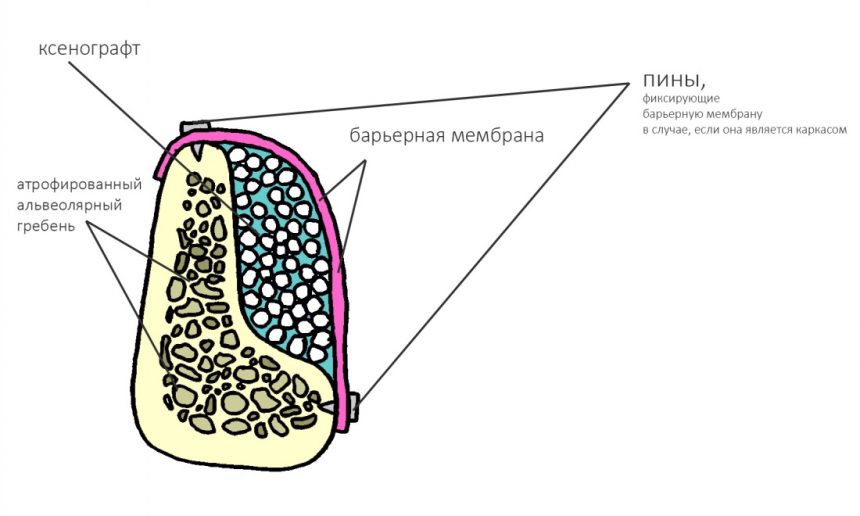
Импланты и биоматериалы, с которыми мы работаем




















 В эпоху раннего Средневековья, точнее в 13-14 вв. н. э., в английской деревне Оккам (Ockham) жил чувак по имени Уильям.
В эпоху раннего Средневековья, точнее в 13-14 вв. н. э., в английской деревне Оккам (Ockham) жил чувак по имени Уильям.




























































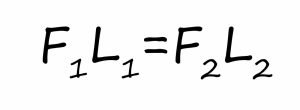




























![01[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/011-1-150x150.jpg)
![011[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/0111-150x150.jpg)
![03[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/031-150x150.jpg)
![02[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/021-150x150.jpg)
![14[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/141-150x150.jpg)
![23[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/231-150x150.jpg)
![monaco1[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/monaco11-650x366.jpg)
![Зуб перед удалением 0[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/01-1-150x150.jpg)
![После удаления 12[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/121-150x150.jpg)
![13[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/131-150x150.jpg)
![22[1]](http://2026.implant-in.com/wp-content/uploads/2013/10/221-150x150.jpg)